Аллергены и их побочные действия
Аллергия — одна из наиболее распространенных патологий во всем мире.
Аллергические заболевания в настоящее время затрагивают до 10-30% взрослого и до 20-50% детского населения, и заболеваемость ими продолжает увеличиваться.
Сам термин «аллергия» (др.-греч. ἄλλος — другой, иной, чужой + ἔργον — воздействие) ввел C. von Pirquet (1906) для обозначения состояния «измененной реактивности» (к антигенному стимулу) как таковой.
Ранее аллергию чаще всего рассматривали как результат «ненормального», «ошибочного» ответа организма на экзогенные (поступающие извне), как считали, довольно «безобидные» молекулы.
На протяжении же последних лет все больше меняется представление, и предполагается, что аллергия является скорее обязательным, чем случайным ответом организма на проникновение в него аллергенов / антигенов в определенном дозовом и временном режиме преимущественно через барьерные ткани (вследствие нарушения этих барьерных тканей, опосредованного как генетическими, так и средовыми факторами) с дальнейшей организацией аллергенспецифического воспаления и проявлением в виде реакции гиперчувствительности.
Биологический смысл этого воспаления (как и любой реакции воспаления) — отграничение зоны действия повреждающего агента (в данном случае — аллергена) и в удалении его из организма.
Таким образом, аллергия не может однозначно рассматриваться как изначальный «дефект» или «поломка» иммунной системы, а представляет собой специализированную форму реагирования на низкие дозы аллергенов, поступающих в естественных условиях через барьерные ткани.
И в современном понимании аллергия представляет собой аллергенспецифическую повышенную чувствительность (гиперчувствительность) организма, в основе которой лежит иммунологически опосредуемая реакция воспаления.
Организм, его ткани, органы и клетки, способные отвечать реакцией гиперчувствительности на данный аллерген, принято называть сенсибилизированными, т. е. имеющими подготовленную гиперчувствительность к аллергену.
Такая аллергенспецифическая подготовленность обеспечивается образованием определенных антител или специфически реагирующих лимфоцитов.
Виды аллергических реакций
Условно все реакции гиперчувствительности можно разделить на три вида:
немедленные реакции (возникают через несколько минут (или даже ранее) после контакта с аллергеном)
- поздние (отсроченные) реакции (возникают через несколько часов после контакта с аллергеном)
- замедленные реакции (возникают через 2-3 суток после контакта с аллергеном)
Причины
Наиболее распространенными причинами аллергических реакций являются:
- пыльца деревьев и трав
- клещи домашней пыли
- плесень
- продукты (напр., молоко, яйца, рыба, ракообразные, орехи, арахис, пшеница и соя — так называемая большая восьмерка)
- животные
- насекомые (например, осы, пчелы, шершни, шмели, огненные муравьи)
- лекарства (они могут вызывать реакции, связываясь с белками в крови, которые затем вызывают реакцию)
Симптомы
Обычно с аллергическими состояниями могут быть связаны следующие симптомы:
1. Респираторные реакции
- заложенность носа
- насморк
- зуд глаз и носа
- отек глаз, слезотечение
- кашель
2. Затруднение дыхания
3. Кожные реакции
- очаги гиперемии
- отеки
- шелушение
- зуд кожи
4. Желудочно-кишечные реакции
- рвота
- покалывание, зуд во рту
- боли в животе
- кровь в стуле, преимущественно в раннем детском возрасте
- понос
5. Общие реакции
- головокружение
- тревожность
- слабость или, наоборот, возбуждение
- внезапное падение артериального давления
Распространенность аллергических заболеваний
По разным данным:
- Аллергический риноконъюнктивит — от 10 до 30% населения.
- Бронхиальная астма — от 1 до 18% населения.
- Лекарственная аллергия – до 10% населения.
- Пищевая аллергия — от 5 до 8% населения.
- Инсектная аллергия — от 1 до 7,5% населения.
- Крапивница — до 20% населения.
Таким образом, аллергия — это не болезнь, а механизм, ведущий в дальнейшем к различным проявлениям.
В клинической практике аллергия проявляется в форме различных состояний, таких как анафилаксия, крапивница, ангионевротический отек, аллергический риноконъюнктивит, бронхиальная астма, сывороточная болезнь, аллергический васкулит, гиперчувствительный пневмонит, атопический дерматит (экзема), аллергический контактный дерматит и другие состояния, а также красочный спектр реакций, вызванных едой или лекарствами.
Автор: Павел Гущин, педиатр, аллерголог-иммунолог, член EAACI
Оригинал статьи на сайте клиники: https://docdeti.ru/vrachi/462/
Статья подготовлена на основании данных
- Аллергология и иммунология. Национальное руководство. Под редакцией Хаитова Р. М., Ильииной Н. ГЭОТАР-Медиа, 2014 г.
- Аллергия и аллергенспецифическая иммунотерапия. Гущин И. С., Курбачева О. М. М.: Фармарус Принт Медиа, 2010 г.
- https://www.eaaci.org/globalatlas/GlobalAtlasAllergy.pdf
- https://www.aaaai.org/conditions-and-treatments/allergies
- https://www.aaaai.org/about-aaaai/newsroom/allergy-statistics
- https://www.aafa.org/allergy-facts/
- https://www.nhs.uk/conditions/allergies/
- https://www.allergyuk.org/information-and-advice/conditions-and-symptoms/47-about-allergy
- https://www.healthline.com/health/allergies
- https://kidshealth.org/en/parents/allergy.html
- https://www.medicalnewstoday.com/articles/264419.php
Аллергические реакции становятся все более распространенными. Вызвано это явление воздействием неблагоприятных внешних факторов или употреблением некоторых видов пищевых продуктов. Для снижения побочных эффектов разработано уже несколько поколений противоаллергических препаратов, что позволяет подбирать лекарства с конкретными характеристиками.
Принцип действия
Аллергены – пыльца, пища, лекарственные разновидности и другие вещества способны вызвать реакцию выработки тучными клетками медиаторов – активных веществ, которые при воздействии на рецепторы тканей и слизистых покровов вызывают отек, покраснение, зуд.
Основным медиатором, ответственным за появление аллергии, является гистамин. Попадающие в организм противоаллергические препараты препятствуют соединению клеточных рецепторов и гистамина, блокируя воспалительные процессы. Ассортимент антиаллергенных лекарственных средств постоянно совершенствуется и обновляется, поэтому в продаже
имеются как новейшие разновидности, так и остающиеся по-прежнему популярными препараты первого поколения.
Первое поколение
Анализируя лекарства от аллергии, относящиеся к перечню первого поколения, отмечается их побочный довольно сильно выраженный седативный — снотворный, успокаивающий, притупляющий сознание эффект.
Ослабляет лечебное воздействие тот факт, что эти средства обладают непродолжительным противоаллергическим действием и могут вызывать привыкание. Однако они по-прежнему пользуются высоким спросом, благодаря невысокой стоимости.
- Супрастин
Является эффективным средством, быстро снимающим признаки аллергии. Справляется с болезненными проявлениями, зудом, покраснением, в том числе и появляющимся после укусов насекомых.
Доминирующие лекарственные формы – готовые растворы для инъекций, капсулы, таблетки. Противопоказанием является период беременности. Не назначается во время грудного вскармливания.
- Тавегил
Имеет сильно выраженное противоаллергическое действие продолжительностью до 12 часов.
Снотворное действие Тавегила слабее, чем у Супрастина. В аптечной сети лекарство для взрослых можно приобрести в ампулах с растворами для инъекций и в виде традиционных таблеток. Малышам старше года назначают сироп. Запрещен прием в период беременности.
- Фенкарол
Обладает стойким противоаллергическим действием. В процессе лечения иногда отмечается незначительный седативный эффект.
Назначается препарат Фенкарол для разных видов аллергии. Включается в терапевтический комплекс, предназначенный для лечения паркинсонизма. Детям после достижения однолетнего возраста Фенкарол показан в виде суспензии. Противопоказанием является первый триместр беременности, в остальное время требуется наблюдение врача.
- Фенистил
Является профилактическим и лечебным средством, оказывающим действенную помощь при появлении кожного зуда, вызванного не только аллергическими реакциями различной природы, но и краснухой или ветрянкой.
Сонливость проявляется в начале лечения. А также при приеме Фенистила могут наблюдаться спазмы мышц, головокружение, неприятное ощущение сухости слизистых покровов рта. Выпускаются разные лекарственные формы. По показаниям для наружного применения используют гель, эмульсии. Детям с одного месяца дают капли. После 12 лет разрешаются капсулы. Беременным препарат назначают под строгим врачебным контролем.
Входят в развернутый список не потерявших актуальности противоаллергических препаратов ставшего традиционным первого поколения и другие разновидности.
- Перитол. Стимулирует аппетит.
- Диазолин. Характеризуется невысокой антигистаминной активностью. В ряде случаев проявляется раздражающее действие на внутренние покровы желудочно-кишечного тракта.
- Димедрол. Вызывает сильную сонливость, общую слабость, снижение внимания и концентрации.
- Пипольфен. Способен снижать перистальтику кишечника.
- Дипразил. Оказывает влияние на функционирование нервной системы.
Несмотря на проявляющиеся побочные эффекты, широко известные средства первого поколения при грамотном назначении хорошо устраняют аллергию. Они по-прежнему применяются во врачебной практике.
Второе поколение
Группа противоаллергических лекарств второго поколения характеризуются продолжительным (достигающим 24 часов) антигистаминным эффектом. Это обусловливает комфортный (раз в сутки) прием лекарств, которые не вызывают привыкания, не снижают работоспособности из-за ощущения сонливости, не нарушают концентрации внимания.
Их часто назначают для результативно лечения сезонного поллиноза – риноконъюнктивита, вызываемого аллергией на пыльцу. Отмечается благотворный исход при экземе и крапивнице. Используются для устранения отека Квинке, зуда, возникающего при ветряной оспе. Применяются в пожилом возрасте только с разрешения врача. Приоритетным противопоказанием являются сердечные патологии. Наиболее популярными являются следующие разновидности:
- Кларитин
Одно из эффективных антиаллергических средств, назначаемых ребенку старше года и рекомендуемых в пожилом возрасте.
При правильном приеме не вызывает сонливости, имеет длительный период действия. Практически не отмечается отрицательное влияние на сердечную деятельность.
Полную статью можете прочитать на сайте первоисточнике https://lor-uhogorlonos.ru/preparaty/protivoallergicheskie-preparaty.html

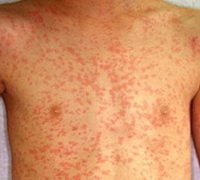
Лекарственная аллергия – это гиперчувствительность к определенным лекарственным препаратам, характеризующаяся развитием иммунной реакции в ответ на повторное проникновение в организм даже минимального количества аллергена. Проявляется симптомами поражения кожных покровов, бронхолегочной системы и других внутренних органов, кровеносных сосудов и суставов. Возможны системные аллергические реакции. Диагностика основана на сборе анамнеза, осмотре, данных лабораторных исследований и кожных тестов. Лечение – удаление проблемного лекарственного средства из организма, антигистаминные препараты, глюкокортикоиды, поддержание кровообращения и дыхания при системных реакциях, АСИТ.
Общие сведения
Лекарственная аллергия – развитие аллергических и псевдоаллергических реакций при введении в организм медикаментозных средств. По данным статистики, от 1 до 3% используемых в медицинской практике лекарственных препаратов могут приводить к развитию аллергии. Чаще всего гиперчувствительность развивается к антибиотикам пенициллинового ряда, нестероидным противовоспалительным средствам, местным анестетикам, вакцинам и сывороткам. В основе патогенеза лежат аллергические реакции немедленного и замедленного типа, а также иммунокомплексные и цитотоксические реакции. Основные клинические проявления – кожная сыпь по типу крапивницы, эритемы и контактного дерматита, ангиоотек, системные аллергические реакции (лекарственная лихорадка, сывороточная болезнь, системные васкулиты, анафилаксия). Чаще лекарственная аллергия встречается у взрослых в возрасте от 20 до 50 лет, среди них около 70% составляют женщины. Летальный исход, как правило, обусловлен развитием анафилактического шока и синдрома Лайелла.
Лекарственная аллергия
Причины
Лекарственная аллергия может отмечаться на любой медикамент, при этом различают полноценные антигены с наличием белковых компонентов (препараты крови, гормональные средства, высокомолекулярные препараты животного происхождения) и частичные (неполноценные) антигены – гаптены, приобретающие аллергенные свойства при контакте с тканями организма (альбуминами и глобулинами сыворотки крови, тканевыми белками проколлагенами и гистонами).
Перечень лекарственных препаратов, способных вызвать аллергическую реакцию, очень широк. Это, прежде всего, антибиотики (пенициллины, цефалоспорины, тетрациклины, аминогликозиды, макролиды, хинолоны), сульфаниламиды, анальгетики и нестероидные противовоспалительные средства, сыворотки и вакцины, гормональные препараты, местноанестезирующие средства, ингибиторы АПФ и другие лекарственные вещества.
Патогенез
При введении в организм проблемного медикамента развивается одна из разновидностей иммунных реакций: немедленного, замедленного типа, цитотоксическая, иммунокомплексная, смешанная или псевдоаллергическая.
- Реакция немедленного типа характеризуется образованием антител изотипа IgE при первом попадании аллергена в организм и фиксацией иммуноглобулинов на тканевых тучных клетках и базофилах крови. Повторный контакт с лекарственным антигеном запускает процесс синтеза и усиленного выброса медиаторов воспаления, развитие аллергического воспаления в пораженных тканях или во всем организме. По такому механизму обычно протекает лекарственная аллергия на пенициллин, салицилаты и сыворотки.
- При цитотоксических реакциях в качестве клеток-мишеней используются форменные элементы крови, клетки эндотелия сосудов, печени и почек, на которых фиксируется антиген. Затем происходит взаимодействие антигена с антителами класса IgG и IgM, включение в реакцию комплемента и уничтожение клеток. При этом отмечается аллергическая цитопения, гемолитическая анемия, поражение соединительной ткани и почек. Такой патологический процесс нередко возникает при употреблении фенитоина, гидралазина, прокаинамида и других медикаментов.
- Развитие иммунокомплексных реакций происходит при участии всех основных классов иммуноглобулинов, которые образуют с антигенами циркулирующие иммунные комплексы, фиксирующиеся на внутренней стенке кровеносных сосудов и приводящие к активации комплемента, повышению проницаемости сосудов, возникновению системного васкулита, сывороточной болезни, феномена Артюса-Сахарова, агранулоцитоза, артритов. Иммунокомплексные реакции могут встречаться при введении вакцин и сывороток, антибиотиков, салицилатов, противотуберкулезных средств и местных анестетиков.
- Реакции замедленного типа включают фазу сенсибилизации, сопровождающуюся образованием большого количества T-лимфоцитов (эффекторов и киллеров) и разрешения, наступающую через 1-2 суток. Патологический процесс при этом проходит иммунологическую (распознавание антигенов сенсибилизированными T-лимфоцитами), патохимическую (производство лимфокинов и активация клеток) и патофизиологическую (развитие аллергического воспаления) стадии.
- Псевдоаллергические реакции протекают по схожему механизму, только иммунологическая стадия при этом отсутствует, а патологический процесс сразу начинается с патохимической стадии, когда под действием медикаментов-гистаминолибераторов происходит интенсивный выброс медиаторов аллергического воспаления. Псевдоаллергию на лекарства усиливает употребление продуктов с повышенным содержанием гистамина, а также наличие хронических заболеваний пищеварительного тракта и эндокринных расстройств. Интенсивность псевдоаллергической реакции зависит от скорости введения и дозы препарата. Чаще псевдоаллергия встречается при использовании некоторых кровезаменителей, йодсодержащих веществ, используемых для контрастирования, алкалоидов, дротаверина и других препаратов.
Следует учитывать, что одно и то же лекарственное средство может вызывать как истинную, так и ложную аллергию.
Симптомы лекарственной аллергии
Клинические симптомы лекарственной аллергии многообразны и включают более 40 вариантов поражения органов и тканей, встречающихся в современной аллергологии. Чаще всего отмечаются кожные, гематологические, респираторные и висцеральные проявления, которые могут быть локализованными и системными.
Аллергические поражения кожных покровов чаще проявляются в виде крапивницы и ангионевротического отека Квинке, а также аллергического контактного дерматита. Несколько реже отмечается возникновение фиксированной эритемы в виде одиночных или множественных бляшек, пузырей или эрозий в ответ на использование салицилатов, тетрациклинов и сульфаниламидов. Наблюдаются и фототоксические реакции, когда поражение кожи возникает при воздействии ультрафиолетового излучения на фоне употребления некоторых анальгетиков, хинолонов, амиодарона, аминазина и тетрациклинов.
В ответ на введение вакцин (от полиомиелита, БЦЖ), антибиотиков пенициллинового ряда и сульфаниламидов может отмечаться развитие многоформной экссудативной эритемы с появлением на коже кистей и стоп и на слизистых оболочках пятен, папул и пузырьковых высыпаний, сопровождающихся общим недомоганием, лихорадкой и болями в суставах.
Лекарственная аллергия может проявляться в виде феномена Артюса. В месте введения препарата через 7-9 дней возникает покраснение, образуется инфильтрат с последующим абсцедированием, формированием свища и выделением гнойного содержимого. Аллергическая реакция на повторное введение проблемного медикамента сопровождается лекарственной лихорадкой, при которой через несколько дней после употребления препарата появляются озноб и повышение температуры до 38-40 градусов. Лихорадка самопроизвольно проходит через 3-4 дня после отмены лекарственного средства, вызвавшего нежелательную реакцию.
Системные аллергические реакции в ответ на введение медикаментозного препарата могут проявляться в виде анафилактического и анафилактоидного шока различной степени тяжести, синдрома Стивенса-Джонсона (многоформной экссудативной эритемы с одновременным поражением кожных покровов и слизистых оболочек нескольких внутренних органов), синдрома Лайелла (эпидермального некролиза, при котором также поражаются кожа и слизистые оболочки, нарушается работа практически всех органов и систем). Кроме того, к системным проявлениям лекарственной аллергии относятся сывороточная болезнь (лихорадка, поражение кожи, суставов, лимфатических узлов, почек, сосудов), волчаночный синдром (эритематозная сыпь, артриты, миозиты, серозиты), системный лекарственный васкулит (лихорадка, крапивница, петехиальная сыпь, увеличение лимфатических узлов, нефрит).
Диагностика
Для установления диагноза лекарственной аллергии необходимо проведение тщательного обследования с участием специалистов различного профиля: аллерголога-иммунолога, инфекциониста, дерматолога, ревматолога, нефролога и врачей других специальностей. Тщательно собирается аллергологический анамнез, проводится клинический осмотр, выполняется специальное аллергологическое обследование.
С большой осторожностью в условиях медицинского учреждения, оснащенного необходимыми средствами для оказания неотложной помощи, выполняются кожные аллерготесты (аппликационные, скарификационные, внутрикожные) и провокационные тесты (назальные, ингаляционные, подъязычные). Среди них достаточно достоверным является тест торможения естественной эмиграции лейкоцитов in vivo с лекарственными средствами. В числе лабораторных тестов, применяемых в аллергологии для диагностики лекарственной аллергии, используются базофильный тест, реакция бласттрансформации лимфоцитов, определение уровня специфических иммуноглобулинов классов E,G и M, гистамина и триптазы, а также другие исследования.
Дифференциальная диагностика проводится с другими аллергическими и псевдоаллергическими реакциями, токсическим действием медикаментов, инфекционными и соматическими заболеваниями.
Лечение лекарственной аллергии
Важнейший этап лечения лекарственной аллергии – устранение негативного воздействия медикамента путем прекращения его введения, уменьшения всасывания и быстрейшего выведения из организма (инфузионная терапия, промывание желудка, клизмы, прием энтеросорбентов и т. д.).
Назначается симптоматическая терапия с использованием антигистаминных препаратов, глюкокортикостероидов, средств для поддержания функций дыхания и кровообращения. Осуществляется наружное лечение. Оказание помощи при системных аллергических реакциях проводится в условиях реанимационного отделения стационара. При невозможности полного отказа от проблемного медикамента возможна десенситизация.
