Антигипертензивные препараты побочные действия


Гипертоническая болезнь (ГБ) – хроническое заболевание сердечно-сосудистой системы, при котором у человека постоянно повышено или часто повышается артериальное давление (АД), Гипертония приводит к острым и хроническим осложнениям.
Лечение ГБ может быть патогенетическим ,влияющим на механизмы развития болезни (используются препараты гипотензивные), или симптоматическим (лечение проявлений).
Патогенетическую терапию нужно продолжать каждый день в течение всей жизни, поправляя дозировки с учётом кровяного давления в конкретный момент.
Характеристика гипотензивных препаратов

Антигипертензивное действие лекарств отличается в зависимости от его группы.
Обычно гипотензивная терапия назначается взрослым даже с минимальными отклонениями от нормального АД (чаще всего при повышении систолического давления до 140 мм.рт.ст. и выше).
Выделяют несколько групп различных гипотензивных препаратов, которые отличаются механизмом действия, показаниями, побочными эффектами. Современные гипотензивные лекарства для постоянного приёма делят на 5 групп.
В них входят как таблетированные формы, так и растворы для инъекций. Таблетки пациенту назначают для приёма дома или в стационаре, а в больницах чаще назначают внутривенные инфузии (вливания) препаратов.
Часть препаратов назначается для продолжительного лечения хронической артериальной гипертензии (гипертонической болезни), другие применяются для быстрого снижения давления.
Лекарства есть в таблетированном виде для приёма внутрь через рот, в виде растворов для инъекций (внутримышечных, внутривенных струйных и внутривенных капельных введений), в виде спреев для ингаляции (вдыхания) или распыления под язык.
Классификация
Антигипертензивные средства – это большая группа лекарств с множеством разных действующих веществ и огромным количеством торговых комбинаций.
Чаще всего врачи используют такую классификацию современных гипотензивных препаратов по механизму действия:
Препараты первого ряда:
- ингибиторы ангиотензинпревращающего фермента (иАПФ);
- блокаторы ангиотензиновых рецепторов;
- антагонисты кальция;
- бета-адреноблокаторы;
- диуретики (мочегонные).
Препараты второго ряда:
- неселективные адреноблокаторы (альфа- и бета-блокаторы);
- альфа 2-адреномиметики;
- препараты раувольфии;
- другие препараты.
Гипотензивное действие каждой группы неодинаковое: одни быстро и ненадолго понижают давление, другие начинают действовать через несколько часов и прекращают через десятки часов.
Большинству пациентов для постоянного приёма назначаются препараты первого ряда. Одно или несколько средств человек должен принимать один или несколько раз в день.
Перед приёмом и в течение всего дня нужно контролировать своё артериальное давление, при необычно низком – снижать дозировку препарата или отменять приём в этот день, а после – консультироваться с врачом.
Второй ряд препаратов применяется реже из-за более выраженных побочных эффектов. Так, антигипертензивные препараты центрального действия могут снижать давление слишком быстро, но последующий эффект – резкое нарастание АД.
ИАПФ
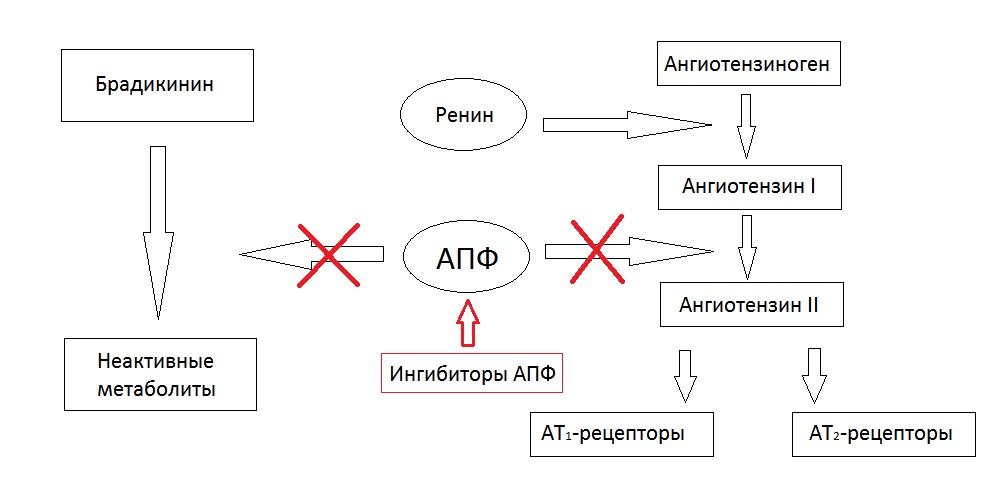
Ингибиторы ангиотензинпревращающего фермента – так называется одна из часто применяемых групп гипотензивных препаратов быстрого действия. Их механизм действия связан с биохимической «ренин-ангиотензин-альдостероновой» системой.
Это последовательное превращение и изменения гормонов, котораые начинаются в нефронах (структурная единица почки) и заканчиваются созданием гормонов с гипертензивным эффектом.
Почки – один из органов, напрямую участвующих в контроле давления крови. Во время фильтрации крови в почечных клубочках специальные клетки контролируют скорость кровотока и при необходимости сигнализируют о недостаточном поступлении крови.
Так вырабатывается ренин – малоактивное вещество, которое сразу начинает трансформироваться в более гипертензиогенные формы.
Сначала создаётся ангиотензиноген, а из него – ангиотензин (АТ), реакция происходит с участием ангиотензинпревращающего фермента (АПФ). Затем ангиотензин ферментируется до альдостерона, а эти два гормона значительно повышают АД.
Гипотензивный эффект ингибиторов АПФ связан с блокировкой ренин-ангиотензин-альдостероновой системы, которая часто включается в работу при недостаточном почечном кровообращении.
У здоровых людей это происходит только при понижении давления, но часто РААС начинает функционировать при нарушении строения или функции почечных сосудов (воспаление, аутоиммунные процессы, атеросклероз и другие причины).
Один из возможных побочных эффектов – появление сухого кашля. Блокировка фермента ведёт к нарушению работы других гормональных систем, что, в конечном итоге, может проявиться в виде незначительного, постоянного сухого кашля, который ничем не снимается.
Если кашель появился вскоре после начала приёма иАПФ и прекращается с их отменой, то данная группа препаратов не подходит этому пациенту.
ИАПФ и диуретики действуют на почки для снижения давления. Механизмы работы различны, но все три группы нужно применять особенно осторожно при наличии почечных заболеваний.
Наиболее часто использующиеся представители группы ингибиторов АПФ такие:
- «Эналаприл» (в дозировке 5-40 мг, принимается 1-2 раза в день);
- «Каптоприл» (25-100 мг, 1-3 приёма в день);
- «Лизиноприл» (10-40 мг, 1-2 раза в день);
- «Рамиприл» (2,5-20 мг, 1-2 раза в день);
- Другие препараты (обычно заканчиваются на «прил»).
Блокаторы
Блокаторы рецепторов ангиотензина II (БРА) также действуют на ренин-ангиотензин-альдостероновую систему. Если иАПФ плохо работают или не могут быть назначены, можно воспользоваться блокаторами АТ.
Такие гипотензивные лекарственные средства (ЛС) блокируют специфические рецепторы, реагирующие на наличие в крови ангиотензина, этим и уменьшают его действие.
Гипотензия как гипотензивный эффект достигается не сразу: в зависимости от препарата выздоровление может наступить только через неделю.
Они обычно назначаются при гипертонии, связанной с патологией почек или сердца. Побочные эффекты проявляются редко. Противопоказания – стеноз (сужение) почечных артерий.
Самый популярный представитель – «Валсартан». Принимают его в дозировке 80-320 мг в день.
Также в эту группу гипотензивных средств относятся все сартаны: «Телмисартан» (по 20-80 мг в сутки), «Ирбесартан» (в суточной дозировке 150-300 мг), «Лозартан» (по 50-100 мг в день), «Кандесартан» (по 8-32 мг в сутки) и другие.
Антагонисты кальция

Группа антагонистов кальция осуществляет своё действие на специфические кальциевые каналы в миокарде. Для сокращения мышцы нужен переход определённых ионов из клетки наружу, а взамен – вхождение других молекул.
Во время расслабления происходит обратное движение. Каналы мышечных клеток сердца, которые пропускают ионы Ca2+, можно временно заблокировать, тем самым снизив частоту и силу сокращений сердца.
Если систола происходит менее интенсивно, проявления артериальной гипертензии снижаются.
Также влияет на мышечный слой сосудов: артерии, питающие сердце, расширяются. Благодаря этому эффекту антагонисты кальция часто назначают людям со стенокардией.
Не вызывают побочных эффектов у людей с сердечной недостаточностью, которую лечат препаратом «Дигоксин», диуретиками, ингибиторами АПФ.
Выделяют 3 группы антагонистов кальция, потому что каждая имеет свой механизм действия:
- Производные фенилалкиламина.
- Производные бензодиазепина.
- Производные дигидропиридина.
Побочные эффекты и особенности назначения есть у каждого подвида группы антагонистов кальция. АК применяются для плавного снижения давления, его постоянного контроля. Антигипертензивными средствами этой группы являются:
- «Амлодипин» – принимается по 2,5-10 мг в сутки;
- «Нифедипин» – по 20-120 мг в день;
- «Верапамил» – 120-480 мг за сутки в 1-2 приёма;
- «Дилтиазем» – 120-480 мг в день.
Бета-адреноблокаторы
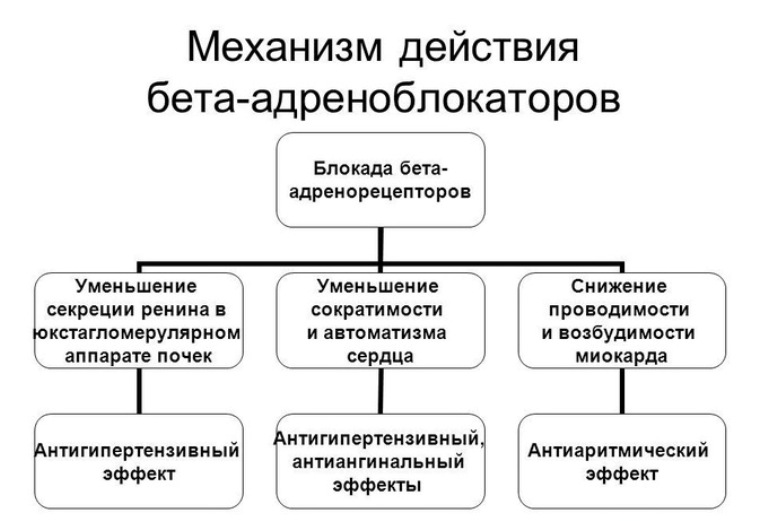
Адреналин и норадреналин (гормоны-катехоламины) имеют свойство повышать давление путём сужения сосудов или усиления сокращений сердца.
В миокарде расположены β-адренорецепторы (бета), которые при обнаружении катехоламинов усиливают силу сокращений и учащают их.
По мере исследования эффекта этой группы было обнаружено, что антигипертензивные препараты действуют и на другие органы.
Оказалось, что бета-адреноблокаторы могут действовать неселективно: чувствительные рецепторы есть не только в сердце, а блокада рецепторов в других органах ведёт к побочным эффектам лекарства.
Сейчас существует две группы гипотензивных препаратов группы бета-адреноблокаторов: кардиоселективные (действуют избирательно на β2-адренорецепторы сердца) и некардиоселективные. Предпочтение при лечении гипертонии отдают селективным.
Врачи часто назначают комбинации: мочегонные средства + бета-адреноблокатор, антагонист кальция + бета-блокатор.
Некоторые представителей бета-блоков действуют медленно и должны приниматься длительно в таблетированном виде, другие быстро снижают давление.
Так, при надпочечниковой недостаточности «Фентоламин» вводят внутривенно для резкого снижения АД). Таблетку аналогичного препарата, что проявляет такое гипотензивное действие, давать бессмысленно – скорость всасывания будет слишком маленькая.
Представители:
- «Атенолол» – принимается по 12,5-50 мг 2 раза в сутки;
- «Бисопролол» – 2,5-20 мг в день;
- «Карведилол» – 12,5-50 мг в сутки, принимается 1-2 раза в день.
Мочегонные

Эти препараты давно применяются для лечения гипертонической болезни. Изначально применялся мочегонный эффект растений, сейчас чаще пользуются таблетированными формами и растворами для инъекций.
Гипотензивный эффект диуретиков основан на том, что из организма (в первую очередь – из крови) выводится жидкость. Так уменьшается объём крови, но при неизменном объёме кровеносных сосудов артериальное давление снижается.
Применение данного вида гипотензивных средств возможно только при внимательном контроле объёма выпитой жидкости и объёма мочи.
Выделяют 5 групп диуретиков по механизму действия:
- Тиазидные.
- Тиазидоподобные.
- Петлевые.
- Калийсберегающие.
- Осмотические.
Тиазидные и тиазидоподобные увеличивают содержание калия в моче, а каждый ион калия «удерживает» рядом с собой несколько молекул воды. Петлевые уменьшают всасывание ионов натрия и хлора из первичной мочи, что также усиливает выделение воды.
Калийсберегающие блокируют действие альдостерона, который ограничивает выделение натрия и жидкости вместе с ним. Осмотические создают дополнительный осмотический эффект, при котором экскретируется больший объём мочи.
Основными диуретиками считаются:
- «Фуросемид» – от 20 до 480 мг в сутки, от одного приёма до шести;
- «Спиронолактон» – 25-100 мг в сутки, 3-4 приёма;
- «Гидрохлортиазид» – 12,5-50 мг, 1-2 раза в день;
- «Индапамид» – 1,25-5 мг, 1 раз в сутки.
Народные

Антигипертензивный эффект препаратов народной медицины часто связан с психологическими факторами. Гипотензивные свойства таких веществ часто не доказаны, но человек, ожидая получить реальный результат, неосознанно настраивает себя на улучшение.
Возможности принимать народные средства для снижения АД большие, но крайне желательно комбинировать их с другими аптечными гипотензивными средствами. Это значит, что гипотензивное действие этих препаратов может суммироваться.
Иногда передозировка приводит к гипотонии – слишком выраженному падению давления.
Допустимые комбинации
Для длительного приёма часто назначают несколько антигипертензивных препаратов в виде комбинированного лечения.
Вышеописанная классификация антигипертензивных средств описывает основные механизмы действия каждой группы, а зная, какая именно гипертония преобладает у конкретного пациента, желательно применять подходящий комплекс гипотензивных средств.
Нужно избегать одновременного приёма гипертензивных средств, препаратов с аналогичным эффектом из других групп.
Хорошо снижают давление такие комбинации:
- иАПФ+диуретики;
- антагонисты кальция+бета-блокаторы;
- диуретик+диуретик.
Перечень эффективных средств последнего поколения

В каждой группе можно выделить наиболее популярных представителей с минимальными побочными эффектами. Идеальным будет сочетание двух гипотензивных препаратов с разными механизмами действия в минимальных дозах.
Можно выделить несколько современных и часто назначаемых антигипертензивных препаратов:
- «Лизиноприл» (ингибитор ангиотензинпревращающего фермента). Продолжительно действует. Достаточно приёма 10-20 мг для большинства пациентов. Снижает давление крови, так как уменьшается нагрузка на мышечную стенку сосудов. Возможный побочный эффект – сухой постоянный кашель, при появлении которого препарат должен быть отменён. Не назначается при определённых заболеваниях почек.
- «Кандесартан» (блокатор рецепторов ангиотензина). Новый гипотензивный препарат группы сартанов, хорошо снижающий гипертензию. Эффективные дозировки: 8-32 мг в сутки, достаточно разового приёма. Противопоказан при гиперкалиемии (повышении уровня калия в крови).
- «Фелодипин» (дигидропиридиновый антагонист кальция). Снижает систолический (сердечный) выброс, поэтому и снижает АД. Принимается в дозе 2,5-10 мг в сутки с контролем диуреза (объёма суточной мочи).
- «Небиволол» (кардиоселективный бета-блокатор). Как и аналоги, данные кардиоселективные лекарственные средства снижают силу сокращений сердца. Достаточно разового приёма 5-10 мг. Важно контролировать АД после приёма.
- Индапамиды (тиазидоподобные диуретики). Это следующие по частоте назначений за иАПФ препараты. Увеличивают объём выделяемой мочи, чем снижают объём крови и её давление на кровеносные сосуды. Разрешено 1,25-5 мг препаратов в сутки с внимательным подсчётом диуреза.
Гипотензивная терапия при гипертоническом кризе
Врачи отделений терапии, участковые, сотрудники «скорой» просят людей контролировать приём препаратов. При их пропуске может начаться гипертонический криз – резкое повышение АД до 180 мм.рт.ст и более.
Лечение больных людей начинают с таблеток, снижающих не силу сокращений сердечной мышцы, а снимающих сосудистый спазм. Обычно при кризе сердце работает чрезмерно, но повлиять на его сокращения сложно.
Почти всегда хватает таблеток приёма 1-2 раза до консультации врача. Применяются «Каптоприл», «Нифедипин», «Нитроглицерин», «Пропранолол», «Фентоламин» и другие.
Основные ошибки – игнорирование, позднее обращение, приём неправильных препаратов. Гипертензивные (в том числе кофеин) средства категорически противопоказаны. Также при гиперкалиемии основными запрещёнными препаратами являются иАПФ.
Противопоказания

Каждая группа имеет свои противопоказания к их назначению. Общими являются:
- отсутствие повышения АД;
- нормальное АД на фоне приёма гипертензивных препаратов, других средств, повышающих давление;
- аллергические реакции на препарат или его компоненты;наличие сопутствующих заболеваний (например, инфаркта, заболеваний почек) подбор препаратов осуществляется врачом.
Выбор лекарства зависит от конкретных противопоказаний для конкретного средства. Так, при болезнях почек не всегда можно назначать диуретики и иАПФ.
В некоторых особенностях течения (АГ с длительным периодом нормотензии) обычные дозировки могут вызвать гипотонию.
Побочные эффекты
Антигипертензивные препараты и средства, в первую очередь, опасны резким снижением АД. Также из побочных эффектов следует отметить тошноту, снижение внимания, головокружение, слабость.
У некоторых групп есть свои особенности побочных эффектов (иАПФ иногда вызывают кашель).
Выводы
Антигипертензивные средства – важная группа препаратов для лечения одной из самых распространённых современных болезней (артериальной гипертензии).
Разнообразие групп антигипертензивных препаратов позволяет подобрать каждому пациенту подходящее лекарство.
Отменять препараты самостоятельно можно только в случае появления резких побочных реакций или осложнений, в других случаях – временно снижать дозировку и консультироваться с врачом по поводу дальнейшего лечения.
Вы принимали когда-нибудь лекарства? Думаю, что многие ответили утвердительно.
Уверена, что перед приемом любого медицинского препарата большинство внимательно читает инструкцию, особенно пункт «Побочные эффекты». Давайте разберемся, что это значит в отношении лекарственного препарата.
Побочный эффект – это любая нежелательная, негативная и вредная для организма реакция, возникающая при применении препарата в терапевтических дозах с целью профилактики, лечения и диагностики (официальное определение).

На фоне приема абсолютно любого препарата могут возникнуть побочные реакции, полный перечень вариантов которых можно прочитать в инструкции к конкретному препарату. Тут указаны наиболее частые побочные эффекты для каждой группы антигипертензивных препаратов (лекарств для снижения АД):
Побочные эффекты ингибиторов ангиотензинпревращающего фермента (ИАПФ)
Представители ИАПФ (указаны действующие вещества): каптоприл, эналаприл, лизиноприл, рамиприл, периндоприл, трандолаприл, квинаприл и др.
- Сухой кашель, не связанный с заболеваниями дыхательной системы — это эффект всего класса, поэтому если пациент кашляет на фоне рамиприла, замена на лизиноприл или другой ИАПФ не спасёт. Появление кашля — основная причина отмены ИАПФ и назначения другого класса препаратов
- Кожные высыпания
- Повышение уровня калия (особенно у пациентов с сахарным диабетом, сердечной и почечной недостаточностью)
- Ангионевротический отек — отек лица, губ, век, слизистой рта, гортани, иногда с затруднением дыхания
- Нарушение вкусовых ощущений.⠀
Побочные эффекты при приеме блокаторов рецепторов к ангиотензину ll (БРА, сартаны)
Представители БРА (указаны действующие вещества): лозартан, валсартан, кандесартан, ирбесартан, телмисартан, азилсартан, олмесартан.
Один из самых хорошо переносимых классов препаратов, применяемых в кардиологии. Частота побочных эффектов при приеме сартанов меньше, чем у плацебо (пустышка). Среди наиболее частых:
- Повышение уровня калия (особенно у пациентов с почечной недостаточностью)
- У 1% пациентов может возникнуть головная боль, головокружение и слабость.⠀
Побочные эффекты на фоне приема блокаторов кальциевых каналов (БКК)
Представители БКК (указаны действующие вещества): нифедипин, амлодипин, лерканидипин, фелодипин, верапамил, дилтиазем.⠀
- Отек лодыжек, стоп или рук (пациенты иногда отмечают, что ноги налились, сложно надеть обувь или застегнуть высокие сапоги)
- Ощущение учащенного сердцебиения (группа амлодипина)
- Брадикардия (верапамил, дилтиазем)
- Покраснение лица, приливы жара
- Головная боль
- Запор.⠀
Побочные эффекты бета-блокаторов
Представители: атенолол, бисопролол, бетаксолол, карведилол, метопролол, небиволол, пропранолол.
- Брадикардия — урежение сердцебиения, особенно у пациентов с сердечной недостаточностью
- Бессонница и нарушения сна
- Похолодание и/ или онемение конечностей
- Бронхоспазм у пациентов с бронхиальной астмой
- Депрессия
- Изменение уровня глюкозы в крови
- Тошнота, рвота, диарея
- Проблемы с эрекцией (редко).⠀

Побочные эффекты при приеме диуретиков
Представители: индапамид, гидрохлортиазид, спиронолактон, торасемид, фуросемид и др.
- Учащение позывов к мочеиспусканию (часто отмечают этот эффект водители)
- Слабость, повышенная утомляемость
- Изменение уровня электролитов крови
- Судороги ног
- Проблемы с эрекцией
- Увеличение размера и чувствительности молочных желез у мужчин (на фоне Спиронолактона)
- Повышение мочевой кислоты в сыворотке крови / боли в суставах стопы (гидрохлортиазид)
- Повышение уровня глюкозы.⠀
Побочные эффекты альфа-блокаторов
Представители: доксазозин, празозин.⠀
- Слабость
- Головокружение
- Ортостатическая гипотензия (снижение АД при подъеме из сидячего или лежачего положения) опасна падением и травматизацией. Чаще наблюдается у пациентов пожилого возраста.⠀
Побочные эффекты при приеме моксонидина
Представители: физиотенс.⠀
- Сухость во рту
- Бессонница и нарушения сна
- Головная боль
- Нарушения со стороны ЖКТ (тошнота, запор, диарея).
Побочные эффекты при приеме препаратов центрального действия
Представители: клонидин, метилдопа.
- Сонливость и седативный эффект, замедленность реакций и сухость во рту (клонидин)
- Головокружение, сонливость и головная боль, редко гемолитическая анемия (метилдопа).
Общим побочным эффектом для всех антигипертензивных препаратов является гипотензия — снижение артериального давления. Эта побочная реакция может наблюдаться чаще на фоне приема комбинаций антигипертензивных препаратов.

!!!
Дорогие пациенты, все выше описанные побочные реакции не являются угрозой для вашего здоровья или жизни, и встречаются редко. Безопасность применения кардиологических медикаментов доказана в ходе многочисленных рандомизированных исследований.
Если вы заподозрили какой-либо побочный эффект — не отменяйте препарат(ы) самостоятельно: любые изменения лечения вы должны согласовывать с лечащим врачом. Важно понимать, что при резкой отмене определенных медикаментов состояние может ухудшиться вплоть до развития таких нежелательных состояний, как гипертонический криз, сердечный приступ или аритмия.
Берегите себя!
Задать интересующие вас вопросы можно в комментариях к этой статье или в инстаграм автора @drcardio_ru
Мнение редакции может не совпадать с мнением автора.
Не занимайтесь самолечением.
В случае проблем со здоровьем, проконсультируйтесь с доктором.
