Астма противопоказания к операции

Бронхиальная астма – это одно из хронических заболеваний органов дыхания, также как эмфизема легких и пневмосклероз. Но в отличие от последних, заболевание бронхиальной астмой имеет ярко выраженную наследственную предрасположенность, генетически обусловленную иммунную недостаточность, сенсибилизацию организма и аллергизацию.
В России число больных астмой 5 -7 %, если болен астмой из этого числа один из родителей – могут заболеть до 30% рожденных от них детей, если оба – могут заболеть до 70 % детей.
Во всем мире наблюдается рост числа больных этим заболеванием. Этому способствует ухудшение условий жизни людей, появление ранее не существовавших химических соединений, загрязнение окружающей среды. Смертность от бронхиальной астмы, осложненной астматическим статусом, ежегодно растет.
Общий наркоз при бронхиальной астме существенно повышает риск возникновения осложнений, но в руках опытного анестезиолога всё проходит благополучно. Об особенностях наркоза и анестезии, механизме развития осложнений у таких пациентов мы решили рассказать в этой статье.
Бронхиальная астма характеризуется нарушением механизма дыхания, вследствие:
- сужения дыхательных путей, развивающимся в результате утолщения стенок бронхов и бронхиол;
- отека слизистой оболочки бронхов и бронхиол;
- мышечного спазма и накопления густого, вязкого, плохо отделяемого слизистого секрета.
Перечисленные особенности обуславливают риск проведения общего наркоза у больных астмой.
Правильная подготовка
Перед плановой операцией необходима предоперационная подготовка, улучшающая дренажную функцию легких. Она включает в себя:
- применение антигистаминных преператов (димедрол, супрастин, тавегил и др.,
- гормональных (преднизолон, дексаметазон), бронхолитики, инфузионная терапия.
- на этом фоне максимально возможное уменьшение дозы адреномиметиков, то есть тех аэрозольных препаратов, которые обычно используют больные бронхиальной астмой.
Выбор препаратов и вида наркоза напрямую зависит от исходного состояния пациента.
Врач обращает внимание на следующие параметры:
- давно ли пациент страдает астмой,
- как часто случаются приступы удушья,
- продолжительность приступов,
- чем снимается приступ,
- частота использования адреномиметиков (аэрозольных ингаляторов),
- состояние сердечно сосудистой системы,
- сопутствующие хронические заболевания,
- аллергия на препараты,
- вид и сложность предстоящей операции, её экстренность.
Часто у пациентов с бронхиальной астмой наблюдается в разной степени выраженности, в зависимости от тяжести заболевания, дефицит ОЦК – объема циркулирующей крови. Это связано с потерей жидкости в организме из-за форсированного дыхания во время приступа и применением адреномиметиков. При этом развивается относительная гиповолемия, т.е. организм борется, чтобы обеспечить достаточное кровоснабжение сердца и головного мозга, происходит уменьшение объема сосудистого русла за счет сужения мелких периферических сосудов, этому еще способствуют адреномиметики.
Именно поэтому очень важна предварительная подготовка – инфузионная терапия, т.е. переливание жидкости (физраствора, глюкозы, гормонов — преднизолон или гидрокортизон). В противном случае на вводном наркозе, в ответ на введение препаратов для наркоза, возможно критическое падение давления вплоть до коллапса.
Общий наркоз при астме у хорошо подготовленного анестезиолога не вызывает особых затруднений, если подготовка пациента была проведена правильно и в нужном объёме.
Выбор вида наркоза и анестезии
При бронхиальной астме возможны:
- перидуральная или спинальная анестезия,
- внутривенный мононаркоз на 15 — 20 минут на спонтанном дыхании,
- многокомпонентный интубационный наркоз с релаксантами.
При любом виде обезболивания в операционной всегда в «боевой готовности» наркозно – дыхательная аппаратура, следящие системы, контроль газового состава крови, ЭКГ, пульсоксиметр.
Препараты для наркоза и анестезии
Для ознакомления перечислим некоторые препараты, которые используются при работе с пациентам с астмой. Внутривенно чаще всего используется кетамин, реже пропофол. Кетамин имеет бронхорасширяющие свойства, расслабляет бронхи, и как следствие снижает риск возникновения бронхоспазма.
Отличный вариант: севофлюран, аналог севоран. Это средство для ингалационного наркоза, на вводный наркоз и поддержание наркоза. Пациент незаметно и быстро (примерно 2 минуты) засыпает, при этом пробуждение быстрое, без озноба и галлюцинаций. А вот, например, Гексенал и тем более тиопентал натрия противопоказаны. В химической формуле, в составе молекулы тиопентала натрия входит атом серы – Sna, который может вызвать ларинго и бронхо спазм. Можно использовать также фторотан, но «травить» пациента, себя и персонал операционной совсем не хочется, поэтому использование возможно в крайних случаях, когда нет выбора.
В норме у взрослого человека нормального телосложения, без сопутствующих заболеваний, площадь поверхности легких, альвеолярная, где собственно и происходит газообмен т.е. диффузия кислорода из вдыхаемого воздуха в кровь, достигает 100 – 120 м2 . Строение легких напоминает гроздь винограда, альвеолы –виноградины. Чтобы они не спадались в них присутствует вещество — сурфактант!
Я создал этот проект, чтобы простым языком рассказать Вам о наркозе и анестезии. Если Вы получили ответ на вопрос и сайт был полезен Вам, я буду рад поддержке, она поможет дальше развивать проект и компенсировать затраты на его обслуживание.
Бронхиальная астма – это воспалительное заболевание дыхательных путей, которое встречается у 10% населения Земли. Ему подвержены люди всех возрастных категорий, включая детей.
Астма – хроническое заболевание, для которого характерны периоды ремиссии и обострения, также может протекать с различными осложнениями.
Астматик должен знать противопоказания, которые существуют при бронхиальной астме. Их игнорирование может привести к ухудшению состояния и развитию приступа.
Что такое бронхиальная астма

Бронхиальная астма – хронический воспалительный процесс в дыхательных путях с непосредственным участием разнообразных клеточных элементов. Астма возникает в результате повышенной чувствительности бронхов к воздействию определенных веществ (аллергенов) и раздражающих факторов.
При контакте с раздражителями включается иммунная защита, при которой организм воспринимает свои клетки как чужеродные и начинает их атаковать.
В результате возникает спазм гладкой мускулатуры с последующим отеком слизистой оболочки и скоплением на стенках бронхов большого количества трудноотделяемой слизи, что приводит к сужению их просвета и сопровождается приступами удушья.
Особенности образа жизни при астме

Пациенты, которым поставлен диагноз «бронхиальная астма», должны придерживаться определенных ограничений в повседневной жизни, чтобы не усугублять свое состояние.
При астме существуют следующие противопоказания:
- злоупотребление алкоголем;
- курение;
- посещение бани и сауны;
- содержание домашних животных;
- участие в строительных работах, ремонтах;
- использование перьевых, пуховых, ватных подушек и одеял, изделий из меха;
- сильные эмоциональные потрясения.
Чтобы улучшить состояние здоровья при заболевании бронхов, необходимо придерживаться некоторых рекомендаций:
- укреплять иммунитет путем закаливания и приема витаминных препаратов;
- избегать простудных заболеваний;
- проводить больше времени на свежем воздухе;
- носить одежду из натуральных тканей (нужно исключить из обихода натуральные меха, шерсть и пух);
- не перегружать организм излишними физическими и умственными нагрузками;
- избегать вдыхания вредных веществ (использовать средства индивидуальной защиты при выполнении домашних работ и на производстве);
- проводить своевременную терапию бронхиальной астмы.
Если обострение возникает в результате аллергических реакций на цветение определенных растений, необходимо выезжать из населенного пункта на этот период.
Знание противопоказаний при астме поможет избежать негативного воздействия на организм опасных факторов и снизит вероятность приступа.
Бытовые ограничения при астме
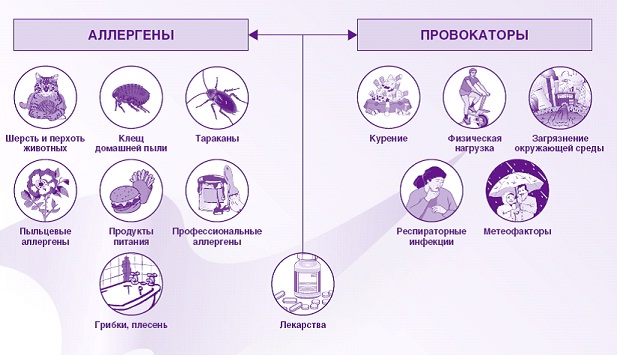
Бронхиальная астма – заболевание, одной из причин возникновения которого является попадание аллергена в дыхательные пути из воздуха.
Чтобы болезнь не мешала нормальной и полноценной жизни, для поддержания хорошего самочувствия необходимо придерживаться некоторых правил:
- В жилых помещениях нежелательно держать предметы, собирающие большое количество пыли: ковры, книги, статуэтки, тяжелые шторы, мягкие игрушки.
- Запрещено содержание домашних животных, даже если их шерсть, пух или перья не являются аллергенами для конкретного человека. Совместное проживание с питомцами может спровоцировать развитие аллергии и вызвать осложнение болезни.
- Нельзя держать комнатные растения, так как в горшках с землей развивается плесень, вдыхание ее спор противопоказано при бронхиальной астме.
- Необходимо поддерживать чистоту, необходимый уровень влажности и соблюдать температурный режим, регулярно проветривать помещение и делать влажную уборку.
- Баня также категорически противопоказана астматикам, так как жар и повышенная влажность затрудняют дыхание, могут способствовать усилению кашля и спровоцировать приступ удушья.
Соблюдение перечисленных рекомендаций поможет держать болезнь под контролем и избежать осложнений.
Противопоказанные препараты
Для лечения бронхиальной астмы используют лекарства симптоматической и базисной терапии.
Препараты первой группы используют краткосрочно, только для снятия астматического приступа.
Вторую группу лекарств применяют более длительное время, их действие устраняет воспаление, возникающее в бронхах, способствует их расширению и улучшает отхождение мокроты.
Все лекарственные препараты в большей или меньшей степени обладают побочными эффектами. Они должны применяться с осторожностью, только под наблюдением врача.
Существует аспириновая форма заболевания, предрасположенность к которой может передаваться по наследству. При этой форме противопоказаны все лекарственные препараты, содержащие ацетилсалициловую кислоту, так как они провоцируют астматические приступы.
Лекарства данной группы обладают жаропонижающим, противовоспалительным и обезболивающим эффектом, поэтому они широко применяются. Иногда их используют для лечения пациентов с аллергической реакцией на аспирин. В таких случаях, назначаются сопутствующие препараты, которые уменьшают их негативное воздействие.
В группу противопоказанных лекарств входят не только нестероидные противовоспалительные препараты, но и бета-блокаторы, применяемые для лечения сердечно-сосудистых заболеваний.
Медикаментозные средства должны назначаться лечащим врачом, бесконтрольное применение лекарств может вызвать удушье и анафилактический шок.
Ограничения в питании

Одна из особенностей бронхиальной астмы в том, что она зависит от питания человека. Существует много продуктов, часто вызывающих аллергические реакции, что приводит к обострению заболевания.
При бронхиальной астме, сопровождающейся аллергической реакцией на продукты питания, следует придерживаться диеты. Ее составляющие должны содержать необходимые питательные вещества и микроэлементы, быть достаточно калорийными и легко усваиваться.
Хорошо зарекомендовали себя диеты с использованием кисломолочных продуктов и овощей (кроме картофеля).
При бронхиальной астме противопоказано употребление продуктов, имеющих длительный срок хранения, а также:
- сыров и копченого мяса;
- сои;
- колбасных изделий;
- морепродуктов;
- маринадов;
- алкогольных напитков.
Необходимо ограничить употребление продуктов с большим содержанием гистамина. Богаты гистамином клубника, киви, бананы, ананасы, груши – следует соблюдать умеренность при их употреблении.
Следует придерживаться режима питания при избыточном весе, так как он один из факторов нестабильности состояния при астме. Поэтому необходимо уменьшить потребление поваренной соли, кондитерских изделий, жареных, соленых и острых блюд, которые возбуждают аппетит и задерживают воду в организме.
Если нет обострений заболевания, можно проводить разгрузочные дни под контролем врача.
При отсутствии аллергии на продукты питания астматикам можно полноценно питаться натуральными продуктами, не содержащими пищевых добавок и консервантов, а главное – избегать переедания.
Вредные привычки при астме

Бронхиальная астма – серьезное заболевание, которое обостряется под воздействием негативных факторов. В их число входят курение и употребление спиртных напитков.
Курение ослабляет иммунитет и снижает сопротивляемость организма к вирусным инфекциям, что, в свою очередь, приводит к нарушению дыхательной функции.
Пассивное курение (вдыхание табачного дыма) также оказывает негативное влияние на здоровье пациента. Оно ведет к сужению просвета бронхов, избыточному образованию слизи, что затрудняет дыхательный процесс и может спровоцировать астматический приступ.
Алкоголь не оказывает прямого воздействия на дыхательную систему, но при прохождении через желудочно-кишечный тракт быстро проникает в кровь. Вредные вещества вызывают отравление организма, тем самым обостряя воспалительные процессы. Употребление спиртных напитков во время лечения может спровоцировать серьезные осложнения и привести к необратимым последствиям, так как алкоголь и лекарства от астмы несовместимы.
Поэтому при бронхиальной астме категорически противопоказано курение и чрезмерное употребление алкоголя.
Занятия спортом при астме

Перед началом тренировок необходимо посоветоваться с врачом о допустимости дополнительных нагрузок на организм, если состояние пациента стабильное.
Усиленная физическая активность способна вместо положительного воздействия вызвать тяжелое осложнение болезни, вплоть до появления приступов кашля и наступления удушья.
Недостаток физических нагрузок также опасен и может привести к снижению иммунитета, ухудшению кровоснабжения внутренних органов, кислородному голоданию, что активирует воспалительные процессы в организме.
Необходимо помнить, что при приступе или обострении бронхиальной астмы физические нагрузки полностью противопоказаны. Посещать тренировки рекомендуют только в периоды продолжительной ремиссии.
Предпочтение следует отдать плаванию, дыхательной гимнастике, восточным единоборствам, скандинавской ходьбе, езде на велосипеде, бегу трусцой. В тренажерном зале необходимо контролировать пульс, при его учащении до 130 ударов в минуту нужно снизить темп.
На начальном этапе интенсивность нагрузок должна быть умеренной и возрастать по мере привыкания организма. Спортивные занятия должны проходить под контролем тренера. В случае ухудшения состояния, появления кашля, одышки следует прекратить тренировку и воспользоваться ингалятором.
При бронхиальной астме противопоказано заниматься подводным плаванием, тяжелой атлетикой, бегом на длинные дистанции и зимними видами спорта (морозный воздух провоцирует сужение бронхов).
Регулярные занятия спортом помогают улучшить функциональные возможности дыхательного аппарата, укрепить дыхательные мышцы и диафрагму.
Трудовая деятельность при астме

Бронхиальная астма оказывает негативное влияние на качество жизни людей и налагает определенные ограничения при выборе профессии. Неподходящая работа (тяжелый физический труд, повышенная концентрация внимания, плохие климатические и производственные условия) может быть опасной для больного и привести к астматическому приступу с последующим усугублением болезни. Поэтому к выбору профессии стоит подходить основательно.
Следует избегать профессиональной деятельности, связанной:
- со средствами строительной и бытовой химии;
- с лечением животных;
- с сельским хозяйством;
- с работами в загрязненных помещениях и на высоте;
- с повышенным эмоциональным перенапряжением;
- с чрезмерной физической нагрузкой;
- с пищевыми красителями и добавками;
- с резкой сменой температур.
При бронхиальной астме контролируемой формы после согласования с врачом можно подобрать профессии, не вызывающие проблем со здоровьем. В случае тяжелой неконтролируемой болезни человеку дают группу инвалидности.
В заключение
Бронхиальная астма даже при тяжелой форме болезни не должна нарушать привычный ритм жизни человека. Этого можно достигнуть, избегая нарушения противопоказаний для больных астмой.
Важно не пускать заболевание на самотек, а держать его под постоянным контролем. Следует правильно организовать и соблюдать режим питания, отдыха, физической активности, проходить регулярные обследования и полный курс медикаментозной терапии.
При астме происходит обратимая обструкция дыхательных путей вследствие констрикции их гладкой мускулатуры, Основной компонент — воспаление бронхиальной стенки, которое приводит к гиперсекреции слизи, разрушению эпителия и повышенной склонности дыхательных путей к констрикции. Бронхоспазм может быть спровоцирован множеством различных факторов.
Симптомы астмы чаще всего представляют собой комбинацию из одышки, хрипов, кашля и продукции мокроты. Наличие симптомов в детстве, кашель, заставляющий проснуться вариабельность симптомов в течение дня, специфические провоцирующие факторы (особенно аллергические), курение в анамнезе, эффективность предыдущего лечения могут помочь в дифференциальной диагностике астмы и ХОБЛ.
Предоперационное обследование
- Пациенты и врачи часто недооценивают тяжесть астмы, особенно длительно существующей.
- Оценивают толерантность к ФН (одышка при подъеме по ступенькам, хождении по квартире, при раздевании) и уровень общей активности.
- Физикальное обследование обычно малоинформативно, но у пациентов может быть перераздутая грудная клетка, удлиненная фаза выдоха и хрипы: корреляция между хрипами, выслушиваемыми стетоскопом, и тяжестью астмы незначительна.
- Показатели однократной пикфлоуметрии могут быть полезны, но лучше проводить это исследование в динамике. Следует оценить эффект бронходилататоров.
- Спирометрия дает более точную оценку и проста в выполнении. Результаты пикфлоуметрии и спирометрии сравнивают с нормами, соответствующими возрасту, полу и весу. Исследование газов крови обычно необходимо только для оценки тяжелых случаев, особенно перед «большой» операцией.
- Для пациентов с тяжелой астмой (плохо контролируемой, с частыми госпитализациями, особенно в реанимационное отделение) следует подумать о дополнительном лечении или стероидном прикрытии. В целом, пациенты с легкой степенью астмы (показатели пикфлоуметрии > 80% от нормы и с минимальными клиническими симптомами) нуждаются в очень небольшом дополнительном лечении перед операцией.
- Перед операцией следует обратить внимание на необходимость хорошего ответа на лечение. Следует подумать об удвоении дозы ингаляционных стероидов за неделю до операции, если контроль состояния недостаточен (разница в показателях пикфлоуметрии достигает > 20%). Если контроль плохой, необходима консультация пульмонолога по поводу возможного назначения короткого курса (1 неделя) преднизолона per os (20-40 мг/сут).
- Не следует назначать пациента на плановую операцию, если астма контролируется не оптимально. Вирусные инфекции являются потенциальными триггерами астмы, и плановую операцию следует отложить, вели есть симптомы инфекции верхних дыхательных путей.
Предоперационная подготовка
- Заменяют ингаляционные бронходилататоры небулайзерами.
- К премедикации следует добавить 2,5 мг сальбутамола в небулайзере.
- Необходимо тщательно документировать все данные об аллергиях или лекарственной непереносимости, особое внимание — влиянию аспирина/НПВС на симптомы астмы.
- Необходимо проконтролировать, назначены ли пациенту после операции пролонгированные бронходилататоры в небулайзере.
- При «большой» абдоминальной или торакальной операции физиотерапию следует начать перед операцией.
- Тревожность устраняют с помощью соответствующей премедикации.
- Частота бронхоспазма и ларингоспазма во время операции у астматиков при плановых вмешательствах менее 2%, особенно если до операции они получали адекватное лечение. Частота осложнений увеличивается у пациентов старше 50 лет и у пациентов с активной стадией заболевания (недавние симптомы астмы или лечение по поводу астматического приступа).
Противоастматические средства в периоперационном периоде
У пациентов с тяжелой формой астмы, которым предстоит «большая» операция:
- заменяют ингаляционные формы сальбутамола и ипратропиума на небулайзерные;
- обеспечивают стероидную поддержку при приеме > 10 мг преднизолона в день или беклометазона в ингаляциях > 1,5 мг/сут;
- заменяют преднизолон на внутривенный гидрокортизон (1 мг преднизолона эквивалентен 5 мг гидрокортизона);
- тяжелым пациентам можно продолжать вводить аминофиллин внутривенно капельно (с контролем уровня каждые 12 ч) или давать в суппозиториях. В большинстве случаев его также можно отменить!
Препараты, применяемые при лечении астмы
- Бета2-агонисты – Сальбутамол, тербуталин, сальметерол – Заменить на небулайзерные препараты – В высоких дозах снижают уровень К+
- Холинолитики – Ипратропиум – Заменить на небулайзерные формы
- Ингаляционные стероиды – Беклометазон, будезонид, фликсотид – Продолжать – Если пациент принимает беклометазон в дозе > 1500 мкг/сут., есть вероятность надпочечниковой недостаточности
- Оральные стероиды – Преднизолон – Продолжать в виде внутривенного гидрокортизона, до возможности орального применения – Если пациент принимает >10 мг/сут есть вероятность надпочечниковой недостаточности
- Ингибиторы лейкотриеновых рецепторов (противовоспалительный эффект) – Монтелукаст, зафирлукаст – Начать принимать с оральными препаратами
- Стабилизаторы тучных клеток – Динатрия хромогликат – Продолжать в виде ингаляций
- Ингибиторы фосфодиэстеразы – Аминофиллин – Продолжать по возможности – Эффективность при астме дискутируется. При тяжелой астме можно вводить внутривенно капельно во время операции.
Анестезия
- Большинство хорошо контролируемых пациентов удовлетворительно переносят анестезию и операцию, нуждаясь в минимальных изменениях анестезиологической методики.
- У плохо контролируемых астматиков есть риск развития дыхательных осложнений (бронхоспазм, застой мокроты, ателектаз, инфекция, ДН).
- Следует избегать гистамин-высвобождающих препаратов (морфин, тубокурарин, атракурий, мивакурий).
- Интубация может спровоцировать бронхоспазм, ее следует выполнять под адекватной анестезией или под прикрытием опиоидов. Может помочь нанесение местных анестетиков на голосовые связки.
- Если астма плохо контролируется, при периферических операциях лучше применить региональную анестезию. Спинальная анестезия или блокада нерва/нервного сплетения обычно безопасны и позволяют пациенту лежать удобно.
- Пациента с тяжелой астмой (предыдущие госпитализации в реанимационное отделение, нестабильное состояние) после операции для наблюдения следует перевести в ОРИТ/БВЗ.
После операции
После абдоминальной или торакальной операции важно обезболивание, и чаще всего лучшим выбором будет эпидуральная анальгезия, позволяющая избежать расширенной межреберной блокады. Если используется АКП, у астматиков с симптомами лучше применять петидин, чем морфин. Следует назначить кислород вместе с регулярной небулайзерной терапией. Обычный прием стероидов заменяют внутривенными инъекциями. В целом следует избегать НПВС (у 10% астматиков может развиться бронхоспазм), но их можно применять, если ранее пациент переносил их хорошо.
Если после операции нарастают одышка и хрипы, следует исключить другие заболевания как причину хрипов. Левожелудочковая СН и легочная эмболия являются потенциальными триггерами бронхоспазма. Также следует учесть возможность перегрузки жидкостью и пневмоторакса (недавняя постановка центрального катетера?).
Препараты, считающиеся безопасными при астме
- Используемые при вводном наркозе – Пропофол, этомидат, кетамин, мидазолам
- Опиоиды – Петидин, фентанил, альфентанил
- Мышечные релаксанты – Векуроний, суксаметоний, рокуроний, панкуроний
- Ингаляционные анестетики – Галотан, изофлюран, энфлуран, севофлюран
