Бронхиальной астма противопоказания к

Бронхиальная астма – это воспалительное заболевание дыхательных путей, которое встречается у 10% населения Земли. Ему подвержены люди всех возрастных категорий, включая детей.
Астма – хроническое заболевание, для которого характерны периоды ремиссии и обострения, также может протекать с различными осложнениями.
Астматик должен знать противопоказания, которые существуют при бронхиальной астме. Их игнорирование может привести к ухудшению состояния и развитию приступа.
Что такое бронхиальная астма

Бронхиальная астма – хронический воспалительный процесс в дыхательных путях с непосредственным участием разнообразных клеточных элементов. Астма возникает в результате повышенной чувствительности бронхов к воздействию определенных веществ (аллергенов) и раздражающих факторов.
При контакте с раздражителями включается иммунная защита, при которой организм воспринимает свои клетки как чужеродные и начинает их атаковать.
В результате возникает спазм гладкой мускулатуры с последующим отеком слизистой оболочки и скоплением на стенках бронхов большого количества трудноотделяемой слизи, что приводит к сужению их просвета и сопровождается приступами удушья.
Особенности образа жизни при астме

Пациенты, которым поставлен диагноз «бронхиальная астма», должны придерживаться определенных ограничений в повседневной жизни, чтобы не усугублять свое состояние.
При астме существуют следующие противопоказания:
- злоупотребление алкоголем;
- курение;
- посещение бани и сауны;
- содержание домашних животных;
- участие в строительных работах, ремонтах;
- использование перьевых, пуховых, ватных подушек и одеял, изделий из меха;
- сильные эмоциональные потрясения.
Чтобы улучшить состояние здоровья при заболевании бронхов, необходимо придерживаться некоторых рекомендаций:
- укреплять иммунитет путем закаливания и приема витаминных препаратов;
- избегать простудных заболеваний;
- проводить больше времени на свежем воздухе;
- носить одежду из натуральных тканей (нужно исключить из обихода натуральные меха, шерсть и пух);
- не перегружать организм излишними физическими и умственными нагрузками;
- избегать вдыхания вредных веществ (использовать средства индивидуальной защиты при выполнении домашних работ и на производстве);
- проводить своевременную терапию бронхиальной астмы.
Если обострение возникает в результате аллергических реакций на цветение определенных растений, необходимо выезжать из населенного пункта на этот период.
Знание противопоказаний при астме поможет избежать негативного воздействия на организм опасных факторов и снизит вероятность приступа.
Бытовые ограничения при астме
Бронхиальная астма – заболевание, одной из причин возникновения которого является попадание аллергена в дыхательные пути из воздуха.
Чтобы болезнь не мешала нормальной и полноценной жизни, для поддержания хорошего самочувствия необходимо придерживаться некоторых правил:
- В жилых помещениях нежелательно держать предметы, собирающие большое количество пыли: ковры, книги, статуэтки, тяжелые шторы, мягкие игрушки.
- Запрещено содержание домашних животных, даже если их шерсть, пух или перья не являются аллергенами для конкретного человека. Совместное проживание с питомцами может спровоцировать развитие аллергии и вызвать осложнение болезни.
- Нельзя держать комнатные растения, так как в горшках с землей развивается плесень, вдыхание ее спор противопоказано при бронхиальной астме.
- Необходимо поддерживать чистоту, необходимый уровень влажности и соблюдать температурный режим, регулярно проветривать помещение и делать влажную уборку.
- Баня также категорически противопоказана астматикам, так как жар и повышенная влажность затрудняют дыхание, могут способствовать усилению кашля и спровоцировать приступ удушья.
Соблюдение перечисленных рекомендаций поможет держать болезнь под контролем и избежать осложнений.
Противопоказанные препараты
Для лечения бронхиальной астмы используют лекарства симптоматической и базисной терапии.
Препараты первой группы используют краткосрочно, только для снятия астматического приступа.
Вторую группу лекарств применяют более длительное время, их действие устраняет воспаление, возникающее в бронхах, способствует их расширению и улучшает отхождение мокроты.
Все лекарственные препараты в большей или меньшей степени обладают побочными эффектами. Они должны применяться с осторожностью, только под наблюдением врача.
Существует аспириновая форма заболевания, предрасположенность к которой может передаваться по наследству. При этой форме противопоказаны все лекарственные препараты, содержащие ацетилсалициловую кислоту, так как они провоцируют астматические приступы.
Лекарства данной группы обладают жаропонижающим, противовоспалительным и обезболивающим эффектом, поэтому они широко применяются. Иногда их используют для лечения пациентов с аллергической реакцией на аспирин. В таких случаях, назначаются сопутствующие препараты, которые уменьшают их негативное воздействие.
В группу противопоказанных лекарств входят не только нестероидные противовоспалительные препараты, но и бета-блокаторы, применяемые для лечения сердечно-сосудистых заболеваний.
Медикаментозные средства должны назначаться лечащим врачом, бесконтрольное применение лекарств может вызвать удушье и анафилактический шок.
Ограничения в питании

Одна из особенностей бронхиальной астмы в том, что она зависит от питания человека. Существует много продуктов, часто вызывающих аллергические реакции, что приводит к обострению заболевания.
При бронхиальной астме, сопровождающейся аллергической реакцией на продукты питания, следует придерживаться диеты. Ее составляющие должны содержать необходимые питательные вещества и микроэлементы, быть достаточно калорийными и легко усваиваться.
Хорошо зарекомендовали себя диеты с использованием кисломолочных продуктов и овощей (кроме картофеля).
При бронхиальной астме противопоказано употребление продуктов, имеющих длительный срок хранения, а также:
- сыров и копченого мяса;
- сои;
- колбасных изделий;
- морепродуктов;
- маринадов;
- алкогольных напитков.
Необходимо ограничить употребление продуктов с большим содержанием гистамина. Богаты гистамином клубника, киви, бананы, ананасы, груши – следует соблюдать умеренность при их употреблении.
Следует придерживаться режима питания при избыточном весе, так как он один из факторов нестабильности состояния при астме. Поэтому необходимо уменьшить потребление поваренной соли, кондитерских изделий, жареных, соленых и острых блюд, которые возбуждают аппетит и задерживают воду в организме.
Если нет обострений заболевания, можно проводить разгрузочные дни под контролем врача.
При отсутствии аллергии на продукты питания астматикам можно полноценно питаться натуральными продуктами, не содержащими пищевых добавок и консервантов, а главное – избегать переедания.
Вредные привычки при астме

Бронхиальная астма – серьезное заболевание, которое обостряется под воздействием негативных факторов. В их число входят курение и употребление спиртных напитков.
Курение ослабляет иммунитет и снижает сопротивляемость организма к вирусным инфекциям, что, в свою очередь, приводит к нарушению дыхательной функции.
Пассивное курение (вдыхание табачного дыма) также оказывает негативное влияние на здоровье пациента. Оно ведет к сужению просвета бронхов, избыточному образованию слизи, что затрудняет дыхательный процесс и может спровоцировать астматический приступ.
Алкоголь не оказывает прямого воздействия на дыхательную систему, но при прохождении через желудочно-кишечный тракт быстро проникает в кровь. Вредные вещества вызывают отравление организма, тем самым обостряя воспалительные процессы. Употребление спиртных напитков во время лечения может спровоцировать серьезные осложнения и привести к необратимым последствиям, так как алкоголь и лекарства от астмы несовместимы.
Поэтому при бронхиальной астме категорически противопоказано курение и чрезмерное употребление алкоголя.
Занятия спортом при астме

Перед началом тренировок необходимо посоветоваться с врачом о допустимости дополнительных нагрузок на организм, если состояние пациента стабильное.
Усиленная физическая активность способна вместо положительного воздействия вызвать тяжелое осложнение болезни, вплоть до появления приступов кашля и наступления удушья.
Недостаток физических нагрузок также опасен и может привести к снижению иммунитета, ухудшению кровоснабжения внутренних органов, кислородному голоданию, что активирует воспалительные процессы в организме.
Необходимо помнить, что при приступе или обострении бронхиальной астмы физические нагрузки полностью противопоказаны. Посещать тренировки рекомендуют только в периоды продолжительной ремиссии.
Предпочтение следует отдать плаванию, дыхательной гимнастике, восточным единоборствам, скандинавской ходьбе, езде на велосипеде, бегу трусцой. В тренажерном зале необходимо контролировать пульс, при его учащении до 130 ударов в минуту нужно снизить темп.
На начальном этапе интенсивность нагрузок должна быть умеренной и возрастать по мере привыкания организма. Спортивные занятия должны проходить под контролем тренера. В случае ухудшения состояния, появления кашля, одышки следует прекратить тренировку и воспользоваться ингалятором.
При бронхиальной астме противопоказано заниматься подводным плаванием, тяжелой атлетикой, бегом на длинные дистанции и зимними видами спорта (морозный воздух провоцирует сужение бронхов).
Регулярные занятия спортом помогают улучшить функциональные возможности дыхательного аппарата, укрепить дыхательные мышцы и диафрагму.
Трудовая деятельность при астме

Бронхиальная астма оказывает негативное влияние на качество жизни людей и налагает определенные ограничения при выборе профессии. Неподходящая работа (тяжелый физический труд, повышенная концентрация внимания, плохие климатические и производственные условия) может быть опасной для больного и привести к астматическому приступу с последующим усугублением болезни. Поэтому к выбору профессии стоит подходить основательно.
Следует избегать профессиональной деятельности, связанной:
- со средствами строительной и бытовой химии;
- с лечением животных;
- с сельским хозяйством;
- с работами в загрязненных помещениях и на высоте;
- с повышенным эмоциональным перенапряжением;
- с чрезмерной физической нагрузкой;
- с пищевыми красителями и добавками;
- с резкой сменой температур.
При бронхиальной астме контролируемой формы после согласования с врачом можно подобрать профессии, не вызывающие проблем со здоровьем. В случае тяжелой неконтролируемой болезни человеку дают группу инвалидности.
В заключение
Бронхиальная астма даже при тяжелой форме болезни не должна нарушать привычный ритм жизни человека. Этого можно достигнуть, избегая нарушения противопоказаний для больных астмой.
Важно не пускать заболевание на самотек, а держать его под постоянным контролем. Следует правильно организовать и соблюдать режим питания, отдыха, физической активности, проходить регулярные обследования и полный курс медикаментозной терапии.
В настоящее время астма (от древнегреч. «задыхаться», «тяжело дышать») рассматривается как хронический неинфекционный воспалительный процесс с патологическим изменением реактивности бронхов. Последним подразумевается иммуноаллергический механизм, который при определенных неблагоприятных условиях вызывает резкое, спастическое сужение воздухоносных просветов, гиперсекрецию слизи и, соответственно, сокращение объема поступающего в легкие воздуха, – что и приводит к развитию характерного для бронхиальной астмы приступа удушья.
Эпидемиологические данные в отношении бронхиальной астмы зависят от ряда факторов. Так, заболевание в большинстве случаев манифестирует у детей и молодых людей, хотя начало возможно в любом возрасте. В младших возрастных категориях преобладают лица мужского пола, в выборках среднего и пожилого возраста это различие нивелируется.
Распространенность бронхиальной астмы оценивается в пределах 5-10%, причем в зависимости от конкретной страны и/или региона эти данные варьируют достаточно широко. В России астмой страдают от 3 до 6-7 процентов населения. В целом, отмечается тенденция к увеличению заболеваемости; с другой стороны, в ряде государств доказана высокая эффективность масштабных профилактических мер, существенно снизивших эпидемиологические показатели.
Причины
Причины, механизмы, закономерности развития бронхиальной астмы, – то есть всё то, что охватывается понятием «этиопатогенез», – к настоящему времени прояснены не до конца. Большинство исследователей склоняются к гипотезе о полиэтиологической природе заболевания: согласно этой концепции, астматический иммуноаллергический воспалительный процесс может быть запущен множеством различных причин, и в действительности триггером выступают различные комбинации таких факторов.
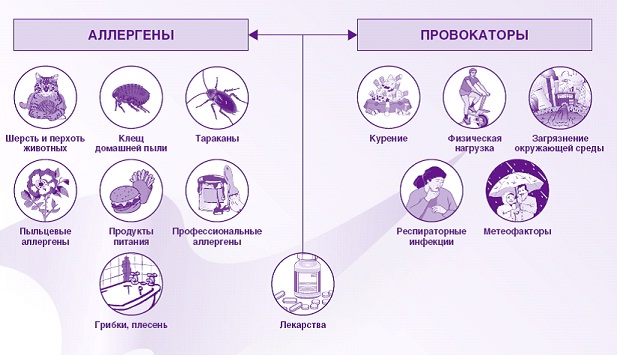
Определенную роль играет наследственность. К факторам риска относят любые раздражения верхних дыхательных путей: агрессивные химические испарения в загрязненном воздухе, аллергические реакции на растительную пыльцу или запах краски, острые респираторные вирусные инфекции, а также пищевые аллергены, бытовая пыль (где всегда в большом количестве присутствуют микроскопические клещи и продукты их жизнедеятельности), продолжительный прием некоторых медикаментов, заболевания верхних отделов желудочно-кишечного тракта. Известно, что очередной приступ астмы может быть спровоцирован резким изменением погоды, сильным ароматом, эмоциональным потрясением, физической нагрузкой или любым другим сенсибилизирующим фактором.
Особую группу риска составляют люди, чьи профессии связаны с химической промышленностью, лакокрасочным производством, парфюмерией, пребыванием в запыленных помещениях и т.п.
Длительное течение астмы, особенно при отсутствии адекватного лечения, приводит к склерозу бронхиальных стенок (замещению паренхимы соединительной тканью), что дополнительно утяжеляет клиническую ситуацию.
Симптоматика
Клиническая картина бронхиальной астмы изучена достаточно хорошо; существует ряд классификаций, построенных на различных критериях (например, в зависимости от особенностей течения различают интермиттирующую и персистирующую формы, выделяют несколько степеней тяжести и терапевтической контролируемости, и т.д.).
Классическая клиника астмы включают следующие симптомы.
Приступ начинается мучительным надсадным кашлем, преимущественно в ночное или утреннее время: человек не может откашляться, при этом нарастает нехватка воздуха, чувство стеснения грудной клетки, удушье и прочие соответствующие симптомы. Пациент старается принять вынужденную позу, в которой дыхание поддерживается дополнительной мускулатурой и несколько облегчается: сесть, наклонившись вперед и упершись руками в колени. Утрачивается ритмичность дыхания, вдох становится коротким, судорожным (больной «хватает губами воздух»), а выдох долгим и трудным. Набухают шейные вены, лицо отекает. В фазе обратного развития приступа мокрота постепенно отходит, несколько приглушаются хрипы, удушье отступает по мере восстановления воздухоносных просветов в бронхах.
Дополнительно отмечается обусловленные гипоксией слабость, головная боль и головокружение, цианотичный оттенок кожи, тахикардия. Хроническим сердечно-легочным заболеваниям сопутствует специфическая деформация конечных пальцевых фаланг и ногтевых пластин (синдром барабанных палочек, синдром часовых стекол).
Однако даже в промежутках между приступами сохраняется характерное астматическое дыхание, – шумное, турбулентное, с хрипами и присвистом.
Типичными осложнениями бронхиальной астмы выступают сердечная и дыхательная недостаточность, эмфизема легких с соответствующим симптомокомплексом. Жизнеугрожающим развитием, особенно на фоне неадекватной терапии или ее отмены, является т.н. астматический статус – состояние практически непрерывного и постоянно усугубляющегося приступа, который без экстренной медицинской помощи может результировать летальным исходом.
Диагностика
Диагностика бронхиальной астмы требует пульмонологического обследования, начиная со сбора жалоб и подробного анамнеза, стандартного осмотра, аускультации, перкуссии. Производятся спирометрические пробы для оценки функций внешнего дыхания. Назначаются клинические и биохимические анализы, исследование газового состава и иммунных факторов крови, анализ мокроты. Из инструментальных методов в данном случае наиболее информативны рентгенография органов грудной клетки, бронхоскопия.
Лечение
Бронхиальная астма относится к числу тех заболеваний, лечение которых требует кардинальной коррекции образа жизни, бдительности пациента к собственному состоянию и постоянного соблюдения особого режима. Курение исключается сразу и безоговорочно, во многих случаях решается вопрос рационального трудоустройства (ряд профессий противопоказан). Необходимо максимально снизить вероятность контакта с любыми известными или предполагаемыми аллергенами.
В последнее время расширяется спектр медикаментозных средств, – не только в виде пресловутых «баллончиков», которые больной бронхиальной астмой должен постоянно иметь при себе, но и в других фармакологических формах, – способствующих купированию астматического приступа, восстановлению просвета и проходимости воздухоносных путей, отхождению гиперсекреторной слизи. Практикуется антигистаминная и десенсибилизирующая терапия, обязательно принимаются меры по профилактике (и антибиотическому лечению, если необходимо) острых и хронических инфекционно-воспалительных заболеваний органов дыхания. Около 25% больных получают противовоспалительные глюкокортикостероидные препараты.
В целом, бронхиальная астма даже в тяжелых формах поддается лечению, и сегодня удается добиться устойчивых длительных ремиссий, – однако необходимым условием этого выступает ответственное отношение пациента к собственному здоровью и комплайентное следование всем рекомендациям лечащего врача-пульмонолога.
Бронхиальная астма – это неинфекционное заболевание верхних дыхательных путей, имеющее хронический характер течения и проявляющееся в виде приступов удушья, развивающихся из-за спазма бронхов. Лечение этой патологии должно предусматривать принципы комплексности и ступенчатости и зависит от частоты развивающихся приступов.
Современные препараты: чем лечить болезнь у взрослых
Для терапии заболевания используются лекарственные средства, которые можно условно подразделить на две группы: препараты неотложной помощи для купирования возникшего бронхиального спазма, и лекарства позволяющие контролировать течение заболевания и частоту обострений.
Для снятия приступа
Бронхолитическая терапия при лечении астмы является симптоматической и не влияет на течение заболевания и количество обострений, но эффективно снимает симптомы приступов удушья.
Частота использования бронходилататоров колеблется от 2-3 раз в сутки до 1 раза в несколько недель (по потребности) в зависимости от тяжести патологии и является показателем эффективности базисного лечения. Для быстроты наступления необходимого эффекта данные лекарства применяются в форме ингаляций.
СПРАВКА! При выборе как и чем можно лечить заболевание у взрослых, стоит учитывать, что некоторые препараты имеют свойства, лечить одышку усиливающаяся в ночное время суток.
Для купирования бронхоспазма используются следующие группы лекарственных средств:
- Бета-2-агонисты короткого и пролонгированного действия. Терапевтический эффект соединений этой группы обусловлен взаимодействием действующего вещества с бета-2-адренорецепторами, расположенными в стенках бронхиального дерева, вследствие чего наступает расслабление гладких мышечных волокон, расширяется просвет бронхов и улучшается воздушная проводимость. Также несколько увеличивают жизненную емкость легких.
- Теофиллины. Для купирования астматического приступа применяются теофиллины быстрого действия. За счет связи с аденозиновыми рецепторами достигается расслабление гладких мышечных волокон стенок внутренних органов, в том числе бронхов, повышение тонуса дыхательной мускулатуры и расширение кровеносных сосудов в легких, что увеличивает содержание кислорода в крови. Теофиллины также предотвращают высвобождение активных белков из тучных клеток, что предотвращает дальнейший отек и спазм бронхов.
- Холинолитики. Принцип действия этих лекарств основан на связи активного вещества препарата с м-холинорецепторами, их блокаде и прекращению прохождения нервных импульсов, за счет чего снижается тонус мышечного компонента стенки бронхов, происходит ее расслабление и подавление рефлекторного сокращения. Холинолитики также положительно влияют на мукоцилиарный клиренс, что облегчает отхождение мокроты после купирования спазма.
Сальбутамол
Относится к селективным агонистам бета-2-адренорецепторов и влияет на гладкомышечный компонент бронхиальной стенки, не связываясь с рецепторами, расположенными в миокарде.
Выпускается в ингаляционной форме и является эффективным средством для купирования острого спазма, поскольку терапевтический ответ развивается через 3-5 минут после использования.
Продолжительность действия Сальбутамола составляет 4-6 часов (бронходилататор короткого действия).
Используется для снятия приступа удушья, а также для предотвращения его развития, связанного с контактом с аллергеном или повышенной физической нагрузкой.
ВАЖНО! Противопоказан в раннем детском возрасте (младше 2 лет) и при наличии аллергических реакций на любой компонент, входящий в состав. С осторожностью назначается лицам, страдающим декомпенсированной сердечной, печеночной или почечной недостаточности, пороками сердца, феохромоцитомой и тиреотоксикозом.
Справка! Использование во время беременности и в период лактации допускается в том случае, если польза для материнского организма превышает возможный риск для ребенка.
Способ применения препарата у взрослых: по 2 ингаляционных дозы (200 мкг) до 4 раз в день. Для предотвращения развития бронхоспазма, связанного с физическими усилиями: 1-2 ингаляции за 15-20 минут до нагрузки.
Беротек
Входит в список препаратов, ингаляционный бета-2-агонист короткого действия, выпускаемый немецкой фармацевтической компанией. Эффект наблюдается спустя 2-3 минуты после вдыхания и сохраняется до 6 часов. Используется для симптоматического лечения бронхиальной астмы и предупреждения развития астмы, связанной с повышенными физическими усилиями.
Важно! При превышении терапевтической дозировки или использовании чаще 4 раз в сутки влияет на миокард, замедляя частоту сердечных сокращений.
В одной ингаляционной дозе содержится 100 мкг действующего компонента фенотерола. Для купирования бронхоспазма применяется 1 доза, при медленном развитии эффекта через 5 минут возможно повторение ингаляции.
ВАЖНО! Противопоказан при кардиомиопатиях, заболеваниях, сопровождающихся нарушением сердечного ритма, декомпенсированном сахарном диабете, закрытоугольной глаукоме, угрожающем аборте, первых неделях беременности.
Атровент
Импортное средство, являющееся блокатором м-холинорецепторов. Устраняет причину удушья, предотвращает дальнейшее усугубление астматического приступа и снижает секрецию желез слизистой оболочки бронхов.
Заметный эффект наступает спустя 10-15 минут после использования и длится до 6 часов.
Важно! Атровент противопоказан детям в возрасте до 6 лет, в первом триместре беременности и при наличии аллергии на компоненты лекарственного средства.
Действующий компонент – ипратропия бромид, на ингаляционную дозу приходится 0,021 мг соединения. Применяется по 2 ингаляции по потребности до 6 раз в сутки.
Теотард
Является производным соединением ксантина и относится к группе теофиллинов, выпускается в форме капсул. Обладает пролонгированным высвобождением, поэтому подходит для предотвращения бронхоспазма в ночное время и утренние часы.
ВАЖНО! Запрещено назначение во время беременности и в период лактации, при эпилепсии, инфаркте миокарда в остром периоде, язвенных поражениях пищеварительного тракта и в детском возрасте до 3 лет.
Поскольку бронхорасширяющее действие наступает постепенно, достигая максимума через 2-3 дня с момента начала приема средства, Теотард не используется для купирования острого бронхоспазма.
Применяется внутрь после еды по 1 капсуле (200 мг) каждые 12 часов.
Тербуталин
Относится к лекарственным средствам группы бета-адреномиметиков, выпускается в виде аэрозоля и в таблетированной форме. Подходит как для снятия бронхоспазма при развившемся приступе и начальной стадии астматического статуса, так и для профилактики их возникновения. Необходимый эффект наступает через 10 минут после применения в виде ингаляции, через полчаса после перорального приема.
Для снятия симптомов удушья используются 1 ингаляционная доза, ингаляцию повторяют через 3-5 минут. Для профилактики применяется таблетированная форма по 1-2 таблетки (2,5-5 мг) 3 раза в сутки.
ВАЖНО! Противопоказаниями к назначению являются: первый триместр беременности, эпилепсия, декомпенсированные сердечные пороки, тиреотоксикоз, преждевременная отслойка плаценты.
Для базисной терапии
Базисная терапия – это комплекс лечебных мероприятий, направленных на прекращение дальнейшего прогрессирования заболевания, предотвращение его перехода в более тяжелую форму и развитие опасных для жизни осложнений. К задачам этого вида фармакотерапии относят:
- контроль частоты и длительности симптомов удушья;
- предотвращение развития астматического статуса и связанных с ним осложнений;
- подбор медикаментозных средств, обладающих минимальными побочными эффектами;
Назначение и интенсивность базисного лечения напрямую зависит от частоты развивающихся приступов бронхоспазма и их тяжести. Оно начинается с того момента, когда эпизодическая бронхиальная астма переходит в легкую персистирующую (постоянную), и в зависимости от дальнейшего течения патологии в качестве базиса может применяться как один, так и несколько препаратов одновременно.
ВАЖНО! Препараты базисной терапии для должного контроля частоты обострений необходимо принимать постоянно.
Для контроля заболевания используются:
- Глюкокортикоиды применяются в основном в игналяционных формах в аэрозоле. Положительный эффект при лечении астмы обусловлен увеличением количества бета-2-адренорецепторов на поверхности бронхиальных стенок, торможении высвобождения медиаторов из тучных клеток и снижение аллергического воспаления.При применении глюкокортикоидных гормонов снижается отечность слизистой оболочки, снижается ее секреторная способность, что облегчает прохождение кислорода в конечные отделы бронхиального дерева. При тяжелом течении заболевания или развитии астматического статуса используются внутривенные формы препаратов в минимальной терапевтической дозировке.
- Стабилизаторы мембран тучных клеток при длительном применении снижают аллергический ответ слизистой дыхательных путей на раздражающие факторы, провоцирующие приступ удушья, за счет торможение высвобождения гистамина и аллергических медиаторов.
- Антагонисты лейкотриеновых рецепторов – новая классификация препаратов, помогающая снизить потребность в симптоматической терапии, предупреждая спазм гладкомышечного компонента бронхиальной стенки путем блокады специфических рецепторов. Также оказывают противовоспалительный эффект и снижают реактивность слизистой оболочки, предотвращая ее отек и воспаление при контактах с аллергенами.
Зафирлукаст
Относится к группе блокаторов лейкотриеновых рецепторов, выпускается в таблетированной форме. Контроль над заболеванием достигается за счет связи действующего вещества со специфическими рецепторами, вследствие чего предотвращается сокращение гладкой мускулатуры стенки бронхов. Также снижает выраженность воспалительных процессов и отечность слизистой оболочки, улучшает вентиляционную способность легких.
ВАЖНО! Противопоказаниями к применению являются: выраженные цирротические процессы в печени с развитием печеночной недостаточности, младший детский возраст. В период беременности используется с осторожностью.
Способ применения: по 20 мг (1 таблетка) 2 раза в сутки. При потребности дозировку увеличивают до максимальной – 80 мг в день.
Фликсотид
Является ингаляционным глюкокортикостероидом импортного производства, обладает сильным противовоспалительным эффектом, применяется для снижения количества приступов.
При постоянном использовании заметно снижает выраженность воспалительных процессов, снижает риск развития отека слизистой оболочки бронхиального дерева при контакте с провоцирующими отдышку факторами.
Важно! Не назначается при остром приступе удушья и астматическом статусе, в раннем детском возрасте.
Применяется для контроля течения заболевания при среднетяжелой и тяжелой форме астмы, терапевтический эффект развивается через 5-7 дней от начала лечения.
Способ применения: 1-2 ингаляции (125-250 мгк) 2 раза в сутки, при достижении контроля над частотой возникновения бронхоспазма дозировка снижается до минимальной эффективной.
Тайлед
Ингаляционный стабилизатор мембран тучных клеток. Чем чаще лечить недуг данным препаратом то значительно снижается аллергический ответ на раздражители, провоцирующие бронхоспазм, за счет торможения высвобождения воспалительных медиаторов. Обладает противовоспалительным действием, снимает признаки отека слизистой оболочки, предотвращает развитие симптомов усиливающиеся в ночное время и ранние утренние часы.
Используемая дозировка: по 2 ингаляции от 2 до 4 раз в сутки в зависимости от тяжести заболевания.
ВАЖНО! Противопоказаниями к назначению данного лекарственного средства является первый триместр беременности и алелргические реакции на компоненты, входящие в состав лекарства.
Комбинированные средства
Симбикорт>
Является комбинированным лекарственным средством (глюкокортикоид + бета-2-агонист), обладающим противовоспалительным и бронхорасширяющим действием. Выпускается в форме дозированного порошка для ингаляций, на один вдох приходится 80/4,5 мкг или 160/4,5 мкг действующих соединений.
Симбикорт назначается может для базисной терапии бронхиальной астмы среднего и тяжелого течения, может использоваться как в качестве постоянного поддерживающего лечения, так и для купирования отдышки при возникновении симптомов удушья.
ВАЖНО! Противопоказан в детском возрасте (младше 6 лет), при активной форме туберкулеза, феохромоцитоме, декомпенсированной эндокринной патологии (сахарный диабет, тиреотоксикоз), наличии аневризмы любой локализации.
При длительном применении значительно снижается частота развития бронхоспазма за счет противовоспалительного эффекта и снижения реактивности слизистой бронхиального дерева, улучшается воздушная проводимость в нижние отделы дыхательных путей, повышается уровень насыщения крови кислородом.
С осторожностью используется при ишемической болезни сердца, сердечных пороках и патологи, сопровождающихся нарушением ритма.
В начале лечения Симбикорт используют по 1–2 ингаляции 2 раза в сутки, после достижения контроля над заболеванием дозу снижают до минимальной эффективной (1 ингаляционная доза раз в день).
Серетид
Комбинированное лекарственное средство, имеющее в своем составе противовоспалительный (флутиказон) и бронходилатирующий (салметерол) компоненты. При длительном применении снижается частота приступов удушья, улучшается вентиляционная функция легких, снимается воспалительная реакция в бронхиальных стенках. Препарат используется для поддерживающей базисной терапии, не рекомендуется для снятия острого приступа удушья в связи с длительностью наступления необходимого эффекта.
ВАЖНО! Не назначается при активных формах легочного туберкулеза, бактериальных и грибковых пневмониях, фибрилляции желудочков и в раннем детском возрасте.
