Является ли противопоказанием к операции сахар в крови
Многие пациенты откладывают то или иное хирургическое вмешательство по причине наличия у них сахарного диабета. Указанная патология не является противопоказанием к операции, но требует специальной подготовки, нацеленной, в первую очередь, на коррекцию уровня глюкозы в крови и нормализацию артериального давления.
В любом случае, о необходимости любой манипуляции следует советоваться с эндокринологом, хирургом, а в случае вовлечения в патологический процесс почек – также с нефрологом.
Условия для успешного проведения операций больному сахарным диабетом, показания и противопоказания
Согласно статистическим данным, каждый второй человек, болеющий сахарным диабетом, хотя бы единожды в жизни переживал хирургическое вмешательство.
Рассматриваемый недуг не является противопоказанием к операции, однако у пациентов с подобной патологией значительно повышен риск развития осложнений в будущем.
Существует два главных условия, которые нужно выполнять при проведении хирургических манипуляций у больных сахарных диабетом:
- Компенсация недуга. Если болезнь не компенсированная, сначала проводят мероприятия по ее компенсации, и только потом назначают инвазивные вмешательства.
- Проведение любых, даже незначительных по объему процедур в условиях хирургического отделения. Это даст возможность доктору своевременно и адекватно среагировать на любые негативные явления, что могут возникнуть во время манипуляции.
Видео: Можно ли делать операцию при сахарном диабете?
Ни в коем случае нельзя проводить операцию, если человек находится в диабетической коме!
Даже если хирургическое вмешательство необходимо проводить в срочном порядке, сначала больного выводят из комы.
Программа подготовки больного диабетом 1 или 2 типа к хирургическому вмешательству
Подготовка при проведении операций у пациентов с рассматриваемым недугом может длиться по-разному: от пары часов — до нескольких недель. Все зависит от общего состояния человека, наличия сопутствующих заболеваний, возраста и некоторых других факторов.
Перед хирургическим вмешательством следует выполнить следующие мероприятия:
- Тестирование крови на количество сахара в ней. Это благоприятствует определению точных порций лекарственных средств, что будут вводиться пациенту. Стандартной схемы не существует, — доктору нужно подбирать дозировку в каждом отдельном случае. К примеру, пожилым и молодым пациентам с идентичным уровнем сахара в крови будет назначаться различная суточная доза инсулина.
- Инсулиновая терапия. При тяжелых формах диабета инсулин в виде инъекций вводят 4-5 раз в день. В остальных случаях ограничиваются трехкратным введением указанного анаболического гормона. В послеоперационном периоде инсулинотерапию продолжают, чтобы избежать появления обострений. Проведение малоинвазивных процедур не требует применения инъекций.
- Витаминотерапия. При рассматриваемой патологии пациенты часто страдают дефицитом витаминов, которые следует регулярно восполнять. Особенно это касается аскорбиновой и никотиновой кислоты.
- Выявление и устранение дополнительных патологий. Нередко при сахарном диабете у больных имеются проблемы с нестабильным артериальным давлением. Перед проведением операции следует принять меры по его коррекции. Также следует изучить характер жирового обмена, и при наличии каких-либо отклонений от нормы провести лечебные мероприятия.
- Диета. Включает несколько аспектов:
— Питание должно быть низкокалорийным. Кушать нужно небольшими порциями и часто (не более 6 раз в сутки).
— Исключить из рациона насыщенные жиры, сахариды, а также алкогольные напитки.
— Минимизировать количество продуктов, содержащих холестерин.
— Ежедневное меню необходимо разнообразить продуктами, содержащими пищевые волокна.

Операцию можно проводить при выполнении следующих условий:
- Нормализация уровня глюкозы. Ее содержание в крови не должно превышать 9,9 ммоль/л. В особых ситуациях больного оперируют при более высоких показателях данного вещества, однако это чревато обезвоживанием больных и развитием в последующем тяжелых обострений.
- Отсутствие глюкозы и ацетона в моче.
- Ликвидация острого недостатка глюкозы в крови. Подобное состояние именуют кетоацидозом, и в ряде случаев оно становится причиной диабетической комы пациента. Поэтому перед хирургическим вмешательством так важно провести ряд медикаментозных мероприятий, нацеленных на устранение указанного патологического состояния.
- Нормализация уровня артериального давления.
Все аспекты анестезии перед операцией больному сахарным диабетом
Самым важным моментом перед хирургической манипуляцией, при подборе вида обезболивающего у человека с сахарным диабетом, является опыт анестезиолога.
Указанный специалист должен в индивидуальном порядке подбирать препараты и дозы для каждого пациента, после детального изучения его анамнеза и проведения общего осмотра.
Кроме того, существуют некоторые нюансы, которые обязательно учитываются анестезиологом:
- Ингаляционный наркоз благоприятствует поднятию уровня глюкозы в крови. Поэтому зачастую выбор делают в пользу общего наркоза. Если инвазивная процедура предстоит длительная, предпочтение отдают многокомпонентной анестезии, — ее влияние на уровень сахара в крови минимально. Какие виды анестезии перед операцией бывают — способы введения наркоза
- Если хирургическая манипуляция краткосрочная, допускается применять местную анестезию в виде инъекций определенных медикаментов.
- Перед хирургической процедурой оперируемому также вводят инсулин. Как правило, это половина утренней дозы. В момент проведения операции врачи постоянно контролируют уровень сахара в крови: важно избегать резких скачков уровня глюкозы. Коррекцию гипергликемии осуществляют при помощи дробных инъекций инсулина. Оперирующим также учитывается тот факт, что гипогликемия намного опаснее для пациента, нежели гипергликемия. Резкое снижение глюкозы может стать причиной диабетической комы, поэтому не столь важно на момент совершения манипуляции добиваться абсолютной нормализации уровня глюкозы, — допускается незначительное ее повышение.
- В момент проведения операции осуществляется постоянный контроль над уровнем артериального давления.
Особенности операций при декомпенсированном сахарном диабете 1 или 2 типа
В определенных ситуациях пациент нуждается в срочном хирургическом лечении, когда рассматриваемая патология компенсирована в недостаточной степени.
Основной целью врачебных мероприятий в этом случае является предварительная ликвидация кетоацидоза. С этой задачей помогает справиться дозированное регулярное введение инсулина.
Каждые два часа при этом проводится тестирование крови на уровень сахара.
Если у пациента повышена температура тела, ему также назначают антибиотикотерапию (до и после манипуляции).
Щелочные вещества же могут стать причиной развития ряда патологических состояний:
- Снижение артериального давления.
- Уменьшение уровня калия в крови, что повлечет за собой задержание солей и жидкости в клетках организма.
- Риск отечности тканей головного мозга.
- Недостаток кальция.
Исходя из вышесказанного, бикарбонат натрия допускается вводить при адекватных кислотных показателях крови: не более 7,0.
Осложнения сахарного диабета и оперативное вмешательство
Одним из наиболее серьезных осложнений сахарного диабета является нефропатия. Данное патологическое состояние способно окончательно вывести из строя почки, став причиной инвалидности, либо смерти больного.
Перед хирургической манипуляцией пациентам с проблемами почек проводят различные мероприятия, нацеленные на нормализацию их работы.
Главные аспекты лечения заключаются в следующем:
- Коррекция жирового обмена. Достигается посредством медикаментов.
- Меры по регулированию углеводного обмена. Главная роль в данной ситуации отводится инсулину.
- Диета, что заключается в минимизации животной пищи.
- Борьба с почечной гипертензией. Как правило, выбор делают в пользу ингибиторов АПФ.
Специфика послеоперационных обострений у прооперированных больных с сахарным диабетом заключается в том, что, помимо стандартных осложнений, могут также иметь место специфические патологические состояния.
К первой группе относят воспалительные реакции в легких, гнойные явления в операционном участке, серьезные погрешности в работе сердечно-сосудистой системы, образование тромбов и пр.
К специфическим послеоперационным осложнениям у пациентов с сахарным диабетом относят:
- Гипергликемическая кома. Подобное состояние может развиться, если пациент знал о сахарном диабете, но врачу не сообщил. Либо же, когда инвазивное вмешательство проводилось в экстремальном порядке, и больному не успели протестировать кровь и мочу на уровень глюкозы. Рассматриваемое состояние приводит к нарушениям водно-солевого баланса, а также к резкому увеличению кетоновых тел. Это все негативно сказывается на функционировании мозга.
- Гипогликемическая кома. Является результатом введения высоких доз инсулина на фоне отсутствия лечения глюкозой. Также указанное явление способно развиться при выведении пациента из гипергликемической комы без контроля над уровнем сахара в крови. Типичными проявлениями гипогликемических состояний являются судороги, внезапные обмороки, расширение зрачков, падение АД. Употребление сладкой пищи заметно улучшает состояние. Отсутствие адекватных лечебных мероприятий может привести к развитию инсульта, инфаркта миокарда, а также стать причиной развития сердечной недостаточности.
- Гиперосмолярная кома. Зачастую диагностируют у пожилых людей, страдающих ожирением. Характерные симптомы – повышение температуры тела, скачки сердцебиения, упадок сил, непроизвольные колебательные движения глаз. Смертность от рассматриваемого патологического состояния достаточно высока – 40-50%. Ее причиной зачастую служат отечность мозга, тромбоэмболия, а также гиповалемический шок.

Восстановление больного сахарным диабетом после операции и профилактика осложнений
Послеоперационный период у людей с сахарным диабетом требует следующих мероприятий:
- Введение инсулина. Интервалы между введением указанного препарата, и его дозировка будут определятся уровнем глюкозы в крови. В тех крайне редких случаях, когда анализ крови после хирургической манипуляции подтверждает нормальный уровень глюкозы, инсулин все равно вводят, но — в меньших дозах. В среднем, через неделю после операции, при нормализации состояния, прооперированного переводят на дозу инсулина, которая у него была до хирургического вмешательства.
- Ежедневная проверка мочи в лаборатории на наличие в ней ацетона. Некоторые клиницисты советуют проводить подобные проверки более часто.
- Контроль уровня глюкозы в крови. Первые сутки после операции такую процедуру повторяют раз в 2-3 часа, далее – трижды в день на протяжении 5 дней.
- Внутривенное вливание 5-процентного раствора глюкозы и некоторых других препаратов.
Что касается питания, здесь все будет определяться видом хирургического вмешательства. При оперировании структур желудочно-кишечного тракта применяют энтеральное питание посредством назоеюнального зонда. Инсулин при этом продолжают колоть регулярно, пока пациент находится на данном типе питания.
Во всех остальных случаях после проведения операции пациенту нужно переходить на обычное питание. Получение всех необходимых витаминов и микроэлементов способствует уменьшению вливаемых доз глюкозы.
Катаракта — офтальмологическое заболевание, которое очень часто встречается в пожилом возрасте и характеризуется помутнением хрусталика. Несмотря на распространенность недуга, лекарственных средств, которые бы полностью устраняли причину и последствия его возникновения, пока не существует, поэтому единственным выходом остается операция, при которой хрусталик изымают, а на его место ставят искусственную интраокулярную линзу.
У этого метода достаточное количество противопоказаний, поэтому способов лечения заболеваний хирургическим путем становится все больше.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Общие сведения о хирургии катаракты
Катаракта на начальных этапах практически никак себя не проявляет, хотя именно в этот период у пациента есть возможность замедлить прогрессирование заболевания и избежать хирургического вмешательства. Со временем хрусталик мутнеет, приводя к образованию оптических явлений и стойкому снижению зрения.
Единственный способ вернуть зрение больному — полностью удалить помутневший хрусталик и заменить его на искусственный. Эта операция называется экстракция, и известная она еще с древнейших времен. Однако в прошлом удаление хрусталика было показано только тем, у кого он значительно помутнел. Сейчас операция проводится даже при средней степени заболевания, т.е. выжидать созревания катаракты не нужно.
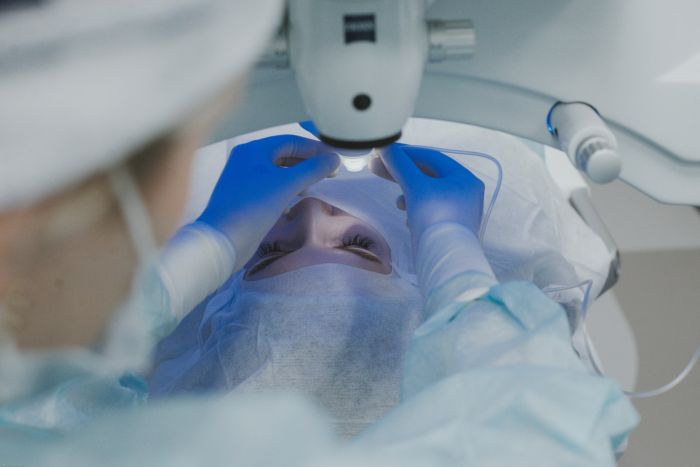
В последние десятилетия на смену хирургическому методу пришел микрохирургический — малоинвазивный, безболезненный способ, который не требует длительного периода восстановления и характеризуется меньшим риском осложнений.
Замена хрусталика при катаракте может быть показана по медицинским или профессионально-бытовым причинам. К профессионально-бытовым относят те, которые связаны с работой или деятельностью, требующими напряжения глаз (шитье, вождение автомобиля).
К медицинским показаниям относятся:
- перезрелая катаракта;
- набухающая катаракта;
- вывих или подвывих хрусталика;
- необходимость исследования глазного дна перед проведением лазерной операции или при других заболеваниях глаз;
- присоединение вторичной глаукомы.
При установлении необходимости хирургического вмешательства врач определяет подходящую методику и назначает дату операции, проведя предварительные исследования и подготовку.
Методики
Разнообразные методики замены хрусталика были созданы в связи с появлением нового оборудования (например, лазера), а так же для того, чтобы возможность избавиться от катаракты была у всех пациентов, в том числе — у тех, кому по каким-либо причинам стандартная операция противопоказана.
Лазерная факоэмульсификация
Самая современная и одна из самых распространенных в настоящее время методика, которую стали практиковать с середины 90-х годов. Сейчас по популярности она уступает только ультразвуковому методу, поскольку последний финансово доступнее для пожилых людей.
Лазерная факоэмульсификация проводится с использованием фемтосекундного лазера, который не повреждает здоровые ткани, а аккуратно расслаивает хрусталик. Это позволяет вернуть зрение людям, у которых хрусталик не чувствителен к ультразвуку, людям со сложной формой катаракты (сопряженной с глаукомой или подвывихом хрусталика), сократить длительность восстановительного периода и свести риск осложнений до минимального уровня.
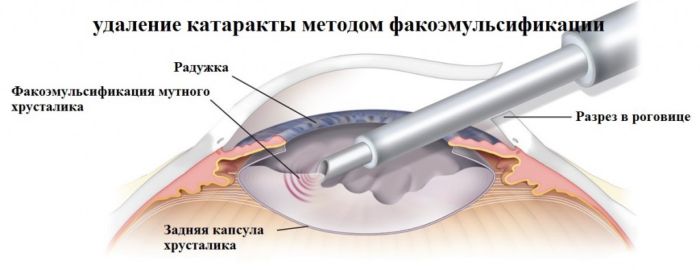
После бесконтактного лазерного воздействия хирург вставляет линзу на место поврежденного хрусталика, и уже через несколько часов пациент может идти домой. Зрение при этом возвращается моментально.
Ультразвуковая факоэмульсификация
Ультразвуковая факоэмульсификация занимает промежуточное положение между стандартной хирургической процедурой и лазерным вмешательством. Ее можно проводить на любой стадии катаракты.
Ультразвуковой метод очень малотравматичен: после операции не остается рубцов, практически не возникает осложнений, реабилитационный период не превышает 2 месяцев. Через пару часов после завершения операции к человеку полностью восстанавливается зрение, если оно не было снижено из-за других заболеваний.
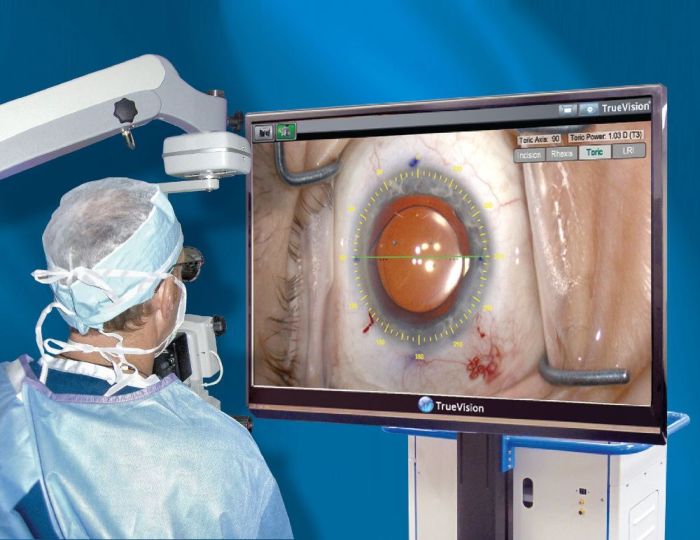
Процедура проводится в точности так же, как при лазерной факоэмульсификации. Разница лишь в том, что помутневший хрусталик удаляется не лазером, а ультразвуком. Эта операция намного дешевле, чем лазерная, но подходит не всем.
Экстракапсулярная экстракция
Экстракапсулярная экстракция (ЭЭК) — традиционный хирургический способ удаления хрусталика без капсулы, который отличается дешевизной, долгим и сложным реабилитационным периодом и накладыванием швов после процедуры.
Операция проводится под анестезией и обязательно с применением векорасширителя. Разрез проводится с помощью скальпеля, после чего хрусталик полностью изымают и вставляют на его место интраокулярную линзу. На место разреза накладывают шов, который и становится самым уязвимым местом глаза. При травмах, механическом воздействии и резких движениях он может повредиться.
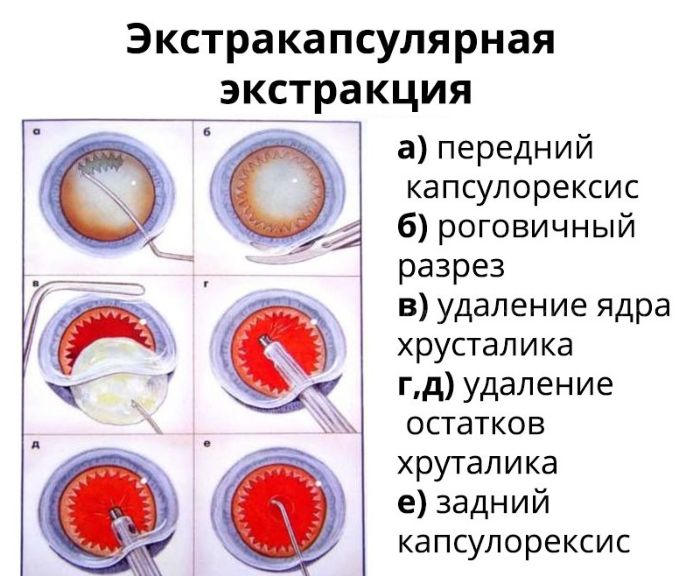
Так же рубец часто приводит к образованию послеоперационного астигматизма, т.е. снижению зрения. Заболевание может появиться из-за низкой квалификации врача, несоблюдения рекомендаций хирурга после операции или из-за индивидуальных особенностей, поэтому об этом пациента предупреждают заранее.
Интракапсулярная экстракция
При интракапсулярной экстракции врач осуществляет те же манипуляции, что и при экстракапсулярной, однако в этом случае хрусталик удаляется вместе с капсулой.
Такой подход исключает вероятность того, что поврежденные ткани окажутся в глубоких структурах глаза и приведут к повторному развитию катаракты. Но вероятность присоединения астигматизма при этой операции сохраняется.
Подготовка
Подготовка к любой операции осуществляется в несколько этапов. Иногда она может занимать до нескольких месяцев, поскольку офтальмологу необходимо убедиться, что у пациента нет противопоказаний со стороны всех систем органов.
Какие обследования необходимо пройти?
Перед назначением даты операции врач назначает ряд стандартных процедур:
- сдача крови на гепатит;
- сдача крови на сифилис;
- общий анализ крови (тромбоциты, фибриноген, уровень сахара и пр.);
- общий анализ мочи.
К инструментальным методам диагностики, необходимым перед проведением операции, относят:
- флюорографию;
- ЭКГ.
Также перед операцией нужно посетить терапевта и получить заключение о возможности хирургического (ультразвукового, лазерного) вмешательства. Обязательно выяснить об отсутствии противопоказаний со стороны других систем органов, поэтому потребуется консультация кардиолога, эндокринолога, ЛОРа, стоматолога, гинеколога и уролога (женщинам и мужчинам соответственно), анестезиолога.
За несколько дней до операции пациент получает индивидуальные рекомендации: об отмене приема лекарств, о питании накануне вмешательства и другие.
Кому нельзя делать процедуру?
Операция по удалению катаракты имеет ряд противопоказаний. Они бывают временные и постоянные. К временным относят те, которые предполагают откладывание операции на определенный срок. Это может быть ангина, цистит, кариес или беременность.
СПРАВКА. Постоянные (абсолютные) противопоказания делают невозможным удаление катаракты либо одним, либо всеми способами.
Возрастные ограничения
Многие клиники не проводят операции пациентам моложе 18 лет. Однако в некоторых случаях, если речь идет о значительной потере зрения, врачи решаются прооперировать пациента и в более раннем возрасте, предварительно заполучив разрешение родителей и проведя все необходимые обследования.
Хирургическое вмешательство в пожилом возрасте тоже ограничивается каждой клиникой, но, как правило, многие медицинские учреждения придерживаются возраста 65 лет. В этом возрасте у людей обычно уже присутствуют другие заболевания (сахарный диабет, патологии сердечно-сосудистой системы), поэтому наркоз нанесет слишком сильный урон и может быть опасен.
Ультразвуковое и лазерное вмешательство возможны в любом возрасте от 18 лет.
Заболевания сердца
Перед операцией все пациенты должны посетить кардиолога, чтобы убедиться в нормальной работе сердца. При некоторых хронических заболеваниях (при сердечной недостаточности в частности), а так же в течение 6 месяцев после перенесенного инсульта или инфаркта операцию по удалению катаракты не проводят.
Заболевания глаз
Основные противопоказания связаны с офтальмологическими заболеваниями. Операцию не проводят при:
- инфекционных поражениях глаз (конъюнктивит, воспаление сосудистой оболочки или радужки);
- декомпенсированной глаукоме (показатели внутриглазного давления превышают норму);
- отсутствии светоощущения.
Инфекционные заболевания нужно будет сначала полностью вылечить, и уже после этого можно проводить обследование для последующей операции по удалению катаракты. В остальных случаях операция абсолютно противопоказана, поскольку вероятность развития осложнений очень высока, а терапевтический эффект не превосходит возможные негативные последствия.
Сахарный диабет
Течение катаракты при сахарном диабете особенное.
Во-первых, заболевание развивается стремительно, поэтому оперативное вмешательство, с одной стороны, необходимо осуществить незамедлительно.
Во-вторых, у диабетиков часто развивается сопутствующее поражение сетчатки, а его отсутствие не говорит о том, что его никогда не будет. Зачастую у больных сахарным диабетом после операции по удалению катаракты развивается диабетическое поражение сетчатки.
Несмотря на все это, операция по удалению катаракты у людей с сахарным диабетом проводится только в том случае, если уровень сахара в крови стабилен и держится на одном уровне.
Сахарный диабет не является абсолютным противопоказанием к оперативному вмешательству, однако к пациентам с этим диагнозам предъявляются особые требования. Если удается достичь стабильного уровня сахара в крови, можно проводить операцию, в ходе которой обязательно нужно следить за этим показателем.
Кроме того, при сахарном диабете более успешных результатов можно достичь, если провести операцию на ранней стадии катаракты.
Результат процедуры
В результате процедуры, проведенной ультразвуковым или лазерным методом, полностью восстанавливается зрение уже через несколько часов после операции. Вероятность развития осложнений при этом минимальна.
При традиционных хирургических методах восстановительный период может длиться до 3 месяцев, в течение которых пациенту нужно соблюдать ряд ограничений, постоянно посещать офтальмолога и не бояться, если зрение не восстановилось полностью. Если реабилитация проходит, как нужно, примерно через 3 месяца рубец перестанет препятствовать нормальному зрению и оно вернется.
Мнение эксперта
Данилова Елена Федоровна
Врач-офтальмолог высшей квалификационной категории, доктор медицинских наук. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей.
Однако нужно понимать, что любой метод удаления катаракты возвращает только то зрение, которое было утеряно в результате катаракты. Например, если у пациента была близорукость и он носил очки с оптической силой 2 диоптрии, но потом развилась катаракта и он практически полностью лишился зрения, после операции его зрение будет не 100%-ным, а иметь значение -2. При операции замещается лишь хрусталик, но другие структуры глаза (сетчатка, например) не затрагиваются.
Вероятность повторного развития катаракты наиболее высока при ЭЭК. Поврежденные ткани хрусталика из глубоких слоев тканей глаза могут начать разрастаться и препятствовать прохождению световых лучей сквозь линзу. В этом случае может быть назначена повторная процедура, но уже по методике ИЭК, т.е. с полным удалением капсулы.
Полезное видео
Операция при катаракте: показания, противопоказания, возраст:
Заключение
Катаракта относится к распространенным офтальмологическим заболеваниям, которые встречаются преимущественно в пожилом возрасте. Консервативными методами вылечить пациента нельзя: пока фармацевтика дает лишь возможность частично замедлить помутнение хрусталика.
Хирургия дает возможность заменить помутневший хрусталик на искусственную интраокулярную линзу 4-мя способами, начиная традиционными и заканчивая современными методами с применением лазера или ультразвука.
У каждой методики есть свои противопоказания, которые необходимо выявить на этапе подготовке к операции заблаговременно. При наличии противопоказаний операция либо откладывается, либо заменяется другим методом, либо не проводится вообще, и тогда один глаз «выключается» из зрительного процесса.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
