Эхокг показания и противопоказания
— Подозрение на наличие приобретенных или врожденных пороков сердца.
— Выслушивание любых сердечных шумов.
— Обнаружение изменений на ЭКГ.
— Перенесенный инфаркт миокарда.
— Повышение артериального давления.
— Регулярные спортивные тренировки.
— Подозрение на наличие опухоли сердца.
— Подозрение на расширение (аневризму) грудного отдела аорты.
Абсолютных противопоказаний к проведению ЭхоКГ не существует. Проведение исследования может быть затруднено у следующих категорий пациентов:
— Хронические курильщики, лица страдающие бронхиальной астмой/хроническим бронхитом и некоторыми другими заболеваниями дыхательной системы
— Женщины со значительным размером молочных желез и мужчины с выраженным оволосением передней грудной стенки
— Лица со значительными деформациями грудной клетки (реберный горб и т.д.)
— Лица с воспалительными заболеваниями кожи передней грудной клетки
— Лица, страдающие психическими заболеваниями, повышенным рвотным рефлексом и/или заболеваниями пищевода (только для проведения чрезпищеводной ЭхоКГ).
Как подготовиться к ЭхоКГ
Специальной подготовки пациента к проведению эхокардиографического исследования не требуется.
Как проходит процедура эхокардиографии:
— Для кардиологического исследования у взрослых применяются ультразвуковые датчики с частотой 2,25-3,4 МГц. При таких частотах обеспечивается хорошая фокусировка ультразвукового луча и оптимальное отражение от исследуемых структур.
— Исследование может быть осуществлено в любом положении больного, при котором обеспечивается наиболее четкое изображение исследуемых структур. Чаще всего пациент находится в горизонтальном положении на спине с приподнятым изголовьем или на левом боку. Для лучшей визуализации сосудистого пучка из супрастернального доступа под плечи пациента подкладывается валик, а голова запрокидывается назад. Исследование выполняется при свободном дыхании пациента либо при неглубоком выдохе.
Положения датчика:
Поскольку сердце окружено ребрами и воздушной легочной тканью, затрудняющими передачу ультразвуковых волн, лучше всего выполнять исследование при полном выдохе из нескольких положений. Для наибольшего расширения акустических окон исследование проводят в положении пациента на левом боку, при этом верхняя часть тела несколько приподнята. В этом положении сердце находится напротив переднебоковой грудной стенки и менее всего прикрыто тканью легких, особенно при полном выдохе. Из-за относительно небольшого акустического окна лучше всего использовать секторный датчик, с помощью которого можно получить срез сердца в виде «куска пирога». Стандартные акустические окна для эхокардиографии следующие: парастернальное во 2-4-м межреберье, верхушечное в 5-6-м межреберье, надгрудинное в надгрудинной вырезке и подреберное — ниже мечевидного отростка.
Плоскости сканирования
Вращая и наклоняя датчик врач может использовать все акустические окна и сканировать сердце в нескольких плоскостях. Согласно руководству Американского Эхокардиографического Общества установлены три взаимоперпендикулярных плоскости сканирования: длинная ось сердца, короткая ось и четырехкамерная плоскость. Положение датчиков во всех этих плоскостях основано на осях самого сердца, а не тела пациента.
Плоскость относительно длинной оси располагается параллельно основной оси сердца, определяемой по линии, идущей от аортального клапана к верхушке сердца. Датчик устанавливается в парастернальной, супрастернальной или апикальной позиции. Короткая ось перпендикулярна длинной, и ее плоскость представляет собой поперечное изображение. Сканирование из апикального или подреберного положения дает изображение в четырехкамерной позиции, отображающей все четыре камеры сердца на одном срезе.
Датчик можно наклонять в обоих направлениях, чтобы получить дополнительные веерообразные изображения сердца. Такие плоскости используются в частности для оценки аномалий сердца. Для точного анализа анатомии и функции сердце всегда должно исследоваться в нескольких плоскостях при различных положениях датчика. Таким образом, патологические структуры видны под разными углами, их можно оценить и отличить от артефактов.
Парастернальная плоскость подлинной оси
Для получения изображений в парастернальной плоскости по длинной оси датчик устанавливается в 3-м или 4-м межреберье спереди от сердца. Плоскость сканирования располагается вдоль линии от правого плеча к левому подвздошному гребню. В передне-заднем направлении визуализируются следующие структуры: передняя стенка правого желудочка, правый желудочек (выносящий тракт), межжелудочковая перегородка, левый желудочек и задняя стенка левого желудочка. Краниальнее левого желудочка располагаются аортальный клапан, восходящая аорта, митральный клапан, левое предсердие и, позади, нисходящая аорта. О корректном изображении можно говорить, когда все эти структуры видны одновременно, а межжелудочковая перегородка расположена практически горизонтально. Структуры вблизи от датчика (правый желудочек) отображаются в верхней части изображения, а краниальные структуры (аорта) — в правой. Таким образом, картина выглядит, как если бы наблюдатель смотрел на сердце слева.
Парастернальная плоскость по короткой оси
Для получения изображения в парастернальной плоскости по короткой оси датчик снова устанавливается в 3-е или 4-е межреберье кпереди от сердца. Плоскость сканирования перпендикулярна длинной оси и отображается, как показано ниже. Датчик следует наклонять для получения различных анатомических плоскостей.
В сосудистой плоскости в центре изображения визуализируется аортальный клапан, где его три створки образуют звездчатую картину. Искривленная область кпереди от клапана является выносящим трактом правого желудочка, связывающим путь притока и трикуспидальный клапан с клапаном легочной артерии и основным стволом легочной артерии. Ниже аорты расположено левое предсердие.
В плоскости митрального клапана определяются передняя и задняя створки митрального клапана и выносящий тракт левого желудочка. Во время сердечного цикла створки митрального клапана движутся наподобие «рыбьего рта».
В плоскости сосочковых мышц правый желудочек образует слева вверху кпереди от почти круглого левого желудочка внизу справа область в виде скорлупы. Сзади с обеих сторон визуализируются две сосочковые мышцы.
В этой плоскости можно наблюдать концентрическое сокращение левого желудочка во время сердечного цикла. На изображении в диастолу виден округлый левый желудочек с межжелудочковой перегородкой и задней стенкой. Во время систолы полость левого желудочка уменьшается, что сопровождается утолщением перегородки и задней стенки.
Апикальная четырехкамерная плоскость
Изображения в четырехкамерной плоскости при нахождении датчика в 5-м или 6-м межреберье в положении пациента на левом боку можно получить даже у тучных больных с плохим акустическим окном. Луч направляется на левое плечо, пересекая сердце от верхушки к основанию. Задержка дыхания на полном выдохе позволяет расширить акустическое окно. Четырехкамерная плоскость перпендикулярна плоскостям и по длинной, и по короткой оси. Врач видит сердце снизу, поэтому правая и левая стороны на изображении видны в обратном расположении.
Верхушка сердца на изображении располагается сверху (вблизи от датчика). Правые предсердие и желудочек находятся слева. Эта плоскость позволяет отобразить и предсердия, и желудочки в дополнение к межпредсердной и межжелудочковой перегородкам и обоим предсердно-желудочковым клапанам. Датчик должен быть точно установлен над верхушкой, а затем повернут и наклонен, чтобы получить подходящее сечение, на котором будут видны все четыре камеры.
Пятикамерная плоскость
Изображения в этой плоскости получаются при наклоне датчика кпереди и вращении его по часовой стрелке из апикальной четырехкамерной плоскости. Этим достигается визуализация выносящего тракта левого желудочка и аортального клапана. Плоскость сканирования располагается параллельно кровотоку к аорте, создавая оптимальные условия для допплерографического обследования выносящего тракта левого желудочка (аортального клапана и восходящей аорты). Определить все структуры правых отделов сердца и получить их изображения в этой плоскости не всегда бывает просто.
Чреспищеводная эхокардиография
Плохое акустическое окно вследствие тучности или эмфиземы пациента может при трансторакальной эхокардиографии не обеспечить адекватной визуализации всех структур сердца. В таких случаях проводится чреспищеводная эхокардиография, обеспечивающее превосходное изображение предсердий, желудочков и предсердно-желудочковых клапанов. Она особенно полезна в операционной и в палате интенсивной терапии в раннем послеоперационном периоде после вмешательств на сердце. Через глотку в пищевод вводится специальный эндоскоп с двухплоскостным или многоплоскостным датчиком и продвигается до достижения вузуализации сердца. Хорошее качество изображения левого предсердия, расположенного рядом с датчиком, позволяет визуализировать тромбы в нем или на митральном клапане и определять любые дефекты межпредсердной перегородки.
Эхокардиограммы здорового человека в а-режиме и в м-режиме с синхронно регистрируемой электрокардиограммой

Рис.1. Эхокардиограммы здорового человека в А-режиме (А, слева) и в М-режиме (М, справа) с синхронно регистрируемой электрокардиограммой (ЭКГ)
Наибольшая амплитуда осцилляций в А-режиме соответствует наибольшей оптической плотности рисунка в М-режиме. На эхокардиограмме в М-режиме чередование темных и светлых волнистых полос соответствует полостям сердца и их стенкам (см. схему на рис. 3). Обозначение полостей сердца такое же, как на рис. 1 (на фоне темного поля полости правого желудочка зарегистрирована ЭКГ) Дополнительное обозначение на этом и других рисунках к статье имеют следующие структуры: ПСПЖ — передняя стенка правого желудочка (светлые полосы); МЖП — межжелудочковая перегородка (светлые полосы); МК—эхосигнал от передней створки митрального клапана определяется на фоне полости левого желудочка как светлая структура в виде флажка); ЗСЛЖ — задняя стенка левого желудочка. Волнистость изображения стенок сердца связана с его сокращениями в систолу, межжелудочковая перегородка и задняя стенка левого желудочка движутся навстречу друг другу. Через определенные промежутки времени (в данном случае — каждые 0,5 с) на эхокардиограмме пунктирными делениями по вертикали (указаны стрелками) изображается масштаб линейных измерений (в данном случае расстояние между делениями соответствует 1 см).
Кардиография с помощью ультразвукового датчика — рутинная методика, основанная на влиянии высокочастотного излучения на организм пациента, на его ткани. В рамках практики специалистов по кардиологии речь идет о незаменимой методике. Несмотря на всю простоту способа, он крайне информативный, удобный и доступный для самого пациента.
ЭХО КГ сердца — это ультразвуковой метод диагностики, позволяющий визуальзировать анатомические особенности мышечного органа: состояние клапанов, самого миокарда и его сосудов, потому в основном методика выявляет пороки. Также приобретенные с годами нарушения. Например, при длительном повышении артериального давления. Вариантов множество.
По сути это обычное УЗИ, только датчик используют для диагностики кардиальных структур.
Поскольку методика безопасна, ее используют многократно. Так часто, как того требует ситуация. Нет ни возрастных, ни иных серьезных ограничений. Хотя определенные противопоказания существуют.
Что же нужно знать пациенту перед эхокардиографией? Насколько эффективно это исследование?
Суть методики и что она показывает
Как уже сказано, ЭХО сердца — это модификация стандартного УЗИ внутренних органов. Однако, в отличие от прочих методов, схожих по смыслу, аппарат для кардиографии может работать в нескольких режимах.
Например, врачу-диагносту доступно дуплексное сканирование. Допплерография используется, в том числе, для того, чтобы исследовать скорость кровотока. Его качество. Что немаловажно при диагностике, например, ишемической болезни, оценке состояния органа после перенесенного инфаркта.
Как и прочие УЗИ, эхокардиография полностью безопасна.
Что же показывает ЭХО в рамках рутинного обследования:
- Масса, количество мышечной ткани в области левого желудочка сердца. Как правило, изменяется при длительном повышении давления. Нелеченая гипертония особенно опасна.
- Эхограмма сердца покажет интенсивность движения крови по легочной артерии. Этот сосуд — один из крупнейших. Любое нарушение чревато скорыми осложнениями. Вплоть до летального исхода. Особенно повышение местного давления.
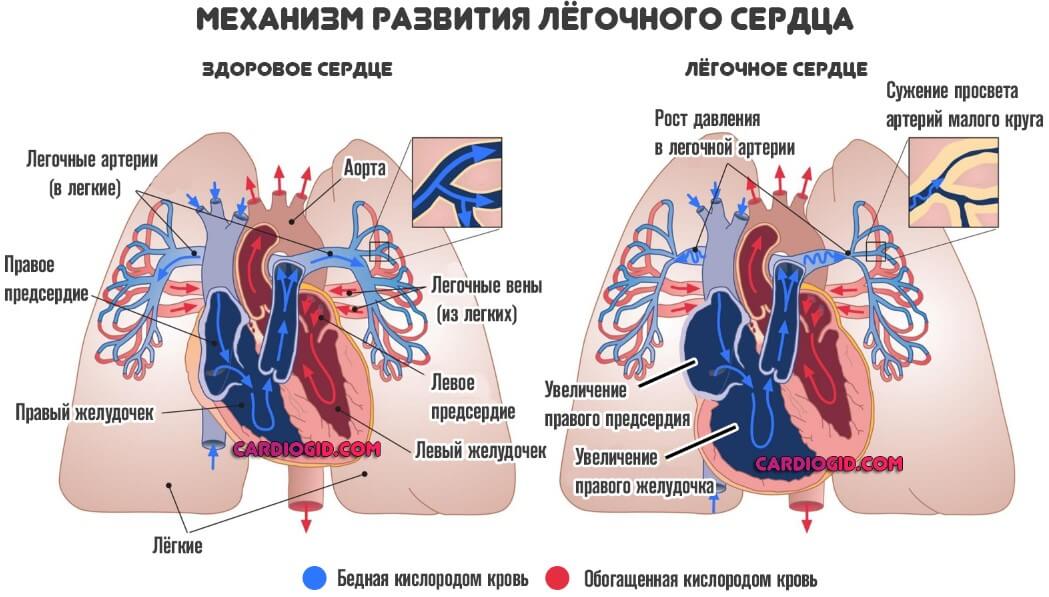
- Ударный объем. Количество крови, которое сердце выбрасывает в аорту и «гонит» по большому кругу. Многие пороки изменяют эти показатели, потому отклонения довольно информативны.
- Состояние левого предсердия.
- Толщины стенок.
- Эхокардиография сердца показывает даже малейшие изменения в кардиальных структурах: положение миокарда, клапанов сердца (трикуспидального, митрального и пр. .) в момент сокращения и возвращения в спокойное состояние. Этот показатель определяют как конечный систолический и диастолический объемы.
- Общее положение сердца. Его размеры, анатомическая локализация. В том числе относительно других органов грудной клетки.
Методика показывает морфологические особенности кардиальных структур.
Какие заболевания можно обнаружить
По результатам эхокардиографии специалисты выставляют несколько диагнозов.
Артериальная гипертензия
Выявить этот процесс можно косвенным образом. Речь идет о стабильном и регулярном повышении давления в сосудистом русле. Если говорить о полноценном диагнозе, то состояние следует назвать гипертонией.
Длительное течение патологического процесса приводит к органическим изменениям в сердце — левый желудочек трансформируется. Мышечные слой на уровне этой камеры становится толще.
Подробнее о гипертрофии левого желудочка читайте в этой статье.
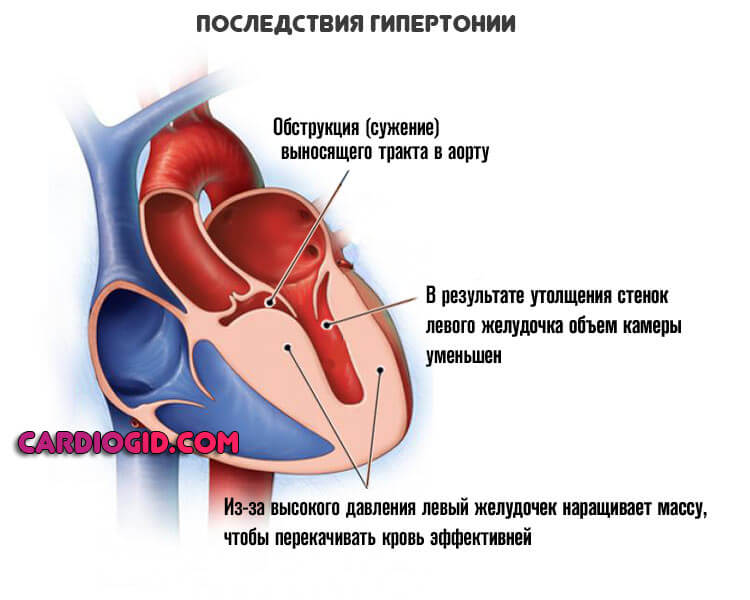
Это своего рода компенсаторный механизм. Так кардио-структуры могут перекачивать кровь с большей силой. Интенсивность каждого удара растет. Это не нормальное, но объяснимое явление.
Чем дольше существует патология, тем хуже обстоит дело. Возможна кардиомегалия. Неумеренное разрастание мышечного органа. Тогда они не смогут выполнять свои функции.
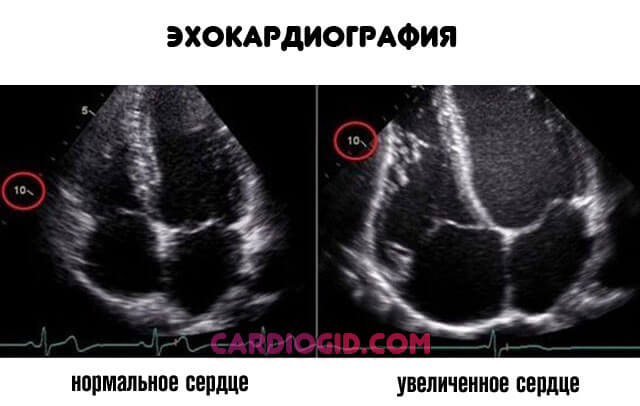
Пороки сердца
Как врожденные, так и приобретенные. В основном те, которые затрагивают клапаны — аортальный, митральный, трикуспидальный, реже перегородки между камерами.
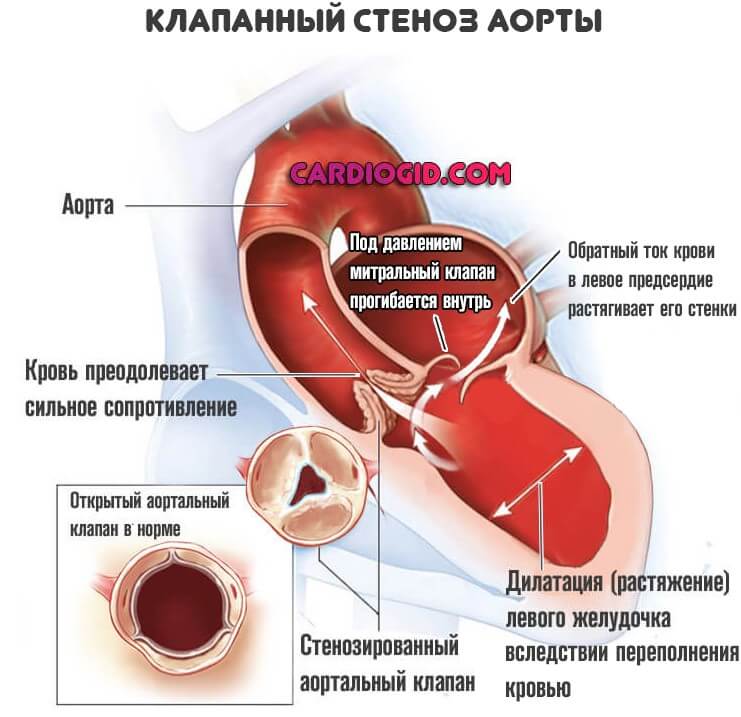
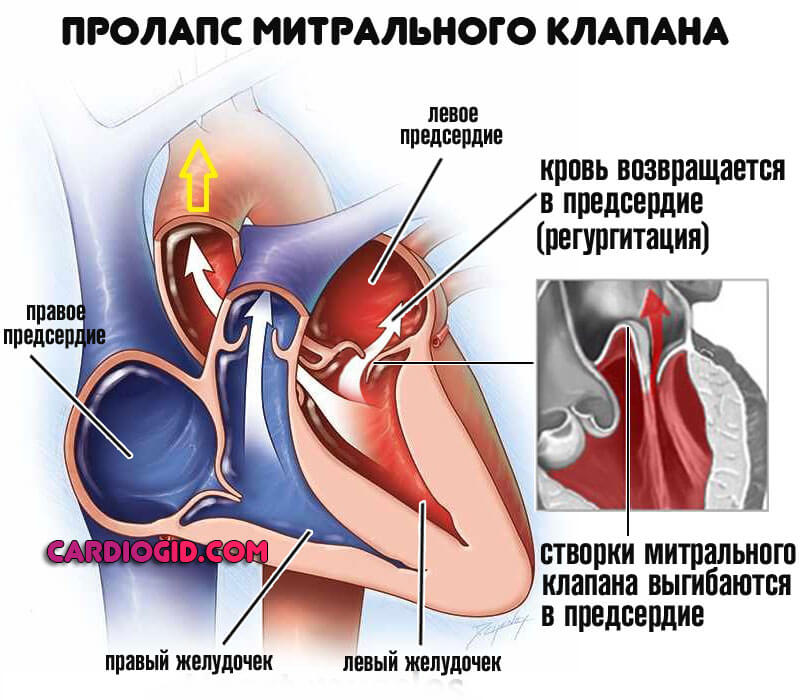
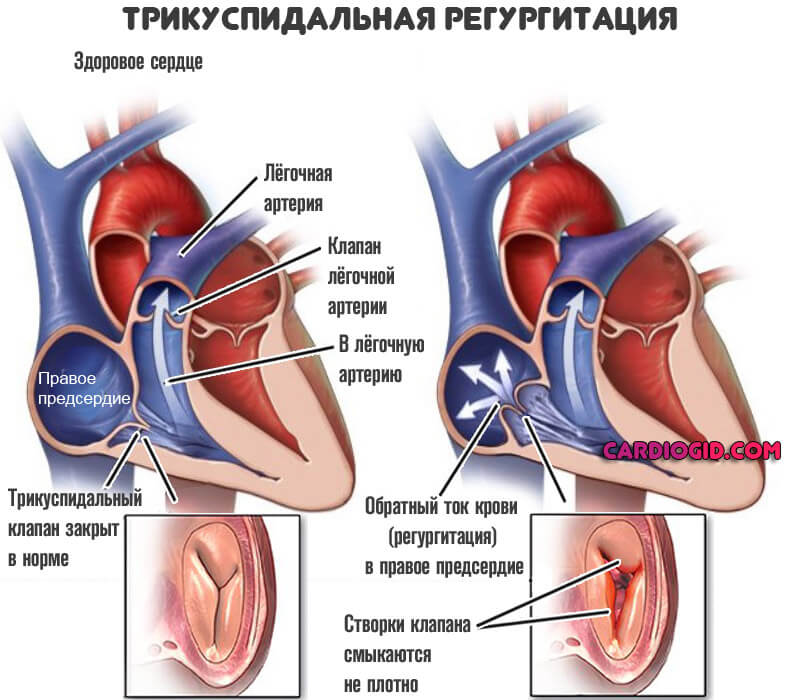
Подобные состояния крайне опасны. Поскольку без лечения рано приводят к генерализованной дисфункции, нарушению кровообращения. А это прямой путь к смерти от сердечной недостаточности или инфаркта. Потому сразу после обнаружения решают вопрос лечения.
Некоторые врожденные аномалии относят к порокам весьма условно. Например, открытое овальное окно. В таком случае обычно не делают ничего. Просто время от времени, каждый год наблюдают пациента.
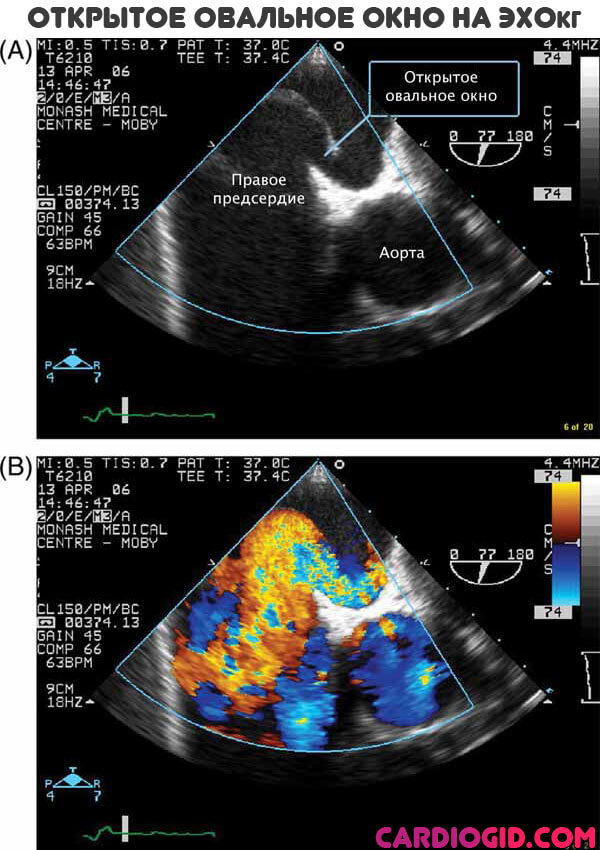
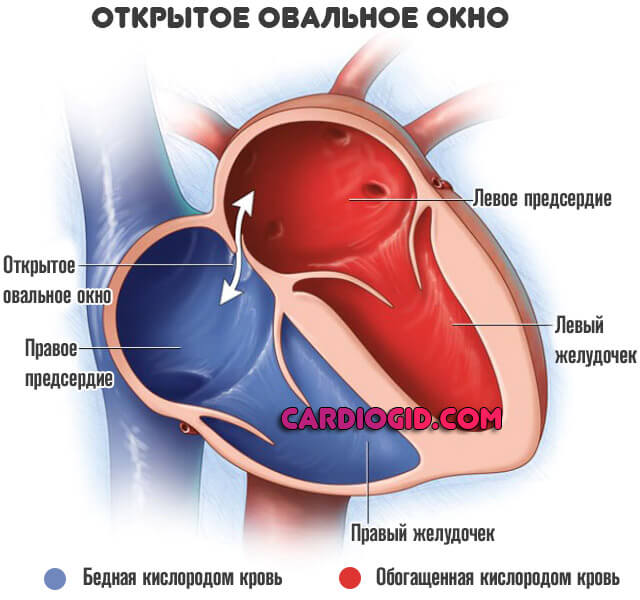
Тромбоэмболия
Опасное расстройство. Суть его заключается в закупорка крупных сосудов кровяными сгустками. Эхо сердца — это метод, который позволяет увидеть тромбы в легочной артерии, коронарных сосудах. Благодаря этому можно своевременно пройти лечение. Пациент останется жив.
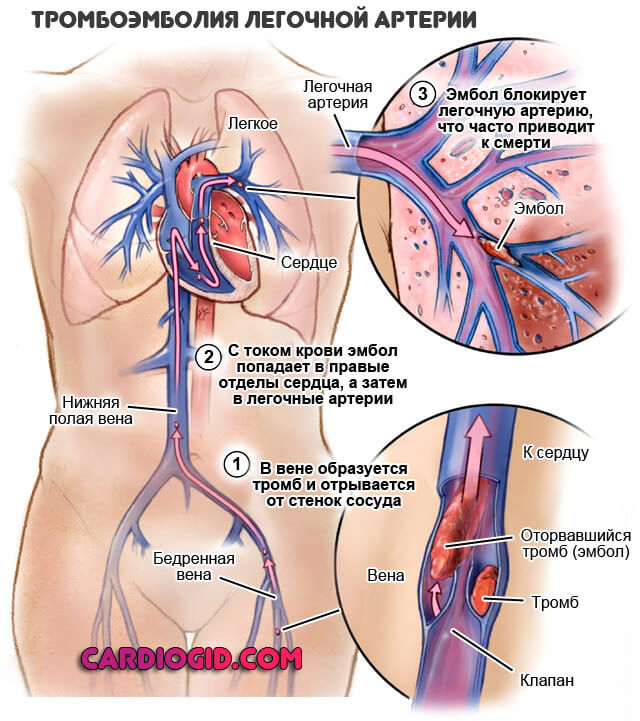
Подробнее о видах тромбоэмболии читайте здесь, закупорка легочной артерии, возможные риски и методы лечения описаны тут.
ИБС в форме стенокардии
Классическая ситуация: нарушение трофики (питания) сердца, его тканей. Сопровождается выраженными болями в грудной клетке, одышкой, тошнотой и прочими симптомами. Это еще не инфаркт, но уже не так далеко. Остается один шаг.
Особенно опасна нестабильная стенокардия. Протекает она непредсказуемо, потому никто заранее не может сказать, чем закончится процесс в ходе очередного приступа.
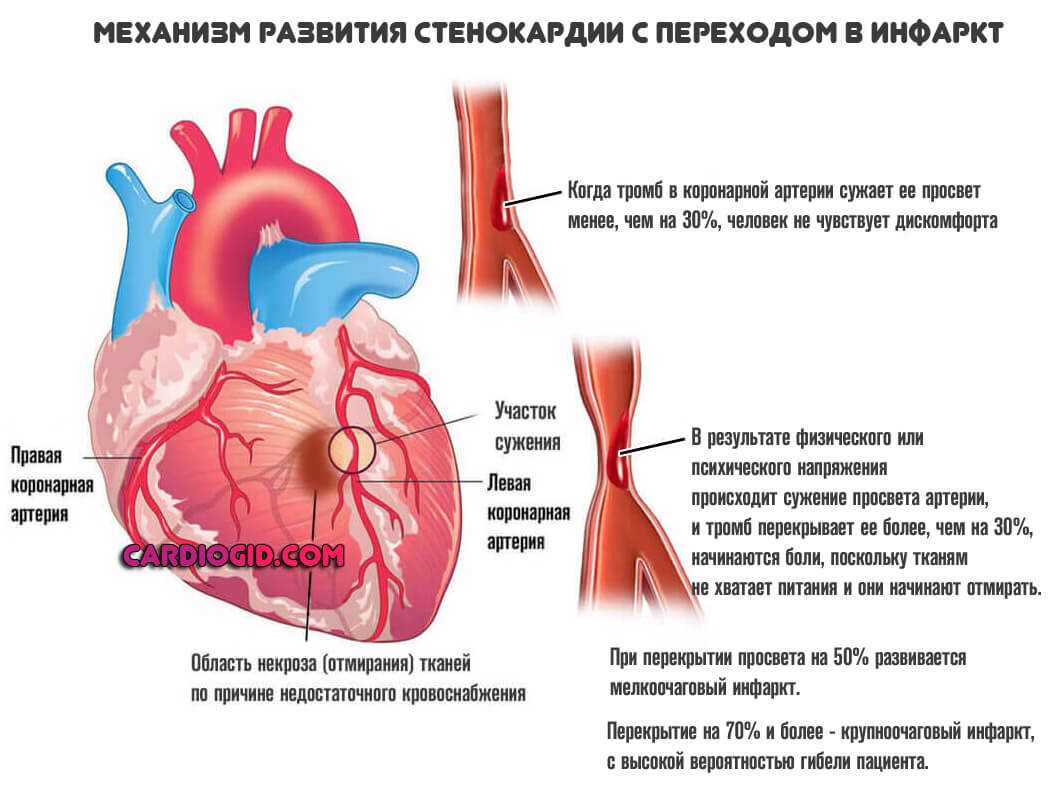
Эхокардиограмма дает картинку на которой отчетливо видны участки дистрофии, а области где нарушен кровоток обнаружит эхокардиография с допплеровским анализом.
Симптомы приступа стенокардии и методы коррекции состояния описаны в этой статье.
Собственно инфаркт
Неотложное состояние. Когда случается у пациента — времени на диагностику в обрез. Обычно констатируют факт уже после первичных лечебных мероприятий.
От того, как быстро начата терапия, зависят шансы на восстановление. Посредством ЭХО Кг заметен очаг некроза (отмирания кардиальных структур). Чем он меньше, тем проще будет лечение.

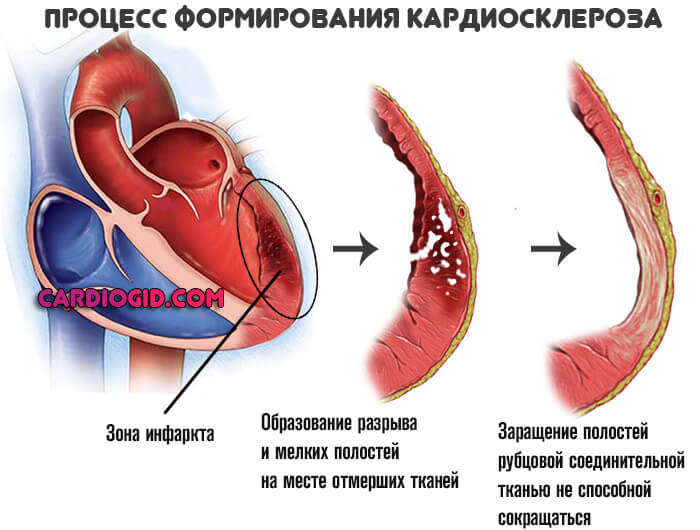
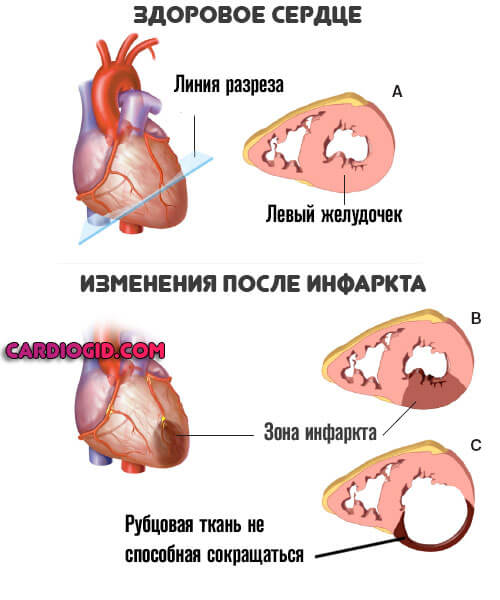
Склероз сердца
Последствие инфаркта, воспалительных процессов в кардиальных структурах. Это состояние, при котором отдельные области миокарда рубцуются.
Соединительная ткань подобного рода не способна ни сокращаться, ни растягиваться. Поэтому часть органа выпадает из работы.

Состояние опасно тем, что провоцирует дальнейшее усугубление дистрофии и проблемы с питанием сердца. Необходимо пожизненное лечение. ЭХОКГ показывает как сам очаг кардисклероза, так и степень нарушения.
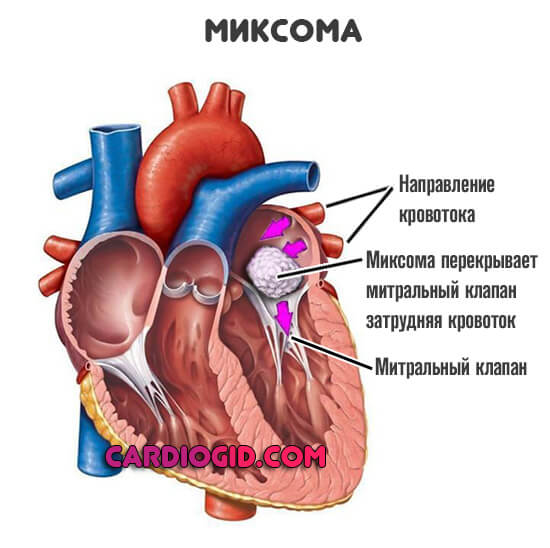
Опухоли
Неопластические процессы в мышечном органе, как ни странно, случаются довольно редко. Однако несут огромную опасность.
Причины две:
- Первая — даже доброкачественные образования (например миксома), достигнув размеров более 1 см, компрессируют, сдавливают сердце. Отсюда нарушение формы органа, дисфункции, недостаточное питание.
- Во-вторых, если опухоль злокачественная, она прорастает сквозь мышечные ткани. А значит, разрушает их. Компрессия также присутствует, вред двойной.
Лечение срочное, хирургическое.
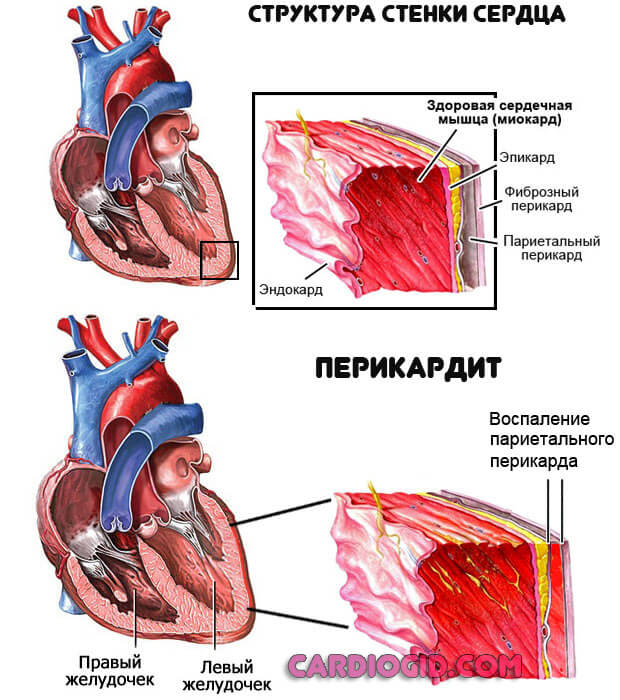
Перикардит
Воспалительный процесс. Провокатор — пиогенная флора и другие агенты. Как правило, всему виной стрептококки или стафилококки. Встречается редко.
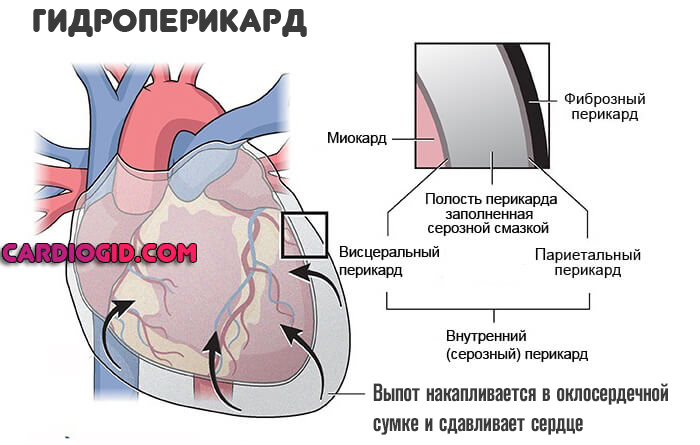
Особняком стоит скопление жидкости в перикарде — гидроперикард. Если околосердечная сумка заполняется выпотом, кровью, местное давление растет. Как только показатель сравняется с таковым внутри камер мышечного органа, наступит остановка сердца. Поэтому состояние относят к неотложным.
Миокардит
Воспалительное заболевание самого сердца. Сопровождается выраженными болями. При сканировании заметны очаги изменений. Если вовремя не лечиться, наступят последствия как при инфаркте. Возможно еще тяжелее.
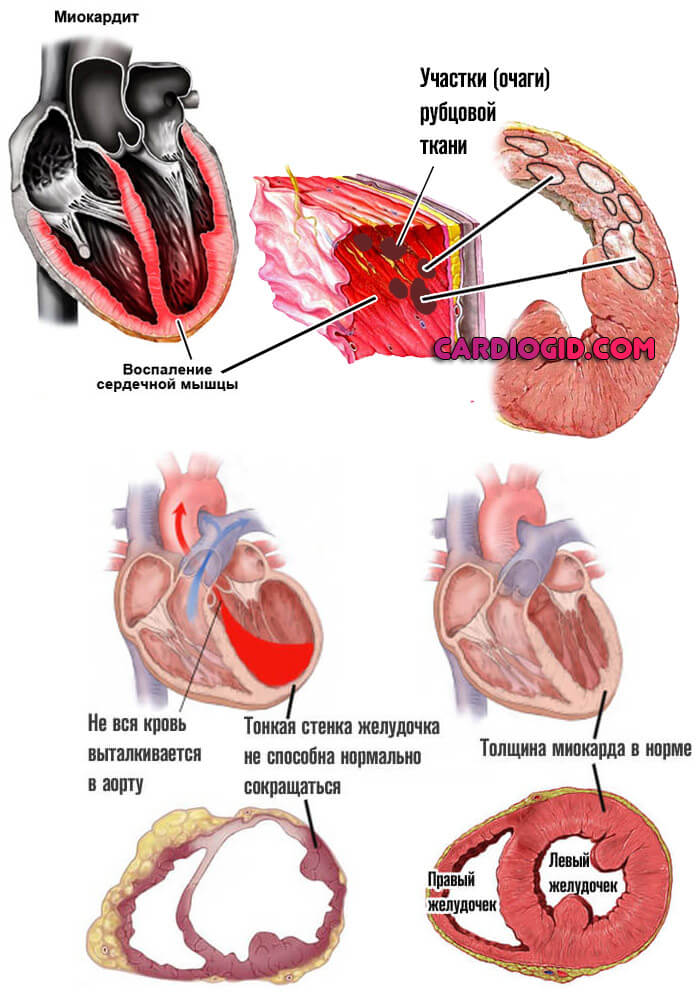
Кардиомиопатия
Типичный патологический процесс для тех, кто занимается интенсивным физическим трудом. Например, для спортсменов. В группе повышенного риска алкоголики, заядлые курильщики.
Суть процесса — это изменение миокарда: мышечный слой разрастается, становится непомерно большим, либо растягивается.
Это не нормально и требует терапии. Как правило, медикаментозной. Плюс коррекции образа жизни.
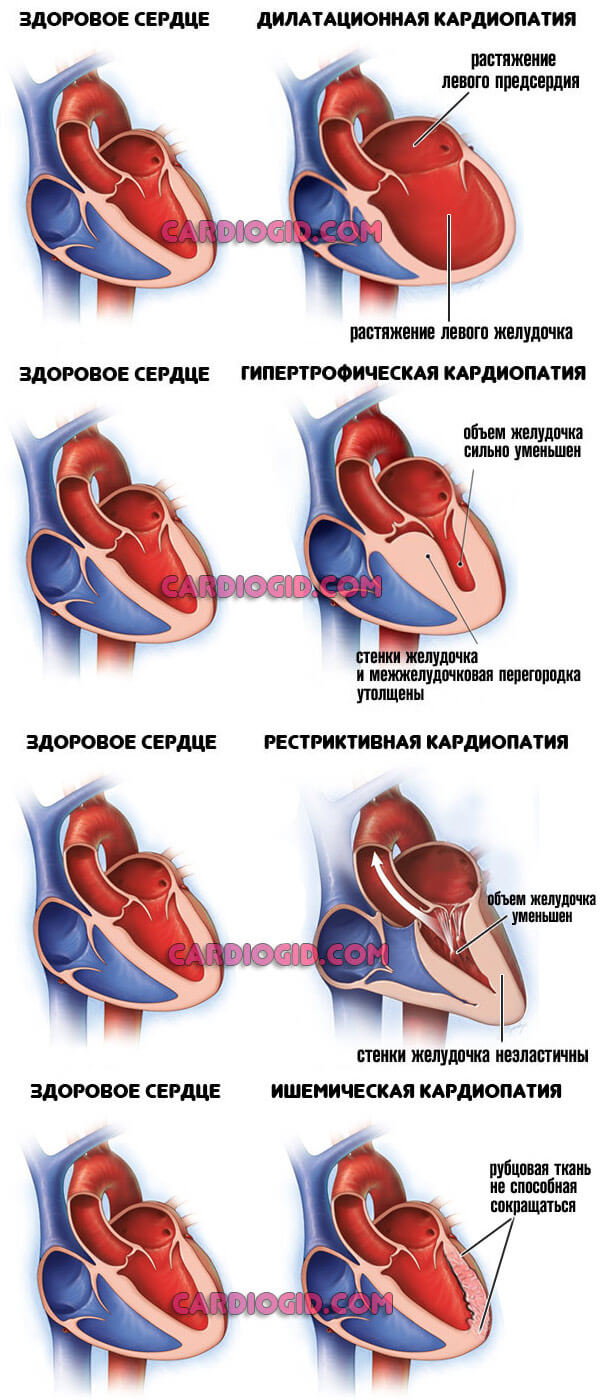
Подробнее о видах кардимипатии и методах лечения читайте в этой статье.
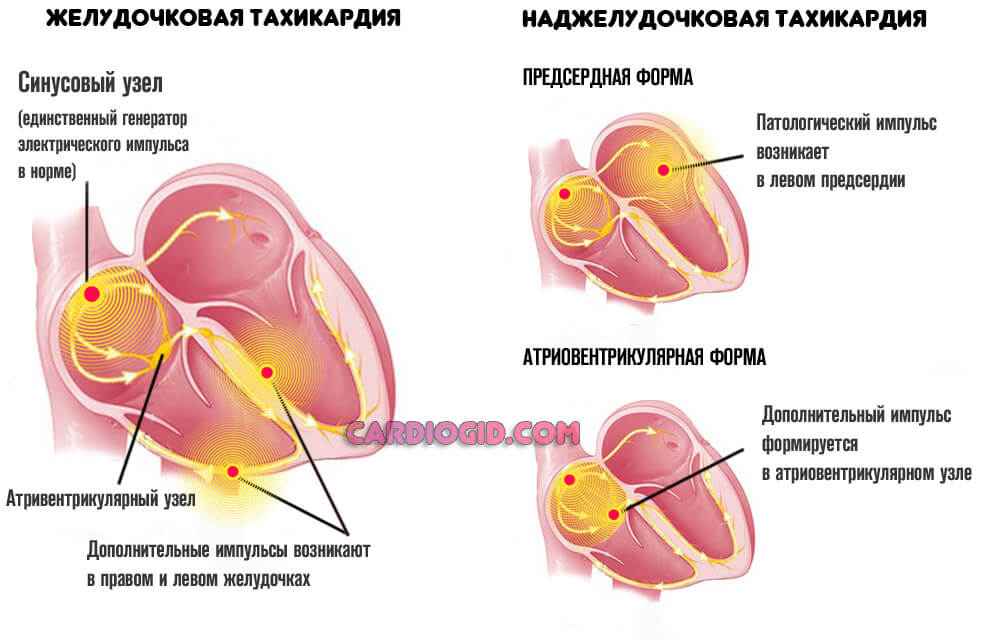
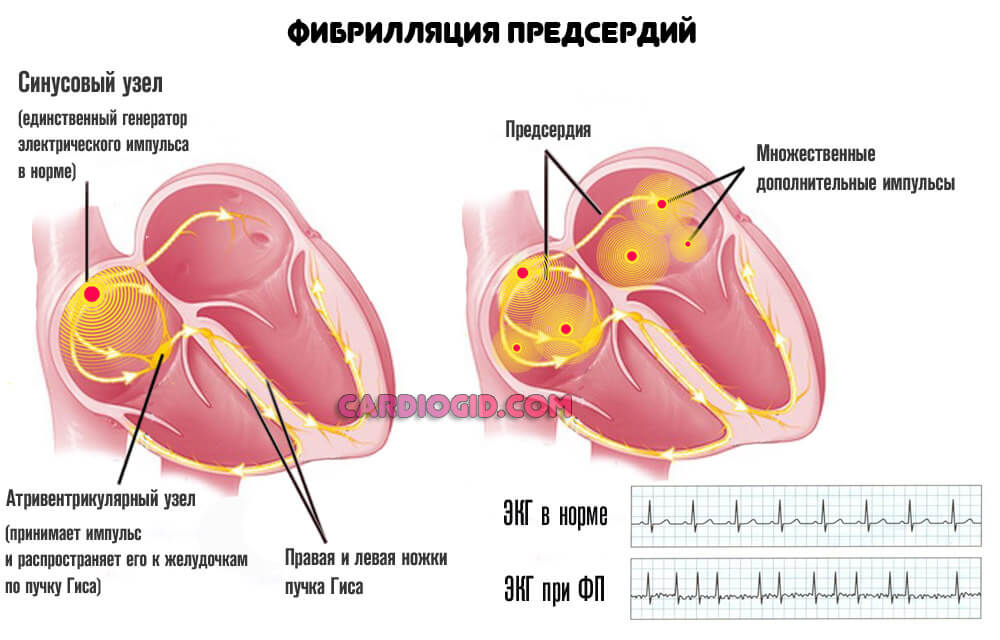
Нарушение ритма
Различные. От фибрилляции предсердий до пароксизмальной тахикардии. Одна только эхокардиография тут вряд ли поможет. Чтобы выявить функциональные нарушения потребуется еще и ЭКГ.
Изменения анатомического положения сердца
Например, зеркальное (декстрокардия). Может быть пороком или же естественным и вполне нормальным явлением.

Примерно такие диагнозы можно выставить или подтвердить по результатам эхографии. Помимо, нужны и другие обследования. ЭКГ, нагрузочные тесты, велоэргометрия, мониторирование и проч.
Показания и противопоказания
Поскольку методика универсальна, оснований для ЭХО КГ довольно много.
- Боли в грудной клетке неясного происхождения. Пациент не всегда прав в оценке самочувствия. Дискомфортные ощущения встречаются при болезнях желудка, межреберной невралгии и прочих состояниях. Боли успешно маскируются. Но проверить положение мышечного органа нужно обязательно.
О том, как понять, что болит именно сердце и отличить сердечную боль от другой читайте здесь.
- Систематический рост артериального давления. Гипертензия не случается на ровном месте. Вторичные формы обусловлены болезнями почек, гормональной дисфункцией. А первичные как раз развиваются при патологиях кардиальных структур. Поэтому нужно проверить виновника с помощью УЗИ-методики.
- Нарушения ритма сердца. Посредством ультразвукового способа можно обнаружить органические изменения. Врачи получают информацию не всегда. Поэтому эхокардиорафическое исследование дополняют ЭКГ, часто еще и суточным холтеровским мониторированием. Когда автоматический аппарат в течение суток считывает артериальное давление и частоту сокращений мышечного органа.
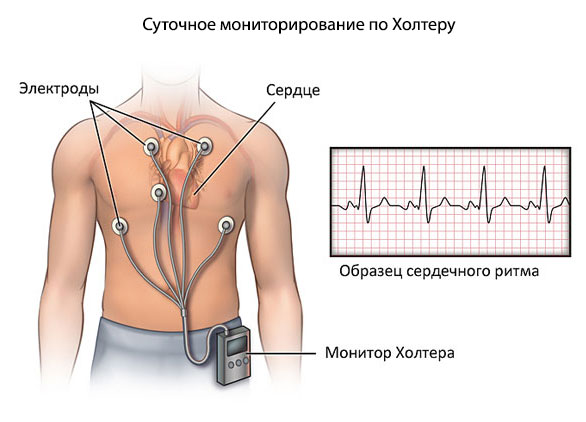
- Видимые симптомы вероятной болезни сердца. Например, цианоз носогубного треугольника. Бледность пальцев рук и пр. В том числе одышка. То есть те проявления, которые обычно указывают на патологии мышечного органа. В этом случае методику используют как профилактическую.
- Подозрения на опухоли. Косвенно на неопластический процесс указывают те же симптомы, что и выше. Одышка, слабость, посинение области вокруг рта, бледность, нарушения ритма. УЗИ дает примерное представление о неоплазии. Точный же результат можно получить посредством МРТ.
- Непереносимость физической нагрузки. Снижение толерантности. Сопровождает стенокардию, ишемическую болезнь. В обязательном порядке назначают УЗИ.
- Проводимое лечение. В этом случае эхокардиография используется для того, чтобы выявить возможные осложнения и побочные эффекты терапии. Тоже в рамках профилактического осмотра.
- Уже установленные диагнозы кардиологического профиля. Чтобы выявить ухудшение (исследовать динамику расстройства).
- Оценка эффективности лечения. В том числе хирургического.
Кому противопоказано исследование
Противопоказаний минимум, но они все же существуют.
- Заболевания легких. Поскольку пациентам с дыхательной недостаточностью трудно лежать неподвижно в течение 10-20 минут.
- Деформация грудины. Например, горб. В этом случае будут проблемы с визуализацией тканей сердца.
- Воспалительные процессы кожи груди.
- Психические расстройства. Исключающие адекватность. Например, обострения шизофрении.
Противопоказания не абсолютные. Врачи прорабатывают варианты, чтобы выполнить манипуляцию.
Виды Эхо КГ и их отличия
Существует несколько типов УЗИ сердца. В основном, методы подразделяют по способу доступа к мышечному органу.
- Классическая или трансторакальная форма, через переднюю стенку грудины. Это наиболее частый вариант. Золотой стандарт первичной диагностики. УЗИ датчик накладывается на грудь, после чего врач меняет его положение. Чтобы визуализировать ткани в разных проекциях и с нескольких углов.
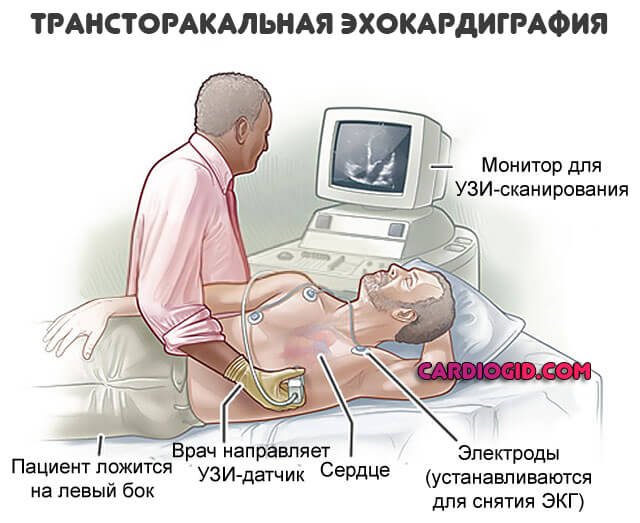
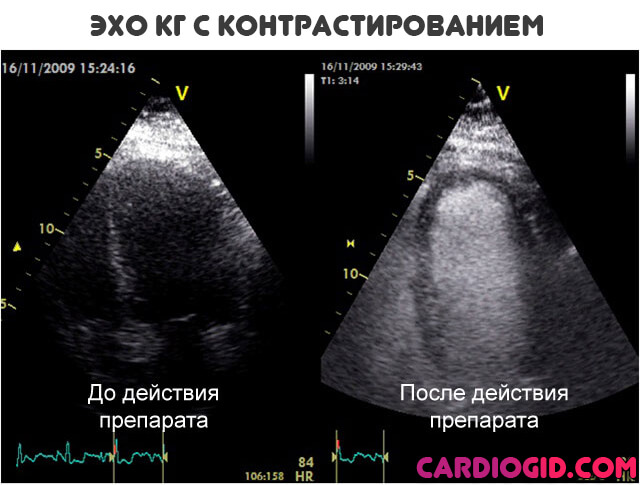
- Второй вариант — это ЭХО исследование с контрастным усилением. По сути — все то же трансторакальное УЗИ. Но в этот раз внутривенно вводятся специальные вещества. Они копятся в сосудах, тканях и усиливают отражение ультразвуковой волны. Делают картинку четче. В целом, метод мало отличается от предыдущего. С точки зрения техники — все то же самое. Но информации с контрастированием можно получить в разы больше.
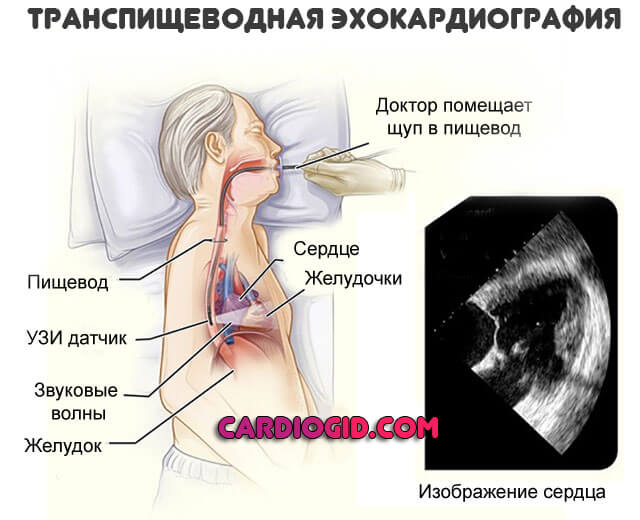
- Наконец, транспищеводная эхокардиография. Инвазивное исследование. Из-за высокой сложности его проводят только в условиях стационара. Тем более что возможны проблемы, непредвиденные расстройства после. Считается особо точным способом по сравнению с другими. К методике прибегают, если предыдущие модификации не дали результата.
Иной способ классификации — по характеру исследования.
- ЭХО в покое. Встречается особенно часто. Это типичная кардиография.
- Оценка состояния сердца после физической нагрузки. Назначается в спорных ситуациях.
Подготовка
Специальные мероприятия не нужны. Условно, можно назвать такие требования:
- За сутки до исследования нельзя курить. В противном случае сосуды сузятся и врач обнаружить ложные изменения. В коронарных, легочной артериях.
- То же самое касается спиртного. От алкоголя стоит отказаться за несколько дней. Чтобы результаты были точнее.
- В день процедуры нельзя заниматься интенсивными физическими нагрузками. Нужно соблюдать щадящий режим. Желателен покой.
- Следует подойти к назначенному времени. С собой рекомендуется взять полотенце или одноразовые салфетки. Чтобы удалить излишки геля после эхокардиографии.
В остальном — подготовка не нужна. Можно заниматься повседневными, привычными делами.
Ход исследования
Пациент идет в кабинет специалиста по функциональной диагностике. Далее процедура проводится по привычному многим сценарию, как обычное УЗИ.
- Нужно лечь на кушетку.
- Врач смажет грудную клетку специальным гелем. Он лучше проводит ультразвуковые волны, поэтому картинка получится точнее.
- Специалист накладывает датчик и начинает изучать анатомическую область.
- В течение процедуры доктор меняет положение сканера и рассматривает орган с разных ракурсов. Работает в нескольких режимах. Не стоит пугаться странных звуков, которые издает аппарат. Это нормально.
- Во время сканирования специалист может попросить задержать дыхание. Перевернуться на бок. Задача пациента — выполнять инструкции доктора.
После того, как процедура завершена, можно отправляться домой.
Прочие модификации отличаются. Если назначено контрастное исследование, сначала проводят стандартное УЗИ, затем вводят контраст и процедуру повторяют.
На все нужно около 10-20 минут. Плюс-минус. Чрезпищеводное УЗИ сердца требует больше времени.
Эхокардиограмму пациенту выдают на руки, спустя еще 10-20 минут. Поскольку специалист должен дать заключение. Иногда человек получает только протокол диагностики, без пояснений доктора.
Расшифровка результатов
Интерпретацией занимается лечащий специалист. Кардиолог. Самостоятельно понять, что к чему, крайне непросто. Нужны специальные медицинские познания. Неопытному человеку заключение и протокол покажутся китайской грамотой.
Внимание:
Расшифровывать результаты нужно в системе а не поодиночке. Только кардиографии недостаточно, чтобы делать далеко идущие выводы. Хотя бывают и исключения.
Нормальные показатели для взрослого человека представлены в таблицах:
Левый желудочек и предсердие
| Показатель | Мужчины | Женщины |
|---|---|---|
| Масса миокарда | 85-220 г | 65-160 г |
| Объем в спокойном состоянии | 165-195 мл | 60-135 мл |
| Размер во время диастолы | 35-55 мм | |
| Размер во время систолы | 25-35 мм | |
| Размер левого предсердия | 25-35 мм | |
| Фракция выброса | 55-70% | |
| Фракция укорочения | 25-40% | |
| Толщина задней стенки в состоянии покоя | 8-11 мм | |
| Толщина межжелудочковой перегородки в состоянии покоя | 8-10 мм | |
Правый желудочек и предсердие
| Показатель | Значение |
|---|---|
| Размер в спокойном состоянии | 75-110 мм |
| Толщина стенки ПЖ | 2-5 мм |
| Размер правого предсердия | 25-45 мм |
| Размер правого желудочка | 20-30 мм |
| Толщина межжелудочковой перегородки в момент систолы | 10-15 мм |
| Толщина межжелудочковой перегородки в момент диастолы | 6-11 мм |
Скорость кровотока
| Название | Показатель |
|---|---|
| Трансмитральный | 0,5 – 1,5 мс |
| Транстрикуспидальный | 0,3 – 0,7 мс |
| Транспульмональный | 0,6 – 0,9 мс |
| Трансаортальный | 1 – 1,7 мс |
Прочее
| Показатель | Значение |
|---|---|
| Норма жидкости в перикарде | 10-30 мл |
| Диаметр корня аорты | 20-35 мм |
| Амплитуда раскрытия створок аортального клапана | 15-25 мм |
Полюсы и минусы диагностической методики
Преимуществ у исследования масса:
- Простота. Аппарат для ЭХО есть практически в любой районной поликлинике. Даже в регионах, не говоря о столице и крупных городах.
- Безопасность. Методика не создает вредной лучевой нагрузки. Исследование можно проводить так часто, как того требует клинический случай.
- Высокая скорость сканирования. На все нужно около 10-20 минут. Плюс-минус.
- Информативность. Несмотря на доступность и простоту методика, она обладает достаточной эффективностью, чтобы выявлять большинство заболеваний.
- Неинвазивность и безболезненность. Не считая чрезпищеводного метода. Он все же относится к инвазивным. Но, тем не менее, хорошо переносимым. Да и процедура требуется редко.
- Минимум противопоказаний. Они скорее формальные.
- Вариативность. Несколько режимов сканирования. Например, эхокардиография с допплеровским анализом — это способ исследования не только самого сердца,