Эпидуральная анестезия весь список противопоказаний

Эпидуральная анестезия – метод обезболивания механизм которого, обусловлен введением раствора местного анестетика в эпидуральное пространство. Относится к регионарным методам обезболивания, применяется в родах, для продленной послеоперационной аналгезии, как компонент сочетанной комбинированной общей анестезии. Для ликвидации болевого синдрома на протяжении длительного времени у онкологических больных и при болевых синдромах различной этиологии. Впервые достоверные научные данные о успешном применении эпидуральной анестезии принадлежат неврологу Дж.Леонарду Корнигу. И хотя он ошибочно считал, что вводит анестетик в спинномозговой канал, непреднамеренно получил эпидуральную анестезию. А вот преднамеренное введение анестетика в эпидуральное пространство провели французы: Жан Сикар и Фернан Кателин. Независимо друг от друга: один при невралгии, а другой при мочекаменной болезни.
Впервые достоверные научные данные о успешном применении эпидуральной анестезии принадлежат неврологу Дж.Леонарду Корнигу. И хотя он ошибочно считал, что вводит анестетик в спинномозговой канал, непреднамеренно получил эпидуральную анестезию. А вот преднамеренное введение анестетика в эпидуральное пространство провели французы: Жан Сикар и Фернан Кателин. Независимо друг от друга: один при невралгии, а другой при мочекаменной болезни.
Эпидуральная анестезия техника проведения
Проводится в операционной в условиях строжайшей стерильности: кожа в области предполагаемой пункции и руки анестезиолога обрабатываются более тщательно, чем руки хирурга. Ведь для хирурга важно избежать инфицирования раны, а анестезиолог остерегается инфицирование эпидурального пространства, имеющие куда более тяжелое течение и осложнения.
Обязательное условие: наличие реанимационного оборудования и мониторинга витальных (жизненно важных) функций.
Положение пациента на операционном столе зависит от зоны предполагаемой операции, его телосложения , и конечно же опыта и предпочтения анестезиолога.
И положений этих два: лежа на боку, свернувших калачиком и сидя на операционном столе, опустив ноги вниз.
При родах пациентка при условии расположении лежа,всегда находится на левом боку: беременная матка не должна пережимать крупные сосуды- брюшной отдел аорты.
Эпидуральное пространство дислоцируется снаружи от твердой мозговой оболочки (спиномозговой канал), которая содержит спинной мозг и омывающую его цереброспинальную жидкость-ликвор.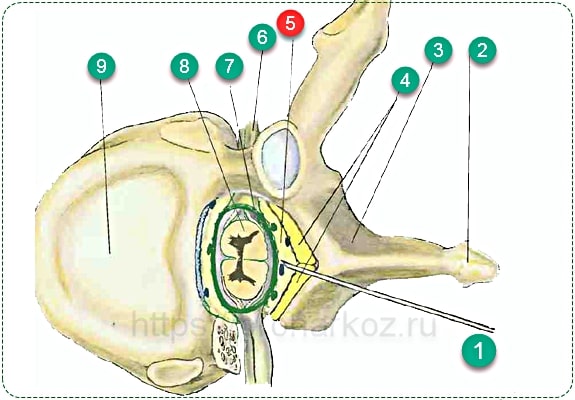 1. Эпидуральная игла. 2. Остистый отросток. 3.Пластина. 4.Желтая связка. 5.Эпидуральное пространство. 6. Спинномозговой нерв. 7.Твердая мозговая оболочка. 8.Спинной мозг. 9.Тело грудного позвонка.
1. Эпидуральная игла. 2. Остистый отросток. 3.Пластина. 4.Желтая связка. 5.Эпидуральное пространство. 6. Спинномозговой нерв. 7.Твердая мозговая оболочка. 8.Спинной мозг. 9.Тело грудного позвонка.
Игла, введенная между остистыми позвонками по средней линии проходит:
- кожу
- подкожно жировую клетчатку
- надостистую и межостистые связки
- Желтую связку и попадает в эпидуральное пространство.
Ширина эпидурального пространства на уровне второго поясничного позвонка составляет всего 5 мм. Содержит жировую ткань, богатую венозную сеть, лимфатические сосуды, нервные корешки. Вот от взаимодействия с последними раствором местного анестетика и происходит прерывание болевого/чувствительного и импульса от раневой поверхности к головному мозгу.
Идентифицировать эпидуральное пространство можно несколькими способами.
1.Самый популярный и мною любимый: признак потери сопротивления.Суть метода потеря сопротивления при осторожном поступательном продвижении эпидуральной иглы соединенным со шприцем с физ. раствором. Непрерывно давят на поршень шприца. Прохождение через желтую связку, ощущается провал или щелчок. Поршень шприца свободно движется вперед, что говорит о попадании иглы в эпидуральное пространство.
2.Метод воздушного пузырька. Все как и в первом способе, только ориентируются на воздушный пузырек в шприце с физиологическим раствором. До попадания в эпидуральное пространство, пузырек с воздухом при периодическом надавливании на поршень шприца сжимается.
Нахождение иглы в эпидуральном пространстве, «пружинящего» эффекта воздушного пузырька нет, раствор без труда поступает через иглу в эпидуральное пространство.
3.Висячая капля.
После прохождения иглы в толще желтой связки на павильон иглы навешивают каплю физ. Раствора.При попадании кончика иглы в эпидуральное пространство, под воздействием отрицательного давления в нем, капля втягивается в просвет иглы. Проводят эпидуральный катетер.
Эпидуральный катетер — полиамидный тонкий, эластичный полый внутри шнур.Имеющий специальный порт для подсоединения к шприцу, рентгенконтрастную маркировку и специальные боковые отверстия на противоположном от шприцевого порта конце.
Вводят тест дозу местного анестетика, что бы четко знать: игла не попала в спинномозговой канал. Обычно используют лидокаин( быстрый эффект), в дозировке достаточной для наступления спинномозговой анестезии( 4 мл 2% раствора).
Набор для эпидуральной анестезии.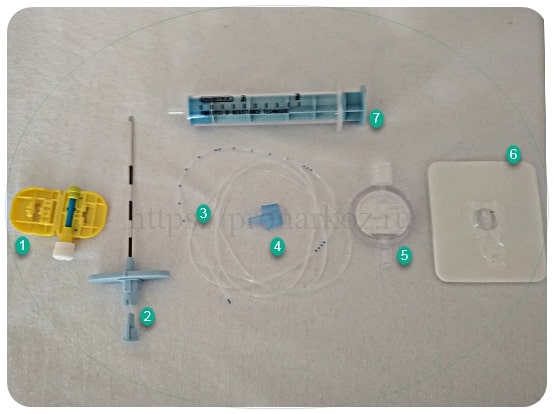 1.Порт переходник. 2.Эпидуральная игла 3. Эпидуральный катетер. 4.Направляющий переходник катетера в эпидуральную иглу. 5.бактериальный фильтр. 6.Наклейка- клипса,для фиксации катетера к коже 7. Шриц для эпидуральной анестезии.
1.Порт переходник. 2.Эпидуральная игла 3. Эпидуральный катетер. 4.Направляющий переходник катетера в эпидуральную иглу. 5.бактериальный фильтр. 6.Наклейка- клипса,для фиксации катетера к коже 7. Шриц для эпидуральной анестезии.
Спустя 5- 7 минут, по отсутствию ощущений у больного и реакции со стороны сердечно сосудистой системы, характерным для спинномозговой блокады, судят о корректной и успешной катетеризации эпидурального пространства.
Оценка эффективности эпидуральной блокады, так же как и при оценке
уровня центрального блока тут.
Для однократного применения эпидуральной анестезии, когда не требуется продленная аналгезия и время действия анестетика покрывает время проведения операции, манипуляция происходит точно так же, но без введения катетера. Кстати, прототипами эпидуральных катетеров были мочевые.
После тест дозы вводят расчетную дозу местного анестетика и /или адъюванта( специальной фармакологической добавки).
В последнее время идентификация эпидурального пространства стали проводить под УЗИ контролем, что значительно снижает риск анестезии и ее осложнений, время манипуляции и повышает процент успеха.
Эпидуральная анестезия показания
1.Операции на органах грудной клетки, брюшной полости, урологические, проктологические, травматологические, акушерско-гинекологические операции.
2.Как компонент общей анестезии.Благодаря чему уровень защиты от операционной агрессии может быть повышен, а вот дозы общих анестетиков снизить. Соответственно, фармакологическая нагрузка на организм менее интенсивная.
3.Тяжелые комбинированные сочетанные травмы скелета(множественные переломы ребер, кости таза, нижние конечности)
4.Операции у больных с тяжелой сопутствующей патологией: сердечно сосудистая патология, патология легких, эндокринные нарушения(ожирение). Как анестезия выбора у больных с «полным желудком». Эпидуральная игла и стандартное (5см) длина эпидурального катетера.Обычно на такое расстояние проводят в «глубину» катетер при эпидуральной анестезии.
Эпидуральная игла и стандартное (5см) длина эпидурального катетера.Обычно на такое расстояние проводят в «глубину» катетер при эпидуральной анестезии.
5.Все оперативные вмешательства, где необходима длительное и надежное обезболивание с сохранным сознанием и адекватным дыханием больного.
6.Применение эпидуральной анестезии в лечебных целях.
Как компонент комплексной терапии при панкреатитах и панкреонекрозах, кишечной непроходимости и пареза кишечника, тяжелого астматического статуса, остром инфаркте миокарда. У больных с облитерирующим эндартериитом и ишемическими нарушениями в нижних конечностях.
При хроническом болевом синдроме. Ну и конечно же, обезболивание родов.
Абсолютные противопоказания эпидуральной анестезии
-Отказ пациента.
-Сепсис и септические состояния, сопровождающиеся нестабильной гемодинамикой.Существует большая вероятность развития эпидурального абсцесса в месте пункции.
-Некорригируемая и исходная гиповолемия( обезвоживание).
-Нарушение крове свертывания: коагулопатии различного происхождения.
-Непереносимость местных анестетиков
Относительные противопоказания:
-Повышенное внутричерепное давление
-Выраженные заболевания нервной системы ( рассеянный склероз)
-Инфекционное поражение кожи в месте пункции, а так же наличие там татуировки.
Какие препараты используются при эпидуральной анестезии
На сегодняшний день широкое применения получили, как и для спинномозговой и проводниковой анестезий, местные анестетики амидного ряда. С той лишь разницей, что применяются с другой концентрацией и процентом. Из таблицы ниже видно, чемпионом по скорости наступления эпидурального блока является лидокаин. Но он же уже будет являться аутсайдером по длительности действия. Менее токсичен, хороший сенсорный (чувствительный) и моторный(двигательный блок).
Из таблицы ниже видно, чемпионом по скорости наступления эпидурального блока является лидокаин. Но он же уже будет являться аутсайдером по длительности действия. Менее токсичен, хороший сенсорный (чувствительный) и моторный(двигательный блок).
Бупивокаин и ропивокаин примерно на равных.Однако, более бупивокаин кардиотоксичен,чем ропивокаин.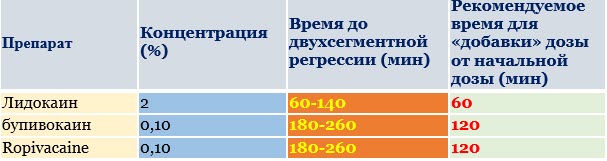 Время двух сегментарной регрессии- время за которое анестетик прекратит блокировать хотя бы два ранее блокированные сегменты.
Время двух сегментарной регрессии- время за которое анестетик прекратит блокировать хотя бы два ранее блокированные сегменты.
Еще могут применяться опиоиды. Они смешиваются с раствором местного анестетика и усиливают блок, либо могут применяться самостоятельно. Например,фентанил, имеет быстрое начало действия(5 минут), но короткую длительность(2-4 часа), малой частотой побочных эффектов.А вот морфин, наоборот, начинает действовать через час и продолжает до 24 часов, и часто сопровождается осложнениями: кожный зуд, задержка мочи, рвота, угнетение дыхания.
Каким образом анестезиолог — реаниматолог подбирает дозировку местного анестетика и какие факторы влияют на его распространение в эпидуральном пространстве?
Величина эпидурального блока напрямую будет зависеть в основном от объема введенного местного анестетика: чем больше объем-тем больше дерматомов( участки тела, иннервируемые соответствующими нервными корешками) блокируется.
Так же влияет:
-Возраст пациента(чем старше,тем меньше местного анестетика требуется)
-Беременность-меньший объем.
-Ожирение-меньший объем.
-Высокий рост -больший объем.
Эпидуральная анестезия или общий наркоз что лучше
Вы можете выбирать. Кроме того, отказаться от определенного вида обезболивания. Извечная дилемма разрешается, в конечном итоге, анестезиологом реаниматологом.
Тут приведу некоторые преимущества ЭА.
- Больной может находиться в сознании, что имеет значение при кесаревом сечении
- Уменьшение частоты послеоперационной тошноты и рвоты.Нет остаточного медикаментозного угнетения сознания.
- Более адекватное купирование послеоперационной боли, особенно на шок органах: поджелудочной железе, легких и плевры, при травматологических операциях.
- Снижении частоты легочных осложнений, нет манипуляции на верхних дыхательных путях.
- Улучшении перистальтики кишечника.
- Снижение частоты тромбоэмболий, происходит подавление тромбогенеза. Особенно ценно, при операциях на тазобедренном, коленном суставах.
- Уменьшение катехоламинового ответа на операционный стресс, снижение частоты развития гипертензии и тахикардии.
Ну и справедливости ради необходимо осветить недостатки:
-Меньшая надежность,большая частота неудач.
-Медленное начало анестезии.
-Наличие противопоказаний: со стороны свертывающей системы, аномалии позвоночного столба, нестабильность гемодинамики.
Эпидуральная анестезия или спинальная анестезия, какие различия
Доза анестетика при спинальной анестезии имеет небольшой объем, и вводится непосредственно в спинномозговой канал.Вызывая тем самым быструю, полную и предсказуемую блокаду.
Эпидуральная анестезия требует увеличение дозы анестетика примерно в 10 раз.Ведь раствор должен заполнить эпидуральное пространство и пенетрирующие его оболочки нервов.Начало действия отсрочено, а блок распространяется выше и ниже места пункции эпидурального пространства.Количество заблокированных сегментов зависит от объема анестетика. Соответственно, рассчитав дозу анестетика и произведя пункцию в определенном межпозвонковом промежутке можно вызвать блок в определенных выбранных сегментах тела, только моторный или/ и чувствительный.
Соответственно, рассчитав дозу анестетика и произведя пункцию в определенном межпозвонковом промежутке можно вызвать блок в определенных выбранных сегментах тела, только моторный или/ и чувствительный.
Так называемый дифференциальный (раздельный) блок.Последнее свойство важно при анестезии/аналгезии в родах.
При СА анестезии меньший риск меньший риск введения местного анестетика в сосуд, так как используются меньший объем. Эпидуральная анестезия менее предсказуема, но при корректно установленном катетере более предсказуема.
Кроме того, идентификация эпидурального пространства происходит при «исчезновении сопротивления», тогда как при спинномозговой анестезии точное нахождение иглы в спинномозговом канале при получении ликвора в павильоне спинномозговой иглы.
Возможные осложнения эпидуральной анестезии
- Перфорация твердой мозговой оболочки. Встречается в 0,4-08% случаев.Диагностируется по вытеканию спинномозговой жидкости из павильона эпидуральной иглы.Важно отличать ликвор от раствора местного анестетика или физ.раствора введенного ранее.Дифференцируют по температуре.Анестетик холоднее ликвора.
- Тотальный спинальный блок. Массированное попадание расчетной дозы анестетика для эпидуральной анестезии в спиномозговой канал приводит к быстрому распределению к головному концу с блокадой корешков нервов отвечающих за иннервацию межреберной мускулатуры. Если блок поднимается до уровня первого грудного позвонка блокируется вся межреберная мускулатура и дыхание поддерживается одной диафрагмой.Блокируется симпатическая иннервация сердца, ритм замедляется, снижается сердечный выброс и сократимость миокарда.
- Эпидуральная гематома.Если при пункции перидурального пространства происходит непреднамеренное ранение сосуда, это приводит к кровоизлиянию и развитию гематомы.Существует вероятность сдавливания последней спинного мозга, с тяжелыми неврологическими последствиями.
- Аллергия на местные анестетики.
- Гнойный эпидурит.
- Токсическое действие местных анестетиков.
- Кожный зуд.
- Тошнота и рвота.
- Транзиторная задержка мочеиспускания.
- Артериальная гипотония.
Надеюсь, теперь Вы знаете что такое эпидуральная анестезия.Прямые руки анестезиолога и отсутствие противопоказаний, часто хорошая альтернатива наркозу.
Ну и в награду короткое видео супер мастерства: катетеризация эпидурального пространства в шейном отделе.Тут и руки нужны золотые и нервы железные.
Методика «потери» сопротивления.Хотя ее легко преобразовать в «воздушный пузырек»
Будьте здоровы!
Эпидуральная анестезия в настоящее время набирает всё большую популярность среди врачей и пациентов. И не зря: такая процедура даёт хорошую эффективность и имеет достаточно мало противопоказаний.
Эпидуральная анестезия считается современным методом в медицинской практике, однако о ней было известно уже давно. Ещё в начале двадцатого столетия специалистами было обнаружено, что если кокаин ввести в эпидуральное пространство, то наблюдается прекрасный обезболивающий эффект. Но, не смотря на такое важное научное открытие, анестезию по многим причинам не стали широко применять в медицине. Около века на постсоветском пространстве многие врачи так и продолжали использовать «общий наркоз», игнорируя при этом долгое время более щадящий и лёгкий метод обезболивания.
На данный момент мы можем смело рассчитывать на эпидуральное (синоним – перидуральное) обезболивание, которое обширно применяется в абдоминальной хирургии, онкологии, травматологии и ортопедии, акушерстве, гинекологии, урологии и довольно часто — в педиатрии. Итак, давайте узнаем и рассмотрим, что такое эпидуральная анестезия, как выполняют данную процедуру, какие у неё имеются побочные эффекты, болит ли она и почему именно этот наркоз, а не общий?
Сегодня этот метод считается самым распространённым в анестезиологии. Сколько же пациентов выбирают такой современный вид обезболивания, как эпидуральная анестезия?
Если верить статистике, то в развитых странах Европы и США им пользуются в 75-80% случаев.
Техника выполнения
Самая главная задача для анестезиолога – это правильно поставить катетер в эпидуральное (перидуральное) пространство. Под эпидуральным пространством расположен спинной мозг, который также окружён оболочкой (именно в это место необходимо попасть иглой для получения такого наркоза, как спинальная анестезия).
Перидуральная анестезия осуществляется с помощью специальной иглы (игла Туохи), которая имеет определённый диаметр (1-2 мм) и длину (9 см). Местный анестетик, попадая в эпидуральное пространство, блокирует проводящие нервные волокна, которые напрямую связаны со спинным мозгом. Таким образом, происходит перидуральная анестезия того или иного, в зависимости от уровня анестезии, участка тела.

Игла Туохи
Чтобы выполнить обезболивающую процедуру, необходимо иметь набор для эпидуральной анестезии, в который входит следующее (возможны дополнительные компоненты):
- игла Туохи (эпидуральная игла);
- эпидуральный катетер;
- шприц низкого сопротивления;
- коннектор
- бактериальный фильтр;

1-игла Туохи. 2-коннектор с катетером. 3-бактериальный фильтр. 4-шприц низкого сопротивления
Как делают эпидуральную анестезию?
Манипуляция совершается врачом анестезиологом и медицинской сестрой. Перед началом проведения процедуры набор для эпидуральной анестезии выкладывается в стерильный лоток или на стерильную пеленку.
Пациент находится в положение сидя, хотя допускается и положение на боку с согнутыми к груди ногами. Пациента просят выгнуть спину дугой, либо «кошечкой» для того, чтобы удобнее было нащупать нужные ориентиры и попасть иглой в необходимую область. При этом врач рекомендует больному не совершать никаких движений, чтобы правильно и быстро выполнить свою работу.
Место установки катетера зависит от хирургического пособия (операции). Это чаще всего поясничный, нижний грудной или высокий грудной уровни. Задача врача на этом этапе – пальпационным методом (потрогать руками) выбрать необходимое место, куда будет вводиться игла.
Место инъекции обкладывается стерильным материалом (пелёнки, простыни, одноразовые фартуки), оставляется лишь небольшое окошко в области позвоночника, которое потом обрабатывается антисептиком. Либо просто спина широко обрабатывается антисептическим раствором. Все зависит от материальных возможностей медицинского учреждения. Так как процедура может доставить болевые ощущения пациенту, то место сначала «замораживают»-нужное место обкалывают местным анестетиком (чаще всего это лидокаин). Пациент при этом может сказать о том, что немного распирает в зоне укола, может ощущать лёгкое жжение, которое длится недолго. Затем врач начинает «поиск» нужного пространства посредством иглы Туохи и шприца низкого давления, и установки в это пространство эпидурального катетера
Этот этап манипуляции считается самым важным и безболезненным для пациента: под действием предыдущей анестезии прокол иглой, как правило, практически не чувствуется или не ощущается вообще. Правильная техника выполнения требует большого врачебного мастерства, чтобы удачно провести такую процедуру,как эпидуральная анестезия.
Когда игла попала в необходимую область, через неё производится введение катетера. Через эту тоненькую трубочку будет подаваться препарат для выполнения анестезирующего действия. Пациент на данном этапе также не ощущает никакого дискомфорта.
После установки катетера в позвоночник, игла извлекается. Далее к нему подсоединяется коннектор (переходник), чтобы можно было шприцом ввести необходимый препарат.
Прежде чем ввести полную дозу анестетика, врач вводит «тест-дозу». Это один из дополнительных методов для подтверждения правильного расположения эпидурального катетера. Для этого вводится несколько миллилитров препарата и производится оценка его воздействия. В это время врач будет задавать вопросы, просить выполнить те или иные действия. Очень важно, чтобы пациент давал четкие ответы и в точности выполнял все действия врача. От этого будет зависеть качество анестезии. Катетер надёжно фиксируют с помощью стерильной повязки и лейкопластыря. Многие пациенты спрашивают: «Сколько времени проходит, прежде чем я почувствую действие лекарства и наркоз?». Действие анестезии проявляется через 15-25 минут.
Показания к эпидуральной анестезии:
- выполнения оперативных вмешательств на грудной полости, брюшной полости, на нижних конечностях;
- в комплексной терапии некоторых заболеваний (например, панкреатит)
- лечение хронических и затяжных болей;
- обезболивание родов;
- акушерские показания;
Противопоказания к перидуральной (эпидуральной) анестезии.
Итак, противопоказания могут быть абсолютными (не допускают пациента к анестезии в 100% случаях) и относительные (на усмотрение врача).
Абсолютные противопоказания:
- отказ больного;
- кожные заболевания спины с выраженными гнойничковыми нарывами и образованиями в месте пункции (укола);
- аллергическая реакция на местный анестетик;
- выраженная деформация позвоночного столба (например, болезнь Бехтерова);
- нарушение свертывающей функции крови (коагулопатии);
- Клинически значимая гиповолемия (обезвоживание, потеря крови);
- Нарушение проводимости сердца (АВ-блокады, синдром слабости синусового узла);
Относительные противопоказания:
- аномалии развития и лёгкая деформация позвоночника;
- психиатрические заболевания;
- Низкий уровень интелекта у больного;
- Лечение дезагрегантами и антикоагулянтами – препараты «разжижающие кровь» (клопидогрель и его производные, варфарин и т.д.);
- Перенесенные раннее операции на позвоночнике;
- Наличие татуировки в месте пункции (укола);
Плюсы и минусы анестезии
Как уже было сказано выше, перидуральная анестезия имеет на сегодняшний день высокую актуальность. Данный вид анестезии имеет гораздо меньше побочных явлений на организм, в отличие от общей анестезии (наркоза)
Однако у каждой медали есть обратная сторона. Речь пойдет об осложнениях
Осложнения эпидуральной анестезии:
- эпидуральная анестезия не приносит желаемого эффекта, поэтому может наблюдаться частичная блокада либо её не будет вовсе (не произойдёт обезболивание);
- образование гематомы в эпидуральном пространстве-довольно редкое осложнение;
- попадание инфекции в перидуральное пространство-встречается редко;
- токсическое действие препаратов из-за непреднамеренного вв введения местного анестетика либо передозировкой препарата из-за превышенной дозы препарата;
- Головные боли разной интенсивности. Это может произойти при непреднамеренном прокол проколе спиномозгового пространства иглой Туохи (самое частое осложнение)
- Различные неврологические нарушения – от легких (частичный паралич/онемение, боли в ногах) до грубых (повреждение спинного мозга) — встречаются очень редко;
- Отрыв катетера (так как катетер-это пластиковая трубочка, то и поломаться гипотетически может! В зависимости от уровня, на котором обломился катетер, может потребоваться хирургическая операция по его «поимки». Например, если это случилось на уровне кожи. В остальных случаях катетер оставляется, так как абсолютно совместим с окружающими тканями);
- Боль в спине (связано чаще всего с тем, что анестезия вызывает расслабление мышц и натяжение связок, встречается примерно у 40% пациентов, проходит через 1-2 дня, описаны случаи более длительного присутствия боли, что связано с обострением уже имеющихся проблем с позвоночником);
- Ошибочное введение не предназначенного для эпидурального введения лекарственного средства (как бы странно это не звучало, но это имеет место быть, хотя и довольно редко)
