Кормление ребенка через зонд противопоказания

Цель: Кормление недоношенного или тяжелобольного ребенка, при отсутствии сосательного и глотательного рефлексов
Показания: Назначения врача
Противопоказания: Стеноз пищевода, привратника
Оснащение:
— питательный зонд соответствующего размера (№4 – для новорожденных с массой тела менее 1000г – носовой, №6 – ротовой. При массе тела более 1000г — №6 – носовой и ротовой. При более 2500г — №6 – носовой, №10 — ротовой)
— стетоскоп
— лейкопластырь, шприц, электроотсос
— питание для ребенка (грудное молоко, смесь)
Этапы:
1. Подготовка к манипуляции:
1.1 Вымыть и осушить руки, надеть перчатки
1.2 Перед началом процедуры выяснить показания к кормлению через зонд (отсутствие сосательного рефлекса, глотания и др.)
1.3 Измерить зонд от кончика носа ребенка за ухо и до края грудины или от переносицы до пучка
1.4 Иметь наготове электроотсос и шприц (для предотвращения аспирации)
2. Выполнение манипуляции:
2.1 Вставить зонд через нос или рот (направлять зонд свободно не вталкивая, следить нет ли одышки, цианоза, апноэ и т.д.)
2.2 Определить положение зонда оттягиванием поршня шприца (эту процедуру повторять перед каждым кормлением)
2.3 Закрепить зонд лейкопластырем к крылу носа или щеке
2.4 Подсоединить шприц с питанием или капельно через линеомат или через шприц без поршня под силой тяжести в течении 8-10 минут
2.5 Оставить зонд в желудке, хорошо закрепив его или удалить (в зависимости от назначения врача)
3. Окончание манипуляции:
3.1 После кормления поместить ребенка лежа на правый бок или с приподнятым головным концом (облегчает опорожнение желудка и уменьшает опасность аспирации)
3.2 Извлеченный зонд поместить в дез. раствор
Примечание: Нельзя вводить питание через шприц с усилением или давлением поршня, в связи с быстрым заполнением желудка, возможностью аэрофагии, рвоты.
Техника отсасывания слизи и околоплодных вод из верхних дыхательных путей
Цель: Освободить дыхательные пути от слизи и околоплодных вод
Показания: Попадание околоплодных вод в дыхательные пути, аспирация. Асфиксия.
Оснащение:
— вода, мыло, полотенце
— перчатки, стерильный лоток, стерильный катетер
— р-р фурациллина 1:5000, марлевые салфетки
— лоток, электроотсос
— резиновый баллон
— лоток для использованного материала
— емкость с дез. раствором
Этапы:
1. Подготовка к манипуляции:
1.1 Подготовить все необходимое для манипуляции, расположив на инструментальном столике.
1.2 Вымыть руки, надеть перчатки, маску.
2. Выполнение манипуляции:
2.1 Распечатать упаковку с катетором (предварительно проверив герметичность упаковки и срок годности), или извлечь пинцетом катетор из емкости с дез. раствором (фурациллин 1:5000), индивидуальным для каждого ребенка.
2.2 Присоединить катетор к отсасывающей соединительной трубке электроотсоса (резиновому баллону). Для этого пинцетом охватить марлевую салфетку и положить ее на пальцы левой руки; пинцетом извлечь катетор из упаковки и проверить его целостность; вводимый конец катетора вложить в руку на салфетку, другой его конец присоединить к электроотсосу (резиновому баллону).
2.3 Переложить катетор с марлевой салфеткой в правую руку и взять его, как писчее перо, на расстояние 3-5 см от вводимого конца.
2.4 Увлажнить катетор в р-ре фурациллина.
2.5 Ввести катетор, осторожно продвигая его вперед с помощью вращательных движений в местах сопротивления.
2.6. Произвести прерывистую аспирацию, включив электроотсос, или сжав баллон, в течении 5-15 сек в зависимости от возраста больного. Аспирация повторяется до полного удаления содержимого.
2.7. Отключить электроотсос или разжать баллон и быстро удалить катетор.
3. Окончание манипуляции:
3.1 Использованный катетор, резиновый баллон, перчатки поместить в емкости с дез. раствором, обеззаразить сосуд-сборник, детали из пластмассы и резины, контактировавшие с отсасываемой жидкостью дезинфектантом.
3.2 Вымыть и осушить руки.
Техника проведения гигиенической ванны
Цель: Обеспечить универсальную потребность ребенка быть чистым
Показания: Для очищения кожи
Противопоказания: Повышение t тела выше 38 градусов, гнойничковые заболевания кожи
Оснащение:
— ванночка, мыло детское, мягкая губка (рукавичка)
— водяной термометр, вода (t — 36-37),
— кувшин с теплой водой (t – 36-36,5) для ополаскивания ребенка,
— простыня или полотенце для высушивания, чистая одежда для ребенка
— для грудных детей 5% р-р перманганата калия или отвар трав череды, ромашки
Примечание:
1. Первую гигиеническую ванну новорожденному ребенку проводят после отпадения пуповинного остатка и эпителизации пупочной ранки (7-10 день жизни, это через 1-2 дня после выписки из родильного дома)
— до 6 месяцев ребенка купают ежедневно
— с 6 месяцев – через день
— до 2 лет – 2 раза в неделю
— с 2 лет – 1 раз в неделю
— летом следует купать детей чаще
2. температура воды:
— для детей первого полугодия 36,5-37 градусов
— старше 6 месяцев 36-36,5 градусов
3. Продолжительность ванны:
— для детей первого года 5-7 минут
— на втором году жизни 8-10 минут
— старше 2-х лет 10-20 минут
4. Детей первого года жизни погружают в воду в пеленке
5. Лицо водой из ванны не моют
6. Детей первого полугодия купают в положении лежа, а старшего сидя
7. Купать детей следует перед кормлением, лучше перед ночным сном
8. Детей до 2-х месяцев купают в кипяченной воде
Этапы:
1. Подготовка к манипуляции:
1.1 Вымыть ванночку теплой водой с мылом и ополоснуть ее горячей водой
Примечание: если купание производить в детском учреждении, то
— вымыть ванночку горячей водой с мылом и щеткой
— обработать ванночку 1% р-ром лизафина
— ополоснуть ванночку горячей водой
1.2 Налить в ванну воду t 36,5-37 градусов (проверить термометром)
1.3 Вымыть руки
2. Выполнение манипуляции:
2.1 Завернуть ребенка в пеленку:
— уложить ребенка себе на левую руку так, чтобы его голова лежала у Вас на средней трети предплечья, а кистью захватите левое плечо ребенка
— поддержать правой рукой ножки ребенка, осторожно погрузить ребенка в воду
2.2 Правой рукой мыть последовательно, постепенно снимая пеленку:
— волосистую часть головы, по направлению спереди назад
— шею
— руки
— туловище спереди и сзади
— ноги
Запомните! Особенно тщательно следует мыть естественные кожные складки.
2.3 Облить ребенка чистой водой t 36-36,5 градусов из кувшина
2.4 Завернуть ребенка в полотенце
3. Окончание манипуляции:
3.1 Обсушить кожу промокательными движениями
3.2 Одеть ребенка в чистую одежду соответственно возрасту
Техника обработки пупочной ранки
Цель:Способствовать заживлению пупочной ранки и ее рубцеванию; профилактике инфицирования пупочной ранки.
Показания:Отпадение пуповинного остатка, образование на его месте пупочной ранки.
Противопоказания: Нет.
Оснащение:
— Набор стерильных палочек с ватным тампоном (крафт — пакет или «укладка» из бикса)
— 3 % р-р перекись водорода, 95 % спирт
— Перчатки стерильные, маска
— 5% р-р перманганата калия
— Лоток для стерильного материала, лоток для использованного материала
Возможные проблемы пациента:Беспокойство ребенка, кровоточивость ранки, серозные или гнойные выделения, гиперемия кожи вокруг ранки.
Этапы:
1. Подготовка к манипуляции:
1.1 Объяснить маме смысл манипуляции.
1.2 Вымыть тщательно руки, наденьте перчатки, маску
1.3 Распеленать ребенка.
2. Выполнение манипуляции:
2.0 Осмотреть пупочную ранку.
2.1 Раздвинуть большим и указательным пальцем края ранки ( до конца манипуляции руку не убираем)
2.2 Обработать дно пупочной ранки стерильной палочкой, смоченной 3% р — ром перекиси водорода (или закапайте пипеткой 2-3 капли 3% р-ра перекиси водорода), опустить использованную палочку в лоток для использованного материала
2.3 Просушить дно ранки сухой стерильной палочкой, опустить ее в лоток для использованного материала
2.4 Обработать ранку 95 % этиловым спиртом, опустить палочку в лоток для использованного материала
2.5 Обработать пупочную ранку 5% р-ром калия перманганата не касаясь кожи, опустить в лоток для использованного материала
3. Окончание манипуляции:
3.1 Снять перчатки, поместить их в дез. раствор
3.2 Вымыть руки, осушить
3.3 Снять маску
Примечание:
1. Ранку обрабатывайте ежедневно до ее эпителизации.
2. Строго соблюдайте правила асептики.
3. При наличии изменений (кровоточивость, выделения из пупочной ранки) срочно сообщите врачу.
09 мая 2016 г.
Когда малютка рождается раньше срока, все его органы и системы неразвиты, поэтому реабилитация занимает больше времени для адаптации к внеутробной жизни. Если питание малыша привычными способами невозможно из-за отсутствия или слабости сосательного либо глотательного рефлекса, ребенка кормят зондом. Разберем подробно, когда такой вид кормления показан, какова техника кормления и как перевести малыша на привычный вид питания.
Показания к кормлению недоношенных детей через зонд
Как правило, врачи принимают решение о способе кормления ребенка и необходимом ему объеме молока, исходя из срока рождения малыша, его массы тела и общего состояния. Кормление через зонд проводят у недоношенных детей, родившихся на сроке до 33-34 недели.
Такой вид кормления показан:
- при глубокой и экстремальной незрелости, когда сосательный или глотательный рефлекс отсутствует;
- при критических состояниях новорожденного после родов;
- при аномальных патологиях носоглотки у малыша (заячья губа, волчья пасть и т.д.);
- при низкой балльности по шкале Апгар.
Виды зондового кормления
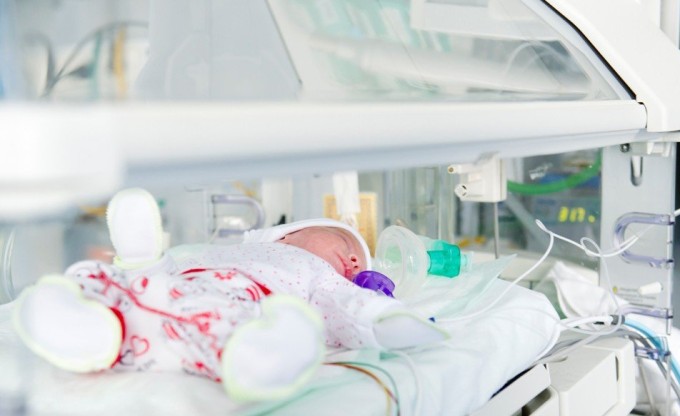
Если зонд устанавливают для разового введения питания, такой вид кормления называют прерывистым. Обычно он применяется в первые сутки после рождения.
В случае, когда степень незрелости малыша высокая, зонд вводят на длительное время, молоко при этом поступает в желудок медленно. Такой вид кормления называется постоянным. Такая мера вскармливания позволяет маленькому организму адаптироваться к внеутробной жизни, исключить развитие тяжелых осложнений и даже предотвратить гибель малыша.
Техника кормления недоношенного ребенка через зонд
Кормление недоношенных младенцев через зонд требует навыков и соблюдения определенных правил. В первую очередь необходимо помнить о правилах асептики и антисептики, проще говоря, стерильности. Саму манипуляцию выполняет квалифицированный персонал: медицинская сестра или врач. Как правило, стерильный зонд может быть оставлен на 3 дня, затем он требует замены по необходимости.
Алгоритм кормления новорожденного через зонд сводится к следующему:
- персонал моет руки, надевает перчатки;
- младенцу проводят туалет лица;
- высчитывают длину зонда от переносицы малыша до мечевидного отростка грудины;
- стерильный зонд вводят через рот или нос (назофагальный зонд).
Итак, зонд введен. К нему подключается шприц с подогретым молоком или смесью до температуры 40°C. Количество питания рассчитывается предварительно согласно возрасту и массе тела новорожденного. Во избежание развития осложнений молоко вводится медленно, капельно. Во время кормления через зонд необходимо следить за состоянием ребенка.
Расчет объема молока для новорожденного при кормлении через зонд
При зондовом питании изначально рассчитывается минимальное количество молока, которое постепенно увеличивается. Для расчета нужного малышу количества молока используется «калорийный метод». Принцип расчета заключается в постепенном увеличении калорийности рациона на 10 ккал. в сутки на килограмм веса. Так, малыш должен получать следующее количество калорий в первые дни жизни:
1 день – 30ккал/кг;
2 день – 40 ккал/кг;
3 день – 50 ккал/кг;
4 день – 60 ккал/кг;
5 день – 70 ккал/кг;
6 день – 80 ккал/кг;
7 день – 90 ккал/кг.
На 10-14 день жизни энергетическая потребность младенца составляет 120-130 ккал/кг. в сутки.
Таким образом, для расчета суточной энергетической потребности малыша необходимо соответствующую калорийность умножить на массу ребенка, а для определения нужного количества пищи получившийся результат разделить на калорийность молока (70 ккал./100 мл. или 0,7 ккал/мл) либо соответствующей смеси.
Исходя из этого, ребенок с массой тела 2 кг. на 4 день жизни должен получить 171 мл. молока (2*60= 120 ккал. в сутки; 120/0,7= 171 мл. молока в сутки).
Постепенно (со второго месяца жизни для детей, родившихся с массой более 1,5 кг. и с третьего месяца жизни и позже для детей, родившихся с массой менее 1,5 кг.) калорийность рациона крохи уменьшается каждый месяц на 5 ккал/кг. до тех пор, пока калорийность рациона не сравняется с нормами для доношенных детей, а именно 115 ккал/кг. Таким образом, уже через несколько месяцев калорийность рациона малыша, появившегося на свет раньше срока, не отличается от калорийности рациона доношенного ребенка. Узнайте подробнее о развитии недоношенных по месяцам.
Уход от зондового кормления: основные правила

Когда состояние малыша стабилизируется и он адаптируется к новой среде обитания, метод кормления меняется на привычный, однако осуществляется этот процесс строго под наблюдением врача.
При смене метода кормления учитываются следующие факторы:
- появление у ребенка сосательного и глотательного рефлекса;
- прибавка массы тела;
- стабилизация всех жизненных параметров малыша;
- отсутствие таких симптомов, как срыгивание, вздутие живота и т.д.
Для определения сосательного и глотательного рефлекса малышу предлагается бутылочка. Если кормление прошло удачно, естественное вскармливание не противопоказано, но помните, что грудное вскармливание недоношенных детей имеет свои особенности.
Мамочкам, у которых родился недоношенный малыш, в первые месяцы его жизни следует набраться терпения и оставаться спокойной, так как стресс может уменьшить лактацию, что крайне нежелательно для младенца. Грудное молоко является лучшим средством для быстрого восстановления ребенка и его адаптации.
Алла Пасенко, педиатр-неонатолог, специально для Mirmam.pro
Полезное видео о технике кормления через зонд

Введение прикорма недоношенному ребенку

Кормление новорожденного смесью

Недоношенный ребенок и искусственное вскармливание

Уход за недоношенным ребенком после выписки из роддома
Цель:
Обеспечить новорожденного ребенка необходимым количеством пищи, когда естественное питание через рот невозможно.
Показания:
ü Отсутствие сосательного т глотательного рефлексов
ü Недоношенный ребёнок, родившийся с массой тела менее 1500гр.
Противопоказания:
ü Сужение пищевода
ü Сужение желудка.
Оснащение:
- Резиновые перчатки;
- Косынка, маска;
- Отмеренное необходимое количество молока на одно кормление, подогретое до температуры 37-38С;
- Стерильный желудочный катетер;
- Зажим;
- Стерильный шприц 20 мл;
- Лоток для оснащения;
- Электроотсос или резиновая груша
Обязательное условие:
Недоношенному новорожденному размер желудочного катетера зависит от массы тела ребёнка:
-масса менее 1000гр. — №4 носовой или №6 ротовой;
-масса 1000- 2500гр. — №6 носовой и ротовой:
-масса более 2500 гр. — №6 носовой или №10 ротовой.
Недоношенному новорожденному до и после кормления необходимо провести кислородотерапию с целью профилактики приступов апноэ.
Подготовка к процедуре:
Объяснить маме/ родственникам цель и ход проведения процедуры
Подготовить необходимое оснащение
Надеть косынку, маску
Вымыть и осушить руки, надеть перчатки
Подготовка пациента:
ü Уложить ребенка на бок с приподнятым головным концом, зафиксировать такое положение с помощью валика (для предупреждения аспирации);
ü Измерить глубину введения катетера от мочки уха до кончика носа и от кончика носа до конца мечевидного отростка. Сделать метку.
Примечание: можно измерить глубину введения катетера следующим образом: от кончика носа за ухо и до верхнего края грудины.
ü Присоединить к зонду шприц и проверить его проходимость, пропустив через него воздух.
Примечание: следить, чтобы свободный конец катетера был постоянно зафиксирован рукой.
ü Удалить поршень из шприца
ü Поместить шприц в левую руку и пропустить присоединённый катетер между указательным и средним пальцами левой руки, расположив его слепым концом вверх ( для предупреждения истечения молока из катетера при дальнейшем его заполнении);
ü Заполнить шприц на 1/3 объёма грудным молоком
ü Взять слепой конец зонда в правую руку и, осторожно опуская его вниз, заполнить молоком (до появления первой капли молока из отверстия в области слепого конца зонда)
ü Вернуть зонд в левую руку в исходное положение
Примечание: во время заполнения зонда молоком следить, чтобы слепой конец зонда был постоянно поднят вверх
ü Зажать катетер зажимом на расстоянии 5-8 см. со стороны шприца (исключение вытекания из катетера молока)
ü Кольцо зажима поместить на большой палец левой руки (для предупреждения соскальзывания катетера со шприца)
ü Правой рукой взять зонд на расстоянии 7-8см. от слепого конца и смочить его в молоке,т.к. влажный зонд легче вводить и для предупреждения травмирования слизистых оболочек
ü Вставить зонд через нос по нижнему носовому ходу или рот по средней линии языка до отметки (при введении зонда не прилагать усилий и следить, нет ли отдышки, цианоза и т.д.), для исключения попадания зонда в дыхательные пути
ü Добавить в шприц молоко
ü Приподняв шприц, снять зажим с катетера и медленно (регулируя высоту расположения шприца) ввести молоко в желудок младенца. Медленное поступление молока предотвращает резкое усиление перистальтики желудка и появление рвоты
ü При достижении молоком устья шприца, вновь наложить зажим на катетер
Примечание: если в результате проведённых мероприятий не было введено всё отмеренное количество молока,- вновь заполнить им шприц и ввести в желудок ребёнку
ü Зажать катетер большим и указательным пальцами правой руки на расстоянии 2-3 см.от ротовой полости и быстрым движением извлечь его через салфетку
ü Положить ребенка на правый бок с приподнятым головным концом:
-для уменьшения вероятности аспирации
— для облегчения опорожнения желудка
Обработка рабочего места и инструментария:
Использованный инструментарий поместить в дезраствор:
Техника безопасности медсестры после выполнения манипуляции:
Снять перчатки, вымыть и осушить руки.
Осложнения:
Срыгивание, рвота, вздутие живота..
Оценка достигнутых результатов:
Ребёнок получил питание
ПРИМЕНЕНИЕ ГРЕЛОК ДЛЯ СОГРЕВАНИЯ НЕДОНОШЕННЫХ
Цель:
Обеспечить нормальную температуру тела недоношенного ребёнка
Показания:
Ребёнок плохо «удерживает» температуру.
Противопоказания:
Оснащение:
- Резиновые грелки 3щт.
- Вода 60-70С
- Пеленки-3щт.
- Одеяло или тёплая пелёнка
Подготовка к процедуре:
ü Объяснить маме/родственникам цель и ход проведения процедуры
ü Подготовить необходимое оснащение
ü Заполнить грелку горячей водой 60-0С на ½ или 2/3 объёма
ü Вытеснить воздух из грелки, нажав на неё рукой, плотно закрыть пробкой (профилактика ожогов)
ü Опрокинуть грелку горлом вниз и убедиться в её герметичности
ü Аналогичным способом приготовить ещё 2 грелки, т.к. ребёнка необходимо обложить грелками с № сторон
ü Обернуть каждую грелку пелёнкой, сложенной в 4 слоя (предупреждение местного перегревания кожи ожога кожи)
Ход манипуляции:
ü Уложить грелки на расстоянии примерно 10 см. от ребёнка, завернутого в пелёнки:
ü Одну на уровне стоп
ü Две другие вдоль туловища с обеих сторон
ü Накрыть ребёнка одеялом, для создания тепловой зоны (температура воздуха под одеялом должна быть 28-30С)
ü Смену воды в грелках проводить по мере её остывания, обязательно поочерёдно, для предупреждения резкого перепада температуры окружающей среды ребёнка.
ü Смена грелок проводится через каждые 2 часа, поочерёдно.
Обработка рабочего места и инструментария:
Вылить из грелок воду
Обработать их наружную поверхность дезинфицирующим раствором
Техника безопасности м/с после выполнения манипуляции:
Вымыть и просушить руки
Осложнения:
Перегревание ребёнка.
Оценка достигнутых результатов:
Ребёнок чувствует себя комфортно.
Измерение температуры тела в паховой складке
