Операция на ногах противопоказания
На чтение 7 мин. Просмотров 511 Опубликовано 11.07.2019
Заболевания в области конечностей изучаются наукой подиатрия. Проблемы со стопами могут возникнуть в любом возрасте, но чаще всего ортопедическая операция требуется лицам старшего возраста.
Существует масса способов как избежать хирургического вмешательства, но иногда врачи принимают решение оперировать. Рассмотрим, в каких случаях необходимо врачебное вмешательство, процесс процедуры, показания и противопоказания, а также восстановительный период.
В каких случаях необходима операция на стопе при плоскостопии?
Словом плоскостопие описывается деформация стопы, то есть отсутствие арки. По внешнему виду отклонение не заметно, но при ходьбе стопа перестает амортизировать нагрузку, и основное напряжение переходят на другие суставы.
Именно поэтому они быстро изнашиваются и из этого вытекают другие проблемы. Сначала это проявляется в простом дискомфорте, а в итоге это приводит к ограничению активности человека. С возрастом ему становится трудно ходить.
Существуют несколько видов плоскостопия: гибкий и жесткий. В первом случае, возможно, решить проблему без операции.
Многие жалуются на быстрое утомление и боль при активности. Даже самая удобная обувь вызывает покраснение на ногах и отечность.
Рассмотрим случаи, когда операция необходима:
- Реконструкционные мероприятия на стопу.
- Продольное плоскостопие.
- Поперечное плоскостопие.
Последнее более распространено у людей пожилого возраста. Шишки и наросты мешают при ходьбе, а движения причиняют боль.
Особенности операции при плоскостопии
Основной целью врачей является выровнять стопы и нормализовать давление при ходьбе. Операционные действия могут производиться на мягких тканях, на костях и объединенная операция.
В последнем случае оперируются не только связки и сухожилия, но и костная ткань. Вмешательство назначается в зависимости степени болезни и возраста пациента. Чаще всего процедуры назначаются в комплексе: медикаментозное лечение, операция и терапия.
Если плоскостопие гибкое, то основная задача доктора восстановить работу сухожилий. Если деформация жесткая, то хирургу приходится заниматься полным перестроением арки и уделить внимание формированию стопы. Иногда необходима коррекция заднего большеберцового сухожилия или полное его удаление при разрыве. В этом случае проводится перенаправление тканей, чтобы произошло удержание арки.
Если конечности поразил артрит, то приходится проводить слияние суставов. Хирурги эту процедуру называют двойной или тройной артродез. Из этого следует, что происходит слияние двух или трех суставных частей. Экзостозэктомия предполагает коррекцию большого пальца.
Чаще всего удаляется хрящ или шишка. Этот процесс не требует общего наркоза. Подтаранный артроэрез подразумевает исправление деформации заднего отдела стопы. Специалистом выполняется надрез, а в костную ткань вкручивается имплантат.
Стоимость хирургического вмешательства варьируется от 50 000 до 100 000 рублей.
Восстановление после операции по исправлению плоскостопия
После того, как хирургическое вмешательство проведено успешно, нога помещается в гипс по колено. Когда человек отойдет от наркоза, будет ощущаться ноющая боль и небольшое онемение в конечностях.
Врачами будет назначены обезболивающие медикаменты и покой ноге в течение нескольких недель. Конечность должна быть немного приподнята, на уровень сердца. Это позволит значительно снизить опасность отечности и образование опухлости.
Назначается постельный режим. Человек, с помощью костылей или инвалидной коляске может посещать только ванную комнату в случае необходимости. Курение, спиртные напитки и противовоспалительные средства запрещены, потому что они значительно затормаживают процесс сращивания косной ткани.
Заживление происходит через 15 дней, а полное срастание через полтора месяца. Через две недели уже будет назначаться терапия в виде физических нагрузок, чтобы разрабатывать конечности.
Осложнения после операций
Социальный опрос и комментарии хирургов сообщают, что осложнений после подобных операций не так много, но о них должен знать пациент.
Рассмотрим самые распространенные осложнения:
- Инфекция. Она может появиться из-за врачебной ошибки или плохого ухода за раной, хотя риск оценивается всего в один процент. Подобное осложнение лечится с помощью антибиотиков.
- Повреждение нервных окончаний. Такое осложнение случается крайне редко. В этом случае даже после нескольких недель после операции некоторые пальцы остаются неподвижными или немеют.
- После полной реабилитации врачами обнаружено, что проблема не решена и остались симптомы плоскостопия. В этом случае потребуется повторное хирургическое вмешательство или длительное ношение ортопедических принадлежностей.
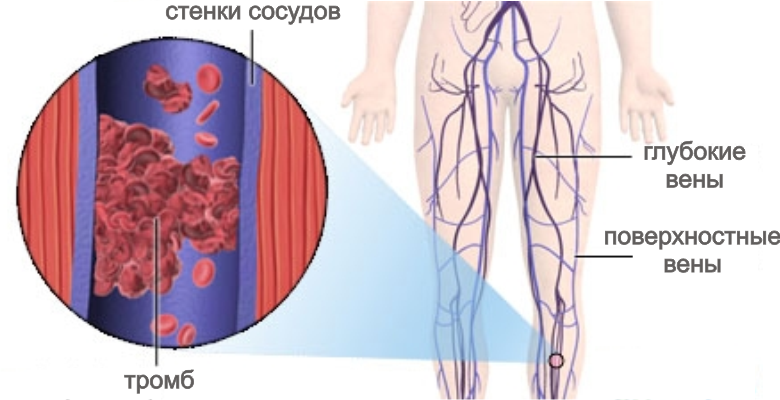
Тромбоз глубоких вен происходит тоже не часто, и он возможен только тогда, когда не были назначены медикаменты, разжижающие кровь, после операции.
Операции на стопе при вальгусной деформации – суть
Вальгусная деформация представляет собой коррекцию костной ткани большого пальца на ноге. После операции уходит нарост или шишка, и нога принимает свою нормальную форму.
Восстановительный период варьируется от пяти до восьми недель. Когда специалистами ставится подобный диагноз, исправить его без хирургического вмешательства не получится.
Если у человека есть такого рода проблемы, чем раньше он обратится к врачу, тем лучше.
Показания и противопоказания к проведению
Человеку сложно самому определить, требуется операция или нет, но если проанализировать следующую информацию, то можно понять, стоит ли обращаться со своей проблемой к специалисту:
| Показания | Противопоказания |
| Искривление кости Хронический бурсит Сильная боль Неудобство при ходьбе Болезнь Дейчлендера | Тромбоз вен ног, инсульт Заболевание мягких тканей Инфекции, гнойники, глубокие раны Аллергия Механические повреждения нервных связок |
Даже если показания не ярко выражены, лучше подстраховаться и получить консультацию хирурга или терапевта.
Как подготовиться к процедуре?
Подготовительный процесс включает в себя несколько обязательных позиций:
- Обращение к специалисту.
- Обследование.
- Сдача анализов.
- Прохождение рентгенографии или компьютерной томографии.
- Выявление диагноза.
За неделю до операции, врачом отменяются все лекарственные препараты. Человеку лучше сесть на диету.
Как проходит операция?
Хирург вскрывает суставную сумку и корректирует уклон сочленения костной ткани. Осложнения посла крайне редки, если человек соблюдает все рекомендации медицинских работников.
Корректируется именно сустав, а кость вправляется, чтобы изменился внешний вид стопы. Эта процедура решает следующие проблемы: восстановление активности сустава, превращаются боли и воспалительные процессы и дальнейшая деформация стопы.
Пошаговый алгоритм:
- Анестезия.
- Разрез.
- Вправление кости.
- Наложение швов.
- Повязка или гипс.
От того, как пройдет операция, зависит быстрота восстановления. Практика показывает, что сами люди продлевают этот срок, потому что не придерживаются рекомендациям медиков.
Восстановления после операции
Врачи контролируют весь процесс реабилитации и постоянно проводят рентгенодиагностику, чтобы убедиться в том, что сращивание происходит правильно:
- Требуется регулярная смена гипса. Он убирается через 5-6 недель после операции.
- После необходимо носить специальные стельки и бандаж.
- Отказаться от костылей получится не раньше, чем через два месяца.
- Через десять недель после операции, необходимо появиться к врачу на контрольное обследование. Весь этот период запрещено ходить на каблуках и в обуви с ортопедическими стельками. От них получится отказаться только после финального обследования.
- Полное восстановление возможно только через полгода.
- Если после выписки нога будет опухшей, появится отечности, а рана будет кровоточить, то необходимо срочно связаться с лечащим врачом. Скорее всего — инфекционное заболевание.
- К работе можно вернуться через три недели после операции, если труд не связан с повышенной физической активностью.
- В будущем хирурге не советуют отказываться от ортопедических стелек и специальной обуви. Покупка подобного гардероба потребует дополнительного финансирования, но такая обувка позволит поддержать свод стопы.
Первое восстановление длится от 10 до 15 дней. Необходимо прием медикаментов строго по графику и покупки специальной обуви. Многие хирурги назначают специальную гимнастику для ног. В этом случае реабилитация пройдет намного быстрее.
Возможные осложнения
Подобное вмешательство практически не несет угрозу здоровья, но могут быть некоторые осложнения:
- Инфекция.
- Воспалительный процесс.
- Кровотечение.
- Смещение костной ткани.
- Онемение кожи или укорочение большого пальца.
Онемевшие пальцы становятся подвижными уже через несколько дней. Некоторые пациенты очень тяжело переносят наркоз. Нельзя заниматься самолечением и при первых симптомах недомогания, стоит обращаться к медикам.
От состояния стоп зависит вся жизнь человека. При проблемах с конечностями, человек не может позволять себе физические нагрузки и жить полноценно.
Если замечены визуальные отклонения или человек при ходьбе ощущает боль, лучше сразу посетить медицинский кабинет и пройти полное обследование. Чем раньше будет выявлена болезнь, тем легче пройдет операция и восстановительный процесс.
Большой риск искривления стопы отмечается у людей, имеющих склонность к суставным патологиям и носящих неудобную обувь. Болезнь, при которой выпирает косточка у первой фаланги большого пальца, называется hallux valgus. Из-за деформации ступни чаще страдают женщины. Чтобы исправить искривление, необходимо удалить халюс вальгус, операция выполняется при 3-4 стадиях заболевания. Частота встречаемости патологии зависит от возраста человека. Стопа начинает деформироваться при длительном ношении обуви на высоких каблуках. Процесс длится в течение нескольких лет. Изменение ширины ступни чаще отмечается в среднем и пожилом возрасте.
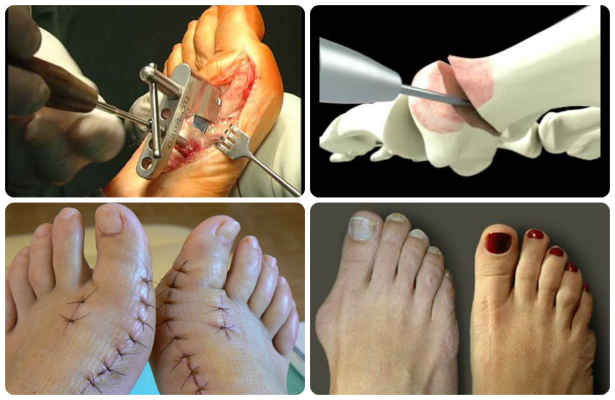
Врачи отмечают, что операция по исправлению стопы – это процедура, без которой нельзя обойтись, если косточка приобрела большие размеры, и мешает ходьбе. Шишка на ноге затрудняет движение. Главный признак прогрессирования hallux valgus —, это боль. Деформация стопы наблюдается у людей с плоскостопием и длинной плюсневой костью. Лечением патологии халюс вальгус занимается ортопед. Он помогает восстановить нормальное положение стопы и предотвратить повторное появление косточки.
Стадии патологического процесса
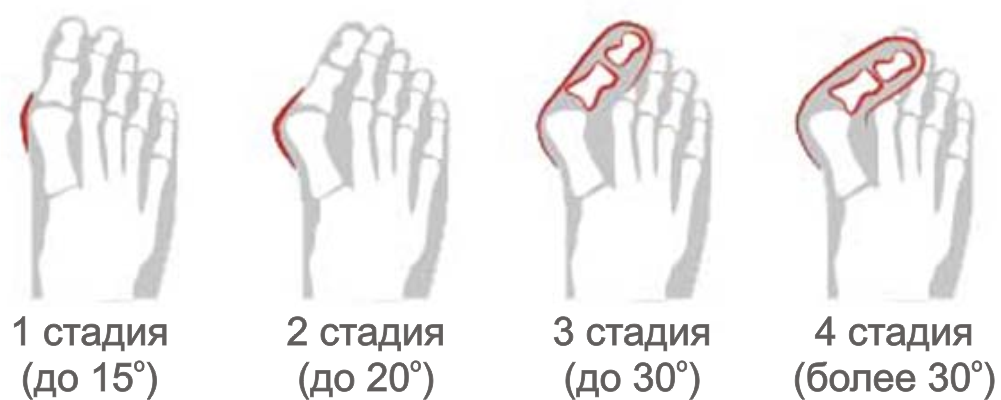
Решение о том: должна ли проводиться операция халюс вальгус, принимает врач. Он обращает внимание на степень искривления ступни. При первых 2 стадиях болезни выполняется консервативная терапия. Если коррекция становится невозможной, требуется хирургическое вмешательство. Выделяют 4 степени тяжести халюс вальгуса:
- Первая стадия. Угол отклонения плюснефалангового сустава не превышает 15 градусов,
- Вторая стадия. Характеризуется возникновением небольшой, но заметной шишки. Угол отклонения равен 15-20 градусов,
- Третья стадия. Косточка на стопе становится выраженной, воспаляется при ходьбе и ношении тесной обуви. Отклонение сустава составляет от 20 до 30 градусов,
- Четвертая стадия. Характеризуется болевым синдромом и развитием осложнений. Угол отклонения плюснефалангового сустава превышает 30 градусов.
На начальных стадиях болезни операция вальгусной деформации первого пальца стопы не требуется. В этих случаях проблему можно устранить без хирургического вмешательства. Если нагрузка на ноги не будет снижаться, произойдет вальгусное искривление стопы. По мере прогрессирования патологии, большой палец все больше отклоняется вовнутрь, в то время как сустав – наружу. В результате ступня расширяется. На поздних стадиях hallux valgus наблюдается постоянный отек шишки на стопе. Болевые ощущения появляются не только во время ходьбы, но и в покое.
Показания к операции
После проведения диагностических процедур, ортопед решает: нужна ли операция на стопе при вальгусной деформации. Хирургическое лечение искривления ступни проводят при отклонении сустава более чем на 20 градусов. Сильно выпирающий халюс вальгус на стопе у взрослого человека не пройдет самостоятельно. Поэтому, операция при деформации 3 и 4 степени – это вопрос времени.Выраженное искривление основания ступни при отсутствии болевого синдрома и воспалительных явлений относится к показаниям для хирургического вмешательства. Если hallux valgus приносит дискомфорт, то операция вальгусной деформации большого пальца стопы обязательна. Перед тем, как проводить хирургическое лечение, выполняют ряд исследований.
Выделяют следующие показания к оперативному вмешательству:
- Частая и сильная боль в области основания большого пальца,
- Развитие воспаления при ношении обуви,
- Отек большого пальца,
- Плоская стопа,
- Отсутствие эффекта от консервативных методов лечения,
- Возникновение осложнений.
Перед тем, как приступать к лечению, врач и пациент обсуждают все «за» и «против» операции халюс вальгус. Больной должен понимать, что хирургическое вмешательство поможет избежать опасных последствий деформации. К осложнениям вальгусного искривления стопы относят: формирование язв на поверхности ткани деформированного сустава, инфицирование кости, нарушение походки.
Противопоказания к оперативному лечению
Существуют случаи, когда восстанавливать форму стопы при помощи операции нельзя. К ним относятся тяжелые заболевания жизненно-важных органов. Операция при вальгусной деформации первого пальца стопы противопоказана, если у больного имеются выраженные изменения в анализах. Удалять косточку не рекомендуется, если угол отклонения сустава менее 20 градусов. К абсолютным противопоказаниям к выполнению операции халюс вальгус, относятся следующие состояния:
- Нарушение свертывающей системы крови,
- Декомпенсация сахарного диабета,
- Острая недостаточность сердечно-сосудистой и дыхательной системы,
- Неконтролируемая артериальная гипертензия,
- Тромбофлебит вен нижних конечностей,
- Хронические болезни костно-суставной системы.

Выявляют наличие противопоказаний после выполнения биохимического и общего анализов крови, коагулограммы и рентгенографии стопы. Оперативное вмешательство может быть не запрещено, но перед его выполнением следует пройти курс лечения. Среди относительных противопоказаний: острые инфекционные болезни и обострение хронических воспалительных патологий.
Методы хирургического лечения
Имеются различные виды операций халюс вальгус. Выбор определенного способа лечения зависит от степени деформации и состояния пациента. Выделяют малоинвазивные и открытые оперативные вмешательства. В зависимости от стадии вальгусного отклонения большого пальца различают следующие методы хирургического лечения:
- Манипуляции на мягких тканях ступни,
- Проксимальная и дистальная остеотомия,
- Операция Лапидус,
- Артропластика Келлера.
Известно около 200 разновидностей хирургических вмешательств по устранению вальгусной деформации. Все лечебные процедуры направлены на исправление искривления плюсневой кости. Целью каждой из операций является удаление косточки на ноге и избавление пациента от боли. Каким образом восстановить нормальную форму стопы, решает ортопед.
К малоинвазивным процедурам относят чрескожные вмешательства. Они заключаются в иссечении костной ткани. Восстановление после вальгусной операции такого типа происходит быстро. Чрескожное удаление шишки на ноге показано в случаях, когда искривление выражено не сильно.
Манипуляции на мягких тканях заключаются в рассечении мышц и связок стопы. Они проводятся при небольшой деформации, а также в тех случаях, когда вмешательство на органах костно-суставной противопоказано. Одной из разновидностей манипуляций на мягких тканях является операция Мак-Брайда.
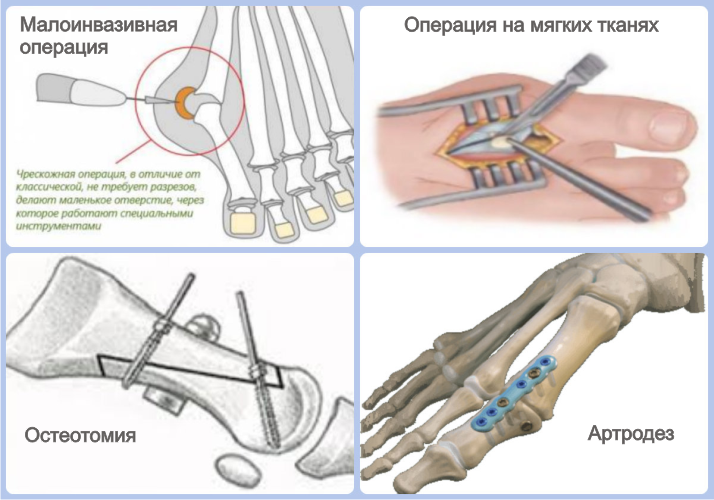
Остеотомия – это хирургическое вмешательство, которое подразумевает искусственный перелом плюсневой кости и ее фиксацию в нужном положении. В зависимости от выраженности вальгусного искривления подбирается определенная техника этой операции.
Артродез – это придание суставу правильного положения. Применяется при деформации 3-4 степени. Чтобы избавиться от косточки выполняют артродез по Лапидусу – это означает, что сустав фиксируют в нужном положении специальными приспособлениями. Удалить халюс вальгус можно при помощи операции Келлера. Она заключается в резекции пораженных тканей суставных поверхностей и фиксации плюсневой кости. Ее выполняют в редких случаях, так как подвижность большого пальца после данной процедуры нарушается.
Каждая операция отличается специальной хирургической техникой выполнения. Чтобы удалить халюс вальгус по медполису, требуется встать на очередь и пройти все обследования. Хирург должен заранее обговорить операционную тактику с пациентом. Больного предупреждают, на какой день планируется вмешательство и сколько времени займет период восстановления.
Подготовка к операции
Перед тем, как оперировать, врач проводит подготовку к процедуре. Она заключается в проведении диагностических исследований. За несколько дней до операции следует выполнить:
- ОАК,
- ОАМ,
- Биохимический анализ крови,
- Коагулограмму,
- Рентген стопы в боковой проекции,
- Электрокардиографию,
- Анализы на ВИЧ, сифилис и гепатит.
По усмотрению врача и пациента решается вопрос о проведении обезболивания. Если планируется удалять косточку малоинвазивным методом, то выполняют местный наркоз. При отсутствии противопоказаний и желании пациента вырезать шишку можно под общим обезболиванием. Внутривенный наркоз проводят в тех случаях, когда планируется открытое хирургическое вмешательство. Отзывы об операции халюс вальгус в большинстве случаев положительны. Практически все пациенты отмечают, что не чувствовали дискомфорта во время процедуры, несмотря на местное обезболивание.
Операции на мягких тканях
Иссечение мягких тканей стопы применяется в качестве лечения вальгусной деформации. Показанием для этого метода оперирования служит отклонение большого пальца менее чем на 25 градусов. Данный способ лечения часто сочетают с другими хирургическими процедурами. К разновидностям вмешательств на мягких тканях стопы относится операция Мак-Брайда.
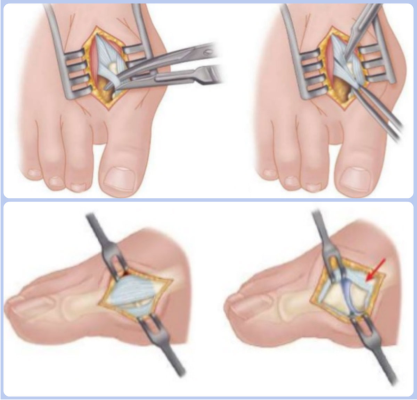
Техника данной хирургической манипуляции заключается в рассечении мышцы, приводящей большой палец. Благодаря этой процедуре кость принимает правильное положение. После отсечения мышцы проводится удаление капсулы сустава с латеральной стороны. Сухожилие подшивают к головке плюсневой кости. Эта процедура приводит к надежной фиксации большого пальца. Реабилитация после операции халюс вальгус занимает несколько месяцев.
Техника выполнения артродеза
Возможный метод лечения вальгусной деформации – это операция Лапидус. Она подразумевает артродез плюснефалангового сустава. Чтобы исправить искривление выполняют репозицию хрящевой ткани. Суставу придают физиологическое положение и фиксируют его с помощью специальной пластины.
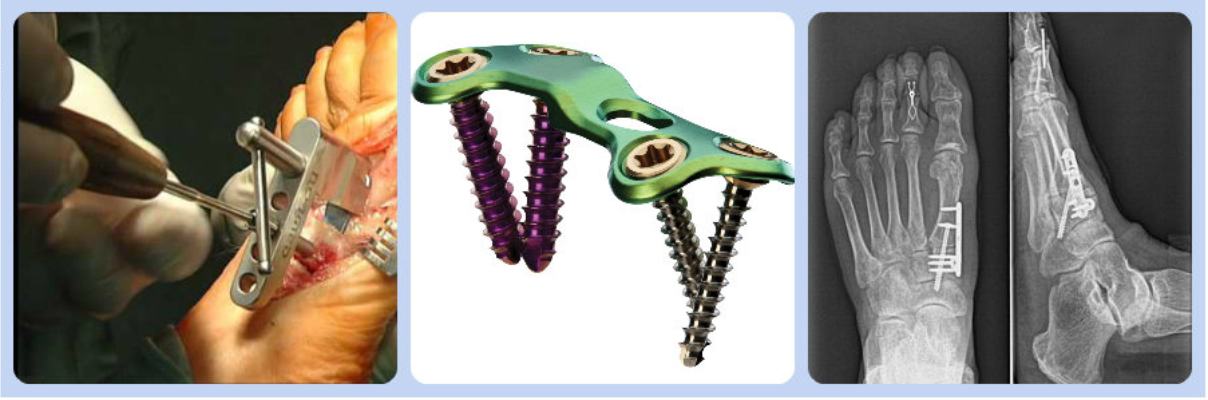
Ортопедическую обувь после операции халюс вальгус носят в течение 8 недель. Требуются специальные ботинки, которые помогают снизить нагрузку на передний отдел стопы. Артропластика по Келлеру практически не применяется.
Проксимальная и дистальная остеотомия
Остеотомию выполняют при значительном отклонении большого пальца стопы. Суть операции заключается в выполнении перелома кости с последующей ее фиксацией в нужном направлении. Дистальная остеотомия по Шеврону применяется чаще всего. Производится V-образный перелом плюсневой кости. Затем, производится латеральное смещение и фиксация компрессионными винтами. Хирургический шов снимают через 2 недели. Всем пациентам показана ЛФК и массаж стоп после операции халюс вальгус.
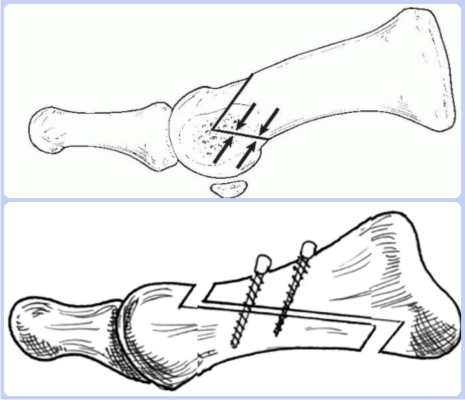
Проксимальная остеотомия проводится путем рассечения тканей стопы от основания большого пальца до плюсневой кости. Этим методом оперируют, если отклонение составляет более 40 градусов. После разреза тканей производят Z-образный распил кости, а затем осуществляют ее скрепление титановыми винтами.
Осложнения после хирургического лечения
В редких случаях возникают осложнения операции. Они могут произойти во время выполнения хирургической процедуры или в восстановительном периоде. К возможным осложнениям относятся:
- Повреждение нервов стопы,
- Тромбоз артерий и вен ноги,
- Инфицирование тканей ступни,
- Асептический некроз головки плюсневой кости,
- Онемение большого пальца.
Чтобы послеоперационный период прошел удачно, важно следовать всем рекомендациям врача. Деятельность сустава восстанавливается постепенно, поэтому нагрузки должны быть минимальными. После сращения костей показана лечебная физкультура. Стоимость операции при вальгусной деформации большого пальца стопы зависит от разновидности хирургического вмешательства. Она колеблется в пределах от 20 до 55 тысяч рублей.
Восстановительный период
Чтобы результат операции был удачным, в первые дни стопу фиксируют в одном положении. В первые дни движения в ногах ограничивают. После стихания болевого синдрома назначают массаж стопы.
Чтобы сустав пришел в действие, следует его разрабатывать в течение нескольких месяцев. С этой целью всем пациентам рекомендуется комплекс специальных упражнений. Гимнастика разрешена только через 3 месяца после операции. До этого времени сустав разрабатывают при помощи выполнения пассивных движений и массажа. Упражнения для пальцев стопы после вальгусной операции выполняют в течение нескольких месяцев. Они не должны оказывать большую нагрузку на сустав. Гимнастика заключается в сгибании и разгибании большого пальца, напряжении мышц ступни. Реабилитационный период составляет около полугода. Через 6 месяцев больные возвращаются к обычным физическим нагрузкам.

Для восстановления функций стопы пациенты носят ортопедическую обувь со специальными стельками. Это нужно, чтобы основная нагрузка распределялась на задние отделы ступни. Ортопедические вкладыши после операции на стопе рекомендуется носить несколько месяцев до полного восстановления.
Отзывы об операции халюс вальгус
Косточка возле пальца ноги у меня появилась еще в молодости. К врачам много лет не обращалась. Когда шишка стала мешать мне ходить, я решила сделать снимок. Ортопед поставил диагноз: халюс вальгус. Стадия искривления была уже последней, направили на операцию. После остеотомии я долго соблюдала режим, носила только ортопедическую обувь. Через полгода смогла нормально ходить, вальгуса как не бывало!
Ирина, 65 лет, Саранск
Несмотря на молодой возраст, у меня обнаружили тяжелое искривление стопы. Врачи сказали, что халюс вальгус появился из-за ношения обуви на каблуках и плоскостопия. Мне сделали операцию Мак-Брайда. Перед этим я лечилась у физиотерапевта и носила ортопедические стельки. После операции шишка исчезла. Сейчас соблюдаю рекомендации врача, чтобы она не вылезла снова.
Елена, 32 года, Москва
После 50 лет мне стало сложно покупать новую обувь, косточка возле пальца стала такой большой, что нога не влезала ни в одни туфли! Врачи настояли на операции. Сказали, что у меня развился халюс вальгус и нужно ставить специальные винты для фиксации сустава. После операции шишка практически исчезла. Я снова могу нормально ходить и выбирать понравившуюся обувь. Для профилактики деформации пью препараты кальция.
Оксана, 57 лет, СПб
Искривление ступней приводит к нарушению походки и другим осложнениям. Деформация стопы и появление болезненной косточки служат показаниями для обращения к ортопеду. Если консервативные методы неэффективны, следует удалить халюс вальгус, операция поможет устранить симптомы патологии. Приведенные выше отзывы подтверждают эффективность хирургического вмешательства. После оценки всех рисков, опытный ортопед поможет выбрать оптимальную тактику лечения.
