Побочное действие общих анестетиков

Средства для наркоза, оказывая угнетающее влияние на центральную нервную систему, вызывают временную утрату сознания, угнетение всех видов чувствительности, снижение мышечного тонуса и рефлекторной активности при умеренном торможении жизненно важных центров продолговатого мозга. Препараты этой группы имеют важное значение для хирургии, развитие которой тесно связано с усовершенствованием обезболивания. Любая операция сопровождается сильными болевыми ощущениями, которые при недостаточном обезболивании могут вести к развитию болевого шока и гибели пациента. Средства для наркоза позволяют полностью снять болевые ощущения и их негативное влияние на организм, получить наиболее эффективное хирургическое обезболивание.
Впервые общий анестетик (азота закись) был применен Уэллсом в 1844 году при удалении зубов, но датой открытия наркоза считают 1886 год, когда Мортон публично продемонстрировал наркотическое действие эфира диэтилового. Известный хирург Н.И.Пирогов в том же году организовал массовое применение эфира перед операциями на поле боя.
По способу введения в организм все наркозные средства можно разделить на средства для ингаляционного наркоза, вводимые в организм через дыхательные пути, и для неингаляционного наркоза, вводимые, как правило, внутривенно.
Механизм действия наркозных препаратов заключается в блокаде межнейронной (синаптической) передачи возбуждения в центральной нервной системе. Единой теории, объясняющей их влияние на синаптическую передачу, нет. Данный эффект связывают с физико-химическими свойствами препаратов (способностью растворяться в липидах, содержание которых в нервной ткани повышено, нарушать окислительные процессы, адсорбироваться на мембране нервных клеток, образовывать нестойкие связи с белками нейронов центральной нервной системы, формировать с водой кристаллогидраты и т.д.). Несмотря на различие в биохимическом и физико-химическом механизме действия, все наркозные средства влияют на мембрану нейронов, изменяя ее проницаемость для ионов натрия и калия, нарушая процесс деполяризации. Это препятствует возникновению потенциала действия, в результате блокируется межнейронная передача возбуждения. Возможно, некоторые препараты действуют на пресинаптическом уровне, нарушая освобождение медиаторов, обусловливающих межнейронные контакты. В зависимости от химического строения и физико-химических свойств различные препараты имеют особенности влияния на нейроны, что отражается на их фармакодинамике. Чувствительность синапсов различных отделов центральной нервной системы к наркозным средствам неодинакова: наиболее чувствительны к действию химических агентов синапсы восходящей активирующей системы ретикулярной формации ствола мозга и коры головного мозга, наиболее устойчивы — жизненно важные центры продолговатого мозга. Это обусловливает наличие нескольких периодов в течение наркоза — выделяют 4 основные стадии, выраженность которых может варьировать в зависимости от особенности действия отдельных общих анестетиков.
Сразу после введения в организм наркозного препарата развивается стадия анальгезии или оглушения (первая стадия). Она характеризуется резким снижением болевой чувствительности, спутанностью сознания, но контакт с пациентом сохраняется. Хотя продолжительность стадии анальгезии невелика (5-10 мин), она может использоваться для проведения кратковременных операций. Стадию анальгезии можно удлинить, используя перед наркозом (премедикация) болеутоляющие и успокаивающие средства и поддерживая во вдыхаемом воздухе определенную концентрацию наркозного вещества.
В стадии возбуждения (вторая стадия) наблюдается полное выключение сознания, двигательное и речевое возбуждение, значительные колебания артериального давления, ритма сердца и дыхания. Возникновение этой стадии объясняется полным угнетением коры и снятием ее тормозящего влияния на нижележащие отделы, что сопровождается вторичным возбуждением подкорковых структур и повышением рефлекторной деятельности. В этот период нельзя проводить каких-либо хирургических вмешательств, так как возможна остановка дыхания, фибрилляция и остановка сердца.
В стадии хирургического наркоза (третья стадия) угнетение коры, подкорковых образований и спинного мозга приводит к полной утрате сознания, чувствительности, рефлексов, расслаблению скелетной мускулатуры, нормализуется артериальное давление, урежается пульс, дыхание становится ритмичным, поскольку сохраняется функция жизненно важных центров продолговатого мозга. Большинство хирургических вмешательств проводится в этой стадии.
Сразу после прекращения вдыхания наркозного средства начинается стадия пробуждения, при этом функции центральной нервной системы восстанавливаются в обратной последовательности. При передозировке наркозных препаратов наблюдается глубокое угнетение жизненно важных центров продолговатого мозга, нарушается дыхание и кровообращение, резко расширяются зрачки, смерть наступает от паралича дыхательного центра и остановки дыхания.
В чистом виде мононаркоз в настоящее время применяется редко. Для более быстрого введения в наркоз и уменьшения осложнений от применения общих анестетиков используется комбинированный и смешанный наркоз, а для подготовки к операции проводится премедикация — пациенту назначают успокаивающие и болеутоляющие препараты. При смешанном наркозе используют сочетание некоторых средств для наркоза (например, эфир, фторотан и закись азота), что позволяет снизить дозу каждого из них, а следовательно, и токсичность. Комбинированный наркоз основан на сочетании неингаляционного и ингаляционного наркоза. Современный уровень развития анестезиологии (науки, изучающей возможные варианты обезболивания) позволяет подбирать индивидуальную схему премедикации и наркоза для каждого пациента с учетом его общего состояния, характера заболевания и планируемого объема хирургического вмешательства. Наркотизирование проводит врач- анестезиолог, который должен в совершенстве владеть приемами реаниматологии, то есть восстановления утраченных жизненных функций, что может наблюдаться во время наркотизирования и проведения операций. Врач-анестезиолог должен не только снять боль, но и позволить хирургу провести операцию с наименьшими нарушениями функций различных органов и систем, с наименьшими затратами жизненных сил организма пациента. Активность общих анестетиков повышается введением успокаивающих и болеутоляющих препаратов. Для расслабления скелетной мускулатуры используют миорелаксанты, для устранения отрицательных вагусных рефлексов применяют М-холиноблокаторы (атропин и другие). При необходимости в предоперационную терапию включают сердечно-сосудистые, антигистаминные и другие препараты.
К средствам для наркоза предъявляют определенные требования. Они должны иметь высокую наркотическую активность, обеспечивать хорошую управляемость наркозом, то есть давать быстрое введение (желательно без стадии возбуждения) и выведение из наркоза. хорошую регулируемость его глубины, малую токсичность, большую широту наркотического действия, т.е. достаточный диапазон между концентрацией препарата в крови, вызывающей стадию наркоза, и концентрацией, вызывающей угнетение жизненно важных центров продолговатого мозга.
- 2.1.3.1.1. Средства для ингаляционного наркоза
- 2.1.3.1.2. Средства для неингаляционного наркоза
С тех пор, как общий наркоз стал применяться в медицине, стало возможно проводить сложные операции без страха, что оперируемый скончается от болевого шока.
Однако последствия наркоза могут быть довольно опасными.
Разберемся, чем вреден общий наркоз для человека, как он влияет на организм, и какие осложнения может дать.
Почему пациенты опасаются анестезии

Многие пациенты не столько опасаются самого вмешательства, сколько беспокоятся, что их введут в состояние общего наркоза. Это обусловлено многочисленными мифами и слухами вокруг анестезии.
Действительно, в истории медицины описаны случаи, когда наркотическое вещество не оказывало нужного эффекта, а дополнительное введение препарата приводило к смерти пациента.
Второе, чем опасен общий наркоз, по мнению пациентов, это состояние, когда человек обездвижен, но всё осознаёт и чувствует боль. Такие страхи обоснованы, и на практике подобное происходит примерно в 0,2 % случаев.
Побочные действия анестетиков

Сегодня разработано множество различных анестетиков, и какие из них будут использованы в конкретном случае, определяет врач-анестезиолог. Его выбор зависит от вида и сложности хирургического вмешательства, наличия у пациента противопоказаний к тем или иным видам препаратов. Имеет значение опыт и квалификация анестезиолога.
Препараты для обезболивания хирургических вмешательств, обеспечивающие общую анестезию, являются сильнодействующими, имеют ряд побочных действий.
Около трети пациентов после общего наркоза чувствуют рвотные позывы, головокружение. Такие эффекты обусловлены понижением артериального давления. Пациенту необходимо отходить от анестезии лёжа, не принимая пищу.
Спутанность мыслей, необъективные оценки реальности, поведение, отклоняющееся от нормы, во время отхождения от наркоза более часто наблюдаются у пациентов преклонного возраста. По мере ослабления действия анестетика это состояние исчезает.
Тремор конечностей и головы, общая дрожь тела может быть спровоцирована некоторыми типами анестетиков. Это безопасно и продолжается не более получаса.
Последствия после наркоза могут проявиться зудящими ощущениями на коже. О таком эффекте нужно сообщить врачу, так как он в равной степени может свидетельствовать как об аллергии на медикаментозные препараты, так о побочном действии анестетиков морфинового ряда.
Болевые ощущения в спине после общей анестезии могут беспокоить пациента в период от нескольких часов до нескольких дней, и объясняются долгим пребыванием в положении лёжа. Мышечные боли чаще всего отмечают молодые мужчины. Некоторые пациенты жалуются на боли в горле. Они могут быть довольно продолжительными, причинять серьёзный дискомфорт.
Вредные побочные действия анестезирующих препаратов могут и не проявиться вовсе. Какие последствия будет иметь общий наркоз, нанесёт ли он вред или пройдёт бесследно, зависит от множества факторов. Анестезиологи стараются их учитывать, однако не всегда возможно предсказать, каково будет побочное действие анестезии.
Влияние анестетиков на организм

Вред общего наркоза не обсуждается, так как это общепризнанный факт, ведь для него используются сильнодействующие наркотические вещества. Разберемся, как действует общий наркоз, какие последствия для организма может иметь.
Наиболее опасные осложнения, которые могут возникать у людей от общей анестезии, это ухудшение функционирования центральной нервной системы, снижение когнитивных функций мозга. Кроме того, последствия общего наркоза могут привести к снижению работоспособности, расстройствам сна, ухудшению способности к запоминанию информации, нарушению концентрации внимания.
Вред наркоза иногда отмечается в течение продолжительного времени в виде панических атак, частичной потери памяти, нарушений функционирования сердца, печени и почек.
Такие осложнения анестезии обусловлены отмиранием нейронов мозга или микроинсультом вследствие снижения внутричерепного давления под действием анестетика. Усугубить астеническое последствие анестезии могут такие факторы, как преклонный возраст, наличие тяжёлых патологий, передозировка наркотического вещества.
Возможные последствия и осложнения общей анестезии

Разберемся, чем вреден наркоз более конкретно.
К наиболее опасным последствиям наркоза у взрослых и детей являются различной степени тяжести поражения центральной нервной системы, инфицирование лёгких, повреждение нервных волокон, глаз. При эндотрахеальном методе введения анестетика возможны механические повреждения ротовой полости и зубов.
Даже самый квалифицированный анестезиолог не может заранее предсказать, какое влияние окажет тот или иной препарат в конкретном случае. Для предупреждения осложнений и прогнозирования возможных последствий пациент проходит всестороннее обследование.
Однако развитие анафилактического шока исключить всё-таки нельзя. Примерно 5% случаев такой сильной аллергической реакции на анестетик приводит к летальному исходу.
Одним из самых неприятных осложнений считается возвращение сознания в процессе хирургического вмешательства. Состояние обездвиженности и болевые ощущения могут нанести вред психике, особенно если пациент ребенок.
Влияние на сердце

Сердечная недостаточность, недавно перенесённый инфаркт являются абсолютными противопоказаниями к проведению операции под общим наркозом. Оценивая риски, врачи сравнивают возможность сохранения жизни пациента при использовании радикальных методов лечения и без них.
Людям, у которых в анамнезе есть ишемическая болезнь, тахикардия, гипертония или гипотония, аритмия, кардиомиалгия или другие заболевания сердечно-сосудистой системы проходят тщательное обследование перед операцией.
Необходимо оценить, насколько хирургическое вмешательство опасно для человека с таким состоянием здоровья. Если принято решение о проведении операции для спасения жизни, анестезиолог должен определить наименее опасный препарат. Наркоз может влиять на ухудшение состояния сердечных больных.
Влияние на детей

Если операция требуется ребенку, её стараются отложить как можно дольше, чтобы он повзрослел, набрался сил. Однако есть случаи, когда медлить нельзя, и ребенок оказывается на операционном столе. Осложнения у детей старше двух лет наблюдаются довольно редко.
Когда есть возможность подождать, врачи не рекомендуют проводить операции в возрасте младше 4-5 лет. Сегодня уровень развития фармакологии таков, что препараты, применяемые в педиатрии, в том числе анестетики, имеют минимум побочных и вредных действий.
Наибольшую опасность общая анестезия представляет для людей преклонного возраста, в организме которых все процессы, в том числе регенерация, замедляются, и пациентов, страдающих тяжёлыми заболеваниями.
Если же человек в целом здоров, за исключением показаний к операции, не имеет лишнего веса, проблем с сердечно-сосудистой и центральной нервной системой, придерживается норм здорового образа жизни, то последствия будут минимальны.
Центральная
нервная система
(ЦНС) — сонливость, головокружение,
зрительные и слуховые нарушения и
двигательное беспокойство. В более
высоких концентрациях любые местные
анестетики могут вызывать нистагм,
дрожь и, наконец, тоникоклонические
судороги с последующей депрессией ЦНС
и смертью.
Периферическая
нервная система —
при аппликации слишком больших доз все
местные анестетики могут оказывать
токсическое действие на ткань нерва
(нейротоксичность).
Сердечно-сосудистая
система —
Действие местных анестетиков на
сердечно-сосудистую систему частично
связано с прямым эффектом на мембраны
гладких мышц и миокарда и непрямым
эффектом на вегетативные нервные
волокна. Как указано местные анестетики
блокируют натриевые каналы в миокарде
и этим подавляют аномальную пейсмекерную
активность, возбудимость и проводимость.
Все эти препараты уменьшают силу
сердечных сокращений и вызывают
расширение артерий, что приводит к
гипотензии.
Аллергические
реакции
— продукты метаболизма эфирных анестетиков
могут вызывать аллергические реакции.
Методы
местной анестезии
Терминальная
(аппликационная)
анестезия достигается путем нанесения
местного анестетика на кожу или слизистые
оболочки. Используется в офтальмологии
(2% раствор лидокаин – акос), ЛОР клинике,
при проведении эндоскопических процедур
(10% лидокаин – аэрозоль). Точка приложения
местного анестетика – терминали
афферентных волокон.
Инфильтрационная
анестезия –
послойное введение раствора местного
анестетика в ткани. Сначала препарат
вводится внутрикожно, затем подкожно.
После разреза кожи, под фасции и т.д.
Анестезия развивается в том месте, где
произведена инфильтрация. При этом
сохраняется тактильная и проприоцептивная
(сухожильная чувствительность), но
полностью отсутствует болевая. Такая
анестезия применяется при операциях
небольшого объема (удаление доброкачественных
новообразований, герниопластика и
.т.п.), а так же широко используется при
проведении болезненных манипуляций
(катетеризация сосудов, пункция
плевральной полости и т.д.). Для
инфильтрационной анестезии в настоящее
время используется 0,25 – 0,5% раствор
лидокаина или 0,25-0,5% раствор новокаина.
Требуется достаточно большое количество
анестетика.
Проводниковая
анестезия
— местный анестетик вводится в область
точки прохождения крупного ствола
афферентного нерва. При этом доза
анестетика относительно небольшая, и
анестезия развивается во всей зоне
иннервации данного нерва. Такая анестезия
часто применяется в травматологии,
стоматологии, при хирургических
вмешательствах на пальцах кисти и стопы.
В качестве анестетиков чаще всего
используют 2% раствор лидокаина, в
стоматологии — ультракаин.
Плексусная
анестезия
— введение анестетика в область крупного
сплетения (например, плечевого).
Современная концепция плексусной
анестезии, описанная Winnie и соавт. в 80 —
х г. г., основана на том факте, что все
основные сплетения в определенной точке
своего образования и распространения
проходят между двумя мышцами и поэтому
расположены между двумя фасциями этих
мышц и лежат в собственной “интерфасциальной
лакуне”, в связи с чем, при условии
точной идентификации данного пространства,
все сплетение может быть блокировано
путем однократной иньекции, без
необходимости выполнения повторных
иньекций, как при других методах
выполнения блокад. Для проведения такой
анестезии необходимо знать специальные
анатомические ориентиры, а для более
точного определения места введения
анестетика применяют специальные
приборы – нейростимуляторы. Применяют
как одноразовое введение местных
анестетиков, так и продленную анестезию,
с помощью многократного введения через
установленный в область нервного
сплетения, специальный катетер.
Используется 2% раствор лидокаина, 0,25%
раствор бупивакаина.
Эпидуральная
анестезия.
Эпидуральная
анестезия (ЭА), она же «перидуральная»
— один из методов регионарной анестезии,
при котором лекарственные препараты
вводятся в эпидуральное пространство.
Это пространство ограничено передним
и задним листком твердой мозговой
оболочки. Последний плотно спаян с
желтой связкой. Передне-задний размер
эпидурального пространства составляет
около 2-3 мм в грудном и 4-5 мм в поясничном
отделе. В эпидуральном пространстве
находятся венозные сплетения и небольшое
количество рыхлой соединительной ткани.
В настоящее время используют как
одномоментную ЭА (однократное введение
местного анестетика перед началом
операции), так и продленную ЭА, которая
предусматривает постановку катетера
для многократного введения анестетика
во время операции и в послеоперационном
периоде (рис.2).
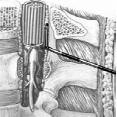
Рис.2.
Введение катетера в эпидуральное
пространство.
Механизм
действия эпидуральной анестезии связан,
преимущественно, с проникновением
препаратов через дуральные муфты в
субарахноидальное пространство, и
вследствие этого, блокадой прохождения
нервных импульсов (в том числе болевых)
по корешковым нервам и далее в спинной
мозг. При этом местный анестетик действует
на задние корешки спинного мозга,
устраняя болевую, но сохраняя при этом
тактильную и проприоцептивную
(сухожильную) чувствительность. За счет
воздействия на передние (двигательные)
корешки спинного мозга наступает не
полная релаксация скелетных мышц, а
блокада преганглионарных симпатических
волокон, что приводит к выраженной
вазодилатации артериол в зоне развития
эпидурального блока.
При
ЭА, аналгезия имеет сегментарный
характер, а выбор места пункции зависит
от области оперативного вмешательства.
(табл. 1).
Табл.1.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
