Показания и противопоказания к частично

(показания и противопоказания к удалению постоянных зубов)
Показания и противопоказания к удалению зуба могут быть общими и местными.
Общие показания обусловлены развитием хронической эндогенной интоксикации за счет одонтогенной инфекции, в том числе развитие или обострение общих заболеваний. Это вмешательство особенно показано при хронической интоксикации организма больного из одонтогенных очагов инфекции (хронический сепсис, миокардит, кардиомиодистрофия, эндокардит, ревматизм и другие заболевания соединительной ткани).
Местные показания могут быть абсолютными и относительными.
Операция может проводиться по неотложным показаниям и в плановом порядке. К срочному удалению зуба прибегают при гнойном воспалительном процессе в периодонте, когда, несмотря на предшествующее консервативное лечение, он не купируется, а, наоборот, нарастает. По неотложным показаниям удаляют зуб, являющийся источником инфекции при остром остеомиелите, а также периостите, околочелюстном абсцессе и флегмоне, синусите, лимфадените, когда они не подлежат консервативному лечению или не представляют функциональной ценности. В порядке неотложной помощи удаляют зуб при продольном его переломе, переломе коронковой части с обнажением пульпы, если коронку его невозможно восстановить путем пломбирования или ортопедического лечения.
Показания к плановому удалению зуба следующие:
• безуспешность эндодонтического лечения при наличии хронического воспалительного очага в периодонте и окружающей кости;
• невозможность консервативного лечения из-за значительного разрушения коронки зуба или технических трудностей, связанных с анатомическими особенностями (непроходимые или искривленные каналы корней); погрешности лечения, вызвавшие перфорацию корня или полости зуба;
• полное разрушение коронковой части зуба, невозможность использовать оставшийся корень для зубного протезирования;
• подвижность III степени и выдвижение зуба вследствие резорбции кости вокруг альвеолы при тяжелой форме пародонтита и пародонтоза;
• неправильно расположенные зубы, травмирующие слизистую оболочку рта, языка и не подлежащие оргодонтическому лечению. Такие зубы удаляют и по эстетическим показаниям;
• не прорезавшиеся в срок или частично прорезавшиеся зубы, вызывающие воспалительный процесс в окружающих тканях, который ликвидировать другим путем невозможно;
• расположенные в щели перелома зубы, мешающие репозиции отломков и не подлежащие консервативному лечению;
• сверхкомплектные зубы, создающие трудности для протезирования, травмирующие мягкие ткани, вызывающие болевые ощущения, нарушающие функцию жевания;
• выдвинувшиеся в результате потери антагониста зубы, конвергирующие и дивергирующие зубы, мешающие изготовлению функционального зубного протеза. Для устранения аномалии прикуса при ортодонтическом лечении удаляют даже устойчивые, не пораженные кариесом зубы.
Установив показания к операции удаления зуба, определяют срок ее проведения. Он зависит от общего состояния организма больного, имеющихся сопутствующих заболеваний различных органов и систем.
Противопоказания. Некоторые общие и местные заболевания являются относительными противопоказаниями к этому вмешательству. Удаление зуба в таких случаях можно выполнить после соответствующего лечения и подготовки больного. Относительным (временным) противопоказанием к операции удаления зуба являются следующие заболевания:
- сердечно-сосудистые (предынфарктное состояние и время в течение 3—6 мес после перенесен-ною инфаркта миокарда, гипертоническая болезнь II и III степени, в том числе и период крича. ишемическая болезнь сердца с частыми приступами стенокардии, пароксизм мерцательной аритмии, пароксизмальная тахикардия, острый септический эндокардит и др.);
- острые заболевания паренхиматозных органов — печени, почек, поджелудочной железы (инфекционный гепатит, гломерулонефрит, панкреатит и др.);
- геморрагические диатезы (гемофилия, болезнь Верлыофа, С-авитаминоз); заболевания, протекающие с геморрагическими симптомами (острый лейкоз, агранулоцитоз);
- острые инфекционные заболевания (грипп, острые респираторные заболевания, рожистое воспаление, пневмония);
- заболевания центральной нервной системы (острое нарушение мозгового кровообращения, менингит, энцефалит);
- психические заболевания в период обострения (шизофрения, маниакально-депрессивный психоз, эпилепсия).
После лечения этих заболеваний и улучшения состояния больных зуб удаляют. Целесообразно это сделать после консультации с соответствующим специалистом. Пациентам с тяжелыми сопутствующими заболеваниями удалять зубы лучше и условиях стационара. Вместе с тем при остром одонтогенном периодонтите и опасности распространения инфекции больной должен быть госпитализирован в отделение хирургической стоматологии, при системных заболеваниях крови — в гематологический стационар; при острых инфекционных заболеваниях — в инфекционную больницу; при болезнях сердца — в специализированное кардиологическое отделение; при органических и функциональных поражениях нервной системы — в неврологическое отделение; при психических заболеваниях — в психиатрическую больницу. В настоящее время ургептпая помощь при острых одонтогенпых заболеваниях предусматривает наличие в штатном расписании больниц разного профиля стоматолога, который оказывает квалифицированно стоматологическую помощь при подготовке пациента к операции узкими специалистами: гематологом, инфекционистом, кардиологом, невропатологом, психиатром. В условиях многопрофильной больницы совместная работа специалистов, в том числе стоматолога, позволяет провести удаление зуба и провести профилактику осложнений общего заболевания.
Местными противопоказаниями к удалению зуба являются:
• острая лучевая болезнь I — III стадии;
• заболевания слизистой оболочки полости рта (язвенно некротические гингивиты, стоматиты);
• поражения слизистой оболочки полости рта при таких заболеваниях, как скарлатина, туберкулез, сифилис, лепра, вирусные процессы (герпесы, ВИЧ-инфекция, грибковые инфекции);
• аллергические и токсикоаллергические заболевания (стоматит, гингивит, хейлит от химических веществ), синдром Стивенса—Джонсона, синдром Лайелла, системные васкулиты, включая синдром Вегенера;
• предраковые заболевания (облигатные и факультативные) и опухоли (доброкачественные и злокачественные). Особо следует быть осторожным при расположении зуба в зоне злокачественной или сосудистой опухоли.
Нашла ин ересные статьи на волгоградском сайте для мам. Мне многое было в новинку. Может и вам пригодится.
Показания и противопоказания к кесареву сечению
Как любое оперативное вмешательство в человеческий организм, кесарево сечение должно проводиться строго по показаниям к нему. Показания к кесареву сечению могут быть абсолютными и относительными.
Абсолютные показания к операции со стороны матери
Абсолютными показаниями к кесареву сечению являются те ситуации, при которых естественные роды простофизически невозможны. В этих случаях врач обязан провести роды через кесарево сечение и никак иначе, вне зависимости от всех остальных условий и возможных противопоказаний.
Абсолютно узкий таз
К абсолютным показаниям к кесареву сечению со стороны матери относят абсолютно узкий таз, то есть такое анатомическое строение женского организма, при котором предлежащая часть плода (даже головка) не может пройти через тазовое кольцо. При этом речь об абсолютно узком тазе идет только тогда, когда особенности ведения родов при суженном тазе не помогут. Понятно, что определить абсолютно узкий таз у женщины врач может при помощи обследований и УЗИ еще во время беременности.
У врачей-акушеров есть четкие критерии нормальных размеров таза и узкого таза по степени сужения: абсолютно узким считается таз II — IV степени сужения. По этому показанию проводится плановая, заранее подготовленная операция кесарева сечения.
Механические препятствия
Так же заранее можно определить такое показание к кесареву сечению, как механические препятствия, мешающие родам через естественные родовые пути. Это может быть, например, миома матки, расположенная в области перешейка, опухоли яичников и т.д. Чаще всего это препятствие определяется на УЗИ, и на его основании врач назначает плановое кесарево. То же самое касается опухолей и деформаций костей таза, которые тоже помешают ребенку пройти по родовым путям.
Угроза разрыва матки
Эта ситуация возникает либо при повторных родах, если первые проводили с помощью кесарева сечения, либо после других полостных операций на матке, после которых остался рубец. При нормальном заживлении стенки матки мышечной тканью разрыв матки не грозит. Но бывает так, что рубец на матке оказывается несостоятельным, то есть имеет угрозу разрыва.
Несостоятельность рубца определяется данными УЗИ (толщина рубца менее 3 мм, его контуры неровные и имеются включения соединительной ткани). На несостоятельность рубца на матке может указывать и осложненное течение послеоперационного периода после первой операции: повышение температуры тела, воспаление матки, длительное заживление шва на коже.
Делается кесарево сечение и после двух или более предшествующих операций кесарева сечения, потому что эта ситуация тоже повышает риск разрыва матки по рубцу в родах. Создавать угрозу разрыва матки могут и многочисленные роды в анамнезе, приведшие к истончению стенки матки.
Разумеется, в каждом случае состояние рубца проверяется на УЗИ индивидуально и неоднократно в течение беременности. Так что о несостоятельности рубца на матке врач знает заранее, и может назначить плановое кесарево.
Абсолютные показания к кесареву со стороны плода
Предлежание плаценты
Предлежание плаценты – это ее неправильное расположение, при котором она крепится не к задней стенке матки, как обычно, а над шейкой матки, тем самым, перекрывая плоду выход для плода. Это грозит сильным кровотечением, опасным как для жизни матери, так и для ребенка. Это однозначно плановая ситуация, видная на УЗИ в течение всей беременности. Операцию кесарева сечения в этом случае проводят в 38 недель беременности или даже раньше, если появляются кровяные выделения, говорящие об отслойке плаценты.
Преждевременная отслойка плаценты
Ситуация, когда плацента отделяется от стенки матки не после, а до родов, тоже является абсолютным показанием к кесареву сечению. Это вызвано тем, что во время нормальных, естественных родов ребенок получает кислород через кровь, притекающую от матери через плаценту к пуповине. Отслойка же плаценты делает дыхание плода невозможным и требует экстренного кесарева сечения в его жизненных интересах. Кроме того, отслойка плаценты является смертельно опасной ситуацией и для матери, так как вызывает угрожающее жизни кровотечение.
В отличие от абсолютных показаний к кесареву сечению, относительные показания означают, что физически роды естественным путем возможны, но они могут быть сопряжены с угрозой жизни и здоровью матери или ребенка. Число случаев кесарева сечения в современном мире возрастает именно за счет относительных показаний, при которых можно проводить роды и естественным путем, но это представляет собой гораздо более высокий риск и для матери, и для плода, нежели оперативное родоразрешение. Тем не менее, при относительных показаниях к кесареву сечению вопрос, как правило, решается индивидуально, с учетом всех обстоятельств, условий и противопоказаний.
Относительные противопоказания к кесареву сечению со стороны матери
Заболевания матери, не связанные с беременностью, при которых нагрузка естественных родов угрожает жизни и здоровью матери.
К таким заболеваниям относят любые сердечно-сосудистые патологии, заболевания почек, миопия высокой степени с изменениями глазного дна, заболевания нервной системы, сахарный диабет, рак любой локализации и некоторые другие болезни.
Кроме того, показаниями к кесареву сечению являются обострения у матери хронических заболеваний половых путей (например, генитальный герпес), когда при естественных родах заболевание может передаться ребенку.
Осложнения беременности
Относительным показанием к кесареву сечению являются и некоторые осложнения беременности, которые могут создать угрозу жизни ребенка или самой матери при родах естественным путем.
Прежде всего, это гестоз — позднее осложнение беременности, при котором происходит расстройство функции жизненно важных органов, особенно сосудистой системы и кровотока.
Тяжелые проявления гестоза — преэклампсия и эклампсия. При этом нарушается микроциркуляция в центральной нервной системе, что может привести к тяжелым осложнениям, как для матери, так и для плода.
Упорная слабость родовой деятельности
Относительным показанием к кесареву сечению является упорная слабость родовой деятельности, когда начавшиеся нормально роды по какой-либо причине затихают, или долго идут без заметного прогресса, а медикаментозное вмешательство успеха не приносит. Если при этом приборы показывают, что состояние плода ухудшается (например, из-за гипоксии), то возможно оперативное родоразрешение.
Клинически узкий таз матери
Ситуация, когда размеры таза женщины не соответствуют размеру предлежащей части ребенка – это тоже относительное показание к кесареву сечению.
Часто можно слышать, что для первородящей женщины возраст старше 35 лет — это тоже показание к кесареву сечению. Это не совсем так. Относительным показанием может считаться возраст старше 35 лет в сочетании с патологией.
Это значит, что в ситуации, когда более молодой женщине можно попробовать рискнуть родить самой, женщине после 35 лет лучше этого не делать. Дело просто в том, что после 35 лет общее состояние здоровья женщины, как правило, хуже, чем в первой молодости. Тем не менее, все решается индивидуально, и сам по себе возраст не является помехой для естественных родов.
Относительные показания к кесареву сечению со стороны плода
Поперечное положение и тазовое предлежание плода
Причем при поперечном положении плода кесарево делается практически всегда, а тазовое предлежание – ситуация, при которой женщина может попробовать родить сама. Показанием к кесареву тазовое предлежание плода становится только в сочетании с другой патологией.
Слишком крупный (более 4 кг) плод
В сочетании с другой патологией это относительное показание к кесареву сечению.
Гипоксия плода (нехватка кислорода)
Хроническая гипоксия, как правило, являющаяся следствием гестоза матери, приводит к задержке развития ребенка, которое видно на УЗИ. Острая гипоксия выявляется во время родов при помощи специальной аппаратуры.
Признаком острой гипоксии плода является, в первую очередь, резкое урежение сердцебиения плода, которое не восстанавливается. В этом случае кесарево сечение – наиболее безопасный для ребенка способ родоразрешения.
__________
Есть и другие относительные показания к кесареву сечению, большинство из которых проявляются уже в родах и служат причиной для экстренного кесарева сечения.
Важно помнить о том, что название «относительные показания» означает только то, что роды физически могут произойти естественным путем. Однако придумали их не для того, чтобы врачам было удобнее, как считают многие максималистски настроенные будущие мамы. Это ситуации, при которых, с учетом всех минусов оперативного родоразрешения, реально доказана большая безопасность планового кесарева сечения и для матери и для ребенка по сравнению с родами через естественные родовые пути.
Кроме того, существуют так называемые сочетанные показания к кесареву сечению. Сочетанные показания — это совокупность нескольких осложнений беременности и родов, каждое из которых в отдельности не служит показанием к кесареву сечению, но вместе они создают реальную угрозу для жизни плода. К примеру:
- тазовое предлежание плюс крупный плод;
- переношенная беременность плюс гипоксия плода;
- рубец на матке плюс возраст матери более 30 лет и бесплодие в анамнезе и так далее.
Как любая операция, кесарево сечение может проводиться только при определенных условиях. Условиями для проведения операции кесарева сечения являются: наличие оборудованной операционной и хирурга, владеющего техникой операции, жизнеспособный плод, отсутствие инфекций и согласие женщины или ее близких на операцию.
Противопоказания для операции
- внутриутробная гибель плода;
- пороки развития и состояния плода, несовместимые с жизнью;
- наличие инфекций у роженицы.
источник: https://www.akusherstvo.policlinica.ru/

Оксигенотерапия — лечение кислородом людей, страдающих от его нехватки (гипоксии). Однако, этот метод часто применяется и здоровыми людьми – жителям крупных городов часто не хватает в атмосфере кислорода и это начинает сказываться на комфорте жизни.
Это самый простой способ. Следующий по сложности, но более эффективный — баротерапия (барокамера).

Оксигенотерапия показания
Оксигенотерапия появилась около 200-т лет назад, и считается одним из способов повышения оксигенации крови. Частично повышается и содержание кислорода в тканях человеческого организма.
Показаниями к процедуре оксигенотерапии являются:
- адаптация людей к условиям, имеющимся на высоте от 4000 м над уровнем моря
- гипоксия, возникшая вследствие развития заболеваний сердечно-сосудистой и дыхательной систем
- реабилитация после химиотерапии
- кислородное голодание, появившееся из-за острого отравления окисью углерода
- метеоризм, возникший после хирургических манипуляций на кишечнике
- профилактика гипоксии у лиц, проживающих в густонаселённых регионах.
Оксигенотерапия противопоказания
Выполнение процедуры запрещено при наличии у пациента гиповентиляции и гиперкапнии. Данные состояния развиваются вследствие нарушений в работе лёгких, за счёт чего показатель углекислого газа в крови стремительно возрастает. Если в данной ситуации применить оксигенотерапию, может развиться отёк мозга, что увеличивает вероятность летального исхода. Часто пациенты путают ощущение насыщения кислородом с кислородным голоданием. Поэтому процедуры надо проводить под контролем специалистов.
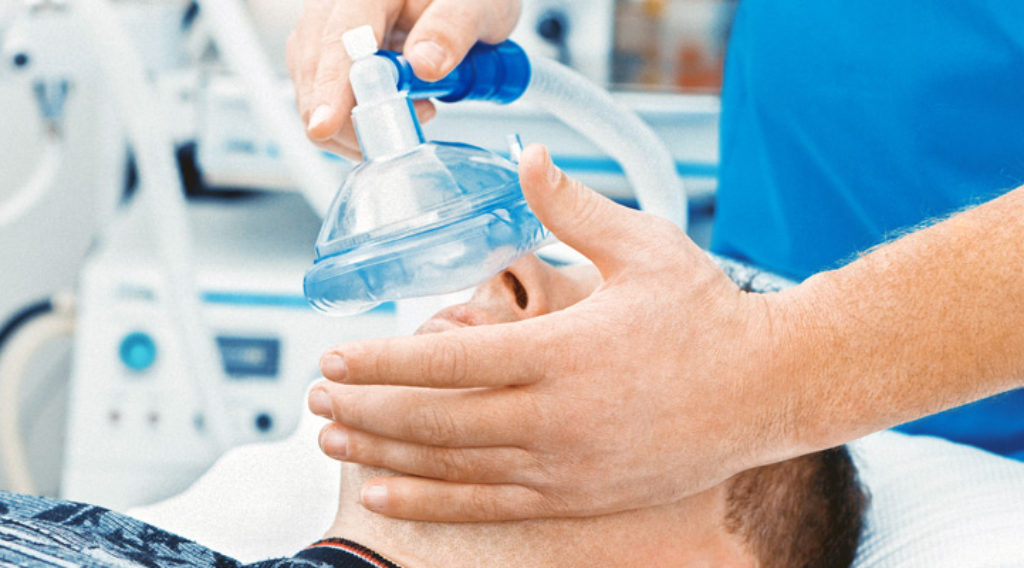
Методы оксигенотерапии
На сегодняшний день существуют следующие способы введения кислорода в организм:
- Ингаляционный. Данный метод подразумевает использование кислородных масок, носовых катетеров, специальных трубок. Таким образом кислород поступает в организм пациента через дыхательные пути.
- Неингаляционный. Метод объединяет все остальные пути введения: энтеральный, внутривенный, подкожный и пр.
В ходе процедуры, как правило, используется не чистый кислород (он весьма токсичен), а газовые смеси, в которых его содержание может достигать 90%.
Процесс выполнения оксигенотерапии
В зависимости от используемых инструментов и приспособлений применяются разные техники выполнения оксигенотерапии. Алгоритм действий в любом случае включает в себя следующие мероприятия:
- Подготовка пациента и оборудования
- Подача кислорода, постоянный контроль за состоянием больного
- Уход за пациентом после процедуры
Врач отвечает за качественное проведение оксигенотерапии. Алгоритм выполнения должен быть соблюдён, т.к. игнорирование подготовительного и/или завершающего этапа может негативно сказаться на здоровье пациента.
Наиболее распространённым ингаляционным путём введения является носовой катетер. Следующие по популярности способы – через кислородную маску и с помощью кислородной подушки.
Алгоритм выполнения оксигенотерапии через носовой катетер:
- Пациент принимает удобную позу.
- Врач проверяет исправность оборудования, т.к. утечка кислорода может создать пожароопасную ситуацию.
- Стерилизованный и смазанный вазелином катетер вводится так, чтобы он визуализировался в зёве. Наружный его конец закрепляется на щеке и виске пациента.
- Осуществляется пальпация катетера с целью проверки правильности его установки.
- Запускается подача кислорода.
- По мере необходимости производится замена катетера (с чередованием ноздрей).
- Врач наблюдает за пациентом после процедуры и оказывает помощь при ухудшении его состояния.

Алгоритм оксигенотерапии через кислородную маску
Алгоритм выполнения оксигенотерапии через кислородную маску:
- Маска подсоединяется к оборудованию, проверяется герметичность.
- Прибор включается.
- Маска накладывается на лицо пациента и закрепляется фиксаторами на затылке.
- Проверяется степень прилегания к коже пациента.
Алгоритм выполнения оксигенотерапии через кислородную подушку:
- Она соединяется с баллоном.
- После наполнения подушки кислородом их сообщение прерывается, на её кран надевается мундштук.
- После его расположения в 5 см от рта пациента открывается кран подушки.
- Когда в ней заканчивается кислород, её наполняют вновь.
Алгоритм выполнения оксигенотерапии в барокамере:
- Пациент располагается в ней.
- В барокамере он может принимать любую удобную позу и даже спать во время сеанса.
- Запускается процесс подачи кислорода, имеющего повышенное давление.
Алгоритм выполнения оксигенотерапии внутривенно (самый популярный неингаляционный метод):
- Пациент укладывается на кушетку.
- С помощью капельницы через вену в организм поступает физраствор, обогащённый смесью озона и перекиси водорода.
Данный способ чаще всего применяется в качестве лечения и профилактики большинства существующих заболеваний. Он показан даже беременным женщинам с целью предотвращения появления гипоксии у плода.

Оксигенотерапия дома
С появлением современных концентраторов кислорода, стало возможным проводить процедуры дома. Для этого необходим концентратор кислорода (кислород отфильтровывается из обычного воздуха) и кислородная маска или назальные канюли. В большинстве случаев достаточно производительности оборудования до 5 л/минуту. Длительность процедуры обычно 10-30 минут.
Применение концентраторов кислорода очень безопасно, по сравнению с баллонами кислорода. И часто достаточно брать в аренду концентратор кислорода, т.к. это будет выгоднее покупки, а курс процедур надо делать периодически.
В заключение
Процедура оксигенотерапии носит как лечебный, так и профилактический характер. Основным показанием к проведению служит гипоксия, появившаяся вследствие различных причин. Тем не менее всё больше людей проходят профилактический курс лечения кислородом, т.к. доказано, что процедура помогает бороться примерно с 200 известными заболеваниями. Врачи тщательно соблюдают алгоритм выполнения оксигенотерапии во избежание появление негативных последствий для здоровья пациента.
Следующим шагом к повышению эффективности является баротерапия — это оксигенотерапия в барокамере под давлением. Это в несколько раз более эффективно!
