Показания и противопоказания к пересадке печени
Даже несмотря на то, что современная медицина шагнула далеко вперед, некоторые патологические состояния печени невозможно устранить консервативным методом. Серьезные заболевания корректируют операцией, особенно когда полностью прекращается функционирование органа. Единственно верное решение в таких случаях – пересадка печени.
Основные сведения о печени
Печень – самая крупная железа в человеческом организме. Примерный вес – 1.500-1.800 кг. Большая часть органа покрыта гепатоцитами – специфическими клетками, которые под воздействием определенных факторов могут разрушаться. Печень выполняет следующие функции:
-
 метаболическую: участвует в процессах обмена, регулирует водный баланс, синтезирует желчь;
метаболическую: участвует в процессах обмена, регулирует водный баланс, синтезирует желчь; - депонирующую: накапливае углеводы, белки, жиры, витамины, гормоны, минеральные вещества;
- барьерную: обезвреживает чужеродные и токсические соединения, которые человек пропустил в организм вместе с пищей;
- экскреторную: железа участвует в выведении токсических веществ, направляя их через желчь или кровоток;
- гомеостатическую: постоянно поддерживает состав крови.
Что такое трансплантация
Трансплантацией печени называют оперативную терапию определенного заболевания. Вмешательство означает пересаживание части или железы полностью от донора больному человеку.
В 8% случаев такое лечение назначают при диагностировании аутоиммунного гепатита, в 3% — атрезии желчного пути, в 7% — целлюлярной карциномы. Печеночный цирроз (в том числе – алкогольный) корректируют операцией в 75% случаев.
Виды
Существует несколько видов трансплантации. Какой тип подойдет тому или иному больному, определяют с учетом многих факторов: первичного заболевания, степени поражения, возраста, уровня эффективности консервативного лечения и др.
Операцию по пересадке печени условно делят на несколько видов:
- ортотопическую, когда биологический материал берут от мертвого человека;
- терапевтическую, когда железу пересаживают от здорового донора, включая кровных родственников;
- сплит-пересадка: орган умершего разделяют и пересаживают двум людям, например, взрослому и малышу.
Подбор донора
Донор – живое или мертвое лицо, орган которого задействуют для подсадки больному. Подбор железы не доставляет сложностей. Идеально подходит человек с идентичной группой крови.
Во внимание берут и размер органа. Например, если болен ребенок, чаще печень пересаживают именно от малыша, если взрослый – от взрослого. Орган должен быть здоровым, без патологий. Часто как донора используют человека, которому поставили диагноз «смерть мозга».
Показания к трансплантации
Назначить трансплантацию врач может в том случае, если протекает любое тяжелое заболевание, включая и онкологию. Показания к пересадке печени следующие:
- наличие новообразования по типу опухоли (таким методом рак лечат при отсутствии метастаз);
- развитие острой недостаточности;
- развитие гепатита вирусной формы в тяжелой стадии (не включая тип А);
- нарушенный метаболизм, мешающий органу нормально функционировать;
- цирроз – поздний этап с возможностью наступления комы.
Важно знать! Пересадка печени необходима, если консервативная терапия не приводит к выздоровлению и велика вероятность развития тяжелых последствий, включая смерть.
Подготовка к пересадке печени
Перед осуществлением операционных манипуляций требуется определенная подготовка. Обязательно назначают лабораторные исследования:
- общий анализ мочи и крови;
- анализ крови на сифилис, вирусный гепатит, свертываемость, холестерин, электролиты;
- печеночные пробы;
- анализ на ВИЧ.
 И донору, и реципиенту необходимо пройти инструментальную диагностику:
И донору, и реципиенту необходимо пройти инструментальную диагностику:
- электрокардиографию;
- рентгенографию грудного отдела;
- ультразвуковое исследование.
За 2-3 дня до того, как будет проведена операция, больному необходимо начать придерживаться диеты, дробного питания. Потребляемая пища — легкоусваиваемая. В день, когда назначена пересадка, прием пищи запрещается.
Этапы операции
Чаще всего пересадку печени при раке и иных тяжелых заболеваниях проводят по типу ортотопической техники. Продолжительность вмешательства может достигать 12 часов.
Гепатэктомия
Больной орган иссекают в комплексе с нижней половой веной (ее областью, которая прилегает к железе). Производят пересечение каждого сосуда, идущего к органу, вместе с общим желчным протоком.
Чтобы восстановить нормальное кровообращение, врач создает шунты, являющиеся проводниками крови от нижней полой вены и ног в сердце. Ее перекачивание происходит посредством насоса.
Имплантация донорской печени
На данном этапе необходимо пересаживать непосредственно орган (полностью или его часть). Основной задачей считается полное восстановление кровотока в области железы.
Для достижения такой цели хирург сшивает каждый сосуд (артериальный и венозный).
Реконструкция желчеотведения
Так как трансплантация печени проводится без пересадки желчного пузыря, оперативное вмешательство предполагает формирование анастомоза протока донорского органа и реципиента. Анастомоз дренируют, после чего дренаж выводят наружу на определенный срок. Как только нормализовался билирубин, его удаляют.

Возможные осложнения
В ранний послеоперационный период повышен риск возникновения кровотечения. Причины тому – хирургические и общемедицинские. Во время вмешательства свертывающая система претерпевает некоторые изменения. Если трансплантат обладает нормальным функционированием, коагулопатия и соответствующие симптомы исчезают к концу операции.
В ранний послеоперационный период трансплантат может работать не на полную силу. Это часто связано с неправильным хранением донорского материала, патологиями, которые развивались в нем при жизни.
Велик риск присоединения вторичных инфекций. У 70% больных, которые перенесли трансплантацию железы, была диагностирована такая патология. В первые месяцы после вмешательства осложнения возникают на фоне присутствия в брюшном отделе патогенов. Не исключение – грибковое поражение.
Послеоперационный период
Восстанавливающий этап предполагает своевременную терапию инфекционных поражений органа, прием соответствующих лекарств, которые повышают защитную функцию. Требуется систематический контроль состояния железы.
Какая диета после пересадки печени показана человеку, зависит от количества прошедшего времени. В первые дни назначают парентеральное введение пищи, в последующие постепенно переводят на энтеральное.
Диетический стол не должен включать продукты, которые раздражающе действуют на желудочно-кишечный тракт. Пища — легко усвояемая и быстро перевариваемая. Что можно кушать после пересадки печени:
- овощи и фрукты, минуя запрещенные;
- мясные продукты (в отварном и перетертом виде): говядину, курицу, индейку, кролика;
- нежирную рыбную продукцию: отварную или запеченную;
-
 рисовую, овсяную, гречневую кашу;
рисовую, овсяную, гречневую кашу; - овощной, молочный суп, борщ без добавления мяса;
- молочную продукцию: сметану, молоко с низким процентом жирности, кефир, простоквашу, творог;
- подсушенный хлеб, сухари, галетное печенье, несдобную выпечку, желе, мусс.
Диета касается и питьевого режима: в сутки рекомендуется выпивать не больше 1 л жидкости.
Что можно есть после пересаживания печени, расскажет лечащий врач в момент перехода на диетический сто. К запрещенным относятся следующие продукты:
- экзотические фрукты, с кислым вкусом, недоспелые;
- листовые овощи, редька, редис, бобовые;
- жирная рыбная и мясная продукция (в том числе копченая и соленая);
- мясной жирный бульон (а также рыбный), супы с добавлением рыбы и мяса, щи, окрошка;
- жирная молочная продукция;
- свежий хлеб, слоеное тесто, жареное, шоколад и сладкая пища на его основе, кондитерский крем.
Продолжительность реабилитации достигает 3-4 недель. По истечении данного времени прооперированный может вести привычную жизнь, вернуться к профессиональной сфере (кроме предполагающей сильную физическую нагрузку).
Противопоказания к операции
Имеются и противопоказания к назначению оперативных манипуляций на железе, которые могут быть абсолютными и относительными. К абсолютными относятся:
- наличие психологических, физических и социальных дефектов у человека;
- наличие инфекционной патологии в острой фазе;
- присутствие метастаз, распространенных из злокачественного новообразования;
- развитие холангиокарциномы;
- СПИД;
- развитие декомпенсированного сердечного и легочного заболевания тяжелой степени.
 Относительные противопоказания:
Относительные противопоказания:
- возраст пациента: до 2 лет и после 60;
- проведение портокавального шунтирования в анамнезе, операции на железе или желчном пузыре;
- наличие тромбоза в воротной вене;
- повторное оперативное вмешательство;
- ожирение;
- креатинин, содержащийся в объеме больше 0,176 ммоль/л (2 мг%);
- донор — CMV-положительный, реципиент — CMV-отрицательный;
Прогноз на выздоровление, риски отторжения
Сколько живут после пересадки печени определяют в соответствии с тем, насколько правильно была проведена операция, и присутствуют ли осложнения. Процент выживаемости не слишком отличается в зависимости от того, какой орган использовали – от живого или мертвого донора. В первом случае – 85%, во втором – 76% по данным многочисленных исследований. Важно соблюдать все рекомендации врача – только так увеличится срок жизни и снизится риск негативных последствий.
Трансплантация или пересадка печени при раке или циррозе зачастую является единственным способом спасти жизнь пациента. Первый успешный случай пересадки зафиксирован в больнице Денвера, США в 1963 году. С того времени подход к операции существенно изменился. Благодаря проведенной научной работе найдены способы предотвратить разрушение пересаженной печени, появилась возможность частичной пересадки органа. Теперь трансплантация — распространенная операция, которая продлевает жизнь тысячам больных.
Показания
Пересадку назначают когда терапия неэффективна и становится ясно, что пациент погибнет без радикальных мер. Показания к трансплантации печени следующие:
- Билиарная артезия (тяжелая патология грудничков) — распространенный показатель, с которым на трансплантацию поступают дети.
- Пересадка при раке считается более эффективным способом лечения, чем удаление злокачественного новообразования, если рак не задел другие внутренние органы. При наличии метастаз пересадка неэффективна.
- Порок развития.
- Поликистоз — заболевание, при котором в одном из сегментов печени образуется киста.
- Муковисцидоз.
- Острая печеночная недостаточность после тяжелого отравления.
- Цирроз — диагноз, который чаще всего встречается у взрослых, нуждающихся в пересадке. В результате цирроза здоровые ткани органа необратимо замещаются стромой или фиброзной соединительной тканью, что приводит к развитию печеночной недостаточности. Трансплантация печени при циррозе дает возможность продлить жизнь больному. Болезнь распространена: на территории СНГ ею страдают 1% населения. Заболевание развивается при злоупотреблении алкоголем; является осложнением после перенесенного аутоиммунного гепатита; при нарушениях работы дренажной системы печени; вследствие гепатита типа В или С; печеночных венах тромба; если нарушен обмен веществ меди из-за гепатоцеребральной дистрофии.
Пересадка печени при циррозе проводится в соответствии с требованиями стандарта, т. е. при выявлении у пациента одного или нескольких симптомов: поражение большей части печени, асцит, печеночная кома, пищевые вены постоянно кровоточат.
Вернуться к оглавлению
Отбор больных для операции
 Отбор больного зависит, в первую очередь, от степени угрозы для жизни.
Отбор больного зависит, в первую очередь, от степени угрозы для жизни.
При решении вопроса очередности пациентов приоритет отдается тем людям, жизнь которых зависит от пересадки. Очередность зависит от типа заболевания, его стадии и степени угрозы для жизни, наличия внепеченочных заболеваний, алкоголизм, а также вероятности успешности операции. Люди, страдающие алкоголизмом, могут пересадить печень только после 6-месячного воздержания от употребления спиртных напитков. Если пациент болен гепатитом, перед попаданием в список он обязан пройти противовирусное лечение.
Заболевшему человеку при выборе центра трансплантологии нужно учитывать следующие факторы:
- количество пересадок в год;
- процент выживаемости пациентов;
- условия проведения операции;
- процесс реабилитации пациента (наличие групп поддержки и т. д.).
Вернуться к оглавлению
Противопоказания
| Абсолютные противопоказания к трансплантации печени | Относительные противопоказания |
| Инфекционные заболевания на стадии активного развития и неизлечимые (ВИЧ, туберкулез, остеомиелит, активный вирусный гепатит). | Наркозависимость, алкоголизм, при низкой социальной ответственности или психических изменениях на фоне злоупотребления |
| Тяжелые нарушения работы внутренних органов, такие как сердечная недостаточность, неизлечимые аномалии | В анамнезе операции на печени или других органах брюшной полости |
| Онкология на стадии образования метастаз | Пациенты с удаленной селезенкой |
| Тромбозы воротной и брыжеечной вены |
Вернуться к оглавлению
Донор для пересадки
 Печень для пересадки можно брать у живого или умершего человека.
Печень для пересадки можно брать у живого или умершего человека.
Для пересадки берется печень у живого человека или умершего. Иногда пациент находит донора среди родственников или знакомых. Для донора одного желания помочь мало: он проходит детальное медицинское и психологическое обследование. Этот вид пересадки имеет свои плюсы и минусы. К преимуществам относятся: высокая приживаемость органа (особенно у детей), меньшие временные затраты на подготовку органа. Печень способна генерировать на 85% как у донора, так и у реципиента. Психологически перенести донорство от родственника проще, чем от умершего человека.
К отрицательным факторам относятся возможные нарушения функционирования пересаженного органа у донора после операции, а также техническая сложность самой операции. Есть определенный процент рецидивов заболевания, ставшего причиной пересадки. Также трудности вызывает необходимость подогнать часть пересаживаемого органа под организм больного человека.
Пересаживают правую долю органа — она крупнее, что гарантирует более высокий процент приживания, а также хирургически удобнее расположена. Ребенку до 15-ти лет достаточно половины доли.
Требования к донору:
- Должны совпадать группы крови.
- Если донором является близкий человек, степень родства до 4 колена.
- Донор печени должен быть совершеннолетним.
- Подлежащий пересадке орган должен быть здоров.
Если донором является умерший человек, возможна пересадка всей печени или одной ее доли. Иногда печень разделяют чтобы помочь нескольким больным. Перевозка донорского органа проводится в солевом растворе, сохранение необходимых функций возможна в течение 8−20 часов. В этом случае риск для больного вызывает затянувшийся период между смертью донора и моментом операции.
Вернуться к оглавлению
Подготовка к пересадке
 Перед трансплантацией органа очень важно соблюдать диету.
Перед трансплантацией органа очень важно соблюдать диету.
Трансплантация печени — это технически сложная операция. К ней привлекают бригаду врачей, процесс подготовки и восстановления занимает несколько месяцев. Если донора еще нет, пациент соблюдает следующие правила:
- строго придерживается назначенной диеты;
- полный отказ от курения и алкоголя;
- контролирует свой вес, не забывает делать назначенный комплекс физических упражнений;
- принимает лекарства согласно назначениям;
- при любых изменениях в состоянии сообщает хирургу;
- держит собранными все необходимые вещи и документы в случае экстренной операции, а также находится на связи круглосуточно на случай появления здорового органа.
Если печень для трансплантации получена, перед операцией проводится комплекс обследований:
- Анализ крови (общий, биохимия, на СПИД и гепатит), кожные пробы на предмет инфекций.
- Электрокардиограмма.
- Тесты на наличие онкозаболеваний в ранней стадии.
- Исследования внутренних органов брюшной полости — поджелудочной железы, желчного пузыря, состояния кровеносных сосудов вокруг печени и тонкого кишечника.
- По возрастным показаниям проводится колоноскопия.
- Главное исследование — это введение образцов ткани и крови донора для профилактики отторжения.
Вернуться к оглавлению
Этапы операции
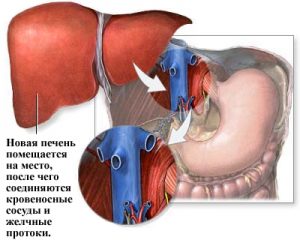 Операция по пересадке печени может проводиться несколькими специалистами — хирургом, гепатологом, кардиологом. Из донорского органа откачивают кровь и жидкость, вставляются дренажи. Производят отвод желчи, контролируя ее объем и цвет. Затем перерезаются сосуды и печень или ее доля изымается. Реципиенту делают надрез в форме буквы L, после чего проводится гепатэктомия (удаление больного органа). Для этого проводят пересечение желчных протоков и сосудов, идущих к печени. Затем делаются шунты для обеспечения кровоснабжения. Следующий этап — имплантация печени. Желчные протоки и сосуды сшиваются.
Операция по пересадке печени может проводиться несколькими специалистами — хирургом, гепатологом, кардиологом. Из донорского органа откачивают кровь и жидкость, вставляются дренажи. Производят отвод желчи, контролируя ее объем и цвет. Затем перерезаются сосуды и печень или ее доля изымается. Реципиенту делают надрез в форме буквы L, после чего проводится гепатэктомия (удаление больного органа). Для этого проводят пересечение желчных протоков и сосудов, идущих к печени. Затем делаются шунты для обеспечения кровоснабжения. Следующий этап — имплантация печени. Желчные протоки и сосуды сшиваются.
После того как печень пересадили, главное — восстановить кровоснабжение. Во время операции приток крови от ног к сердцу обеспечивается при помощи насоса. Вся процедура занимает от 4-х до 12-ти часов. Первое время пациент находится в палате интенсивной терапии. Пока орган не начал работать, его функции выполняет аппарат «искусственная печень».
Вернуться к оглавлению
Осложнения и последствия пересадки печени
Первая неделя после пересадки — самая сложная. Какие последствия и осложнения могут возникать:
- Первичная недостаточность происходит из-за острой реакции отторжения. При этом начинается интоксикация, а затем — некроз клеток. В таких случаях нужна повторная трансплантация. Характерно при пересадке органа от умершего.
- Разлитие желчи и желчный перитонит наблюдается в 25% случаев.
- Кровотечения возникают в 7% случаев.
- Тромбоз воротной вены диагностируются при помощи УЗИ. Вероятность — 1,3% от всех случаев.
- Проблемы с сосудами наблюдается в 3,5%. При обнаружении на ранней стадии возможно местное лечение. В остальных случаях делают повторную пересадку.
- Инфекционные осложнения коварны тем, что иногда протекают бессимптомно. Поэтому в послеоперационный период проводится антибактериальная терапия.
- Отторжение имплантата происходит, когда иммунитет пациента вырабатывает антитела к чужеродному агенту. Профилактикой является супрессия иммунитета на протяжении всей жизни.
Вернуться к оглавлению
Период восстановления
 В период восстановления необходимо регулярно посещать врача-гепатолога и сдавать анализы.
В период восстановления необходимо регулярно посещать врача-гепатолога и сдавать анализы.
Если операция прошла успешно, в дальнейшем пациент будет жить под врачебным наблюдением. Основные действия, которые должен предпринимать пациент после операции для обеспечения достаточного качества жизни:
- Постоянно принимать иммунносупрессорные препараты согласно назначениям врача. Зачастую это «Циклоспорин А» и глюкокортикоиды.
- Регулярно посещать гепатолога.
- С установленной периодичностью сдавать общие и клинические анализы, проходить УЗИ, ЭКГ и все необходимые исследования.
- Соблюдать соответствующий режим питания: исключить жирную, жареную пищу, кофе, чай и алкоголь. Питаться малыми порциями, дробно. Прописывается диета № 5.
- Исключить физические нагрузки.
- Из-за угнетенного иммунитета в первое время необходимо избегать людных мест, а также контактов с носителями вирусных заболеваний, включая ОРВИ.
Вернуться к оглавлению
Прогнозы при различных патологиях
На процент выживаемости влияет предоперационное состояние. В 85% случаев пересадка дарит человеку до 20-ти лет жизни. Эти цифры не предел. Ведется большая научная работа и технология восстановления утраченных функций печени совершенствуется. В течение 9−12 месяцев после операции практически полностью восстанавливается организм донора и больного.
| Факторы, влияющие на продолжительность жизни | Процент выживаемости в течение первого года |
| Перед операцией находился в интенсивной терапии | 50% |
| Перед операцией был в больнице | 70% |
| Перед операцией пациент в работоспособном состоянии | 85% |
| Если предоперационный диагноз включал гепатит В, рак печени, молниеносный гепатит, тромбоз воротной вены, почечная недостаточность | выживаемость — 60%, на протяжении 5 лет — 35% |
| Возраст старше 65 лет | выживаемость — 60%, на протяжении 5 лет — 35% |
| Повторная пересадка | 50% |
