Показания и противопоказания к применению проводниковой анестезии
Проводниковая анестезия относится к местному наркозу. Манипуляция нацелена на блокаду передачи нервных импульсов в зоне оперативного вмешательства. Проводниковая анестезия в стоматологии предполагает полное или частичное обездвиживание человека. В медицине существует несколько названий рассматриваемой процедуры. Врачи иногда применяют синонимы: ствольная анестезия или периферический наркоз.
Растворы вводят двумя способами. Периневральный метод предполагает прокол в зоне, находящейся в непосредственной близости к нервным окончаниям. Если препарат вводят под оболочку нерва, то этот способ называют эндоневральным.
Показания и противопоказания
Проводниковая анестезия в стоматологии всегда назначается исходя из наличия определенных предпосылок к обезболиванию именно этим методом. К ним относят следующие ситуации:
- Наличие воспаления слизистой оболочки во рту.
- Экстракция зубов или их корней.
- Воспалительный процесс на мягких тканях лица.
- При профилактике пародонтоза.
- Для обеспечения лечения сложных форм кариеса.
- Перед удалением неправильно прорезавшихся единиц.
- Проводниковую анестезию назначают при плохом восприятии пациентом общего наркоза.
Для обеспечения эффективности лечения и безопасности человека перед назначением того или иного вида обезболивания, специалист должен исключить наличие возможных противопоказаний.
К ним относят следующие ситуации:
- Прежде всего, проводниковый метод не назначают при наличии аллергических реакций на препараты.
- Если есть инфекционные процессы в ротовой полости и тканях лица.
- При изменении топографии определенных областей. Проще говоря, противопоказанием выступает ситуация, когда в результате каких-либо челюстно-лицевых травм или операций нарушена цепь передачи нервных импульсов.
- Наблюдается повышенная эмоциональная возбудимость человека.
- В период до 12 лет.
- Рассматриваемым способом не обезболивают пациента, с которым невозможно наладить контакт, к примеру, при врожденной глухонемоте.
- Выбирают другой метод при инфицировании тканей места предполагаемого введения препарата.
- Абсолютным запретом для проводниковой анестезии является септикопиемия. Это заболевание является одним из разновидностей сепсиса, сопровождающегося многочисленными гнойными высыпаниями по всей поверхности кожных покровов.
Существуют также относительные противопоказания. Они не запрещают категорически проведение этого вида обезболивания. Врач должен по возможности устранить относительные противопоказания или учитывать вероятность возникновения осложнений:
- Когда жировая прослойка под кожей чрезмерно развита.
- Планирование длительной операции.
- Пациент в состоянии шока.
В каких случаях применяют такое обезболивание
Применение ПА на всех частях тела, к большому сожалению, невозможно. Это объясняется анатомическими особенностями человеческого организма. Но все же перечень операций, при которых используют нервную блокаду, не такой уж и маленький:
- различные операции в соматологии;
- удаление грыж (бедренной, паховой);
- некоторые хирургические вмешательства при заболеваниях половых органов;
- лечение щитовидки оперативным методом;
- достаточно сложные операции, которые проводятся специалистами на сонных артериях.
Этот далеко не полный список случаев, при которых операцию проводят с использованием данного вида анестезии.
Виды проводниковой анестезии
Рассматриваемый тип анестезии также разделяют на несколько подвидов. Центральным называют обезболивание ствола нерва нижней или верхней челюстной дуги. К периферической анестезии относят подглазничное, мандибулярное, торусальное, ментальное, туберальное, небное и резцовое введение препарата. Рассмотрим более подробно эти разновидности.
Проводниковая анестезия на нижней челюсти:
- К самой популярной методике обезболивания этого участка относят мандибулярный способ. Местный анестетик для проводниковой анестезии вводят после того, как пациент широко разомкнет челюсти. Местом прокола выступает граница средней и нижней крыловидно-челюстной складки. Хирург держит шприц параллельно противоположным премолярам. Препарат вводится после проникновения иглы в мягкие ткани десны до упора в кость. С этой стороны используют половину дозы. После этого иглу вводят с другой стороны челюсти, впуская остальное лекарство. В результате проведения проводниковой анестезии на нижней челюсти происходит блокада альвеолярного и язычного нерва. При этом осуществляется обезболивание зубов (моляров, премоляров и клыков) и окружающей их слизистой оболочки. Также происходит «замораживание» отдельных участков языка и губы снизу.
- При торусальном обезболивании проводится дополнительная анестезия нервного ответвления со стороны щеки.
- При ментальном способе препарат вводят внутриротовым и внеротовым способами. Процедура предназначена для «замораживания» фронтального участка челюстной дуги снизу. Происходит обезболивание нижних резцов, клыков, премоляров, альвеолярного отростка, слизистой оболочки и тканей губы и подбородка.
Проводниковая анестезия на верхней челюсти:
- Подглазничный способ обезболивает фронтальную зону. Помимо зубов, происходит «замораживание» передней стенки верхнечелюстной кости, нижнего века, кожи подглазничного участка. Под действие анестезии попадает и крыло носа.
- По туберальной методике обезболиваются верхние моляры, гайморовые пазухи, слизистые оболочки.
- Резцовый способ подразумевает блокаду носонебного нерва. В ходе процедуры «замораживается» небо и единицы, находящиеся между клыками (включительно).
- Небная анестезия подразумевает обезболивание зубов со стороны места инъекции от клыка до крайнего моляра. Твердое небо и слизистая оболочка также попадают под действие препарата.
Техника проведения
Проводниковый наркоз блокирует нерв или целую группу нервов, по которым болевой импульс передается от того места, где проводится операция, к головному мозгу. Мозг обрабатывает этот импульс и возвращает нам в виде болезненного ощущения. Анестезия наступает на том участке, где произошла блокировка нерва.
Периферическую анестезию делают следующим образом: в то место, где находится нерв, который будут блокировать, вводят раствор местного анестетика. Может быть сделан один или несколько уколов. Чтобы препарат подействовал, его следует вводить очень близко к нерву, буквально в нескольких десятых миллиметра от него. Если ввести анестетик немного дальше, то анестезия не подействует, и во время операции человеку будет больно. В таком случае применяют другой вид наркоза. Когда анестезирующий препарат попадает прямо в нерв, это чревато развитием такого осложнения, как нейропатия.
Преимущества и недостатки
Все виды проводниковой анестезии имеют свои достоинства и недостатки. К плюсам относят следующие факторы:
- Ограничение малым количеством инъекций (чаще одной).
- Способ дает возможность снизить объем вводимого лекарства.
- Высокая концентрация анестетика обеспечивает продолжительное «замораживание».
- Предотвращение деформации десны в месте проведения операции.
- Благодаря существующим видам проводниковой анестезии появилась возможность вводить препарат вдали от инфекционного очага.
- Процедура обеспечивает снижение слюноотделения.
К минусам манипуляции относят следующие факторы:
- Достаточно сложная технология проведения обезболивания.
- Существует вероятность появления гематомы, если в области прокола затрагивается кровеносный сосуд.
Эти так называемые недостатки проводниковой анестезии можно назвать относительными. Риск возникновения побочных эффектов снижается с увеличением опыта врача.
Эффективность и безопасность проводниковой анестезии
В стоматологии проводниковую анестезию выполняют с применением препаратов, помещенных в карпулы. Это специальные ампулы, позволяющие контролировать дозировку лекарства. Разработка соответствует всем нормам выполнения процедуры, соблюдается антисептика, исключается возможность превышения по неосторожности вводимого объема жидкости.
Карпула имеет очень тонкую иглу, что снижает болевые ощущения во время прокола. При необходимости врач может обезболить десну анестезирующим спреем или гелем.
Современные клиники оборудованы аппаратами, позволяющими определять расположение нерва. Это дает возможность врачу контролировать расположение иглы для того, чтобы исключить развитие осложнений после проводниковой анестезии. Ведь чаще всего неприятные последствия возникают в результаты травмирования нерва. Во многих кабинетах для повышения безопасности, помимо нейростимулятора, используют ультразвуковой контроль.
Как проходит процедура обезболивания у детей и беременных
Проблемы с зубами у беременных женщин – явление довольно частое. Плоду, который развивается, необходимо большое количество кальция, который он берет из организма матери. В таком случае могут страдать зубы беременной. Поэтому будущие мамы являются частыми посетителями стоматологических кабинетов. Проводниковый наркоз женщинам в положении делают только тогда, когда необходима сложная манипуляция, например, при множественном поражении зубов, при сильном кариесе или, когда необходимо удалить больной зуб.
Обычно, в качестве анестезирующего препарата применяют «Лидокаин». Это связано с тем, что этот препарат считается эффективным обезболивающим, он достаточно быстро выводится из человеческого организма, не вреден ни для матери, ни для ее будущего ребенка. Такой препарат, как «Кетамин» нельзя применять на ранних сроках беременности, потому что он повышает тонус матки, может спровоцировать выкидыш. Если будущую маму мучают сильные боли, то в таком случае можно использовать «Промедол». Этот препарат отлично обезболивает и не так опасен, как «Кетамин».
Проводниковая анестезия в детской стоматологии, если ребенку меньше трех лет, используется очень редко. Лечение зубов у маленьких детей отличается от того, как это происходит у взрослых людей. Это объясняется тем, что структура челюстей у детей не такая, как у взрослых.
Возможные осложнения проводниковой анестезии
Неприятные последствия иногда возникают после любого хирургического вмешательства. Осложнения проводниковой анестезии чаще всего связаны с нарушением целостности нерва. В некоторых случаях отмечали неблагоприятные реакции на препарат (аллергия или системные нарушения в работе организма):
- Нейропатия развивается после ранения иглой нерва. Пациент ощущает онемение, боль в мышцах в зоне укола после того, как действие препарата заканчивается.
- Системную реакцию организма провоцирует случайное введение анестетика в кровеносный сосуд. Пациент испытывает головокружение, слабость, может потерять сознание.
- Аллергическая реакция на современные анестетики встречается крайне редко. Состояние пациента резко ухудшается, наблюдается гиперемия тканей, отдышка, зуд, головокружение.
- Распространение «замораживания» на прилегающие зоны. Ситуация неопасна. Чаще всего наблюдается при проведении обезболивания на верхней челюсти, так как ее кость имеет более пористую структуру.
Бояться развития осложнений после проводниковой анестезии в стоматологии не стоит. Современные технологии, аппаратура, опыт врача обеспечивают безопасное и эффективное обезболивание. А сама процедура позволяет выполнить качественное лечение с комфортом для пациента и доктора.
Автор: Татьяна Гросова, ассистент стоматолога, специально для Karies.pro
Что испытывает больной
Во время проведения этой процедуры пациенты могут чувствовать себя по-разному. Когда делают прокол иглой, чаще всего человек чувствует незначительную боль либо небольшой дискомфорт. В области, куда вводят анестетик, в момент его введения иногда чувствуется распирание, тяжесть, жар. Если все происходит правильно, то неприятные ощущения исчезают уже через несколько секунд.
Во время хирургического вмешательства пациент находится в ясном сознании, все слышит и видит, но при этом совсем не испытывает боли. В случае если больной хочет поспать или испытывает сильное беспокойство, проводниковую анестезию комбинируют с седацией.
( 2 оценки, среднее 4 из 5 )
Проводниковая анестезия — это одна из разновидностей регионарной анестезии. Раствор местного анестетика вводится непосредственно к нервному стволу и/или сплетению нервов наиболее близко к операционной области, которую они иннервируют. Местный анестетик обратимо блокирует проведение болевой импульсации от операционной раны в центральную нервную систему. В отличие от общего обезболивания, больной находится в сознании, но боли не чувствует. Этот метод анестезии в России начал широко применяться в конце XIX века, благодаря усилиям А .И Лукашевича, Оберста.
Однако, применялся он задолго официального признания и широкого применения в анестезиологии.Так, например к хирургически обнаженному нервному пучку производили аппликацию кокаина. Это позволяло больному не погибнуть от болевого шока. Если он не успел сделать это во время выделения нервного пучка.До открытия общей анестезии, использовалась широко. С развитием общей анестезии, открывшие новые горизонты для хирургии, в начале XX века, интерес к методике стал угасать.
Это и не удивительно: ведь метод требовал досконального знания анатомии сосудисто — нервного пучка, нетоксичного и пролонгированного по действию местного анестетика, прямых рук хирурга(а первые анестезиологи –хирурги), ну и психологической подготовки больного…
Однако, вспыхивающие то там, то сям войны, снова пробудили интерес специалистов к этому виду обезболивания, как к эффективному и безопасному, особенно в полевых условиях. Появление сверх продолжительных анестетиков, нового оборудования и необходимость к надежной и длительной послеоперационной аналгезии, дали «второе дыхание» этому методу.
На данный момент широко применяется по всему миру.Особенно для лечения синдрома хронического болевого синдрома.
Проводниковая анестезия-виды
Классификация по способу верификации нахождения иглы в проекции нервного сплетения:
- По парастезиям. Прикосновение иглы к нерву инициирует его стимуляцию, что может выражаться либо в двигательной реакции или в субъективным ощущениям больного: парестезии или боли. И то и другое говорит что кончик иглы находится в нужной локации, однако жгучая боль свидетельствует о том что игла проникла в вещество нерва. Это может повредить нерв, и в последствии парестезии будут постоянными. Появление приборов электростимуляции нерва, позволяет точно и атравматично удостовериться в правильном расположении кончика иглы.
- Футлярное периваскулярное блокирование нервного сплетения. Многие нервные пучки пролегают непосредственно рядом с сосудами и часто заключены в единый фасциальный футляр. На этой анатомической характерной особенности и основан метод футлярной периваскулярного блокады. Иглой с тупым срезом, в предполагаемой проекции производят прокол фасциального мешка. Тактильно, он ощущается как щелчок. Далее, если все сделано корректно игла пульсирует, так как находится непосредственно рядом с сосудами.
Широко используется при проводниковой анестезии плечевого сплетения подмышечным доступом, бедренного нерва, запирательного нерва и латерального кожного нерва бедра из одного доступа. - Чрезартериальный доступ. Плечевое сплетение находится в одном фасциальном мешке с подмышечной артерией. Намеренно пунктируют плечевую артерию, после чего иглу осторожно продвигают или вперед или назад, до того момента, когда перестанет в канюле иглы появляться кровь. Таким образом, кончик иглы будет находиться непосредственно рядом с плечевой артерией, а значит и гарантированно у плечевого сплетения. Методика на данный момент практически не используется: крайне высок риск попадания местного анестетика в кровоток. Да и к тому же появилась блестящая альтернатива.
- Электростимуляция нерва.
Как и писалось выше, для определения местоположения иглы применяют электростимуляцию током небольшой силы, оценивая двигательную активность в конечности и сенсорную реакцию. По мере продвижения иглы к нервному сплетению, степень мышечной активности возрастает, а при удалении уменьшается. Используя минимальную силу тока ( 0,5 мА) мышечные сокращения не прекращаются, то вероятность контакта иглы с нервом практически 100%. Вводится расчетная доза местного анестетика.Самая передовая методика.Высший пилотаж, выполнение этой манипуляции под контролем ультразвука.Как в первоначальном слайде.
Используя минимальную силу тока ( 0,5 мА) мышечные сокращения не прекращаются, то вероятность контакта иглы с нервом практически 100%. Вводится расчетная доза местного анестетика.Самая передовая методика.Высший пилотаж, выполнение этой манипуляции под контролем ультразвука.Как в первоначальном слайде.
Во всех вышеописанных методиках перед введением анестетика необходимо проводить аспирационную пробу, не допустить попадание раствора в кровоток. Так как, современные местные анестетики, такие как бупивокаин, крайне кардиотоксичные, при внутрисосудистом введении.
По продолжительности действия
По анатомической области и доступу
Проводниковая анестезия в травматологии:
-Оперативные вмешательства на верхней конечности:
-Блокада плечевого сплетения межлестничный доступ.
-Блокада плечевого сплетения надключичный доступ.
-Подмышечная блокада ( Наиболее популярный метод при операциях от середины плеча до кисти)
-Блокада мышечно- кожного нерва. Его часто не удается полноценно блокировать при подмышечной блокаде, проводят для устранения чувствительности на предплечье и запястье.
-Блокада локтевого нерва- при неполной блокаде плечевого сплетения.
-Блокады нижней конечности:
-Бедренный, запирательный, седалищный нервов.
-Блокада стопы, подколенной ямки.
Проводниковая блокада в хирургии:
-Головы и шеи( частота заметно снизилось с развитием эндотрахеальной анестезии). Применяют при ярко выраженных невралгиях и в стоматологии.
На последнем пункте хотелось бы остановиться подробней по двум причинам: я не стоматолог проводящий анестезии, но я пациент, подвергающийся время от времени проводниковой анестезии. Мы в этом вопросе -одной крови,да и во многих других, тоже:))
Это видео подробно покажет как происходит проводниковая анестезия в стоматологии.
Ну и далее, еще ряд разновидностей:
-ретробульбарная блокада.
-блокада молочной железы.
— межреберная блокада.
— межплевральная анестезия.
— паховая блокада
Применение в гинекологии — пудентальная анестезия.
Различия инфильтрационной и проводниковой анестезии
По механизму действия, практически абсолютно ничем не отличаются. И там и там раствор местного анестетика должен достичь нервное сплетение /нерв и прервать ноцептивную (болевую) импульсацию. Только в инфильтрационной анестезии это достигается в последовательной послойной инфильтрации достаточно больших объемов местного анестетика в замкнутые фасциями пространства.Анестетик растекается под гидравлическим давлением и в конце концов оказывается в соприкосновении с нервными сплетениями и нервами. А вот при проводниковой анестезии анестетик доставляется «адресно», и вводится только после идентификации нерва.
Показания для проводниковой анестезии
Будет являться анестезией выбора при противопоказаниях к общей анестезии.
— Амбулаторная хирургия, где важно отсутствие депрессии сознания и угрозы нарушения витальных функций
-Тяжелое состояние больного (кахексия, дыхательная недостаточность, то есть состояния при которых общее обезболивание прогнозируемо ухудшит состояние), сопутствующая патология, алкогольное/наркотическое опьянение.
— Отказ больного от общей анестезии.
Один из популярнейших методов в травматологии, при экстренных операциях и вот почему.
Человек постоянно использует руки и ладони,постоянно подвергая таким образом риску их повреждения..Человек так же постоянно ест…В действительности желудок человека никогда не бывает пустым..Комбинация человеческой способности к хватанию и его неослабевающий аппетит поддерживают устойчивый поток пациентов с поврежденными верхними конечностями и полным желудком, поступающих в отделение неотложной помощи.Это становится причиной,по которой плечевое сплетение так часто бывает «любимой группой нервов» у анестезиологов.
Записки классической анестезии,Давид Литтл,1963 год
Проще говоря, полный желудок при операциях в плановом порядке, является противопоказаниям к анестезии.При экстренных вмешательствах увеличивает риск возникновения аспирационного синдрома(синдром Мендельсона). Особенно при общей анестезии. Проводниковая анестезия позволяет минимизировать угрозу аспирации, так как больной находится в сознании, а следовательно гортанные рефлексы сохранены.
Противопоказания для проведения проводниковой анестезии.
— Несогласие больного на манипуляцию.Да да,Вы в праве отказаться или согласиться на предлагаемый вид анестезии.Правда взвесив все за и против, которые Вам объяснит анестезиолог-реаниматолог.
Есть статья 32 Федерального закона Российской Федерации от 21.11.2011,
которая называется «Право на медицинскую помощь: — согласие больного на медицинскую манипуляцию. А вот, какими методами прерогатива анестезиолога- реаниматолога.
— Отсутствие продуктивного контакта с больным-невозможность эффективной коммуникации.Крайне важно психологическая подготовка больного к манипуляции.Так как, даже при достаточно уравновешенном характере больного, первоначальный дискомфорт при проведении проводниковой анестезии, может быть привести к психомоторному возбуждению и даже психозу.
— Вынужденное положение на операционном столе во время операции, при условии ненадежной защиты дыхательных путей.
— Не переносимость местных анестетиков.
— Инфекционные /раневые поражения кожи в месте проведения манипуляции.
— Изначальный неврологический дефицит в конечности, на которой планируется проведение операции.
— Тяжелое состояние больного и обширный объем оперативно вмешательства.
— Дети.
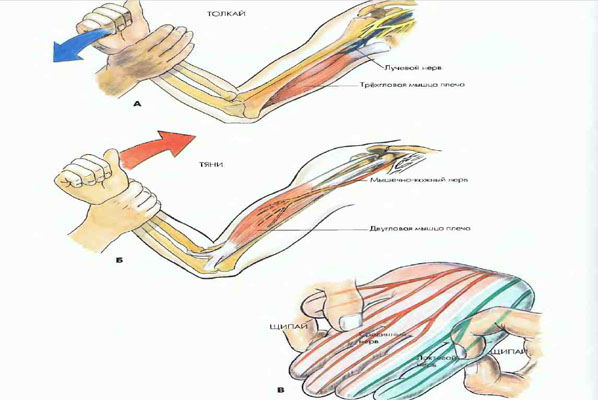
Каким образом анестезиолог- реаниматолог сможет оценить эффективность проводниковой анестезии, допустим, верхней конечности? На основании субъективных ощущений больного.В принципе, да.Такое возможно.Но, на больного надейся — а сам проверяй. В блокировании верхней конечности есть один простой, но безотказный тест.Он позволяет отличить симуляцию больного от неудавшейся проводниковой анестезии верхней конечности. Суть простая.После введения анестетика и экспозиции (для бупивокаина 0,75% -15-20 минут), проводится проба: «4PS»:
«толкай (push) тяни(pull) «щипай(pinch) «щипай(pinch). Это позволяет анестезиологу-реаниматологу оценить полноценность блокады главных 4 нервов. Оценивается блокировка лучевого нерва по силе разгибания плеча больным.
Оценивается блокировка лучевого нерва по силе разгибания плеча больным.
По силе тяги-блокада мышечно-кожного нерва.
Ну а сенсорную блокаду по болевым ощущениям при щипке мизинца и указательных пальцев.Если проба с тяни — толкай неважная, а при щипке и того все хуже, то блокада получилась не эффективной.И это не всегда виной кривые руки анестезиолога- реаниматолога.Есть ряд причин, о которых я напишу позже.
Осложнения
— Ведение анестетика в мякоть нерва- парестезии, параплегии, в плоть до пареза.
Внутрисосудистое попадание анестетика: депрессия дыхания, судороги, потеря сознания, депрессия сердечно сосудистой системы, нарушение ритма, остановка сердца.
— Пневно /гемоторакс.Особенно при надключичном, подключичном доступе
— Гематомы в месте инъекции.Непреднамеренное ранение сосуда.
— Аллергическая реакция.
— Токсический шок.
Для снижения частоты осложнений отечественная школа( А.Ю Пащук) предлагает ряд мер:
- стремиться ввести местный анестетик периневрально, а не в оболочку или сам нерв.
- исключить попадание анестетика в сосуд- постоянное проведение аспирационной пробы.
- Соблюдать концентрацию раствора и не допускать максимальной дозы анестетика.
- Ни при каких обстоятельствах не проводить анестезию без полного набора оборудования для общей анестезии, реанимации и интенсивной терапии.А так же проводить мониторинг витальных функций согласно Гарвардскому стандарту( пульсоксиметрия, ЭКГ- контроль, неинвазивное измерения артериального давления).
Анестетики
Местные анестетики, используемые для проводниковой анестезии, как и при спинномозговой и эпидуральной анестезиях, используются в чистом виде и с адъютантами-добавками,которые призваны удлинить время нервно-мышечной блокады.
Наиболее популярные адреналин(эпинефрин в разведении 1:200 000) и реже фенилэфрин (мезатон).И тот и тот добавляют с целью затормозить скорость всасывания местного анестетика, что приводит к увеличению блокады.
Не вдаваясь в характеристики каждого препарата, чемпионом по длительности, даже без применения адъютантов будет являться бупивакаин и следом ропивакаин. И тот и другой я использую в своей практике. Лидокаин не позволяет достичь времени анестезии и аналгезии в 6-12 часов.
Продолжительность действия в минутах. Анестетики должны быть нетоксичными, дозазависимыми, вызывать и моторный и сенсорный блок.
Анестетики должны быть нетоксичными, дозазависимыми, вызывать и моторный и сенсорный блок.
Различаются в химическом строении на две группы, какое звено они содержат:
-Эфирное звено: прокаин, хлорпрокаин, тетракаин.
-Аминное кольцо : лидокаин, мевивакаин, прилокаин, бупивокаин.
Эфир содержащие препараты распадаются в плазме под действием псевдохолинэстеразы, а аминосодержащие соединения разрушаются ферментами печени. Препараты аминоамидного типа крайне редко вызывает аллергические реакции. Но, при попадании в кровоток крайне кардио токсичен.
Последовательность действия местного анестетика при блокировании болевого импульса при проводниковой анестезии можно представить следующим порядком:
1.Диффундирование основных субстанций местного анестетика через оболочку нерва и нервную мембрану.
2.Восстановление баланса между основными и катионными формами локального анестетика на аксиональной плоскости нервной мембраны.
3. Просачивание внутрь и закрепление местного анестетика в области рецепторов в натриевом насосе.
4.Блокада натриевого канала.
5.Депрессия проведения натриевого канала.
6. Угнетение потенциала деполяризации действия.
7. Отсутствие достижения порогового уровня потенциала.
8. Недостаточное развитие потенциала.
И самое желанное и ради чего все затевалось…проводниковая блокада- анестезия.
Кроме того, на характеристику местных анестетиков могут влияет еще ряд факторов.
-Дозировка.
— Дополнительное введение сосудосуживающих средств.
-Место введения.
-Насыщенность углекислотой и РН –регулирование.
-Добавки(адъютанты).
-Смеси( лидокаин + наропин )
-Беременность( блок наступает быстрее)
И в заключении извечный вопрос: проводниковая анестезия или все таки общая?
Многое факторов способны склонить чашу весов в любую сторону.Однако, не стоит забывать, что общая анестезия-это кома.Да да, самая настоящая искусствено индуцированная медикаментозная кома.Управляемая, анестезиологом-реаниматологом, по глубине и времени.И если при проводниковой анестезии болевой импульс прерывается местным анестетиком, то при общей анестезии происходит медикаментозное воздействие на ЦНС. Кроме того, потенциальных осложнений при наркозе всегда больше, одна интубация чего стоит.
Ну и не стоит забывать, что заканчивается наркоз, заканчивается анестезия и приходит боль.
При технически правильной проводниковой анестезии этого не происходит.А в сочетании с атарлгезией или легкой седацией отличный метод анестезии.Пролонгированная симпатическая блокада защищает не только от боли, но и от неминуемого ангиоспазма при болевых ощущениях.Соответственно, нет ангиоспазма-лучше регенерация тканей.Быстрее заживление и рековаленсценция.
Проводниковую анестезию невозможно переоценить в борьбе с хроническим болевым синдромом, невралгиями и в онкологии.
Будьте здоровы
