Противопоказания для болезни келлера

Содержание статьи
- Подробнее о патологии
- Стадии развития процесса
- Почему развивается патология?
- Как проявляется болезнь?
- Современные методы диагностики
- Лечение
- Как избежать заболевания?
Болезнь Келлера относится к остеохондропатиям. Значительную роль в развитии процесса играет нарушение циркуляции крови. Костные и хрящевые ткани получают недостаточное количество питательных веществ и начинается некротизация важных структур. В этом и заключается болезнь Келлера. Патология часто возникает в детстве и молодом возрасте, однако встречается и у старших пациентов. Для того, чтобы своевременно начать эффективное лечение, необходимо знать признаки патологии, методы профилактики и диагностики.

Подробнее о патологии
Суть патологического процесса заключается в некротизации отдельных косточек стопы. Если рассматривать костное строение нижней конечности, можно увидеть, что стопу формирует большое количество небольших фрагментов — всего 26 костных структур.
Каждая из них имеет поверхности и соединяется с соседними посредством суставов. Некроз отдельных участков стопы возникает на фоне метаболических нарушений, которые объясняются нарушением микроциркуляции. Снижается поступление кислорода, питательных веществ в ткани, снижается выведение продуктов обмена. Иногда, кровоснабжение прекращается полностью и ткани отмирают.
Болезнь Келлера можно поделить на 2 вида:
- с вовлечением ладьевидной кости в процесс;
- с повреждением головок второй и третьей костей плюсны.
Оба вида патологии развиваются по одинаковому механизму. Процесс имеет хронический характер и протекает в течении длительного времени. В данном случае, речь идет об асептическом некрозе, то есть таком, который развивается без присутствия патогенных микроорганизмов, а лишь по причине недостатка кислорода и питательных веществ.
После таких изменений нормализация структуры костной ткани происходит очень медленно. Если патологию не лечить, возможно формирование стойких деформаций. Своевременное и полноценное лечение позволяет восстановить структуру и функцию стопы, остановить дальнейшее развитие патологии. Особенность болезни Келлера — кость разрушается постепенно, без фонового воспаления, а затем восстанавливается.
Чаще всего, болезнь поражает детей и подростков. Основная группа риска — мальчики в возрасте 3-7 лет. У них чаще всего возникает болезнь первого типа. А второй тип патологии чаще встречается у девочек в возрасте 12-15 лет. Хотя у старших людей также может наблюдаться данное заболевание.
В детском возрасте очень важна двигательная активность, как один из факторов физического и эмоционального развития. Ограничение подвижности, которое обязательно сопровождает болезнь Келлера, отрицательно сказывается на этих процессах, провоцирует хромоту, лишает пациента возможности прыгать, бегать. Если выполнять нагрузки несмотря на болезнь, могут развиваться микропереломы и трещины.
Лечением заболевания занимается ортопед. Он проводит обследование, клиническую диагностику, назначает дополнительные методы и занимается постановкой диагноза. Необходимо усердно выполнять рекомендации врача и проводить необходимое лечение. Терпение и усердие в этом плане поможет справиться с болезнью и вернуть малышу привычный образ жизни. Кроме лечения необходимо нормализовать нагрузки на поврежденные кости стопы.
Стадии развития процесса
Болезнь Келлера развивается за несколько этапов:
- невоспалительный некроз;
- патологические переломы;
- деление кости на отдельные фрагменты;
- процесс репарации;
- постепенное восстановление структуры кости.
Рассмотрим подробнее эти процессы.
На первом этапе наблюдается разрушение костных участков, нарушается плотность костной ткани, она становится более восприимчивой к нагрузкам, склонной к переломам.
Компрессионные переломы возникают при болезни Келлера, когда на месте некроза формируется новый костный элемент. Так как процесс этот слишком медленный и между костями остаются промежутки, стопа не выдерживает привычных нагрузок и перелом происходит под давлением массы тела. Переломы, которые возникают при незначительном воздействии — характерная черта этого этапа.
Фрагментация происходит под воздействием остеокластов. Это специфические клетки, которые контролируют разрушение костной ткани и провоцируют остеолизис. В данном случае, их действие нацелено на рассасывание костных элементов.
Во время репарации происходит накопление необходимых элементов для восстановления костных участков. Постепенно структура стопы возобновляется до исходного уровня. Это происходит только при условии адекватного кровоснабжения.

Почему развивается патология?
Как и многие заболевания с похожим патогенезом, болезнь Келлера не имеет конкретных причин, которые вызывают развитие процесса. Чаще всего, это совокупность факторов риска, которые могут спровоцировать начало заболевания и его прогрессирование. Болезнь не возникает после разового воздействия определенного фактора — чаще всего, на это уходит определенный отрезок времени. Это обусловлено тем, что организм пытается компенсировать нарушение резервными функциями и на некоторое время этого достаточно. Если патологический фактор не устранить или его действие усиливается — происходит декомпенсация и начинается патология.
Главное звено патологического механизма данного состояния — нарушение микроциркуляции в тканях стопы.
Вот что может спровоцировать болезнь Келлера:
- Врожденные особенности кровеносной системы, из-за которых ткани не получают достаточное количество крови, а вместе с ней и питательных веществ;
- Тесная обувь — худший враг нормального кровообращения. Во первых, она непосредственно сдавливает стопу и сжимает кровеносные сосуды, а во вторых, приводит к отечности, которая дополнительно ухудшает циркуляцию крови;
- Перенесенные травмы тоже объясняют наличие проблемы — поражение мягких и костных тканей сопровождается патологическими изменениями и последствиями, которые затрагивают состояние сосудов;
- Деформация стопы, например, разные виды плоскостопия, нарушают естественный ход артерий и вен, что ухудшает приток и отток крови;
- Со стороны самих сосудов также могут быть проблемные состояния. Наиболее яркое из них — диабетическая ангиопатия. Резкие изменения уровня глюкозы в крови действуют на нежную сосудистую стенку токсически и лишают ее необходимых физиологических качеств. Результат — нарушение периферической микроциркуляции;
- Различные метаболические нарушения, патология эндокринных желез тоже отрицательно сказывается на состоянии стопы.
Наследственная склонность — главное условие возникновения болезни. Если у ваших родственников были случаи подобного заболевания, необходимо настороженно относиться к состоянию стопы, соблюдать меры профилактики.
Как проявляется болезнь?
Рассмотрим клинические проявления первого и второго типа болезни.
Болезнь Келлера первого типа имеет такие клинические особенности:
- отечность и припухлость внутренней части верхней стороны стопы;
- болезненность при касании к пораженному участку;
- ощущение боли при ходьбе;
- быстрое возникновение усталости во время бега или прогулки;
- щадящее отношение к внутреннему краю стопы и попытки делать опору на противоположную сторону, что выражается нарушенной походкой.
Через некоторое время боль становится постоянной и беспокоит даже при отсутствии физической нагрузки. Даже длительный отдых не приносит улучшение состояния. Стоит заметить, что цвет кожных покровов остается неизмененным, а еще ткани остаются с обычной температурой — без ее локального повышения. В процесс вовлекается одна стопа, а другая остается в нормальном состоянии. Как правило, болезнь может пройти самостоятельно, однако возможны два варианта исхода — либо улучшение ситуации, либо стойкая деформация ладьевидной косточки.
Клиническая картина при втором типе болезни Келлера несколько отличается. Во первых, при данной форме заболевания страдают обе стопы. Состояние прогрессирует постепенно и пациент не может четко обозначить начало болезни и первые ее симптомы. Первые признаки — слабая болезненность у основания 2 и 3 пальца. Если пальпировать эту область — боль усиливается. нарастает, она и на фоне нагрузок, а в покое проходит. Характерным признаком является невозможность вставания на пальцы. Пациент начинает испытывать дискомфорт при ходьбе босиком или на тонкой подошве. Можно увидеть небольшое припухание в проблемной области. Как и в случае с первым типом, боль становится все интенсивнее и переходит в постоянную. Даже в покое пациент ощущает неприятные ощущения и боль в стопе.
Клиническое обследование показывает такие симптомы:
- ограничение подвижности в суставах между фалангами;
- незначительное укорочение пальцев.
Как правило, продолжительность болезни — несколько лет, а исход зависит от предпринятых мер лечения.
Современные методы диагностики
Постановка диагноза начинается с обращения к врачу. Специалист осматривает стопу, проводит функциональные пробы, подробно собирает данные о начале и прогрессировании патологии.
Основным методом диагностики болезни Келлера является рентгенография:
- на первой стадии процесса можно увидеть остеопороз, который возникает на фоне некротических процессов;
- более поздние снимки покажут уплотнение костей и небольшое сдавливание костей;
- после этого можно увидеть фрагментацию кости, признаки перелома.
Разные типы болезни отражаются на рентгенографии по схожему принципу но в разных локализациях.
Для дифференциальной диагностики используют ультразвуковую диагностику, томографию, лабораторные исследования.

Лечение
Лечение болезни Келлера подразумевает использование следующих методик:
- иммобилизация стопы;
- ограничение физических нагрузок;
- медикаментозное лечение;
- гимнастика;
- массаж;
- физиотерапевтические методы.
Иммобилизация проводится посредством гипсовой повязки, которая повторяет форму стопы и удерживает ее в необходимом состоянии. Это уменьшает нагрузку на ногу, а значит способствует остановке патологического процесса. Передвижение пациента осуществляется с помощью костылей. В первое время после гипса стоит применять ортопедическую обувь и стельки, ограничить бег и прыжки.
Медикаментозные методы являются симптоматическими и используются при значительной боли. Рекомендованы такие препараты, как ибупрофен, мелоксикам, нимесулид, парацетамол, диклак. Актовегин и танакан улучшают периферическое кровообращение, нормализуют метаболизм. Дополнительно можно использовать витаминные и минеральные комплексы.
В восстановительный период рекомендовано применение массажа, лечебной физкультуры, лечебных ванн, грязей, вибрационного воздействия. Это необходимо для реабилитации ноги и улучшения ее функций.
В случае осложнений или неэффективности консервативных методов используется хирургическое лечение. Это может быть остеоперфорация или артропластика. В первом случае создаются нормальные условия для адекватного кровоснабжения, а во втором — формируется новый участок сустава. Операция дает хорошие результаты и позволяет человеку вернуться к привычному образу жизни.
Как избежать заболевания?
Методы профилактики болезни Келлера основаны на ее провоцирующих факторах:
- необходимо вовремя лечить хронические патологии, обменные нарушения;
- обувь не должна быть тесной и приносить дискомфорт ноге;
- после травм и операций необходимо полностью проходить реабилитацию;
- полноценное питание и здоровый сон — отличные спутники крепкого здоровья;
- при деформациях стопы необходимо проводить коррекцию нарушений.
Начинайте лечение болезни Келлера на ранних стадиях и вы вновь вернетесь к привычному образу жизни и свободному движению.
Болезнь Келлера — это хроническое дистрофическое заболевание костей стопы, приводящее к их асептическому некрозу. Заболевание может протекать с поражением ладьевидной кости (болезнь Келлера I) или плюсневых костей (болезнь Келлера II). Болезнь Келера проявляется отечностью и болями в стопе в области пораженной кости, усилением болевого синдрома при ходьбе и его прогрессированием с течением времени, изменением походки и хромотой при одностороннем поражении. Характерным признаком является отсутствие воспалительных изменений пораженной области. Диагностика заболевания основывается на данных рентгенологического исследования. Лечение состоит в снятии нагрузки с пораженной стопы путем ее иммобилизации и последующей восстановительной терапии (лечебная гимнастика, физиотерапия, массаж).
Общие сведения
Заболевание, описанное Келлером в 1908 году, получило название болезнь Келлера I. Оно представляет собой асептический некроз ладьевидной кости, а болезнь Келлера II — асептический некроз головок костей плюсны. Дегенеративно-дистрофические процессы в костной ткани, лежащие в основе данной патологии, послужили основанием для ее причисления к группе остеохондропатий, куда также входят болезнь Кальве, болезнь Тиманна и болезнь Шляттера. Страдают преимущественно пациенты детского и подросткового возраста.
Болезнь Келлера
Причины
Как и этиология других остеохондропатий, факторы, вызывающие болезнь Келлера, пока окончательно не изучены. Большинство исследователей склонны считать основной причиной некротических изменений костной ткани нарушение ее питания за счет расстройств местного кровоснабжения. Расстройства васкуляризации кости, в свою очередь, могут быть обусловлены следующими состояниями:
- врожденные особенности кровообращения пораженной области;
- наличие продольного или поперечного плоскостопия;
- ношение неудобной или слишком тесной обуви;
- повторные травмы: ушибы, подвывихи или вывихи стопы, переломы костей стопы и т. п.
Роль способствующих факторов в развитии болезни Келлера могут играть различные обменные нарушения и эндокринопатии (гипотиреоз, сахарный диабет, ожирение).
Патогенез
Из-за локальных нарушений кровоснабжения в губчатом веществе ладьевидной или плюсневой кости формируется участок некроза. Затем начинается процесс репарации, однако из-за сохраняющихся расстройств кровоснабжения, которые усугубляются местным отеком, спазмом или парезом мелких артерий, полноценного восстановления костной ткани не происходит. Зона некроза постепенно распространяется до кортикального слоя.
В результате снижения механической прочности кости образуются импрессионные (вдавленные) патологические переломы. В последующем участки некроза замещаются соединительной тканью. Начинаются интенсивные процессы репарации, которые через 1-3 года с момента начала заболевания завершаются восстановлением костной ткани. При этом кость в различной степени деформируется из-за предыдущих вдавленных переломов и дефрагментации.
Классификация
В своем развитии заболевание проходит определенные фазы, установление которых необходимо для подбора оптимальной тактики лечения. В отечественной травматологии и ортопедии применяют следующий вариант стадирования патологии:
- 1 стадия (некроза) – асептическое разрушение кости, обусловленное сосудистыми нарушениями.
- 2 стадия (импрессионных переломов) – возникновение патологических переломов.
- 3 стадия (фрагментации) – кость разделяется на фрагменты.
- 4 стадия (репарации) – отмечается интенсивный рост соединительной ткани и ее постепенное замещение костной тканью, не имеющей нормальной структуры.
- 5 стадия (консолидации) – структура костной ткани восстанавливается с сохранением формы кости или развитием деформаций разной степени тяжести.
Симптомы болезни Келлера
Болезнь Келлера I
Чаще диагностируется у мальчиков 3-7 лет. Патология характеризуется появлением на тыльной стороне стопы ближе к ее внутреннему краю припухлости, обусловленной отечностью тканей этой области. Отсутствие покраснения кожи и местного повышения температуры в зоне отека свидетельствует в пользу невоспалительного характера происходящих изменений.
Отмечается болезненность пораженной зоны при прощупывании и при нагрузке на стопу, утомляемость ребенка при ходьбе. Чтобы избежать боли, дети ставят ногу с упором на наружный край стопы. Может наблюдаться хромота. Со временем боль усиливается и приобретает постоянный характер, не исчезая даже при полном покое. Болезнь Келлера I длится в среднем около года и может привести к стойкой деформации ладьевидной кости.
Болезнь Келлера II
Обычно выявляется у девочек 10-15 лет. Заболевание проявляется припухлостью и болезненностью в области пораженной плюсневой кости. Чаще всего встречается поражение II и III плюсневых костей. Возможен двусторонний характер патологических изменений. При этом симптомы воспаления не наблюдаются. Болезнь Келлера начинается с появления неинтенсивного болевого синдрома, поначалу проявляющегося лишь при нагрузке на передние отделы стопы.
Характерно усиление боли при прощупывании пораженной области и во время ходьбы, особенно по неровному грунту или в обуви со слишком тонкой и мягкой подошвой. Со временем пациенты начинают жаловаться на то, что боль в стопе становится постоянной, более интенсивной и сохраняется даже в покое. Отмечается укорочение пальца, который примыкает к головке подвергшейся некрозу плюсневой кости. Объем движений в суставе, сформированном пораженной плюсневой костью, ограничивается. Болезнь Келлера II протекает в среднем в течение 2-3 лет.
Осложнения
В число возможных осложнений болезни Келлера входят артрозы мелких суставов стопы. Возможно ограничение движений. У некоторых пациентов возникают боли, обусловленные деформацией свода стопы и патологическим перераспределением нагрузки. Типично усиление болевого синдрома после нагрузки (стояния, длительной ходьбы). Все перечисленное может накладывать определенные ограничения при выборе профессии, возможности заниматься различными видами спорта и пр.
Диагностика
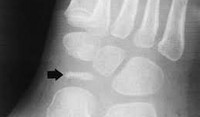
Болезнь Келлера диагностируется клинически и рентгенологически. Детский ортопед выясняет жалобы и анамнез заболевания, проводит объективный осмотр. Основным методом исследования является рентгенография стопы:
- Болезнь Келлера I. На рентгенограммах вначале отмечается остеопороз ладьевидной кости, вызванный асептическим разрушением ее губчатого вещества. Затем выявляется уплотнение точек окостенения, сплющивание и уплотнение ладьевидной кости. Позже наблюдается дефрагментация ладьевидной кости, т. е. ее распад на отдельные костные фрагменты в результате прогрессирования некротического процесса.
- Болезнь Келлера II. На снимках выявляются патологические изменения в головке пораженной плюсневой кости. В зависимости от срока заболевания может обнаруживаться остеопороз, уплотнение и деформация головки плюсневой кости, ее патологический перелом и дефрагментация.
Дифференциальная диагностика
При первом типе болезни Келлера может потребоваться дифференцировка с индивидуальными особенностями окостенения ладьевидной кости (многоядерным, замедленным), туберкулезным поражением. Второй тип заболевания дифференцируют с маршевой стопой, остеофитами, костным туберкулезом, инфекционным артритом и последствиями переломов.

КТ стоп. Признаки остеохондропатии ладьевидной кости стопы (болезнь Келера-I).
Лечение болезни Келлера
Лечение патологии длительное (до полного восстановления структуры кости), обычно проводится в амбулаторных условиях, включает в себя специальный охранительный режим, иммобилизацию, ЛФК и физиотерапию. Медикаментозное лечение назначается при наличии показаний. Хирургические вмешательства требуются редко.
Консервативное лечение
На начальной стадии болезнь Келдера лечится путем разгрузки пораженной некрозом кости, что позволяет предотвратить прогрессирование некроза и остановить деформацию костных структур. Это достигается ограничением физической нагрузки и иммобилизацией стопы. В последующем нагрузку постепенно увеличивают. В периоде восстановления возрастает значимость немедикаментозных методов лечения. Программа терапии включает следующие мероприятия:
- Иммобилизация. При болезни Келлера I на стопу накладывается гипсовая повязка, моделирующая продольный свод стопы. Ее ношение рекомендовано в течение 4-8 недель. При болезни Келлера II иммобилизация достигается ношением гипсового сапожка в течение 1 месяца. В этот период пациент может передвигаться при помощи костылей.
- Ограничение нагрузки. После снятия гипса для уменьшения нагрузки на стопу во время ходьбы необходимо пользоваться специальными супинаторами. Рекомендуется избегать прыжков, длительной ходьбы и бега.
- Лекарственная терапия. Для купирования болевого синдрома применяются анальгетики. Для устранения отека могут назначаться противовоспалительные средства. Для нормализации метаболических процессов используются витаминные комплексы, медикаменты, содержащие кальций и фосфор.
- Физиотерапия. После периода иммобилизации проводят комплекс физиотерапевтических и гимнастических лечебных мероприятий, направленных на восстановление функции стопы. Лечение болезни Келлера осуществляется с применением массажа стопы, рефлексотерапии, магнитотерапии, грязелечения, ножных ванн и лечебной физкультуры.
Правильно проведенная терапия приводит к сокращению сроков протекания болезни Келлера, предупреждает необратимую деформацию кости и способствует полному восстановлению функции стопы.
Хирургическое лечение
Если, несмотря на проводимое консервативное лечение, развивается деформирующий остеоартроз пораженного сустава, то рассматривается вопрос об оперативном лечении. Методом выбора является артропластика суставов стопы, предусматривающая ремоделирование суставных поверхностей, иссечение участков фиброза.

КТ стопы. Болезнь Келера-2 (остеохондропатия головки 3-й плюсневой кости: снижение высоты головки вследствие остеонекроза, с наличием свободного костно-хрящевого фрагмента).
Прогноз и профилактика
Прогноз определяется временем начала лечебных мероприятий, соблюдением рекомендаций врача-ортопеда, наличием остаточных явлений. Предупредить болезнь Келлера у ребенка поможет правильный подбор обуви, которая должна соответствовать размеру ноги, быть удобной и не слишком жесткой. Следует избегать травм стопы, а при их получении незамедлительно обращаться к травматологу и следовать всем его рекомендациям. Поскольку болезнь Келлера связана с плоскостопием, то его своевременное лечение также имеет профилактическое значение.
