Противопоказания для госпитализации в реанимацию
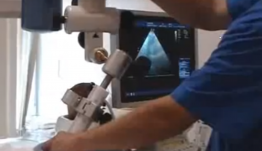

Медицинская реабилитация пациентов с соматическими заболеваниями
Только при комплексном подходе можно успешно восстановиться после тяжелой болезни.
Вернуться в раздел: Отделение медицинской реабилитации пациентов с соматическими (кардиологическими) заболеваниями
- Все заболевания в острой стадии, хронические заболевания в стадии обострения или декомпенсации (при необходимости предоставляется заключение профильного специалиста о возможности проведения восстановительного лечения).
- Заболевания сердечно-сосудистой системы:
- нестабильная стенокардия;
- хроническая сердечная недостаточность II-Б – III стадии;
- сложные жизнеопасные нарушения ритма, требующие инвазивного или оперативного лечения.
- Выраженный болевой синдром.
- Инфекционные и венерические заболевания в острой или заразной форме.
- Активный воспалительный процесс, осложнивший течение основного заболевания (системная воспалительная реакция, сепсис, пневмония, мочевая инфекция, глубокие пролежни и т.п.).
- Все формы туберкулеза в активной стадии.
- Наличие данных о ВИЧ-инфицированности либо нахождении на учете в противотуберкулезном диспансере при отсутствии заключения инфекциониста, фтизиатра, дерматовенеролога о возможности проведения стационарного восстановительного лечения.
- Психические заболевания при отсутствии заключения психиатра о возможности проведения восстановительного лечения.
- Эпилепсия с частыми (более 3 раз в месяц) приступами, изменениями личности при отсутствии заключения невролога о возможности проведения стационарного восстановительного лечения.
- Все виды наркомании и алкоголизма (исключая состояния стойкой ремиссии) при отсутствии заключения психиатра о возможности проведения восстановительного лечения.
- Кахексия любого происхождения.
- Вегетативное состояние.
- Злокачественные новообразования.
- Доброкачественные новообразования, состояния после радикального или паллиативного лечения злокачественных новообразований при отсутствии заключения онколога о возможности проведения физиотерапевтического и других видов восстановительного лечения (при необходимости онколог указывает какие конкретные виды процедур могут выполняться).
- Наличие показаний к оперативному вмешательству или применению других специальных методов лечения по профилю основного заболевания.
- Старческий возраст (75 лет и старше), когда стационарное восстановительное лечение целесообразно проводить в учреждениях гериатрического профиля.
- Деменция, выраженные интеллектуально-мнестические нарушения при отсутствии заключения психиатра, невролога о возможности проведения стационарного восстановительного лечения.
- Отсутствие показаний к восстановлению нарушенных функций организма.
- Противопоказания для госпитализации в ортопедическое отделение для восстановительного лечения детей с последствиями травм и заболеваний опорно-двигательного аппарата:
- злокачественные новообразования;
- эписиндром (без допуска невролога);
- нарушения сердечного ритма без допуска кардиолога;
- заболевания крови без допуска гематолога;
- заболевания почек в стадии декомпенсации;
- наличие сопутствующих тяжелых соматических заболеваний в состоянии декомпенсации или обострения;
- психические заболевания, выраженные нарушения интеллекта.
← Назад
Информация
ВИДЕО
В Сестрорецке обсудили будущее медицинской реабилитации

«Кардиоспек». СПб ГУЗ «Городская больница №40».

Разработка, поддержка и продвижение сайта — Мед-Промо.ру
СПб ГБУЗ «Городская больница №40» © 2020
Согласно приказу № 303 МОЗ Украины
1. Госпитализация в отделении интенсивной терапии общего профиля для
взрослых и детей проводится при развитии приведенных ниже заболевания и
патологических синдромов:
1.1. Острые расстройства дыхания;
1.1.1. Одышка с участием вспомогательной мускулатуры;
1.1.2. Наличие стойкого цианоза;
1.1.3. Патологический тип дыхания;
1.1.4. Острые нарушения проходимости верхних и .нижних дыхательных путей
различного происхождения.
1.1.5. Развитие, пневмоторакса, гидроторакса, гемоторакса.
1.1.6. Стафилококковая деструкция легких.
1.1.7. Пневмония и прогрессирующая дыхательная недостаточность.
1.1.8. Стенозирующий ларинготрахеобронхит II-III-IV ст.
1.1.9. Астматический статус.
1.2. Нарушение кровообращения.
1.2.1. Острая сердечно-сосудистая недостаточность, которая
сопровождается тахикардией или брадикардией, венозной гипертензией по
монометрическим и клиническим показаниям.
1.2.2. Острые стойкие нарушения ритма сердца любой этиологии.
1.2.3. Острый тромбоз магистральных сосудов.
1.2.4. Острая гиповолемия, которая не связана с не остановленным
кровотечением.
1.2.5. Шок любой этиологии.
1.2.6. Постасистолический синдром.
1.3. Расстройства функций желудочно-кишечного тракта.
1.3.1. Острый диарейный синдром, который сопровождается
некомпенсированной гиповолемией.
1.3.2. Стеноз пилоруса с отсутсвием пассажа из желудка.
1.3.3. Химические и термические повреждения полости рта, горла и
пищевода.
1.3.4. Острая печеночная недостаточность любой этиологии.
1.4. Нарушения функции почек.
1.4.1. Острая почечная недостаточность любой этиологии.
1.5. Нарушения функции центральной нервной системы:
1.5.1. Кома любой этиологии.
1.5.2. Судорожный статус различной этиологии.
1.5.3. Острый энцефалит и менингоэнцефалит с нарушением основных
жизненно важных функций, в т.ч. менингококковый.
1.5.4. Ботулизм, столбняк.
1.5.5. Восходящий и нисходящий полимиэлорадикулит.
1.5.6. Тяжелая черепно-мозговая травма, которая требует хирургического
лечения и после неё.
1.6. Хирургическая патология.
1.6.1. Травма и политравма после хирургического лечения.
1.6.2. Послеоперационный период, который требует динамической коррекции
нарушений физиологических функций. 1.6. 3 .. Новорожденные с
хирургической патологией и в послеоперационном
периоде.
1.6.4. Для проведения полного и частичного парентерального питания.
1.7. По специальным показаниям.
1.7.1. Для проведения гемодиализа;
1.7.2. Для проведения плазмофереза, плазмосорбции и гемосорбции;
1.7.3. Для проведения заменного переливания крови;
1.7.4. Экзогенная интоксикация различной этиологии, в том числе;
1.7.5. Состояние после электротравмы;
1.7.6. Состояние после утопления;
1.7.7. Состояние после странгуляционной асфиксии.
1.8. Острые расстройства терморегуляции:
1.8.1. Гиперпирексия во время лихорадки, стойкая к действию
жаропонижающих препаратов.
1.8.2. Злокачественная гипертермия, тепловой удар, перегревание.
1.8.3. Гмпертермия различного рода.
1.9. Острая эндокринная недостаточность, сопровождающаяся расстройствами
жизненно важных функций — дыхания, кровообращения и метаболизма.
2. Госпитализация детей в отделения интенсивной терапии и палаты
интенсивной терапии проводится независимо от причин, которые обусловили
развитие критического состояния ребенка, его территориальной
принадлежности, эпидпоказаний и административно-территориального
подчинения лечебно-профилактического учреждения.
3. Детские отделения интенсивной терапии и палаты интенсивной терапии
постоянно работают в ургентном режиме и не могут быть ориентированы на
«плановые» поступления больных.
4. Длительность пребывания в отделении интенсивной терапии и палатах
интенсивной терапии определяется периодом времени необходимых для
стойкого восстановления основных физиологических параметров дыхания,
кровообращения и метаболизма.
5. Противопоказаниями для госпитализации в отделение интенсивной терапии
и палат интенсивной терапии являются все инкурабельные состояния и
бесперспективные больные для клинической ремиссии.
Койки.
Круглосуточный пост палатной медсестры на 3 реанимационные
Круглосуточный пост (4,5 ставки) врача-реаниматолога на 6 реанимационных коек.
Большое внимание необходимо уделять оборудованию и оснащению от-
деления анестезиологии-реанимации. Различают 3 типа оборудования.
Оборудование ОАРИТ
__________________________________________________________
! ! !
контрольно- лечебное вспомогательное
диагностическое
Контрольно-диагностическое оборудование включает в себя аппарату-
ру, позволяющую своевременно диагностировать угрожающие жизни рас-стройства, в первую очередь, со стороны гемодинамики, дыхания, метабо-
лических процессов. Лечебное и вспомогательное оборудование включает в
себя большой арсенал аппаратов и наборов, необходимых для проведения
лечебной работы.
Персонал отделения должен твёрдо знать места хранения любого из
аппаратов или наборов, а также уметь с ними обращаться. Все аппараты и
наборы должны находиться в полной исправности и готовности к их немед-
ленному применению.
Основные группы аппаратов и наборов, необходимых для работы в от-
делении реанимации:
— оборудование для кардиомониторинга;
— наркозные и дыхательные аппараты;
— ЭКГ;
— ЭЭГ;
— дефибриллятор;
— электронасосы;
— R-аппараты;
— наборы для венесекций и катетеризаций, интубации трахеи, трахеостомии и других анестезиологических манипуляций;
— оборудование для экспресс-лаборатории.
Следует дополнительно отметить, что в современных условиях особую роль в работе ОАРИТ играют компьютерное оборудование, локальные сети и Интернет. Всё это облегчает работу врача и сестры, упрощая мониторинг (проводить его можно из ординаторской), доступ к медицинской информации и ведение документации.
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ В ОТДЕЛЕНИЕ РЕАНИМАЦИИ.
Палаты реанимации и ИТ предназначены для тяжелых больных, которых
можно вывести из критического состояния благодаря применению
современных методов ИТ и реанимации. Недопустимо использовать эти па-
латы в качестве места для безнадежных больных во имя освобождения от
них других отделений, а также содержать в этих палатах больных со ста-
бильной функцией жизненно важных органов или больных, которым выполнены небольшие оперативные вмешательства под наркозом.
Для удобства усвоения ниже приводятся основные показания для пе-
ревода или госпитализации больных в отделение реанимации:
1. Шок любой этиологии.
2. Состояние после обширных осложненных и неосложненных хирурги-
ческих операций под наркозом.
3. Больные, нуждающиеся в коррекции нарушенных жизненно важных
функций организма в процессе подготовки к операции и в послеоперацион-
ном периоде.
4. Острая сердечно-сосудистая и дыхательная недостаточность, раз-
вившаяся в предоперационном и послеоперационном периодах.
5. Нарушение свертывающей и антисвертывающей систем крови.
6. Острые нарушения метаболизма (белкового, углеводного, электро-
литного, водного и др.)
7. Острая почечная и печеночная недостаточность.
Учтите, что в госпитализации нуждаются и те больные, у которых в
данный момент нет нарушений жизненно важных функций организма, но по характеру операции или травмы они могут возникнуть в ближайшее время.
Отказ от госпитализации может быть обусловлен:
1. Некурабельным онкологическим заболеванием.
2. Тяжелыми необратимыми поражениями ЦНС (кровоизлияние в мозг с
прорывом в желудочки, установленная смерть мозга и др.).
3. Терминальная стадия хронических заболеваний сердечно-сосудистой
системы и паренхиматозных органов.
МОНИТОРИНГ ФИЗИКАЛЬНЫХ, КЛИНИЧЕСКИХ И БИОЛОГИЧЕСКИХ ПОКАЗАТЕЛЕЙ В ОАРИТ
Основные функциональные исследования, необходимые для обследования больных:
— показатели гемодинамики
— показатели внешнего дыхания
— показатели свертывающей и антисвертывающей систем крови
— клинические и биохимические анализы крови, мочи, ликвора
— газовый состав крови , КЩС
— электролиты крови и мочи
— электрофизиологические исследования мышечной, сердечно-сосудис-
той систем, ЦНС.
В настоящее время различают 4 вида интенсивного наблюдения:
— мониторное
— визуальное
— лабораторное
— комбинированное.
Необходимо усвоить, что мониторное наблюдение является только хо-
рошим помощником и своевременным информатором, но не может заменить
работу медицинского персонала. Дефицитность, высокая стоимость обору-
дования, отсутствие квалифицированного технического персонала затруд-
няют широкое использование мониторного наблюдения в отделениях реани-
мации многопрофильных больниц.
Под визуальным наблюдением необходимо понимать и измерение общепринятых основных показателей: АД, частоты пульса, дыхания, температуры тела, ЭКГ, ЦВД, измерение диуреза и др.
Интенсивное наблюдение влечет за собой проведение ИТ. ИТ – это
качественно новая форма терапии, так как применяется у крайне тяжелой
группы больных. ИТ – временное замещение и поддержание остро утра-
ченных витальных функций организма. Основные формы ИТ представлены ни-
же:
— ИВЛ
— создание свободной проходимости дыхательных путей
— нормализации КЩС
— нормализация водно-электролитного баланса
— коррекция нарушений сердечно-сосудистой системы
— реанимация дыхания и кровообращения.
Для обеспечения всего объема ИТ в отделении реанимации предусмотрено необходимое количество медикаментов, инфузионных средств, крови и кровезаменителей.
Для контроля знаний и удобства восприятия ниже представлены некоторые лабораторные показатели, используемые в отделении реанимации.
Клинический и биохимический анализ крови и мочи :
Нв 120-160 г/л
Нt 0,36 — 0,48
Эритроциты 3,8-5,0*1012 шт/л
Общий белок 60-80 г/л
Мочевина 2,50-8,33 ммоль/л
Калий плазмы 3,6-5,4 ммоль/л
Натрий плазмы 130-140 ммоль/л
Кальций крови 96-108 ммоль/л
Магний крови 0,70-1,07 ммоль/л
ОЦК 60-75 мл/кг
ОЦП 40-45 мл/кг
ОЦ эр 20-30 мл/кг
Суточное количество мочи 1,5 — 2 л
Удельный вес мочи 1016-1022
рН мочи 6,2
Калий мочи 2-3 г
Натрий мочи 4-6 г
Хлор 5-8 г
Газовый состав крови и КЩС
рН 7,34 -7,45 ед
РО2 арт 80-120 мм рт ст
PCO2 арт 35-45 мм рт ст
рСО2 4,52-5,99 кПа
ВВ 4,66-5,99 кПа
HCO3 — 22-25 мэкв/л
SE 21-24 мэкв/л
АВ 18-22 мэкв/л
ВЕ +- 2,3 мэкв/л
SpO2 94-100%
НвО2 арт 92-98 %
НвО2 вен 50-75 %
Сумма орг.кислот 9-12 мэкв/л
Лактат 0,06-0,12 г/л
Пируват 0,004-0,006 г
Shunte 2 – 8%
Показатели свертывающей и антисвертывающей систем крови
АЧТВ 28 – 43″
МНО 0,7 – 1,3
Этаноловый тест отрицательный
D-димеры отрицательный
Время свертывания по Ли-Уайту 7-11 мин
Время рекальцификации 90-250″
Протромбиновый индекс 0,8-1,1
Толерантность к гепарину 6-11 мин
Тромбиновое время 30-40″
Свободный гепарин 7-8″
Фибриноген 2,0-4,0 г/л
Фибринолитическая активность 210-220 мин
Ретракция кровяного сгустка 40-50%
Х.ТЕСТОВЫЕ ЗАДАНИЯ
1. В реанимационный зал из приемного отделения доставлен больной в преагональном состоянии. На чем лучше расположить его для проведения экстренных реанимационных мероприятий ?
— на кушетке
— на кровати
— на любой твёрдой поверхности (перевязочный стол, пол)
— в любом месте
2. В приемное отделение доставлен больной в агональном состоянии с терминальной фазой онкозаболевания. Тяжесть состояния обусловлена основным процессом. Подлежит ли больной госпитализации в отделение реанимации ?
— да
— нет
3. У больного с некурабельным онкозаболеванием (общее состояние было удовлетворительным) после электротравмы развилось терминальное состояние (клиническая смерть). Будут ли осуществляться реанимационные мероприятия, и в каком объеме?
— да, в полном объёме
— да, по сокращённой схеме
— нет
4. У больной с некурабельным онкозаболеванием развился инфаркт миокарда с явлениями острой сердечной недостаточности. Подлежит ли больная госпитализации и лечению в ОАРИТ ?
— да
— нет
5. Пациент, 60 лет, во время празднования юбилея поскользнулся и упал. Доставлен в приемный покой в сознании, возбужден, агрессивен. Изо рта запах алкоголя, кратковременно терял сознание. В крови 2 промили этанола. В настоящее время жалоб не предъявляет. ЧСС — 68, АД 140/90 мм рт. ст. Видимых повреждений нет. Ваша тактика?
— отпустить домой
— кровь на алкоголь, спинальная пункция, консультация невролога, нейрохирурга, офтальмолога (глазное дно)
— госпитализировать в ОАРИТ и наблюдать
6. Кто определяет необходимость перевода больного в палаты ОАРИТ?
— ответственный врач приёмного отделения
— дежурный реаниматолог
— главврач
— заведующий ОАРИТ
7. В чем заключаются преимущества нахождения больного в ОАРИТ?
— интенсивное наблюдение
— интенсивный уход
— интенсивная терапия
— всё вышеуказанное верно
8. Кто осуществляет перевод из палат реанимации в профильное отделение ?
— ответственный врач приёмного отделения
— дежурный реаниматолог
— главврач
— заведующий ОАРИТ
9. Перечислить показания для госпитализации в ОАРИТ?
— острая сердечно-сосудистая недостаточность
— острая дыхательная недостаточность
— нарушения свёртывания крови
— пневмония
10. Является ли лаборатория неотложного анализа структурным подразделением ОАРИТ?
— да
— нет
ЛИТЕРАТУРА
1. Бунятян А. А. Рябов Г.А. и др. // Организация, структура и оснащение ОРИТ, -1984.
2. Марино П. // Интенсивная терапия: пер. с английского, дополненный. – М: ГОЭТАР МЕДИЦИНА, 1999г.
3. Под ред. О. А. Долиной. // Анестезиология и реаниматология.- М.: Медицина, 1998.
4. Приказ МЗ БССР № 26 от 09.02.1993г. «О мерах по дальнейшему совершенствованию анестезиологии-реаниматологии и интенсивной терапии в Республике Беларусь».
ПОДГОТОВКА БОЛЬНЫХ К ОПЕРАЦИИ И АНЕСТЕЗИИ. ВИДЫ ОБЕЗБОЛИВАНИЯ.
Подготовка больных к операции и анестезии. Методы проводниковой анестезии. Выбор метода обезболивания.
Анестезиология и реаниматология:понятие,цели,задачи.История развития анестезиологии и реаниматологии
Анестезиология и реаниматология—научно-практическая дисциплина, основными аспектами которой являются изучение и разработка методов обезболивания, механизмов наркоза, а также восстановления функций жизненно важных систем и органов.
Основная задача анестезиологии— защита пациента от операционной травмы и создание оптимальных условий для работы хирурга.
Реаниматология— раздел медицины, изучающий теорию и разрабатывающий методы восстановления жизненно важных функций организма после остановки дыхания и кровообращения, обеспечивающих искусственное замещение, управление и восстановление функций. Основная задача реаниматологии -лечение больных, находящихся в терминальном состоянии и клинической смерти (реанимация), и больных с тяжелыми нарушениями жизненно важных функций (интенсивная терапия).
Цель реаниматологии — обеспечение функций организма в критических состояниях, комплекс мероприятий по недопущению критического состояния и выведению из него.
История:
Цивилизация древнего Египта оставила самое старое письменное свидетельство о попытке применения обезболивания при хирургических вмешательствах, сообщается об использовании перед операцией мандрагоры, беладонны, опия, алкоголя, способных уменьшить чувство боли. С небольшими вариациями эти же препараты применялись в Древней Греции, Риме, Китае, Индии. В Египте и Сирии знали оглушение путем сдавливания сосудов шеи и применяли это при операциях обрезания.
Уэлс в 1844 г испытал действие закиси азота на себе. Он провел 15 успешных наркозов при удалении зубов.
Денём открытия наркоза считают 16 октября 1846 г, когда зубной врач — Томас Мортон — публично продемонстрировал наркоз эфиром при удалении опухоли челюсти и убедил присутствующих в том, что возможно безболезненное производство хирургических операций. Этот день считается днем анестезиолога.
7 февраля 1847 г. закись азота была использована в г. Москве Ф.И. Иноземцевым.
Пирогов — первым указал на отрицательные свойства наркоза, возможность тяжелых осложнений, необходимость знания клиники анестезии. В его трудах заключены идеи многих современных методов: эндотрахеального, внутривенного, ректального наркоза, спинальной анестезии.
В 1942 г. Гриффит и Джонсон применили метод «наркоз с мышечными релаксантами». Полное расслабление мышц потребовало искусственного замещения дыхания, для этого была применена ИВЛ. Таким образом, были положены основы современного многокомпонентного наркоза с ИВЛ.
Идея местной анестезии (обезболивание только места операции, без выключения сознания больного) была высказана В.К.Анрепом в 1880 г. После применения в 1881 г. кокаина для обезболивания при операции на глазу, местное обезболивание получило самое широкое распространение.
СССР: В 1956—1957 гг. в клиниках, руководимых Куприяновым и Бакулевым, была начата подготовка анестезиологов. В 1958 г. по инициативе Куприянова в Военно-медицинской академии им. Кирова была создана кафедра анестезиологии.
Попытки реанимации также проводились с древнейших времен. В письменных источниках 3000-5000 летней давности упоминается об успешном оживлении с помощью искусственного дыхания по типу «рот в рот». Асклепиад и Антилус рекомендовали трахеостомию.
В начале 16 века Парацельс предложил специальные меха для проведения искусственного дыхания методом вдувания.
В 1831 г. впервые успешно применили переливание солевых растворов при лечении холеры. В 1914 г.разработали методы стабилизации крови цитратом натрия переливание трупной крови, основание Богдановым в 1926 г. первого в мире института переливания крови, разработаны рациональные методы борьбы с гиповолемическим шоком.
В 1958 г. был восстановлен на научной основе способ дыхания «рот в рот» и «рот в нос».
Методы непрямого массажа сердца и электрическая дефибрилляция были обоснованы еще в 1939 г.
Показания для госпитализации и перевода больных в ОРИТ
Показания к госпитализации больных в реаниматологическое отделение:
— коматозные состояния (черепно-мозговая травма, острое нарушение мозгового кровообращения, диабетическая, печеночная комы, тиреотоксический криз и т.д.);
— судорожные состояния (эпилепсия, эклампсия, столбняки др.);
— отравления алкоголем, снотворными, седативными средствами, пестицидами, уксусной эссенцией, токсичными газами и парами и т.д.;
— острая дыхательная недостаточность (множественные переломы ребер, асфиксия, астматический статус, массивная пневмония, ателектаз легких, послеоперационное угнетение дыхания и др.);
— острая сердечно-сосудистая недостаточность (острый инфаркт миокарда, нарушения сердечного ритма, тромбоэмболия легочной артерии, отек легких, коллапс и др.);
— шок (травматический, геморрагический, анафилактический, септический и др.);
— острая почечная недостаточность;
— перитониты, сопровождающиеся тяжелым парезом желудочно-кишечного тракта, нарушениями водно-электролитного и белкового обмена, кислотно-основного состояния;
— нарушения в системе свертывания крови;
— тяжелое течение послеоперационного периода (операции на сердце, легких, крупных сосудах, ЦНС, органах брюшной полости, позвоночнике и др.);
— состояния после перенесенной клинической смерти (постреанимационная болезнь);
— тяжелые ожоги (при невозможности госпитализации в специальные центры), отморожения, радиационные поражения.
Сроки пребывания больных в отделении реанимации и интенсивной терапии зависят от времени, необходимого для стабилизации основных жизненно важных функций. Совершенно недопустимо рассматривать отделение реанимации и интенсивной терапии как место пребывания инкурабельных больных для освобождения других отделений от тяжелобольных, пациентов в безнадежном состоянии.
Перечень необходимых параметров мониторинга при плановых и экстренных операциях
Во время анестезии необходимо проводить мониторинг:
1.Оксигенации: (адекватная концентрация кислорода во вдыхаемой смеси и в крови во время анестезии).
· Цвет кожных покровов;
· Фракция кислорода на вдохе;
· Пульсоксиметрия (значение сатурации)
1. Вентиляции (адекватная вентиляция во время анестезии)
· экскурсия грудной клетки,
· состояние дыхательного мешка
· характер дыхательных шумов,
· мониторинг вдыхаемых и выдыхаемых газов
2. Кровообращения (адекватное кровообращение во время анестезии) Методы:
· пальпация пульса, аускультация сердца
· ЭКГ от начала анестезии до момента транспортировки из операционной.
· ЧСС, АД не реже 1 раза в 5 мин.
По показаниям: инвазивный мониторинг АД, измерение центрального венозного давления, показателей центральной гемодинамики
3. Температура тела контролируется с помощью:
-тимпанические датчики
-ректальные датчики
-назофарингеальные датчики
-пищеводные датчики
Диурез
5. Внутричерепное давление;
6. Церебральная оксиметрия;
Нейромышечный блок.
