Противопоказания для лазерного лечения катаракты
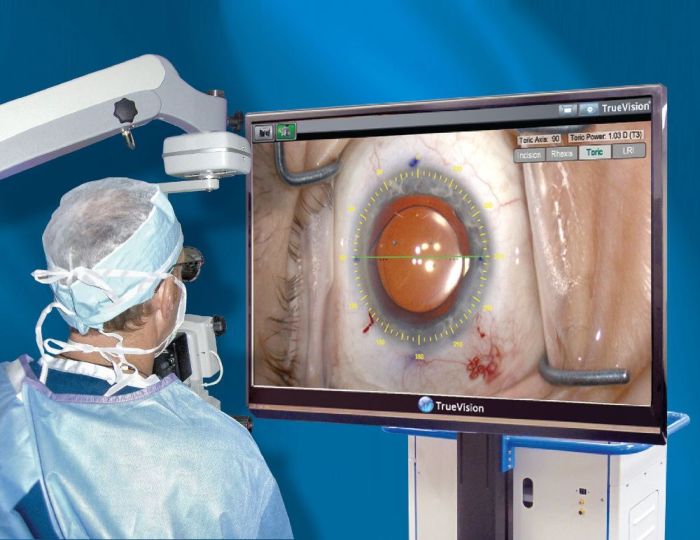
Катаракта — офтальмологическое заболевание, которое очень часто встречается в пожилом возрасте и характеризуется помутнением хрусталика. Несмотря на распространенность недуга, лекарственных средств, которые бы полностью устраняли причину и последствия его возникновения, пока не существует, поэтому единственным выходом остается операция, при которой хрусталик изымают, а на его место ставят искусственную интраокулярную линзу.
У этого метода достаточное количество противопоказаний, поэтому способов лечения заболеваний хирургическим путем становится все больше.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Общие сведения о хирургии катаракты
Катаракта на начальных этапах практически никак себя не проявляет, хотя именно в этот период у пациента есть возможность замедлить прогрессирование заболевания и избежать хирургического вмешательства. Со временем хрусталик мутнеет, приводя к образованию оптических явлений и стойкому снижению зрения.
Единственный способ вернуть зрение больному — полностью удалить помутневший хрусталик и заменить его на искусственный. Эта операция называется экстракция, и известная она еще с древнейших времен. Однако в прошлом удаление хрусталика было показано только тем, у кого он значительно помутнел. Сейчас операция проводится даже при средней степени заболевания, т.е. выжидать созревания катаракты не нужно.
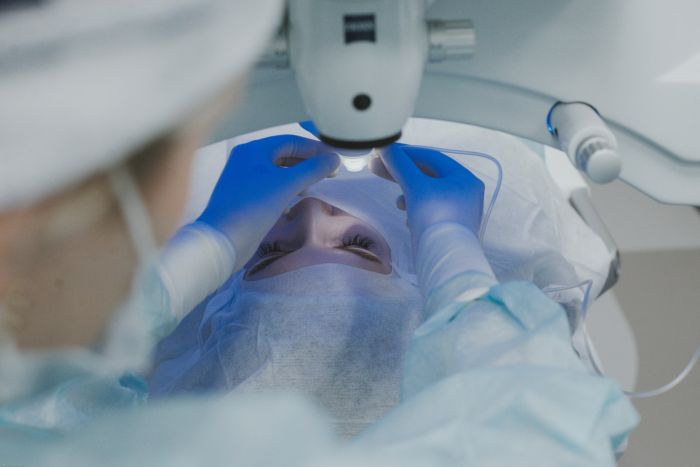
В последние десятилетия на смену хирургическому методу пришел микрохирургический — малоинвазивный, безболезненный способ, который не требует длительного периода восстановления и характеризуется меньшим риском осложнений.
Замена хрусталика при катаракте может быть показана по медицинским или профессионально-бытовым причинам. К профессионально-бытовым относят те, которые связаны с работой или деятельностью, требующими напряжения глаз (шитье, вождение автомобиля).
К медицинским показаниям относятся:
- перезрелая катаракта;
- набухающая катаракта;
- вывих или подвывих хрусталика;
- необходимость исследования глазного дна перед проведением лазерной операции или при других заболеваниях глаз;
- присоединение вторичной глаукомы.
При установлении необходимости хирургического вмешательства врач определяет подходящую методику и назначает дату операции, проведя предварительные исследования и подготовку.
Методики
Разнообразные методики замены хрусталика были созданы в связи с появлением нового оборудования (например, лазера), а так же для того, чтобы возможность избавиться от катаракты была у всех пациентов, в том числе — у тех, кому по каким-либо причинам стандартная операция противопоказана.
Лазерная факоэмульсификация
Самая современная и одна из самых распространенных в настоящее время методика, которую стали практиковать с середины 90-х годов. Сейчас по популярности она уступает только ультразвуковому методу, поскольку последний финансово доступнее для пожилых людей.
Лазерная факоэмульсификация проводится с использованием фемтосекундного лазера, который не повреждает здоровые ткани, а аккуратно расслаивает хрусталик. Это позволяет вернуть зрение людям, у которых хрусталик не чувствителен к ультразвуку, людям со сложной формой катаракты (сопряженной с глаукомой или подвывихом хрусталика), сократить длительность восстановительного периода и свести риск осложнений до минимального уровня.
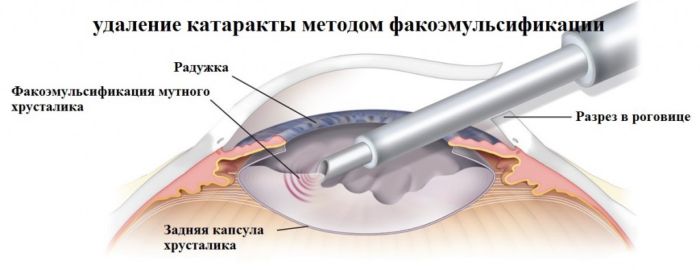
После бесконтактного лазерного воздействия хирург вставляет линзу на место поврежденного хрусталика, и уже через несколько часов пациент может идти домой. Зрение при этом возвращается моментально.
Ультразвуковая факоэмульсификация
Ультразвуковая факоэмульсификация занимает промежуточное положение между стандартной хирургической процедурой и лазерным вмешательством. Ее можно проводить на любой стадии катаракты.
Ультразвуковой метод очень малотравматичен: после операции не остается рубцов, практически не возникает осложнений, реабилитационный период не превышает 2 месяцев. Через пару часов после завершения операции к человеку полностью восстанавливается зрение, если оно не было снижено из-за других заболеваний.

Процедура проводится в точности так же, как при лазерной факоэмульсификации. Разница лишь в том, что помутневший хрусталик удаляется не лазером, а ультразвуком. Эта операция намного дешевле, чем лазерная, но подходит не всем.
Экстракапсулярная экстракция
Экстракапсулярная экстракция (ЭЭК) — традиционный хирургический способ удаления хрусталика без капсулы, который отличается дешевизной, долгим и сложным реабилитационным периодом и накладыванием швов после процедуры.
Операция проводится под анестезией и обязательно с применением векорасширителя. Разрез проводится с помощью скальпеля, после чего хрусталик полностью изымают и вставляют на его место интраокулярную линзу. На место разреза накладывают шов, который и становится самым уязвимым местом глаза. При травмах, механическом воздействии и резких движениях он может повредиться.
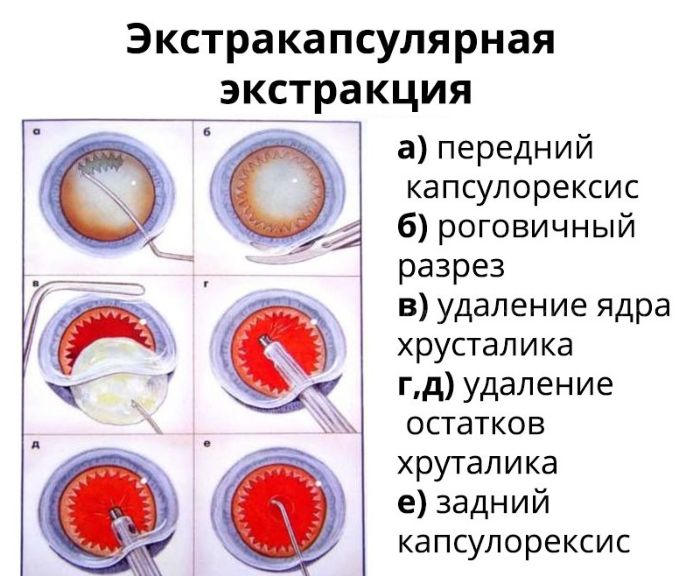
Так же рубец часто приводит к образованию послеоперационного астигматизма, т.е. снижению зрения. Заболевание может появиться из-за низкой квалификации врача, несоблюдения рекомендаций хирурга после операции или из-за индивидуальных особенностей, поэтому об этом пациента предупреждают заранее.
Интракапсулярная экстракция
При интракапсулярной экстракции врач осуществляет те же манипуляции, что и при экстракапсулярной, однако в этом случае хрусталик удаляется вместе с капсулой.
Такой подход исключает вероятность того, что поврежденные ткани окажутся в глубоких структурах глаза и приведут к повторному развитию катаракты. Но вероятность присоединения астигматизма при этой операции сохраняется.
Подготовка
Подготовка к любой операции осуществляется в несколько этапов. Иногда она может занимать до нескольких месяцев, поскольку офтальмологу необходимо убедиться, что у пациента нет противопоказаний со стороны всех систем органов.
Какие обследования необходимо пройти?
Перед назначением даты операции врач назначает ряд стандартных процедур:
- сдача крови на гепатит;
- сдача крови на сифилис;
- общий анализ крови (тромбоциты, фибриноген, уровень сахара и пр.);
- общий анализ мочи.
К инструментальным методам диагностики, необходимым перед проведением операции, относят:
- флюорографию;
- ЭКГ.
Также перед операцией нужно посетить терапевта и получить заключение о возможности хирургического (ультразвукового, лазерного) вмешательства. Обязательно выяснить об отсутствии противопоказаний со стороны других систем органов, поэтому потребуется консультация кардиолога, эндокринолога, ЛОРа, стоматолога, гинеколога и уролога (женщинам и мужчинам соответственно), анестезиолога.
За несколько дней до операции пациент получает индивидуальные рекомендации: об отмене приема лекарств, о питании накануне вмешательства и другие.
Кому нельзя делать процедуру?
Операция по удалению катаракты имеет ряд противопоказаний. Они бывают временные и постоянные. К временным относят те, которые предполагают откладывание операции на определенный срок. Это может быть ангина, цистит, кариес или беременность.
СПРАВКА. Постоянные (абсолютные) противопоказания делают невозможным удаление катаракты либо одним, либо всеми способами.
Возрастные ограничения
Многие клиники не проводят операции пациентам моложе 18 лет. Однако в некоторых случаях, если речь идет о значительной потере зрения, врачи решаются прооперировать пациента и в более раннем возрасте, предварительно заполучив разрешение родителей и проведя все необходимые обследования.
Хирургическое вмешательство в пожилом возрасте тоже ограничивается каждой клиникой, но, как правило, многие медицинские учреждения придерживаются возраста 65 лет. В этом возрасте у людей обычно уже присутствуют другие заболевания (сахарный диабет, патологии сердечно-сосудистой системы), поэтому наркоз нанесет слишком сильный урон и может быть опасен.
Ультразвуковое и лазерное вмешательство возможны в любом возрасте от 18 лет.
Заболевания сердца
Перед операцией все пациенты должны посетить кардиолога, чтобы убедиться в нормальной работе сердца. При некоторых хронических заболеваниях (при сердечной недостаточности в частности), а так же в течение 6 месяцев после перенесенного инсульта или инфаркта операцию по удалению катаракты не проводят.
Заболевания глаз
Основные противопоказания связаны с офтальмологическими заболеваниями. Операцию не проводят при:
- инфекционных поражениях глаз (конъюнктивит, воспаление сосудистой оболочки или радужки);
- декомпенсированной глаукоме (показатели внутриглазного давления превышают норму);
- отсутствии светоощущения.
Инфекционные заболевания нужно будет сначала полностью вылечить, и уже после этого можно проводить обследование для последующей операции по удалению катаракты. В остальных случаях операция абсолютно противопоказана, поскольку вероятность развития осложнений очень высока, а терапевтический эффект не превосходит возможные негативные последствия.
Сахарный диабет
Течение катаракты при сахарном диабете особенное.
Во-первых, заболевание развивается стремительно, поэтому оперативное вмешательство, с одной стороны, необходимо осуществить незамедлительно.
Во-вторых, у диабетиков часто развивается сопутствующее поражение сетчатки, а его отсутствие не говорит о том, что его никогда не будет. Зачастую у больных сахарным диабетом после операции по удалению катаракты развивается диабетическое поражение сетчатки.
Несмотря на все это, операция по удалению катаракты у людей с сахарным диабетом проводится только в том случае, если уровень сахара в крови стабилен и держится на одном уровне.
Сахарный диабет не является абсолютным противопоказанием к оперативному вмешательству, однако к пациентам с этим диагнозам предъявляются особые требования. Если удается достичь стабильного уровня сахара в крови, можно проводить операцию, в ходе которой обязательно нужно следить за этим показателем.
Кроме того, при сахарном диабете более успешных результатов можно достичь, если провести операцию на ранней стадии катаракты.
Результат процедуры
В результате процедуры, проведенной ультразвуковым или лазерным методом, полностью восстанавливается зрение уже через несколько часов после операции. Вероятность развития осложнений при этом минимальна.
При традиционных хирургических методах восстановительный период может длиться до 3 месяцев, в течение которых пациенту нужно соблюдать ряд ограничений, постоянно посещать офтальмолога и не бояться, если зрение не восстановилось полностью. Если реабилитация проходит, как нужно, примерно через 3 месяца рубец перестанет препятствовать нормальному зрению и оно вернется.
Мнение эксперта
Данилова Елена Федоровна
Врач-офтальмолог высшей квалификационной категории, доктор медицинских наук. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей.
Однако нужно понимать, что любой метод удаления катаракты возвращает только то зрение, которое было утеряно в результате катаракты. Например, если у пациента была близорукость и он носил очки с оптической силой 2 диоптрии, но потом развилась катаракта и он практически полностью лишился зрения, после операции его зрение будет не 100%-ным, а иметь значение -2. При операции замещается лишь хрусталик, но другие структуры глаза (сетчатка, например) не затрагиваются.
Вероятность повторного развития катаракты наиболее высока при ЭЭК. Поврежденные ткани хрусталика из глубоких слоев тканей глаза могут начать разрастаться и препятствовать прохождению световых лучей сквозь линзу. В этом случае может быть назначена повторная процедура, но уже по методике ИЭК, т.е. с полным удалением капсулы.
Полезное видео
Операция при катаракте: показания, противопоказания, возраст:
Заключение
Катаракта относится к распространенным офтальмологическим заболеваниям, которые встречаются преимущественно в пожилом возрасте. Консервативными методами вылечить пациента нельзя: пока фармацевтика дает лишь возможность частично замедлить помутнение хрусталика.
Хирургия дает возможность заменить помутневший хрусталик на искусственную интраокулярную линзу 4-мя способами, начиная традиционными и заканчивая современными методами с применением лазера или ультразвука.
У каждой методики есть свои противопоказания, которые необходимо выявить на этапе подготовке к операции заблаговременно. При наличии противопоказаний операция либо откладывается, либо заменяется другим методом, либо не проводится вообще, и тогда один глаз «выключается» из зрительного процесса.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.

Лазерная терапия
Лазерное лечение катаракты является самым высокотехнологичным и быстрым методом удаления катаракты. Данный способ лечения уже успел зарекомендовать себя с хорошей стороны, поэтому он используется во всех современных больницах.
Данная техника проведения оперативного вмешательства является безболезненной. Сейчас пациенту не нужно долго ждать, когда до него дойдет очередь. В общей сложности процесс длится 10-15 минут без механических инструментов, а только при помощи фемтосекундного лазера.
Этапы проведения лазерной операции
Техника проведения лазерного хирургического вмешательства очень проста.
- Сначала пациенту в глаза закапывают анестезию.
- После этого хирург делает микроразрез.
- Затем в этот разрез вставляют специальный наконечник, от которого и поступает ультразвук. При помощи этого приспособления хрусталик выводится из глаза. На его место ставят искусственную линзу. Она очень гибкая и попадает в сложенном состоянии, а уже на месте хрусталика самостоятельно разворачивается и фиксируется.
- После проделанной операции хирург герметизирует сам микроразрез без швов.
И все — зрение восстановлено!
Ознакомьтесь с видео анимацией о лазерной терапии:
Плюсы и минусы лазерной терапии

Схема лазерной терапии
После того как внедрили лазерную технику, проводить операции стало намного легче. Такое лечение катаракты спасло многих людей от полной слепоты. Но многих интересует, какие плюсы и минусы имеет лазеротерапия.
Какие положительные стороны?
К положительным характеристикам данного способа лечения относятся:
- Высокоточное проведение операции. Благодаря лазеру сверхточность на всех этапах хирургического вмешательства обеспечена.
- Быстрое восстановление после хирургического вмешательства. Уже после завершения операции пациент начнет видеть лучше. Спустя несколько дней зрение полностью восстановиться.
- Минимальное воздействие на глаза. Ультразвук минимально воздействует на всю структуру глаза и тем самым можно избежать отека роговицы после операции.
- Быстрая реабилитация. Не нужно оставаться в больнице после оперативного лечения. Пациент сразу же может идти домой.
- Минимум осложнений в сравнении с хирургическим вмешательством.
- Стабильный предсказуемый результат. Накануне операции хирург-офтальмолог дает обещание пациенту и на 99,8 % прогноз совпадает с результатом.
Какие есть недостатки лечения лазером?
А вот что касается недостатков, то у этой хирургической процедуры их нет. Очень редко могут возникнуть только осложнения. И то, если врач считает, что риск получить осложнения велик, то процедура откладывается на некоторое время. Так как нужно изначально уменьшить риск получения осложнений, а потом проводить лечение катаракты при помощи лазером.
Есть ли противопоказания?
Важно: Лечение катаракты лазером можно сделать в любом возрасте и при любой стадии заболевания, только если у пациента нет противопоказаний.
К ним относится:
- помутненная роговица;
- узкая передняя камера глаза и другие особенности;
- набухающая катаракта;
- онкологическое заболевание возле глаз;
- инфекционное заболевание.
Детальнее читайте в статье: Какие противопоказания к операции катаракта глаза?
Также не рекомендуется делать операцию пациентам, у которых есть сахарный диабет, хронические заболевания, болезнь сердца. С наличием одного из вышеперечисленных заболеваний нужно обязательно консультироваться с врачом, можно больному делать операцию или нет. Так как они могут повлиять на ход операции и на процесс реабилитации.
Лечение вторичной катаракты также проходит при помощи лазера. Противопоказания к этой операции такие же, как и при лечении первичной формы.
Каких необходимо придерживаться рекомендаций в период реабилитации?
После оперативного вмешательства пациенту необходимо соблюдать рекомендации врача для того, чтобы восстановление прошло быстро и безболезненно после. Все предложенные рекомендации являются общепринятыми и подходят большинству пациентов. Но если у больного процесс заживления неклассический, врач разрабатывает индивидуальную схему на период реабилитации.
Первые два дня после операции нужно носить повязку. Она будет служить больному преградой от попадания солнечных лучей и пыли. В свою очередь, это поможет избежать осложнений после удаления катаракты.

Стерильная повязка
Также следует соблюдать постельный режим. Не рекомендуется спать на животе и оперированной стороне. Если во время сна человек неосознанно повернулся на нежелательную сторону, то ничего страшного не произойдет.
Во время умывания стоит избегать попадания мыла и воды в прооперированный глаз. Если нужно помыть голову, то ее следует наклонить назад. В том случае, если вода или мыльный раствор попал в глаз, то его следует промыть водным раствором с добавления фурацилина или левомицетина.
Для того, чтобы глаз быстро зажил и в него не попала инфекция, врач после удаления катаракты прописывает глазные капли. Их необходимо закапывать по убывающей схеме:
- в первую неделю нужно капать 4 раза в день,
- во вторую — 3 раза и т.д.
Лучше всего это делать в положении лежа на спине. Глазные капли следует капать в нижнее веко, а потом закрывать глаза.
Какими каплями лечится катаракта без оперативного вмешательства читайте в этой статье.
Какие могут возникнуть осложнения после лечения лазером?
Осложнения могут возникнуть как во время хирургического вмешательства, так и после него. Но они случаются крайне редко.
Тем не менее необходимо знать, что может произойти после операции:
- повышение внутриглазного давления (о норме ВГД здесь);
- воспалительные глазные реакции;
- вторичная катаракта (ссылка на статью о ее лечении приведена выше);
- отслойка сетчатки;
- кровоизлияние в переднюю камеру;
- смещение искусственного хрусталика.
При любом дискомфорте в прооперированном глазу необходимо сразу обратиться к врачу. Он поможет устранить его и при необходимости назначит индивидуальный курс реабилитации.
Важно: Если вовремя не обратиться к хирургу, можно получить не только вторичную катаракту, но и лишиться зрения полностью.
Не стоит запускать свое здоровье. Ежегодно необходимо проходить плановый осмотр у офтальмолога, так как осложнения могут начаться спустя даже несколько лет. Врач сможет обнаружить их на начальном этапе и быстро устранить. Иначе необходимо будет осуществить лечение вторичной катаракты при помощи лазера или прибегнуть к хирургии.
Клиники, где можно сделать операцию катаракты:
- Москва;
- Санкт-Петербург.
