Противопоказания для лоскутной операции
Лоскутная операция — самый распространенный вид хирургического вмешательства в стоматологии. Лоскутные операции представляют собой нанесение вертикальных разрезов на десны, в результате чего образуется лоскут, который открывает поверхность корневой системы.
Содержание статьи:
- Показания к проведению лоскутной операции
- Противопоказания к проведению лоскутной операции
- Ход проведения лоскутной операции
- После проведения лоскутной операции
Данные оперативные вмешательства классифицируются на две категории:
- расщепленные (операция проводится на соединительных тканях и эпителиях);
- полные (иссекается эпителий, надкостница и соединительные ткани).
Показания к проведению лоскутной операции
Показаниями к проведению лоскутной операции в стоматологии являются заболевания полости рта. Перечень их включает в себя:
- поддесневые отложения;
- тяжелые степени пародонтита;
- повышенная подвижность зубов;
- глубокие пародонтальные карманы;
- истончение десны;
- патологии прорезывания зубов мудрости, сопутствующее смещение зубного ряда;
- поражения костной ткани;
- воспаленная грануляционная ткань под деснами.
Противопоказания к проведению лоскутной операции
Противопоказаниями к проведению лоскутной операции в стоматологии являются не только заболевания полости рта, но и патологии органов других систем. В первом случае список запрещенных факторов составляют:
- маленькая область прикрепления десны;
- наличие ложных карманов в деснах (перед лоскутной операцией их необходимо удалить);
- дефекты костной ткани.
В случае соматических заболеваний список составляют нарушения свертываемости крови, патологии сердечнососудистой системы, врожденные патологии сердца, установленный искусственный сердечный клапан, нарушения иммунной системы, циррозы печени, наличие в организме острых воспалительных процессов и инфекционных очагов. Онкологические новообразования канцерогенного характера также делают проведение операции невозможным.
Ход проведения лоскутной операции
Перед проведением лоскутной операции, несмотря на выбранную специалистом методику, обязательно должна быть проведена профессиональная чистка полости рта. Нередко проводится противовоспалительная терапия с приемом витаминных комплексов и иммуномодуляторов.
Процедура может быть проведена по нескольким методикам. Самые распространенные из них — это:
- Метод коронарно-смещенного лоскута, подразумевающий произведение двух параллельных разрезов и одного скошенного, который соединяет их между собой. Обнаженные корни обрабатывают, затем закрывают лоскутом и накладывают швы. Положение лоскута — на 1мм выше шейки корня. Метод может быть использован при толщине лоскута не менее 1,5мм и зоне прикрепления десны от 5мм. Используется местная анестезия.
- Методика «лоскута на ножке» (латерального) также использует местную анестезию. Проводится при необходимости закрытия отдельных оголенных небольших участков. Лоскут вырезают в виде буквы «V», а затем разбивают на слои. При наложении швов должны быть использованы нерассасывающиеся нити. На рану накладывается повязка, которую можно снять уже через неделю.
После проведения лоскутной операции
После лоскутной операции могут возникнуть некоторые осложнения. Это отеки, повышение чувствительности зубов. Нередко возникает общая интоксикация организма. Для облегчения пост-операционных осложнений пациенту требуется соблюдать некоторые требования:
- на 2 месяца после операции необходимо отказаться от курения;
- в течение первой недели отказаться от приема твердой, чрезмерно горячей пищи и напитков;
- положение головы во сне должно быть приподнятым;
- на время реабилитации использовать щетку с мягкой щетиной.
Лоскутные операции активно распространены в стоматологических клиниках Москвы. Узнать более подробную информацию, в том числе и цену процедуры, вы можете на нашем сайте.
Дата:
29.11.2010 17:00:00
Автор: О. Роо
Лоскутными операциями называют операции по кюретажу — удалению содержимого десневых карманов посредством скальпеля (или пародонтологического ножа). Лоскутная операция на деснах подразумевает иссечение внутренней стороны стенки десневого кармана, после чего остальную часть десны располагают на поверхности корней и в промежутках между ними. Благодаря этому после операции появляется новое крепление.
Просмотров: 10346

Лоскутные операции проводят в двух случаях. Во-первых, когда присутствуют небольшие и средние карманы (менее 5 мм) и область кератинизированной десны достаточной толщины и ширины. А во-вторых, лоскутная операция в стоматологии показана при наличии фронтального отдела, в котором необходимо сохранить эстетичный вид и при этом сгладить поверхность корня (для чего он должен оставаться доступным).
Существуют также некоторые противопоказания к проведению лоскутных операций, среди которых:
- слишком маленькая область прикрепленной кератинизированной десны;
- присутствие ложных карманов, которые предварительно необходимо удалить;
- присутствие каких-либо дефектов костной ткани, их необходимо исправить до того, как будет проведена лоскутная операция на деснах.
Основной задачей лоскутных операций является уменьшение существующих десневых карманов благодаря новому креплению к зубу (созданному в ходе операции). Операция может повлечь за собой некоторое «убывание» десны, но имеющийся опыт свидетельствует о большой вероятности возникновения коронального крепления тканей десны.
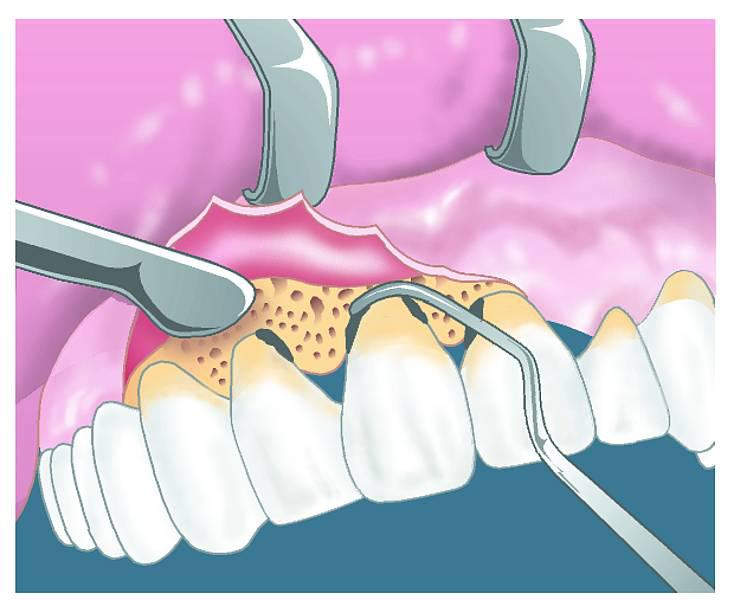
Перед началом лоскутной операции необходимо провести процедуру очищения поверхности зубов от налета. Далее проводится обезболивание и скошенный разрез от края десны до гребня альвеолярной кости. Далее разрез делается с обеих сторон десны интерпроксимально, но так, чтобы межзубные сосочки остались максимально целыми. Необходимо иссечь внутреннюю поверхность десневой стенки вокруг всего зуба.
Затем проводится еще один разрез от основания десневого кармана до гребня альвеолярной кости, и иссеченная ткань устраняется посредством кюреты. Полностью извлекается цемент, соприкасавшийся с содержимым десневого кармана, так как он содержит токсические вещества. Поверхность зубного корня должна быть очищена от разного рода отложений (налета и зубного камня). Однако не нужно устранять соединительные волокна, прикрепленные на 2 мм корональнее гребня кости: они отвечают за биологическую ширину. Вся область хирургического вмешательства промывается водой или физраствором, после чего удаляются остатки зубных отложений и сгустков крови.
Затем необходимо сопоставить края разреза, и если это оказывается невозможно сделать без определенного натяжения, делается реконтурировка кости. В промежутках между зубами накладываются швы. Далее с помощью марли, смоченной в физрастворе, необходимо в течение
23 минут
надавливать на лоскуты с обеих сторон десны, чтобы сгусток крови под лоскутом был минимальным.
В заключение операции на зону хирургического вмешательства накладывается пародонтологическая повязка, но так, чтобы она не оказалась между поверхностью зуба и лоскутами. Повязка извлекается по истечении
710 дней,
швы удаляются, поверхность зубной эмали полируется.
Лоскутная операция в стоматологии тесто связана с гигиеной полости рта. Область оперативного вмешательства впоследствии должна чиститься с максимальной осторожностью и одновременно с особой тщательностью. Необходимо применение зубной нити и методики вращения зубной щетки. В течение первого месяца после операции нужно еженедельно проводить полировку зубной эмали. То, насколько результативной окажется проведенная операция, зависит от того, какой будет гигиена в течение месяца после хирургического вмешательства.
Болезни пародонта занимают первое место среди других воспалительных заболеваний полости рта. Вопросы лечения пародонтита актуальны и в настоящее время. Так как в большинстве случаев воспалительный процесс обнаруживается уже в тяжелой стадии течения, стоматологи прибегают к проведению лоскутной операции.
Как проводится лоскутная операция на десне при пародонтите, и какие могут быть показания к хирургическому лечению?
Что такое лоскутная операция на десне в стоматологии
Лоскутной операцией называется комплекс действий, при выполнении которых удаляются излишние воспаленные ткани десен, либо же пересаживается слизистая оболочка с мягкого неба. Как показывает опыт, 2-ой вид лечения проводится чаще, нежели первый. Как правило, лоскутная пластика десен проводится в поликлинических условиях хирургом-пародонтологом.
К целям хирургического лечения пародонтита относятся:
- Получение доступа к зубным корням и периодонтальным участкам.
- Очищение мягких тканей от зубного налета и гнойного экссудата.
- Уменьшение глубины пародонтальных карманов.
- Создание физиологически нормального десневого края.
- Создание условий для прикрепления пародонта к тканям зуба.
Стоимость проведения лоскутной пластики десен зависит от объема вмешательства, сложности операции и использовании остеопластических материалов. Цена операционного лечения пародонтита в Москве варьируется от 5500 до 16 тысяч рублей.
Показания и противопоказания к проведению лоскутной операции
Лоскутная операция на десне необходима в следующих случаях:
- глубокие (более 5 мм) пародонтальные карманы;
- тяжелая стадия пародонтита, не поддающаяся медикаментозному лечению;
- кровоточивость десен от всех видов раздражителей;
- оголение корня больше чем на 1/3 его длины;
- 2 или 3-я степень подвижности зубов;
- гноетечение;
- потеря зубов;
- деструктивные изменения в надкостнице;
- необходимость в изменении зубодесневого прикрепления и десневого края перед протезированием или имплантацией.
К противопоказаниям проведения пластики десны относятся:
- воспалительные болезни полости рта острого течения;
- неудовлетворительная гигиена полости рта;
- кариозные поражения и их осложнения;
- патологическая скученность зубов и неправильный прикус;
- деструктивные изменения в костной ткани.
Лоскутная пластика десны также запрещена в следующих случаях:
- ослабление иммунной системы;
- вирусные и бактериальные заболевания в организме;
- сахарный диабет;
- атеросклероз;
- плохая свертываемость крови;
- сердечная, легочная и печеночная недостаточность;
- цирроз печени;
- астма;
- онкология.
Подготовительный этап
Лоскутная операция при пародонтите требует комплексной подготовки. Для выявления стоматологических заболеваний, аллергических реакций на анестетические вещества и серьезных соматических патологий пациенту назначается ряд обследований:
- рентгеновский прицельный снимок или ортопантомограмма;
- гигиенические индексы (PMA, Шиллера — Писарева, CPITN);
- общий анализ крови и мочи;
- анализ на определение группы крови и резуса фактора;
- аллергопробы на анестетики.
После диагностического обследования ротовая полость подготавливается к хирургическому лечению. Стоматологами проводятся:
- лечение кариеса и его осложнений;
- удаление разрушенных корней;
- профессиональная чистка зубов, предусматривающая удаление над- и поддесневых зубных отложений;
- лечение заболеваний слизистой оболочки рта бактериального, вирусного или грибкового характера.
Перед лоскутным лечением пародонтита стоматологи рекомендуют отказаться от алкоголя и табакокурения. Как правило, подготовительный этап длится не более 10 дней.
Техника выполнения и этапы лоскутной операции на десне
Существует несколько техник выполнения лоскутной операции при пародонтите:
- Коронарное смещение лоскута.
Является одной из самых технически простых лоскутных операций. Цель метода заключается в устранении рецессии и создании ровного десневого края. Лоскут изготавливается из собственного пародонта и подшивается в пришеечной области зуба, закрывая при этом область нехватки десны.
- Небный лоскут.
Проводится с целью закрытия оголенных корней и устранения подвижности зубов при пародонтите. В ходе лоскутной операции используется слизистая оболочка с мягкого неба.
- Техника латерального лоскута.
Такое лечение десен используется при оголении корня в области 1–2 зубов. В качестве лоскута используется собственная десневая ткань.
Существуют и другие хирургические методы лечения пародонтита, но 3 вышеперечисленные техники имеют наибольшую популярность из-за высокой эффективности лечения. Метод лечения пародонтита десен выбирается стоматологом исходя из клинического случая и симптоматики воспаления.
Ход лоскутной операции при пародонтите включает следующие действия стоматолога-хирурга:
- Область десны обрабатывается антисептическими веществами.
- Проводится местная анестезия.
- Создается лоскут из собственной десны после выполнения двух вертикальных надрезов.
- Корни зубов очищаются от бактериального налета и минерализованных отложений.
- Проводится кюретаж, в процессе которого удаляются остатки крови и гнойный экссудат.
- Восполняется недостаток костной ткани с помощью костнопластического материала (при необходимости).
- Края десневого лоскута натягиваются к пришеечной области зубов и сшиваются между собой в межзубных промежутках.
После лоскутной пластики десен на раневую поверхность накладывается лечебная повязка. Пациенту даются рекомендации по уходу за полостью рта в послеоперационный период.
На 10–14-й день снимают швы и назначают дополнительный стоматологический осмотр через 21 день после хирургического вмешательства.
Прогноз после лоскутной операции
При грамотном проведении лоскутной операции и соблюдении пациентом рекомендаций лечащего врача предполагается благоприятный прогноз лечения пародонтита. Глубина пародонтальных карманов уменьшается до нормальных размеров, ликвидируется патологическая подвижность зубов, край десны становится ровным и прилегает плотно к шейке зуба.
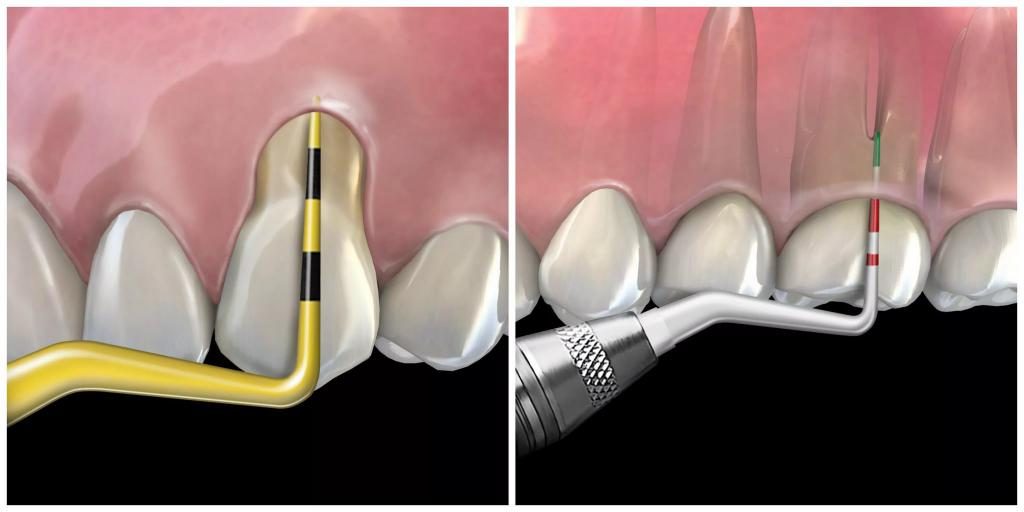 Уменьшение глубины пародонтальных карманов
Уменьшение глубины пародонтальных карманов
При ослаблении местного иммунитета, несоблюдении гигиенических правил и развитии вторичной инфекции возможно развитие осложнений.
Возможные осложнения во время и после операции
После операционного лечения пародонтита возможно развитие осложнений. Из стоматологического опыта описаны следующие факты о последствиях лоскутной пластики десен:
- чрезмерная кровоточивость десен в первые 2–3 дня после лечения;
- отек в области шва;
- изменение конфигурации лица;
- боль в течение нескольких дней;
- гноетечение, возникшее при несоблюдении врачам антисептических правил;
- отторжение материала, используемого для наращивания костной ткани;
- затруднение в открытии рта и пережевывании пищи;
- повышение температуры тела до 38 градусов.
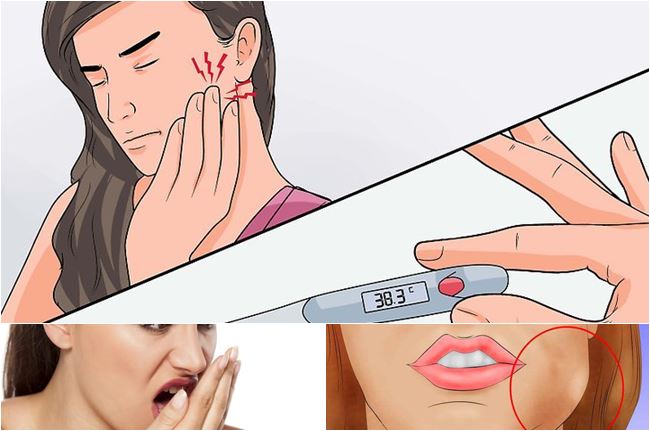
В норме осложнения проходят на 3–5-й день реабилитации. Любые отклонения от нормы становятся поводом для дополнительного визита к лечащему врачу.
Уход в послеоперационном периоде, рекомендации пародонтолога
От качества ухода за деснами в послеоперационный период зависит длительность реабилитации и здоровье всей полости рта. Пародонтолагами рекомендуется соблюдение некоторых правил, обуславливающих быстрое заживление ран и предотвращение осложнений.
- Чистка зубов должна проводиться 2 раза в день с помощью зубной щетки мягкой степени жесткости и пасты, содержащей витамины и растительные добавки.
- Для очищения межзубных промежутков используются зубные нити или ирригатор с малой мощностью подачи струи.
- С целью устранения воспаления и уничтожения возбудителей пародонтита проводятся внутриротовые ванночки с антисептическими растворами («Мирамистин», 0,05% раствор хлоргексидина).
- Для улучшения регенерации десны следует полоскать рот травяными настоями ромашки, коры дуба, календулы, и мяты 3 раза в день.
- Для обезболивания назначаются анальгетики для внутреннего применения: «Анальгин», «Кетанов», «Пенталгин», «Ибупрофен».
Для лечения и предотвращения инфекции в полости рта назначаются антибиотики. Курс и дозировка препаратов устанавливается врачом.
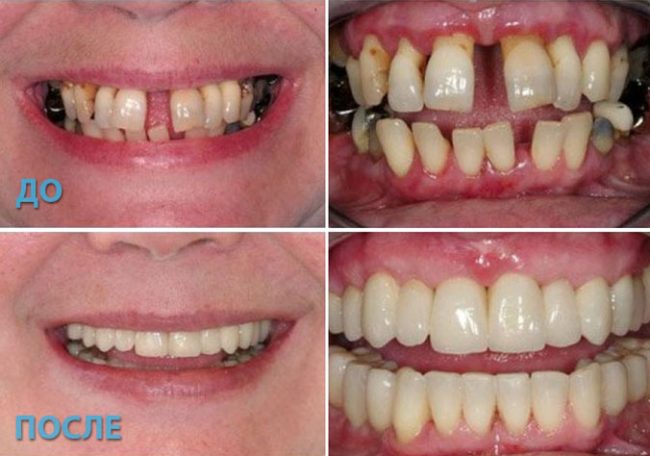
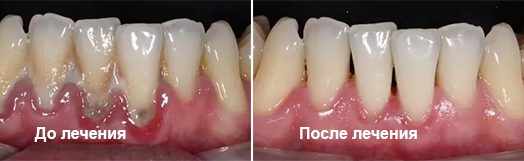
Фото до и после
Полное заживление тканей происходит на 21 день после выполнения лоскутной пластики десен. Цвет десны имеет бледно-розовый оттенок, десневой край плотно прилегает к поверхности зуба, а десневая улыбка выглядит ровной и эстетически нормальной.
Список литературы
- Мюллер Х.П. – Пародонтология, Львов: ГалДент, 2004.
- Курякина И. В., Кутепова Т. Ф. — Заболевания, пародонта, Н. Новгород: НГМД, 2000.
- Цепов Л.М., Каманин Е.И., Морозов В.Г. — Пародонтит: проблемы комплексной терапии, Смоленск, 1992.
- Боровский Е.В. — Клиническая эндодонтия, М.: АО Стоматология, 2003.
- Laura Mitchell — An Introduction to Orthodontics — Oxford University Press, USA — 2007
- Афанасьев В.В. — Хирургическая стоматология: учебник, М.: Гэотар— Медиа, 2011
- Тарченко А.И. – Фармакотерапия в стоматологии, Киев, 1986.
- Л. В. Харьков, Л. Н. Яковенко — Справочник хирурга-стоматолога : диагностика, клиника, принципы хирургического и медикаментозного лечения (у детей и взрослых), М. : Книга плюс, 2008.
Показания к гингивопластике
Методы хирургической стоматологии имеют огромное значение для качественного современного лечения болезней пародонта. Ввиду того, что ведущим симптомом большинства таких заболеваний являются патологические пародонтальные карманы, появляется необходимость хирургического вмешательства, в том числе, лоскутной операции на десне.
Методика проведения
Лоскутная операция в стоматологии представляет собой вид хирургического вмешательства, применяющегося при лечении заболеваний пародонта в том случае, если другие методы не дают положительного эффекта. Название данной манипуляции дал способ её проведения, при надрезе десны, который проходит под местной анестезией, образуется лоскут, открывающий доступ к бактериальным отложениям в пародонтальном кармане. Корни чистятся и полируются, удаляется бактериальный налет и десенный лоскут вшивают обратно.
Цель проведения лоскутной операции – получить доступ к корням зуба и более глубоким участкам десны для уменьшения десенных карманов и обеспечения их плотного прилегания к зубной поверхности.
Дополнительная подготовка
Для больных с хронической формой заболевания назначаются дополнительные подготовительные процедуры. При выявлении особых показаний стоматолог назначает пациенту предварительную подготовку к операции – премедикацию. Она включает в себя использование специализированных противотревожных медикаментов и подготовку больного к введению обезболивающих лекарств.
Дополнительные процедуры при проведении лоскутной операции помогают предотвратить возможные осложнения, различные аллергические реакции при повышенной чувствительности к некоторым лекарственным средствам. Также такая терапия подготавливает человека в психоэмоциональном плане: устраняется эмоциональное напряжение, стрессы, страх и чувство тревоги, а также вагусные проявлений. По прошествии некоторого времени (чаще всего 7 дней) после всех подготовительных процедур назначается проведение самой лоскутной операции.
Показания и противопоказания
Лоскутная операция на десне показана при наличии у пациента следующих проблем:
- глубокие (более 5 мм) пародонтальные карманы;
- десна воспалены, высокая степень отечности;
- пародонтит II стадии и выше;
- пародонтоз;
- аномалии в строении зубов;
- повышенная кровоточивость зубов и также их подвижность, вызывающая деформацию и смещение всего ряда;
- фиброзные отложения;
- сильная истонченность или утрата десенной ткани;
- разрушенная челюстная кость;
- оголенная шейка зуба.
Операция обеспечивает возможность закрытия костных ран, удаления очагов бактериальной инфекции, снятия воспалений, восстановление разрушенных десен и пораженных тканей.
Виды противопоказаний
Врачи-стоматологи подразделяют все противопоказания на относительные (вмешательство может неблагоприятно повлиять на здоровья пациента или может быть проведено под постоянным контролем лечащего врача) и абсолютные (манипуляция запрещена из-за риска появления последствий, которые будут угрожать жизни и здоровью пациента).
Временные противопоказания:
- наличие заболеваний простудного или вирусного характера;
- недостаточная гигиена полости рта;
- неправильный прикус;
- патология смыкания зубных рядов (травматологическая окклюзия);
- деструктивные процессы в костной ткани.
Пройдя назначенный врачом курс лечения и устранив выше перечисленные проблемы, пациент может получить разрешение на проведение процедуры.
Абсолютные противопоказания:
- ослабленный иммунитет;
- открытая форма туберкулеза;
- онкология;
- болезни сердца и системы кровообращения;
- нарушенная функция почек;
- цирроз печени в любой стадии;
- гипертония;
- сахарный диабет;
- значительные разрушения ткани в зубной коронке;
- искусственные клапаны или суставы в теле пациента;
- деформированные альвеолярные отростки.
Причины возникновения воспалительных заболеваний полости рта
Причиной появления воспалительных заболеваний тканей, окружающих зубы, таких как: гингивит и пародонтит, – чаще всего становится мягкий зубной налет. Он накапливается при недостаточном уходе за полостью рта в пародонтальных карманах и вызывает образование зубного камня. Последствиями таких заболеваний, как пародонтит или гингивит, становится расшатывание и потеря зубов.
В зубных отложениях развиваются болезнетворные бактерии, которые и вызывают воспалительные заболевания. Если глубина десневых карманов превышает 5-6 мм, то попытка очистить апикальную область без разрезов бесполезна. Это практически невозможно из-за того, что врач не может полностью удалить все инфицированные ткани и грануляции, так как у него нет достаточного обзора. Операция с применением лоскутной технологии по удалению содержимого и сокращению пародонтальных карманов решает эту проблему.
Подготовительный этап
Стоматолог тщательно осматривает полость рта и дает предварительные рекомендации. Осмотр может проводиться как визуально, так инструментально, например, для того чтобы в полной мере оценить состояние костной ткани и корневой системы, назначается рентгенография. Затем собираются все данные об истории заболеваний человека, ему объясняется как будет проходить лечение и к каким результатам оно приведет.
Для того чтобы исключить возможные противопоказания пациент проходит полное обследование организма у профильных специалистов (предусматривает визит к терапевту, кардиологу, неврологу, при необходимости к аллергологу, иммунологу или инфекционисту) и сдает необходимые анализы:
- общий анализ мочи (ОАМ);
- биохимический и клинический анализ крови;
- анализ на сифилис, ВИЧ, гепатит С и В.
Для пациентов женского пола необходимо гормональное исследование крови (анализы на определение ТТГ, экстрадиола, свободного Т4 и Т3, парогормона).
Получив и обработав результаты, при отсутствии противопоказаний либо после их устранения, врач назначает курс подготовительных мероприятий, пациента ждет:
- Полная санация полости рта: профессиональная чистка зубов с удалением бактериального налета и зубного камня, лечение кариеса, исправление прикуса и окклюзии, удаление элементов, неподдающихся лечению.
- Применение противовоспалительных препаратов в случае обнаружения очагов инфекции.
- Общеукрепляющий витаминный курс для повышения защитных функций организма.
- Закрепление (иммобилизация) подвижных зубов.
Дополнительные процедуры
Для пациентов с хроническими заболеваниями проводятся дополнительные процедуры. В случае обнаружения особых показаний назначается предварительная подготовка к проведению процедуры – премедикация. Она предусматривает применение специальных противотревожных препаратов и готовит организм пациента к предстоящему введению обезболивающих препаратов.
Это предупреждает развитие осложнений, различных аллергических реакций, делает саму процедуру более комфортной в психоэмоциональном плане: ликвидируется психоэмоциональное напряжение, предупреждаются вагусные проявления, купируются страх и тревожность, уравновешивается нейровегетативное состояние. По истечению определенного срока (обычно это одна неделя) после окончания всех предварительных манипуляций назначается проведение самой операции.
Комплексная подготовка
После получения всех результатов анализов, при отсутствии основных противопоказаний либо после избавления от них, специалист назначает комплексную подготовку к лоскутной операции на десны. В нее будут входить:
- полная санация ротовой полости: чистка зубов с последующим устранением бактериологического налета и камня на зубах, устранение кариеса, улучшение прикуса, окклюзии, устранение компонентов, которые не поддаются терапевтическим методикам;
- использование противовоспалительные лекарств при выявлении очага инфекции во рту;
- назначение курса приема витаминных комплексов, помогающих повысить защитные функции организма;
- фиксация (иммобилизация) расшатанных зубов.
Методики проведения
В зависимости от тяжести состояния и площади пораженного участка десны высококвалифицированный врач-стоматолог может использовать различные техники выполнения операции.
- Если дефект десны единичный и локализуется в области 1 зуба, на пародонтальном кармане делают два горизонтальных и столько же вертикальных надреза и образовавшимся лоскутом прикрывают оголенный зубной корень.
- Для проведения операции с коронарным смещением лоскута главное условие – область закрепленной десны должна быть выше 5 мм, а толщина лоскута около 1,5 мм.
- Методом латерального лоскута исправляют одиночные области десны небольшого размера. Нёбный лоскут, который срезают с нёба пациента под наркозом, наоборот используется для обширных участков, он не пригоден для сильно истонченных десен (ширина краевой линии менее 1,5 см).
- Метод Рамфьорда применим, если наблюдается быстро прогрессирующее воспаление пародонта.
- Метод Видмана-Неймана используют, когда глубина пародонтальных карманов достигает более 0,5 см. Применение методики дает возможность максимально очистить десенный карман и альвеолярный отросток от зубных отложений.
Виды мембран
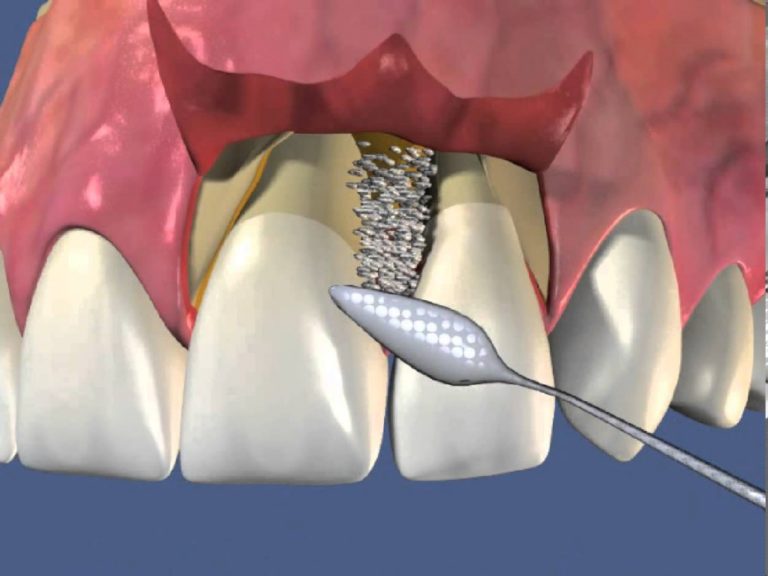
В процессе лоскутной операции на деснах при сильном истончении и уменьшении объема костной ткани также проводится направленная регенерация тканей, предусматривающая использование искусственного костнопластического материала, а именно специальных мембран. Они вживляются в кость пациента и способствуют ее росту. Стоматологами используются такие виды мембран как:
- нерезорбируемые (нерассасывающиеся). Плюсы – принимают и сохраняют любую форму, минусы – требуют повторного хирургического вмешательства для извлечения;
- резорбируемые (рассасывающиеся). Не требуют повторного вмешательства, потому что рассасываются самопроизвольно через несколько месяцев после операции.
Ход операции
- Вводится местная или (по желанию пациента) общая анестезия.
- Десну обрабатывают обеззараживающим препаратом.
- Врач определяет размер лоскута.
- В области четырех близлежащих зубов проводят два вертикальных надреза определенной длины, зависящей от близости десенного края к альвеолярным отросткам.
- На расстоянии в 1 мм от края десны проводят один горизонтальный надрез и объединяют его с двумя предыдущими, образуя лоскут.
- Скальпелем отсекают кусочек ткани.
- Удаляют воспаленные участки.
- Чистят и полируют корни.
- Дезинфицируют рану.
- Форма кости восстанавливается искусственными материалами.
- Накладываются швы.
- Неровности альвеольного отростка сглаживают бормашиной.
- На прооперированный участок кладут кусочек бинта, пропитанный физраствором, и придавливают его примерно на 2-3 минуты.
- Для защиты раны накладывается специальная пародонтальная повязка.
В зависимости от материала, используемого при накладке швов, они рассасываются за 10 дней или их снимает врач, проводивший операцию.
Основные разновидности мембран
При проведении лоскутной операции в ротовой полости при сильном истончении костной ткани предварительно врач назначает проведение процедуры регенерации тканей, при которой применяется искусственный костнопластический материал (специализированных мембран). Костнопластический материал вживляется в истонченную кость и активирует регенерацию тканей, как следствие, их активный рост. Стоматологи применяют следующие разновидности мембран:
- Нерезорбируемые (не рассасываются по прошествии какого-то времени). Главным достоинством такого материала является то, что он может принимать и длительно сохранять любую форму, основной минус – требует проведения повторной операции для извлечения.
- Резорбируемые (самостоятельно рассасывающиеся). Такие мембраны не нуждаются в проведении повторной операции, потому что рассасываются самостоятельно уже по прошествии нескольких месяцев.
Реабилитационный период
Период реабилитации после остеопластики, которую еще называют костной пластикой, обычно занимает несколько дней. Для ускорения восстановления после операции пациенту желательно выполнять следующие рекомендации:
- Наложенный в конце операции тампон нужно сильно стиснуть челюстями и держать во рту не менее двух часов.
- Послеоперационную отечность поможет уменьшить холодный компресс, его прикладывают с первого день максимум на десять минут, не больше.
- Не сплевывайте накопившуюся слюну, это чревато открытием кровотечения.
- В первые восемь часов после операции не спешите полоскать рот и чистить зубы. Подходящий вариант в дальнейшем – специальный двухпроцентный раствор хлоргексидина или соды с солью, ими можно пользоваться с промежутком в 2-3 часа. Еще купите мягкую и не травмирующую десна щетку для чистки зубов.
- Необходимо отказаться от курения на один-два месяца, вследствие того, что никотин провоцирует кровотечение из десен и замедляет общий процесс заживления ран.
- Исключите в первые дни после операции из своего рациона горячую и твердую пищу, кушайте еду чуть подогретой, оптимальная консистенция – кашеобразная.
- На время избегайте излишних физически нагрузок, ведите спокойный образ жизни, откажитесь от походов в сауну, баню или бассейн.
- Пейте побольше воды, принимайте назначенные врачом обезболивающее и седативные препараты, чтобы не было рубцов – аккуратно массажируйте десна.
Какие могут быть осложнения?
Хотя после проведения лоскутной оперции рана заживает довольно быстро (в течение примерно 7-14 дней), в стоматологической практике известны случаи появления у пациентов ряда осложнений, сопровождающихся довольно неприятными ощущениями:
- Повышается подвижность зубов, которые расположены в непосредственной близости к прооперированному участку десны. Такое явление допускается врачами, со временем происходит их укрепление.
- Усиливается чувствительность зубов к раздражителям. Чтобы решить эту проблему рекомендуется чистить зубы специальными пастами для чувствительных зубов.
- Нарушается функциональность жевательных мышц (трудно жевать или открывать рот). Обычно восстанавливается через пару недель.
- Появляется послеоперационная отечность. Проходит в течение нескольких дней.
- Иногда наблюдается рецессия десны.
Повод обратиться к врачу – не спадающая в течение нескольких дней повышенная температура (выше 37,50), не проходящий отек и усиление болевых ощущений.
Видео: о лоскутной операции.
Цена
Ориентировочная стоимость процедуры – около 1,5-2 тысяч рублей, подробно изучив ротовую полость конкретного пациента врач может сказать точно сколько стоит лоскутная операция.
Помимо цены операции ко всему курсу лечения может добавиться стоимость следующих процедур:
- рентген ротовой полости – от 800 р.;
- анестезия (зависит от вида используемого препарата) – от 200 до 500 р.;
- удаление неподдающихся лечению зубов – от 600 до 5 тыс.р. (зависит от уровня сложности и вида зуба);
- проведение премедикации (зависит от назначенных препаратов – от 200 до 1 тыс.р.);
- профессиональная чист
