Противопоказания для сквозной кератопластики
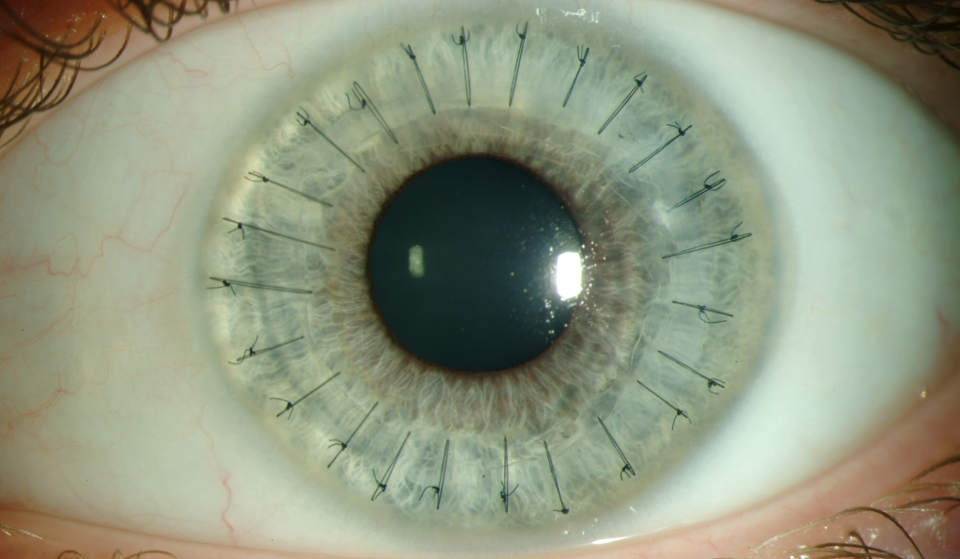
Кератопластика – хирургическая операция по пересадке роговой оболочки при кератоконусе необходима примерно 10–20% пациентов. Суть этой операции состоит в удалении пораженной кератоконусом части роговицы и замене ее донорской роговой оболочкой. Процент успешности кератопластики и обретения пациентом хорошего зрения составляет приблизительно 90%, что является довольно высоким показателем.
Восстановление зрения происходит обычно не сразу после операции. Иногда это требует нескольких недель, а в некоторых случаях процесс занимает до 12 месяцев.
Необходимо также знать, что процент выживаемости пересаженной роговой оболочки составляет 74% после 5 лет после операции, 64% после 10 лет, 27% после 20 лет, а через 30 лет – всего 2%. Операция, при которой удаляется только небольшая часть роговицы (частичная кератопластика), позволяет снизить риск отторжения траснплантата. Высокая квалификация хирургов, выполняющих кератопластику, обеспечивает хорошие результаты операций.
Все показания к проведению сквозной кератопластики
- Оптическая кератопластика выполняется с целью улучшения остроты зрения при псевдофакичной буллезной кератопатии, кератоконусе, дистрофии, дегенерации, рубцовых поражениях.
- Пластическую кератопластику могут применять, когда необходимо восстановление или сохранение целостности роговой оболочки при тяжелых структурных изменениях, к примеру, в случае десцеметоцеле или истончения стромы.
- Терапевтическую кератопластику используют при отсутствии эффекта от лечения для замещения инфицированной ткани роговой оболочки.
- Косметическую кератопластику в редких случаях применяют для коррекции внешнего вида глаза.
ВАЖНО! Сквозная кератопластика при кератоконусе и других заболеваниях глаз является сложной, дорогостоящей операцией с множеством осложнений. Однако, большинство глазных клиник России не предлагают своим пациентам альтернатив: передней глубокой послойной кератопластики (DALK) и вариантов задней кератопластики (DLEK, DSEK, DMEK).
Если вам рекомендовали пересадку роговицы, как единственный оставшийся способ лечения кератоконуса, рекомендуем получить консультацию профессора Шиловой Татьяной Юрьевной, которым разработана уникальная авторская методика послойной кератопластики, с сохранением собственной роговицы пациента, которая позволяет избежать сквозной пересадки, при этом значительно повысить зрение и остановить кератоконус!
В нашем офтальмологическом центре имеются необходимые трансплантаты, технологии и специалисты, чтобы предложить пациенту именно тот вариант, который будет эффективен именно в его случае и гарантированно сохранит зрение!
Роговичный трансплантат (донорская ткань)
Ранее были достаточно большые трудности с пересадкой роговицы, т.к. осуществление забора ткани у донора проводилось не позднее 24 часов с момента смерти. Для этих целей не используют роговицы младенцев, поскольку они обладают большой податливостью, которая обусловливает формирование высокого астигматизма. Роговые оболочки пожилых людей (старше 70 лет) имеют низкую плотность эндотелиальных клеток, поэтому также считаются непригодными. Перед операцией донорская ткань проходит обследование, как минимум, при помощи щелевой лампы, а лучше всего – с использованием зеркальной микроскопии.
Противопоказано использовать роговицу в следующих случаях:
- Неизвестна причина смерти.
- При наличии у донора инфекционных заболеваний ЦНС (системного склеротизирующего панэнцефалита, прогрессивной мультифокальной лейкоэнцефалопатии).
- При наличии у донора некоторых системных инфекций (СПИДа, вирусного гепатита, сифилиса, септицемии).
- При наличии у донора лейкемии и диссеминированной лимфомы.
- При наличии у донора заболеваний глаз (злокачественных образований, воспалений в активной стадии) и после перенесенных операций на глазах.
В настоящее время в большинстве клиник используется «Биотрансплантант роговичный» — специальным образом обработанная донорская роговица, которая может храниться достаточно продолжительное время, что позволяет офтальмологическим центрам, занимающимся сквозной кератопластикой иметь необходимый запас материала.
Прогноз операции по пересадке роговицы
На некоторые факторы необходимо обратить внимание перед кератопластикой, поскольку они могут ухудшать прогноз операции. К таковым относятся:
- Аномалии век (блефарит, энтропия, эктропия, трихиаз). Он должны быть исправлены до кератопластики.
- Воспаления конъюнктивы (прогрессирующие или рецидивирующие), например глазной рубцовый пемфигоид, атрофический конъюнктивит.
- Дисфункции слезной пленки.
- Выраженные васкуляризация стромы или истончение предполагаемого ложа.
- Увеит.
- Передние синехии.
- Отсутствие чувствительности роговой оболочки или воспаление роговицы.
- Некомпенсированная глаукома.
Наиболее благоприятными для кератопластики являются ограниченные рубцовые поражения, дистрофия и кератоконус.
Техника кератопластики при кератоконусе
1. Определение размера трансплантата производится перед операцией с использованием щелевой лампы и во время операции при помощи прикладывания трепанов разного диаметра. Идеальный диаметр лоскута – 7,5 мм. При меньшем его размере есть вероятность развития впоследствии высокого астигматизма, а в случае лоскутов диаметром 8,5 мм и больше существует предрасположенность к формированию в послеоперационном периоде васкуляризации, синехии и гипертензии глаза.
2. Трепанация донорской роговой оболочки осуществляется из подготовленного предварительно корнеосклерального лоскута, который помещается в вогнутый тефлоновый блок эндотелием кверху.
Диаметр трансплантата должен превышать размер зоны трепанации глаза пациента на 0,25 мм. Это необходимо для обеспечения герметичности, минимизации послеоперационного уплощения роговой оболочки и вероятности развития глаукомы.
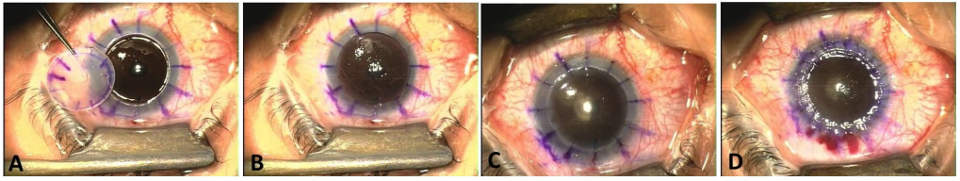
3. Пораженная ткань удаляется осторожно, чтобы избежать повреждения радужки и хрусталика трепаном:
а) защита хрусталика производится путем создания пилокарпинового миоза перед операцией, а во время ее – введением вискоэластика;
б) возможно выполнение разреза роговой оболочки реципиента ручным трепаном, автоматическим или вакуумным. При использовании вакуумного трепана снижается скольжение, поскольку он плотно прилегает к поверхности. Быструю декомпрессию глаза, создающую риск выпадения глазных оболочек и экспульсивной геморрагии, можно исключить при неполной трепанации и использовании алмазного ножа для последующего вскрытия передней камеры.
в) завершение разреза производится ножом или ножницами.
4. Монофиламентным нейлоном 10/0 производится фиксация донорской ткани. Роговая оболочка прошивается практически на всю глубину таким образом, чтобы отсутствовало зияние глубоких краев раны, и была сопоставлена десцеметова мембрана:
а) вначале накладываются 4 узловых шва;
б) после этого накладываются либо дополнительные узловые швы, либо круговой непрерывный шов, либо их комбинация.
5. Вискоэластик замещается физиологическим раствором (сбалансированным солевым раствором).
Видео сквозной кератопластики при кератоконусе
После операции
1. Местная терапия:
а) Для снижения риска иммунной реакции отторжения вживленного трансплантата применяются стероиды. В течение нескольких недель назначают 4 раза в день, а затем, в зависимости от состояния глаза, понижают дозу. В дальнейшем, как правило, стероиды применяют в малых дозах (к примеру, 1 раз в день) в течение года или более;
б) Назначаются мидриатики 2 раза в день на протяжении двух недель или дольше, при наличии признаков увеита.
2. Если в анамнезе наличествует герпесвирусный кератит, для профилактики его рецидива внутрь назначается ацикловир.
3. Удаление швов производится после приживления трансплантата, как правило, через 9–12 месяцев. Однако у пожилых пациентов процесс приживления может занимать значительно большее время.
4. Для повышения остроты зрения у пациентов с астигматизмом могут потребоваться жесткие контактные линзы, но их можно применять только после полного удаления швов.
Возможные осложнения кератопластики
- К ранним осложнениям относятся: задержка эпителизации, наружная инфильтрация, раздражение от выступающих швов (которое может стать причиной капиллярной гипертрофии), мелкая передняя камера, увеит, выпадение радужки, повышение внутриглазного давления и инфицирование.
- Поздние осложнения: астигматизм, расхождение краев раны, первичный патологический процесс с вовлечением трансплантата, возникновение ретрокорнеальной мембраны, кистовидный отек макулы и глаукома.

Отторжение трансплантанта
Признаком ранней несостоятельности является помутнение лоскута с первого дня после кератопластики. Причиной могут быть эндотелиальная дисфункция, обусловленная дефектом ткани донора, или операционная травма.
К поздней несостоятельности приводит иммунная реакция отторжения трансплантата, возникающая в течение 6 месяцев после кератопластики в 50% всех случаев или в течение 1 года.
Процесс отторжения может затрагивать как эпителий, так и эндотелий:
а) Характерными признаками эпителиального отторжения являются линейные помутнения эпителия, которые относительно бессимптомны и имеют не особенно значительные отдаленные последствия. В дальнейшем возникает множество мелких субэпителиальных инфильтратов, сходное по клинической картине с аденовирусным кератитом, чему может сопутствовать умеренный ирит. Интенсивная местная терапия стероидами, как правило, останавливает прогрессирование этого процесса.
б) Эндотелиальное отторжение является более серьезным, так как иммунный процесс повреждает клетки эндотелия, вследствие чего они не могут регенерировать. Результатом может стать постоянный отек роговой оболочки. Первыми характерными признаками эндотелиального отторжения являются ирит и воспаление в области контакта роговицы и трансплантата. После этого возникают линейные отложения преципитатов, и развивается отек роговой оболочки. Терапия заключается в интенсивных инстилляциях и парабульбарных инъекциях стероидов, в некоторых случаях требуется системное применение иммуносупрессоров.
Стоит отметить, что даже при успешно проведенной кератопластике и отсутствии осложнений многим пациентам необходимо ношение контактных линз, как правило, жестких газопроницаемых, для коррекции зрения из-за неровности роговой оболочки и высокого астигматизма.
Назначать контактные линзы можно только по завершении стабилизации зрения, для чего требуется обычно несколько месяцев после операции. Хотя в некоторых случаях этот период может значительно варьироваться.
Цены на кератопластику при кератоконусе
Стоимость операции в других клиниках может состоять из двух частей: цены биотрансплантанта и самого хирургического вмешательства. Мы указываем полную цену за операцию. При этом на конечную цифру влияет только сложность операции — будет ли при этом меняться помутневший хрусталик на искусственную линзу (ИОЛ), имплантироваться радужка или проводиться другие сопутствующие реконструктивные вмешательства.
- Сквозная кератопластика первой категории сложности — 300 000 рублей
- Сквозная кератопластика второй категории сложности — 500 000 рублей
Цена указана с учетом донорского трансплантата.
Если стоимость операций кажется Вам высокой, то примите во внимание что мы предоставляем возможность фемтосекундого сопровождения хирургии. Помимо профессора ШИЛОВОЙ ТАТЬЯНЫ ЮРЬЕВНЫ, Вашим лечащим врачом может быть ведущий офтальмолог Германии — профессор ВАЛЬТЕР СЕКУНДО, который является специалистом с беспреценденто высоким показателем успешности проведенных операций. Желание съэкономить может обернуться необходимостью повторных пересадок или полной потерей зрения.

- Заболевания роговицы
- Обследования перед операцией
- Виды трансплантации роговицы
- Показания к кератопластике
- Донорский материал
- Подготовка к кератопластике
- Ход операции сквозной кератопластики
- Послойная кератопластика
- Видео: послойная кератопластика
- Лазерная кератопластика
- Видео: лазерная кератопластика
- Послеоперационный период
- Возможные осложнения кератопластики
- Отторжение трансплантата
- Отзывы пациентов
- Стоимость
Трансплантация роговицы – это оперативное вмешательство, в ходе которого изменённая в результате различных заболеваний или формирования рубцов роговица заменяется здоровой донорской. Кератопластика является методом выбора при невозможности или неэффективности других методов консервативного или оперативного лечения.
Роговица или роговая оболочка – в норме прозрачная клеточная структура, находящаяся на переднем полюсе глазного яблока. Она расположена прямо перед радужкой и зрачком и позволяет световым лучам беспрепятственно проникать в глаз. При измерении с наружной стороны горизонтальный диаметр роговицы обычно составляет около 12 мм., вертикальный – 11мм. Если рассматривать со стороны внутренней поверхности, роговица представляет собой циркулярное образование с диаметром около 11,7мм. Толщина ее в центральной части – около 550 мкм.

Анатомически роговица состоит и 5 слоев. Рассмотрим их спереди назад:
Самый поверхностный эпителиальный слой состоит из 5-7 рядов клеток, толщина роговичного эпителия составляет около 50 мкм, то есть менее 10% общей толщины роговицы. Клетки поверхностного эпителия постоянно обновляются – происходит процесс непрерывного деления новых и слущивания старых клеток. Полное обновление клеток роговичного эпителия происходит в течение 7 дней.
Боуменова мембрана – очень тонкий (8-14 микрон) прозрачный фиброзный слой соединительной ткани, осуществляющий роль промежуточного звена между эпителием и стромой.
Строма роговицы – средний слой, составляет 90% всей роговицы. В среднем толщина стромы взрослого человека колеблется в пределах 450-500 микрон. Строма состоит из соединительнотканных образований – коллагеновых нитей или фибрилл. Данные нити расположены параллельно и формируют 200-300 ламеллярных пучков. Именно такая чёткая организация коллагена и обусловливает прозрачность и оптические преломляющие свойства роговицы.
Десцеметова мембрана – разделяет строму и эндотелий. Становится толще с возрастом, у детей ее толщина около 5 микрон, у пожилых людей около 15.
Эндотелиальный внутренний клеточный слой. Представляет собой 1 слой клеток, которые являются гексагональными и не регенерируют.
Роль роговицы заключается не только в обеспечении беспрепятственного проникновения лучей света, но и в фокусировке света на сетчатку глаза. Хрусталик – еще одна анатомическая структура оптической системы глаза, однако именно роговица обеспечивает 65-75% фокусирующей способности органа зрения.
Заболевания роговицы

Роговая оболочка постоянно контактирует с окружающей средой, подвергается агрессивным воздействиям химикатов, травматическим повреждениям. Также существует ряд заболеваний, характерных именно для роговицы.

Рассмотрим основные группы:
Травматические повреждения. Неглубокие нарушения целостности, как правило, заживают самостоятельно за счет регенерации роговичного эпителия. Глубжележащие слои роговицы к регенерации не способны, в результате чего глубокие повреждения могут приводить к образованию рубцов, существенно снижающих зрение.
Аллергические проявления. Наиболее распространённый аллерген – цветочная пыльца, особенно в сухую, жаркую погоду.
Кератиты – группа воспалительных заболеваний роговой оболочки. Неинфекционные кератиты манифестируют при длительно ношении контактных линз. Инфекционные могут быть вызваны бактериями, вирусами, грибком или паразитами.
Синдром сухого глаза – состояние, вызванное недостаточной продукцией или неполноценностью слёзной жидкости. Проявляется болевым синдромом, покраснением и зудом.
Дистрофические заболевания – кератоконус и кератоглобус, дистрофия Фукса, решетчатая дистрофия, птеригиум, иридокорнеальный синдром, синдром Стивенса-Джонсона, эпителиально-эндотелиальная дистрофия роговицы или буллезная кератопатия.
Обследования перед операцией
Операция по пересадке роговицы требует тщательной подготовки, которая включает верификацию основного диагноза и всестороннее офтальмологическое обследование:
Биопсию и соскоб роговицы с последующим бактериологическим и микробиологическим исследованием. Необходимо исключить всю инфекционную патологию в острой фазе — в послеоперационном периоде возможно ее неконтролируемое прогрессирование.
Биомикроскопию.
Измерение толщины роговицы (пахиметрия).
Также необходима стандартная общеклиническая предоперационная диагностика — анализы крови, электрокардиография, допуск терапевта к операции.
Виды трансплантации роговицы
Микрохирургия глаза – это динамически развивающаяся отрасль медицины. Касается это и кератопластики или пересадки роговицы.

Существует несколько разновидностей данного оперативного вмешательства:
Сквозная или проникающая кератопластика (пересадка всех слоев роговицы). Данный вид операции актуален при заболеваниях, вовлекающих в патологический процесс все слои роговой оболочки.
Послойная кератопластика представлена двумя вариантами:
Передняя – глубокая передняя ламеллярная кератопластика может быть предпринята при таких состояниях, как кератоконус и стромальные роговичные рубцы. В ходе операции специалист старается сохранить интактным эндотелиальный слой, что обеспечивает более низкую частоту отторжения графта. Если технически выполнить подобную операцию не представляется возможным, хирург производит конверсию в сквозную кератопластику прямо в ходе операции.
Задняя кератопластика – эндотелиальная трансплантация или автоматическая эндотелиальная кератопластика с расслоением десцеметовой мембраны применяется при заболеваниях, поражающих преимущественно внутренний эндотелиальный слой роговицы. Речь идет об эндотелиальной дистрофии Фукса и буллезной кератопатии. Подобное вмешательство подразумевает отсутствие большой послеоперационной раны, минимальные зрительные нарушения вследствие астигматизма, а также короткий восстановительный период.
Кератопротезирование – особой вид пересадки, при котором трансплантат представляет собой гибрид донорского графта и ригидного пластикового материала по центру. Иногда подобное вмешательство выполняется при предыдущих неудачных попытках кератопластики.
Показания к кератопластике
Решение о проведении трансплантации принимается консилиумом врачей после тщательного обследования пациента и изучения его истории болезни.

Наиболее частые показания к трансплантации роговицы следующие:
Рубцы роговицы. Даже незначительные по протяжённости рубцы роговицы с захватом ее оптической центральной зоны способны значительно ухудшить зрительные функции.
Бельмо и язва роговицы инфекционного или иного генеза, значительно влияющие на остроту зрения и не поддающиеся другим методам лечения.
Буллезная кератопатия после операции по удалению катаракты.
Дистрофические заболевания роговицы — кератоконус, дистрофия Фукса и другие заболевания из данной нозологической группы.
Донорский материал
Забор донорского материала для трансплантации производится у трупного донора с бьющимся сердцем после констатации смерти мозга или в течение 24 часов после остановки сердечной деятельности. Поскольку роговица лишена кровеносных сосудов, необходимость в подборе по АВО или HLA-антигенам отсутствует. Перед проведением забора производится биомикроскопия с целью выявления патологии роговицы у донора.
Противопоказаниями к забору донорской роговицы является младенческий или старческий (старше 70 лет) возраст, генерализованный сепсис, наличие ВИЧ-инфекции, парентеральных гепатитов, сифилиса. Непригодна роговица доноров с опухолевыми и иными заболеваниями глаз.
После иссечения роговица помещается в консервирующий раствор, где может храниться до 7 суток. Существуют также специальные глазные банки, куда помещается донорский материал после предварительной обработки. Наличие таких законсервированных графтов позволяет выполнять оперативное вмешательство в плановом порядке.
Подготовка к кератопластике
После принятия решения о кератопластике проводится всестороннее обследование пациента, выявляются возможные противопоказания. Затем пациента ставят в лист ожидания и подбирают подходящую ему роговицу. Срок ожидания для каждого пациента индивидуальный.

При наличии у пациента воспалительных и инфекционных заболеваний роговицы их необходимо предварительно вылечить. Декомпенсированные состояния негативно влияют на приживаемость донорского трансплантата и исход пересадки роговицы.
Накануне вмешательства врач даёт рекомендации по предоперационному приёму медикаментов, особое внимание уделяется антикоагулянтам и дезагрегантной терапии. В день операции нужно быть натощак. Чаще всего такая операция выполняется в условиях стационара, то есть после предварительной госпитализации пациента в клинику, но может проводиться и амбулаторно.
Ход операции сквозной кератопластики
В качестве обезболивания пациенту могут предложить как общую, так и местную анестезию. Это зависит от особенностей операции, желания пациента, а также от имеющихся у него сопутствующих заболеваний.

Пациент в операционной находится лежа на операционном столе, осуществляется мониторинг сердечных сокращений, артериального давления и насыщения крови кислородом. В ходе традиционной сквозной кератопластики на роговице пациента выполняется циркулярный разрез с помощью ручного или вакуумного трепана на всю толщину роговичной оболочки. Иссечённый участок роговицы реципиента удаляется и на его место фиксируется предварительно подобранный по размеру донорский трансплантат, диаметр которого должен быть на 0,25-0,3 мм больше иссечённой области роговицы реципиента. Трансплантат фиксируется деликатным синтетическим швом по Пирсу нейлон 10/0, который остаётся на глазу в течение года. При необходимости кератопластика может быть выполнена в комбинации с другими оперативными вмешательствами: замена хрусталика с имплантацией интраокулярной линзы, пластика радужной оболочки или зрачка, субтотальная витрэктомия. По окончанию операции на глаз помещается стерильная повязка.
Послойная кератопластика
Послойная кератопластика – методика выбора в случаях поражения не всех слоев роговицы, а только нескольких. При проведении послойной пересадки роговицы роговичную оболочку пациента рассекают до ½ или ¾ толщины и расслаивают с помощью кератома. На аналогичную толщину расслаивают роговичный трансплантат и фиксируют к роговице пациента непрерывным синтетическим швом нейлон 10/0.
Наиболее современными модификациями послойной пересадки роговицы являются:
Глубокая передняя кератопластика, при которой иссекается практически полностью поражённая роговица реципиента за исключением десцеметовой мембраны и эндотелия, сохранение которых значительно снижает вероятность отторжения трансплантата.
Задняя послойная кератопластика заключается в замене задних слоев и показала свою высокую эффективность при нарушениях со стороны эндотелиального слоя (дистрофия Фукса, буллезная кератопатия). В ходе такой операции со стороны передней камеры глаза селективно отслаиваются только эндотелиальный слой и десцеметова мембрана, аналогичную манипуляцию выполняют с донорским трансплантатом. С помощью глайда донорский трансплантат через прокол роговицы вводят в переднюю камеру пациента, расправляют и фиксируют с помощью пузырька стерильного воздуха.
Данная технология была внедрена в практическую медицину в течение последних 10 лет. И хотя, с технической точки зрения, выполнение ее гораздо сложнее, нежели послойной, короткий восстановительный период и удовлетворительные результаты по восстановлению зрения делают заднюю послойную кератопластику методом выбора при изолированном поражении эндотелиального слоя роговицы.
Видео: послойная кератопластика
Лазерная кератопластика
Данный вид оперативного вмешательства выполняется с помощью фемтосекундного лазера, внедрение которого в трансплантационную программу стало, по мнению многих специалистов, величайшим прорывом последнего десятилетия. Высокоэнергетическое излучение заменяет специалисту традиционный инструментарий для иссечения роговицы, что позволяет выполнять разрезы с высокой точностью, на заранее заданную необходимую глубину, минимизируя при этом повреждение окружающих тканей.
Лазерная технология даёт возможность выполнять разрезы точной формы (например, в виде гриба или зиг-зага), что обеспечивает точное совпадение по форме и размеру нонорского материала с роговичным ложем реципиента. Преимуществом применения лазера является быстрое заживление, ранее снятие швов, что минимизирует риски послеоперационного повреждения трансплантата.
Видео: лазерная кератопластика
Послеоперационный период
В раннем послеоперационном периоде пациент может ощущать болезненность, зуд, жжение и покраснение. Врач назначает курсы местной антибактериальной и противовоспалительной терапии.
Общая продолжительность восстановительного периода после кератопластики составляет около одного года. Помутнение зрения отмечается в течение первых нескольких месяцев, иногда возможно даже некоторое ухудшение по сравнению с ранним послеоперационным периодом. Именно столько времени необходимо глазу для того, чтобы трансплантат начал приживаться. В дальнейшем пациенты отмечают постепенное улучшение зрения. Возврат к трудовой деятельности зависит от вида выполняемой работы и состояния пациента.

В течение нескольких месяцев назначают глкокортикостероиды в виде глазных капель для профилактики отторжения и хорошей приживаемости роговичного трансплантата. Пациент должен очень бережно относиться к прооперированному глазу, постоянно носить защитные очки и избегать внезапных травм – они могут необратимо повредить трансплантат. Швы удаляются через 12-18 месяцев после операции. Нарушение рефракции корректируются с помощью очков или контактных линз.
Возможные осложнения кератопластики
Трансплантация роговицы – в целом безопасная процедура, но, как и любая операция, несет в себе риски. Существует вероятность следующих осложнений:
Проблемы с заживлением раны.
Присоединение вторичной бактериальной инфекции.
Риск помутнения хрусталика или формирования катаракты.
Повышение внутриглазного давления (глаукома).
Отёк роговицы.
Несостоятельность фиксирующих трансплантат швов.
Помутнение трансплантата вследствие рецидива основного заболевания, по поводу которого проводилась операция.
Отторжение трансплантата.
Отторжение трансплантата
Роговица полностью лишена кровеносных сосудов, что делает такие операции успешными без системного применения иммунодепрессантов. Однако одним из наиболее прогностически неблагоприятных осложнений является отторжение донорской роговицы. Сроки могут варьировать — от нескольких месяцев до нескольких лет после оперативного вмешательства.
Клинически отторжение проявляется болевым синдромом, снижением остроты зрения, покраснением глаза. Эпителиальное и стромальное отторжение, как правило, не приводит к полной дисфункции трансплантата и хорошо поддаётся лечению. Лечение включает местное применение кортикостероидов 4-6 раз в день до купирования признаков патологического процесса. В случае эндотелиального отторжения лечения должно быть более агрессивным. Стероиды назначаю каждые 1-2 часа во время бодрствования, в тяжёлых случаях допустимы субконъюнктивальные и внутривенные инъекции, равно как и назначение иммуносупрессоров. При отсутствии эффекта от консервативной терапии рассматривается возможность ретрансплантации.
Отзывы пациентов
Кератопластика в большинстве случаев возвращает пациентам возможность видеть. Поэтому основная масса отзывов об этой операции положительные. Негативная настроенность пациентов может быть связана с развившимися осложнениями, хотя об их вероятности специалист всегда предупреждает пациента заранее.
Стоимость
| Услуга | цена | |
| код | название | |
| 20.14 | Кератопластика (пересадка роговицы) | |
| 2003005 | Консультация врача кератолога | 2500 |
| 2014000 | Сквозная кератопластика (1 категория сожности) | 70 000 |
| 2014001 | Сквозная кератопластика+факоэмульсификация или экстракция | 80 000 |
| катаракты с имплантацией ИОЛ (2 категория сложности) | ||
| 2014002 | Сквозная кератопластика+замена ИОЛ на артифакичном глазу или | 90 000 |
| вторичная имплантация ИОЛ на афакичном глазу (3 категория сложности) | ||
| 2014003 | Сквозная кератопластика+реконструкция передней камеры с пластикой | 100 000 |
| радужки,факоэмульсификация или экстракция катаракты с | ||
| имплантацией ИОЛ (4 категория сложности) | ||
| 2014004 | Глубокая передняя послойная кератопластика (1 категория сложности) | 80 000 |
| 2014005 | Глубокая передняя послойная кератопластика+факоэмульсификация или | 90 000 |
| экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | ||
| 2014006 | Задняя послойная эндотелиальная кератопластика (1 категория сложности) | 60 000 |
| 2014007 | Задняя послойная эндотелиальная кератопластика+факоэмульсификация | 70 000 |
| или экстракция катаракты с иммплантацией ИОЛ (2 категория сложности) | ||
| 2014008 | Задняя послойная эндотелиальная кератопластика+замена ИОЛ на | 80 000 |
| атифакичном глазу или вторичная имплантация ИОЛ на афакичном глазу | ||
| (3 категория сложности) | ||
| 2014009 | Набор одноразовых расходных материалов и инструментов для проведения | 100 000 |
| кератопластических операций | ||
| 2007015 | Кросслинкинг роговичного коллагена (один глаз) | 35000 |
Данная операция является высокотехнологичным микрохирургическим вмешательством и проводится в условиях специализированной клиники на новейшем оборудовании. Оперируют всегда опытные специалисты. Данные факторы и определяют высокую стоимость вмешательства — от 100 000 рублей. Необходимо помнить и о стоимости донорского материала.
Кератопластика — это уникальная возможность для пациентов с ранее инкурабельными заболеваниями роговицы вернуть себе хорошее зрение и значительно улучшить качество жизни.
