Противопоказания к химиоэмболизации печени
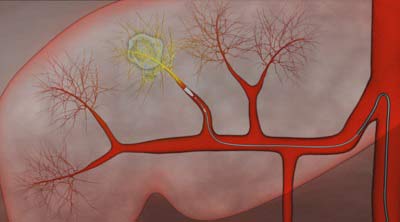
Химиоэмболизация печени — метод лечения рака, который относится к сфере интервенционной хирургии. Суть методики состоит в том, что в сосуд, питающий опухоль, вводят сразу два препарата:
- Эмболизирующий препарат представляет собой микросферы. Они блокируют приток крови к злокачественной опухоли, лишая ее кислорода и питательных веществ.
- Химиопрепарат накапливается и затем высвобождается эмболизирующими частицами. Тем самым обеспечивается его доставка непосредственно к опухолевой ткани, он не поступает в системный кровоток и не оказывает токсичных эффектов на организм.
В чем преимущества химиоэмболизации?
Химиоэмболизация — «двойной удар» по злокачественной опухоли. Эффективность этого метода лечения довольно высока: примерно в 2/3 случаев удается остановить рост опухоли или существенно сократить ее размеры. Эффект сохраняется в течение 10–14 месяцев, в зависимости от типа рака. В будущем химиоэмболизацию можно повторить. Процедура хорошо сочетается с другими видами лечения, такими как хирургия, химиотерапия, радиочастотная аблация, лучевая терапия. В то же время, химиоэмболизацию печени вполне можно применять и как самостоятельный вид лечения.
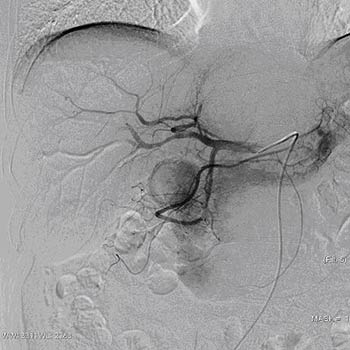
Одна из распространенных проблем химиотерапии — риск серьезных побочных эффектов. К тому же, рак печени практически не реагирует на системную химиотерапию. Химиопрепараты помогают лишь в случае, когда их вводят непосредственно в печеночную артерию. Именно это и происходит при химиоэмболизации. Процедура дает возможность применять препарат в высоких, эффективных дозах, при этом он не оказывает системных токсических эффектов.
Злокачественные опухоли печени главным образом опасны тем, что со временем они приводят к тяжелой печеночной недостаточности. Именно от нее погибают многие больные. Химиоэмболизация помогает остановить рост опухоли, сохранить функцию печени и обеспечить для пациента приемлемое качество жизни.
Немного о кровоснабжении печени
Печень — один из немногих органов, который имеет двойное кровоснабжение:
- По воротной вене в нее оттекает кровь от кишечника. Из этого сосуда получают большую часть кислорода и необходимых веществ нормальные клетки печеночной ткани — гепатоциты.
- Печеночная артерия отходит от чревного ствола — артерии, которая является ветвью аорты. Она обеспечивает печень кровью на 25–30%, из нее получают кислород и питательные вещества опухолевые клетки.
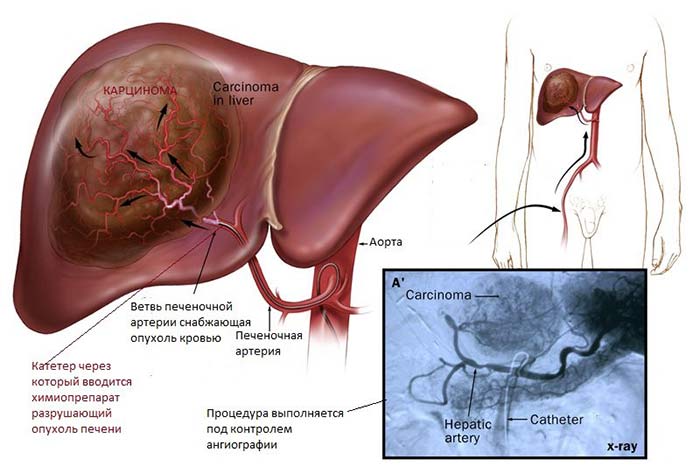
Если ввести эмболизирующий препарат в печеночную артерию, можно эффективно уничтожить опухолевую ткань, практически не повредив здоровую и сохранив функцию печени.
В каких случаях можно проводить химиоэмболизацию печени?
Химиоэмболизацию можно применять как при первичном (гепатоцеллюлярная карцинома, холангиокарцинома), так и при метастатическом раке печени. Чаще всего метастатические очаги в печеночной ткани встречаются при раке толстой кишки, молочной железы, легких, простаты.
Врач может порекомендовать химиоэмболизацию, если невозможно удалить опухоль или выполнить трансплантацию печени из-за высоких рисков, если не удается провести радиочастотную аблацию из-за больших размеров очага (диаметр более 5 см).
Важно понимать, что цель химиоэмболизации печени — не уничтожить опухоль, а уменьшить ее размеры, затормозить рост, сохранить функцию печени и продлить жизнь пациента. Это не радикальный метод лечения.
В настоящее время химиоэмболизацию применяют не только при раке печени, но и при злокачественных опухолях почек, поджелудочной железы, раке шейки матки и других онкологических заболеваниях.
Существуют ли противопоказания?
При некоторых состояниях проводить химиоэмболизацию печени не рекомендуется:
- Тяжелое нарушение функции печени и/или почек.
- Нарушение оттока желчи.
- Недавно перенесенное хирургическое вмешательство, стентирование желчных протоков.
- Нарушение свертываемости крови.
Если у пациента нарушена работа печени, врач должен тщательно оценить все за и против. В некоторых случаях химиоэмболизацию проводят, несмотря на риски. При этом эмболизирующий препарат с химиопрепаратом вводят в небольших дозах.
Какие препараты применяют для химиоэмболизации печени?
Еще в 80-х годах прошлого века врачи начали проводить масляную химиоэмболизацию. В сосуд, питающий опухоль, вводили масляный рентгеноконтрастный препарат, в котором находились химиопрепараты. Эффективность такого метода была довольно низкой. В опухоли не удавалось создать высокую концентрацию химиопрепарата в течение длительного времени, он вызывал системные побочные эффекты, а масляный раствор не мог заблокировать кровоток в самой опухолевой ткани.

Прорыв произошел в начале XXI века, когда были созданы эмболизирующие препараты на основе микросфер. Эти микросферы могут накапливать и затем высвобождать химиопрепарат.
В настоящее время химиоэмболизацию печени проводят двумя препаратами: DC Bead и Hepaspheres.
DC Bead
Препарат DC Bead производит британская компания Biocompatibles. На территории Европы и России он представлен японской компанией Terumo — одним из лидирующих мировых производителей оборудования для эндоваскулярной хирургии и онкологии. Препарат состоит из микросфер, изготовленных из поливинилалкоголя. Они могут иметь диаметр от 100 до 900 микрон, каждый размер соответствует диаметру сосуда, в котором нужно перекрыть кровоток. В зависимости от размера частиц, флакон с препаратом имеет определенную цветовую маркировку.
На поверхности микросфер DC Bead осажден доксорубицин — основной химиопрепарат, который применяют для химиоэмболизации. После введения препарата он выделяется в течение 14 дней.
Hepaspheres
Препарат Hepaspheres производит Biosphere Medical — подразделение американской компании Merit Medical, которая выпускает препараты и устройства одноразового применения для радиологии, кардиологии, онкологии. Микросферы изготовлены из сополимера винилацетата и метилакрилата. Они могут иметь диаметр 30–60, 50–100, 100–150 или 150–200 микрон. В воде их размеры увеличиваются в 4 раза. Микросферы Hepaspheres, как и DC Bead, применяют в сочетании с химиопрепаратом доксорубицином.
Как проводят химиоэмболизацию печени?
Обычно процедура продолжается около 1,5 часа. Ее выполняет эндоваскулярный хирург в операционной. Для того чтобы предотвратить некоторые осложнения, применяют лекарственные препараты:
- аллопуринол — для защиты почек от химиопрепаратов и продуктов разрушения опухолевых клеток;
- лекарства для профилактики тошноты;
- антибиотик — для профилактики инфекции.
Подключают датчики, которые контролируют сердечный ритм и артериальное давление пациента. Обычно вмешательство проводят в состоянии седации: внутривенно вводят препараты, которые погружают пациента в состояние «медикаментозного сна». Иногда применяют общий наркоз.
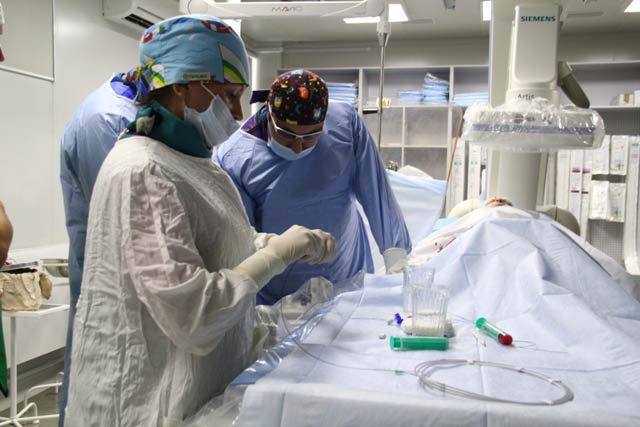
В верхней части бедра делают небольшой надрез и вводят катетер в бедренную артерию. Его продвигают под контролем рентгена, пока его кончик не достигнет печеночной артерии. Через катетер вводят рентгеноконтрастный раствор, чтобы оценить расположение сосудов. Когда кончик катетера оказывается в питающей опухоль ветви артерии, вводят эмболизирующий препарат вместе с химиопрепаратом.
Делают рентгеновские снимки, чтобы убедиться, что препарат введен правильно, извлекают катетер, на бедро накладывают повязку.
Эффективность
Химиоэмболизацию печени практикуют в онкологии уже достаточно давно, в разных клиниках проведено много таких процедур. Это рутинный, уже, можно сказать, проверенный временем метод лечения. Его эффективность доказана в ходе научных исследований. Например, клиническое исследование, проведенное в Барселоне с участием 27 пациентов, показало, что выживаемость после химиоэмболизации печени в течение одного года составляет 92%, в течение двух лет — 89%.
В Афинах было проведено исследование с участием 71 пациента. Выживаемость в течение трех лет после лечения составила 76,4%.
Могут ли возникать осложнения после химиоэмболизации печени?
Возможны такие осложнения, как боль в животе, повышение температуры, занесение инфекции в печень, повреждение здоровой ткани при неправильном введении препарата, воспаление в желчном пузыре, образование тромбов в сосудах. Современные технологии помогают минимизировать риски. Серьезные осложнения в настоящее время возникают в 5% случаев.
Запись
на консультацию
круглосуточно
Одной из самых распространённых причин смерти является рак печени. Эта патология трудно поддаётся лечению, поэтому в настоящее время медики находятся в поиске новых терапевтических подходов. Одним из них является химиоэмболизация. Это относительно новый специфический метод лечения, который заключается в местной химиотерапии и эмболизации (перекрытие кровотока в узлах образования с помощью специальных препаратов).
Масляная химиоэмболизация печени позволяет ввести в опухолевые ткани химиопрепарат таким способом, чтобы не навредить органу. Однако эта процедура является эффективной на протяжении короткого времени, при этом кровообращение в сосудах, которые питают опухоль, не прекращалось. Чуть позже были созданы микросферы. Это особые частички, которые накапливают химиопрепарат, после чего он постепенно высвобождается длительное время. Это привело к тому, что кровоток в тканях новообразования останавливался. Тогда появилась надежда на успешное лечение рака печени и других органов.
Виды химиоэмболизации
Основная цель химиоэмболизации артерий печени (ХЭАП) – это уменьшение размера опухоли и устранение метастазов. Во время процедуры кровеносные сосуды железы, питающие раковые новообразования, закупоривают, при этом одновременно в поражённые ткани вводят высокую дозу химиопрепарата.
Современные медики выполняют 2 вида процедуры:
- Масляная химиоэмболизация. Сосуд, который снабжает кровью опухоль, наполняют масляным рентгеноконтрастным раствором, после чего с применением синтетического материала (эмболизирующий агент) выполняют закупорку артерии. Наиболее эффективные масляные контрастные средства – Этиодол, Липиодол. Однако эта процедура имеет кратковременный эффект.
- Химиоэмболизация микросферами. Микросферы являются полимерными гранулами, которые способны впитывать химиопрепараты. Они способствуют необратимой или очень стойкой закупорке сосудов, питающих опухоль. Эти частицы сохраняют высокую дозу химиотерапевтического средства на протяжении нескольких недель.
Справка. Химиоэмболизат выводится из здоровых тканей на протяжении 24 часов, а в злокачественной опухоли задерживается на 28 дней.
Вторая разновидность ХЭАП является более эффективной.
Показания к процедуре
Чаще всего химиоэмболизацию проводят при раке печени. При этом неважно, гепатоцеллюлярная карционома (рак клеток печени) это или вторичная опухоль, которая образуется при перемещении раковых клеток из другого органа. Метастазы в железе могут появиться на фоне рака лёгких, молочных желез, желудка, толстой кишки и т. д.
Основные показания к ХЭАП:
- Первичный рак печени или метастазы в железе вследствие рака других органов.
- Бронхогенный рак.
- Рак почек.
- Рак толстой и тощей кишки.
- Онкологическое образование в поджелудочной или молочной железе.
- Злокачественная опухоль мочевого пузыря.
Химиоэмболизацию применяют в качестве монотерапии или при комплексном лечении с другими методами лечения рака (химиотерапия, радиочастотная абляция, облучение).
Справка. ХЭАП применяется для облегчения состояния пациентов с холангиокарциономой (злокачественное образование, исходящее из мутировавших клеток желчных протоков), которую невозможно удалить без риска для жизни.
Подготовка к операции
Чтобы процедура прошла успешно, больной должен к ней подготовиться. За неделю до назначенного дня нужно проконсультироваться с радиохирургом. Пациент должен рассказать о том, какие медикаменты, травы, пищевые добавки, витаминно-минеральные комплексы он принимает. Специалист должен знать, есть ли у больного аллергия на антибактериальные средства, анестетики, йодсодержащие контрастные препараты. При необходимости врач запретит пациенту принимать некоторые медикаменты перед операцией (например, Варфарин, НПВС, Аспирин).

Перед процедурой врач проконсультирует пациента о правилах подготовки к ней
Осторожно. Если химиоэмболизацию печени собирается проводить беременная, то она должна предупредить специалиста о своём состоянии. Это обусловлено тем, что рентгеновское излучение может быть опасным для будущего ребенка. Тогда врач подберёт такую тактику лечения, которая безопасна для плода.
За несколько суток до ХЭАП радиохирург даст инструкции по вопросу графика приёма медикаментов и правил подготовки к процедуре. Накануне операции нужно удалить волосы из области паха и подмышек.
Если во время процедуры больному будут вводить седативный препарат, то он должен планировать последний приём пищи за 8 часов до назначенного времени.
Пациент должен поступить в клинику за 24 часа до химиоэмболизации. Желательно взять с собой близкого человека, который сможет провести некоторое время с больным после процедуры.
Ребенку ХЭАП проводят под общей анестезией. После процедуры родители должны соблюдать рекомендации анестезиолога.
Аппаратура для ХЭАП
Для операции необходим целый комплект медицинского оборудования. Процедура невозможна без рентгеновского аппарата и тонкого катетера, с помощью которого в сосуд, питающий опухоль, вводят химиопрепарат.

Для проведения химиоэмболизации необходимо современное рентгеновское оборудование
Рентгеновский оборудование должно содержать:
- Большой медицинский аппарат высокого разрешения.
- Стол-штатив, на котором находится пациент.
- Рентгеновская трубка.
Катетер выглядит как длинная тонкая трубка из пластика, её диаметр намного меньше, чем окружность карандаша. Именно через него в кровеносный сосуд вводят вещества, которые провоцируют сужение артерии или полную блокировку кровотока. Для этой цели используют микросферы (полимерные гранулы) или масла.
Во время манипуляции не обойтись без аппаратуры, с помощью которой медики контролируют жизненные показатели больного (пульс, артериальное давление). Кроме того, нужна инфузионная система для введения седативных средств.
Действие цитотоксических препаратов
Во время ХЭАП влияние на опухоль осуществляется 2 путями:
- Через внутривенный катетер химиотерапевтические средства поступают в ткани новообразования. После этого на поражённом участке повышается уровень цитотоксинов. При этом токсические вещества концентрируются в очаге поражения, не повреждая другие органы.
- Во время процедуры останавливается кровоснабжение злокачественного образования. Как следствие, опухоль перестаёт получать свежую кровь, а закрытое пространство вокруг неё заполняется мощным антибластомным препаратом (противоопухолевое средство). Далее происходит гибель раковых клеток вследствие гипоксии и воздействия противоопухолевых медикаментов.
Таким образом, после блокировки кровотока сосуда и введения химиопрепаратов размер опухоли уменьшается.
Механизм ХЭАП основан на уникальном строении железы, которая имеет 2 канала притока крови: портальная вена и печеночная артерия. Около 80% крови проникает через портальный сосуд, и только 20% – через печеночную артерию. При раке печени кровь к опухоли поставляет именно печеночная артерия. Во время химиоэмболизации цитостатики наполняют артерию, после чего они поступают в очаг поражения. Затем проводится закупорка сосуда, после чего опухоль лишается свежей крови. При этом здоровые участки печени продолжают получать питательные вещества через портальную вену.
Ход процедуры
Суперселективная ХЭАП – это сложная, но малотравматичная процедура, во время которой, как правило, применяется местный наркоз. К общему наркозу прибегают крайне редко.

Химиоэмболизация – это сложная, но малотравматичная операция
Процедуру должен проводить радиохирург с высокой квалификацией в стерильных условиях операционной. Перед мероприятием специалист осуществляет рентгенодиагностику, с помощью которой можно изучить сосуды, снабжающие кровью новообразование. Исследование проводится с применением контрастного вещества, благодаря которому специалист может наблюдать, как двигается катетер по сосудам.
Справка. Перед операцией радиохирург предупреждает пациента о возможных осложнениях. После этого специалист берёт у больного согласие на проведение химиоэмболизации.
Ход процедуры:
- Врач насыщает микросферы химиопрепаратом.
- Чтобы защитить почки от негативного действия цитотоксических средств и токсинов опухолевых тканей, пациенту назначают Аллопуринол. Для предупреждения инфицирования органа используют антибактериальные препараты. Чтобы купировать или ослабить боль и тошноту, перед операцией тоже используют специальные медикаменты.
- Рентгенохирург помогает больному расположиться на столе, его укрывают стерильным бельём, подключают к нему специальное оборудование, которое помогает следить за его пульсом и артериальным давлением.
- Медсестра занимается установлением инфузионной системы, через которую осуществляют введение седативных средств. Некоторым пациентам предлагают провести операцию под общей анестезией.
- Для обработки места прокола используют анестезирующие вещества. При этом пациент остаётся в сознании, отвечает на вопросы врача, но болезненные ощущения отсутствуют.
- В области бедренной артерии делают небольшой прокол, осторожно вводят катетер в просвет сосуда и не спеша продвигают его к печеночной артерии. Далее сосуд наполняют контрастным веществом, после чего специалист выполняет серию рентгеновских снимков железы.
- Когда катетер достигает ответвления артерии печени, врач вводит в её просвет смесь эмболизирующего агента и цитостатиков. После этого необходимо сделать ещё несколько снимков, чтобы убедиться в том, что закупорка кровеносного сосуда произошла успешно.
- По окончании процедуры из места прокола аккуратно извлекают катетер. Далее врач накладывает на рану давящую повязку, чтобы остановить кровоизлияние. Швы накладывать не нужно, так как размеры отверстия незначительные.
Вся процедура занимает примерно 1,5 часа.
Затем пациента переводят в обычную палату, где за его состоянием наблюдает медицинский персонал. Подниматься с постели запрещено на протяжении 6–8 часов после химиоэмболизации.
Меры предосторожности
Большинство пациентов после ХЭАП страдают от постэмболизационного синдрома. Он проявляется тошнотой, рвотой, лихорадкой, болезненными ощущениями. Так организм реагирует на химиопрепараты. Однако негативные реакции незначительные, так как больший объём противоопухолевых средств остаётся в печени.

После операции медики контролируют состояние пациента
После операции многие пациенты ощущают боль из-за того, что произошла закупорка печеночной артерии. Для устранения неприятного симптома используют морфин (внутривенно) или НПВС (перорально).
Большинство пациентов выписывают после того, как снизится интенсивность болевых ощущений и прекратится тошнота. Как правило, это происходит через 2–3 дня после ХЭАП. Чтобы состояние стабилизировалось, больные должны принимать противорвотные, анальгетические, антибактериальные средства.
Жар может длиться около недели после лечения. На протяжении 2–3 недель пациент ощущает слабость, а также у него снижается аппетит. Кроме того, могут проявиться следующие побочные явления:
- Выпадают волосы.
- Снижается концентрация лейкоцитов и тромбоцитов.
- Малокровие, которое характеризуется понижением уровня гемоглобина и эритроцитов.
У пациентов младшей возрастной категории существует риск тромбоза вен нижних конечностей.
Важно. Самое опасное осложнение химиоэмболизации – это инфицирование печеночных тканей. По статистике, 1% пациент погибает после процедуры по этой причине.
Плюсы и минусы химиоэмболизации
ХЭАП обладает несомненными преимуществами:
- В 75% случаев после процедуры временно прекращается или существенно уменьшается размер новообразования. Терапевтический эффект длится от 10 до 14 месяцев. Если опухоль начала опять увеличиваться, то операцию проводят повторно.
- Химиоэмболизацию можно сочетать с абляцией опухоли, радио- и химиотерапией. При комплексном лечении рост опухоли можно контролировать.
- После ХЭАП качество жизни больного улучшается, рост новообразования останавливается, а функциональность железы постепенно нормализуется.
Недостатки химиоэмболизации связаны с определёнными рисками:
- Во время операции повреждается целостность кожных покровов, поэтому существует вероятность инфицирования операционной раны.
- Во время процедуры повышается риск повреждения сосудистых стенок, кровоизлияния, а также инфицирования операционной области.
- Если эмболизирующее средство проникнет в здоровые ткани, то существует риск нарушения их кровоснабжения.
- Существует вероятность аллергии на компоненты контрастного вещества.
Осторожно. Если пациент страдает от почечных патологий или сахарного диабета, то контрастный препарат может ухудшить состояние почек.
Химиоэмболизация имеет свои противопоказания:
- Тяжёлая функциональная недостаточность почек.
- Закупорка желчных протоков.
- Нарушение свертываемости крови.
При печеночной недостаточности ХЭАП можно проводить, правда тогда дозировку цитостатиков снижают. Это необходимо, чтобы защитить здоровые ткани от повреждения.
Отзывы
Чаще всего состояние пациентов после химиоэмболизации улучшается, а рост опухоли уменьшается или хотя бы останавливается. Многие из них жалуются на распространённые негативные реакции: тошнота, рвота, боль, жар.
Отзывы пациентов:
Ирина:
«У меня диагностировали рак молочной железы, который дал метастазы в печень. На протяжении года я проходила курс химиотперапии, потом врач назначил мне химиоэмболизацию. После очередной диагностики у меня выявили сахарный диабет и воспаление поджелудочной железы с хроническим течением. После введения цитостатиков (Элоксатин и Липоидол) моё состояние ухудшилось: начались сильные опоясывающие боли, тошнота. Как объяснил врач, так проявляется панкреатит, который обострился. Вечером у меня поднялась температура до 38°. Потом состояние потихоньку начало улучшаться. Через 4 дня меня выписали из больницы. Врач назначил ещё 2 курса химиотерапии и 1 процедуру химиоэмболизации. После чего нужно провести контрольное исследование».
Лариса:
«Моей маме дважды проводили химиоэмболизацию печени. Первые часы после операции её состояние было очень болезненным. Появлялась тошнота, боль в области прокола и печени, иногда рвота. Температура повышалась незначительно, а через 2 недели нормализовалась. Анализы после процедуры улучшились».
Сергей:
«У моего отца обнаружили множественные метастазы в печени на фоне меланомы глаза. Химиоэмболизацию печени проводили трижды. Каждый раз состояние после операции ухудшалось, но через несколько суток опять нормализовалось. Однако каждый раз гиподенсивные очаги продолжают увеличиваться. Врач назначил ещё одну процедуру, но я уже сомневаюсь, стоит ли продолжать».
Таким образом, химиоэмболизация печени – это отличный способ облегчить состояние больного и продлить ему жизнь. Но чтобы лечение было успешным, нужно правильно к нему подготовиться и соблюдать все рекомендации радиохирурга.
