Противопоказания к купированию приступа глаукомы


Глаукома – это заболевание с хроническим течением. Для замедления патологических изменений в области глазного дна рекомендуется скорректировать образ жизни в соответствии с противопоказаниями при данном заболевании.
Лекарства. При обращении к врачу по поводу любого заболевания необходимо проинформировать специалиста о том, что вы наблюдаетесь у офтальмолога в связи с глаукомой. Существует ряд лекарств, которые противопоказаны при данной патологии:
|
|
Диета. Противопоказано при любых формах глаукомы чрезмерное увлечение солеными, маринованными, сладкими и жирными блюдами. Категорически запрещено регулярное употребление алкоголя.
Физические нагрузки. Противопоказаны все виды деятельности, связанные с наклонами головы вниз, например, работа на даче. Также не рекомендуются некоторые виды фитнеса и спорта. В основном противопоказаны упражнения, связанные с подъемом тяжестей и прыжками.
Освещение. Длительное пребывание в темноте негативно сказывается на гидродинамике глаза, поэтому читать, смотреть телевизор, работать и выполнять ежедневные бытовые дела необходимо при достаточно ярком освещении. Длительное пребывание в темноте или сумерках противопоказано. Летом, при выходе на улицу, рекомендуется пользоваться солнцезащитными очками с качественными УФ-фильтрами. Противопоказана любая деятельность на солнце без ношения головного убора.
Холод и тепло. Как низкие, так и высокие температуры (а также их резкая смена) могут ухудшать состояние больных с глаукомой. Поэтому противопоказано длительное пребывание на холоде, особенно на ветру, а также под прямыми солнечными лучами.
Осложнения при глаукоме
Длительное повышение показателей внутриглазного давления приводит к нарушению нормального питания тканей глаза. Это приводит к осложнениям:
- ухудшению центрального и периферического зрения,
- слепоте.
Осложнения заболевания развиваются в результате отсутствия своевременной офтальмологической помощи. Глаукома формируется постепенно, в течение нескольких лет, что может создавать ложное впечатление отсутствия проблем со зрением. Нарастание изменений сетчатки и зрительного нерва приводит к прогрессирующему ухудшению состояния, выпадению полей зрения и т. д.
Терминальная болящая глаукома – серьезнейшее осложнение, которое является неблагоприятным исходом заболевания. Для нее характерна слепота пораженного глаза. При этом развивается роговичный синдром со светобоязнью, болезненным спазмом век, слезотечением. Боли при терминальной глаукоме могут быть настолько интенсивными, что лишают больного покоя и сна.
Лечить осложнения при глаукоме намного сложнее, чем начальные стадии заболевания. Если в результате развилась слепота, связанная с атрофией зрительного нерва, вернуть зрение невозможно. Задачей врача в этом случае является помощь в купировании болей при помощи оперативного вмешательства. Органосохраняющую операцию удается провести далеко не всегда. Если такая операция противопоказана, в ряде случаев приходится проводить энуклеацию глаза, т. е. его удаление.
Как записаться на прием в Центр охраны зрения
В Центре глазной хирургии проводится качественная диагностика и эффективное лечение глаукомы. Высокая квалификация специалистов клиники позволяет оказывать офтальмологическую помощь при различных формах и стадиях заболевания, а также при осложнениях глаукомы.
Цены:
| Диагностика при глаукоме | 5500 |
| Хирургическое лечение глаукомы | Стоимость |
| Антиглаукоматозная операция с гидрогелиевым или коллагеновым дренажом | от 40000 |
Все цены
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Запись на прием
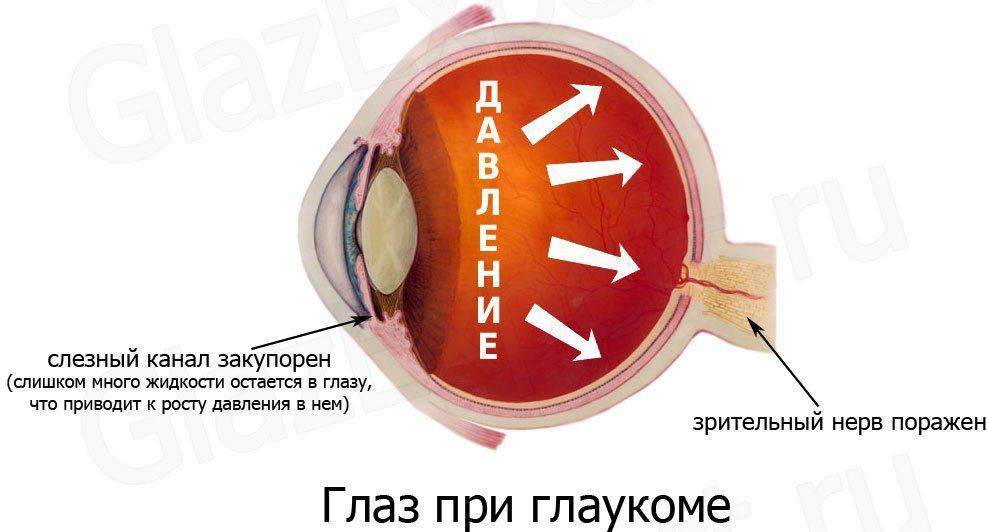
Глаукома (от греческого «непрозрачность хрусталика») – заболевание глаз, при котором повышается внутриглазное давление из-за нарушения оттока жидкости, постепенно разрушаются клетки сетчатки и происходит атрофия зрительного нерва. Классифицируется по происхождению на первичную и вторичную. К первичной относят открытоугольную (прогрессирует постепенно) и закрытоугольную, при которой возникает острый приступ. Вторичная развивается из-за перенесенных болезней или травм глазного яблока.
загрузка…
Клиническая картина
Накануне приступа может наблюдаться: переохлаждение или перегревание организма, нервный срыв, нарушение гигиены глаз, применение препаратов для расширения зрачка, продолжительная зрительная нагрузка, введение большого количества жидкости. Но это происходит не всегда, люди зачастую и не подозревают о патологии.
Острый приступ начинается со светобоязни, затем появляются сильные боли в глазу, височной, лобной области (из-за распространения ее по ходу ветвей тройничного нерва), ухудшением общего состояния, иногда тошнотой, рвотой. Зрачок расширен, острота зрения резко понижена. В передней и задней камере глаза скапливается избыток влаги, она оказывает давление на глазное яблоко и при надавливании оно очень плотное, похожее на камень.
загрузка…
Пациент жалуется на значительное ухудшение зрения, радужные круги вокруг источников света, резкую боль в глазу. Наблюдается повышение АД, брадикардия. Сопровождается приступ ознобом, повышенной температурой тела, замедлением пульса.
Глазное яблоко гиперемировано, возможен отек век. Роговица теряет характерный блеск, гладкость, зеркальность. Зрачки расширены неравномерно, реакция их на свет замедлена или отсутствует.
Причины такого состояния – повышенное внутриглазное давление, приводящее к нарушению обменных процессов в роговой оболочке.
Отличие от других состояний
По ошибке больного могут госпитализировать в другое отделение (хирургическое, кардиологическое) или примут его состояние за воспаление радужки, катаракту.
Распознать приступ глаукомы помогут следующие факторы:
- помутнение роговицы;
- неподвижность зрачка, его неправильная форма;
- отвердение, покраснение глаз;
- зрачок зеленоватого, а не черного оттенка;
- при механическом воздействии на роговицу веки быстро не смыкаются.
Диагноз ставится на опросе, осмотре пациента, результатах измерение остроты и полей зрения, внутриглазного давления.
Факторы риска
Чаще от глаукомы страдают пожилые люди, от 50 лет. Риск возрастает у лиц старше 60-70 лет.
Выделяют несколько причин появления глаукомы:
- Большой хрусталик, что приводит к уменьшению объема задней камеры.
- Массивное реснитчатое (цилиарное) тело, оно отвечает за выработку внутриглазной жидкости.
- Недостаточная кривизна роговой оболочки.
- Маленькие размеры глазного яблока.
К группе риска, кроме пожилых, относятся лица:
- имеющие наследственные признаки (от родителей);
- страдающие хроническими заболеваниями нервной, эндокринной, сердечно-сосудистой системы;
- с сахарным диабетом;
- страдающие близорукостью;
- с повышенным внутриглазным давлением;
- с артериальной гипотонией;
- перенесшие операции на глаза;
- проходящие долгий курс гормональной терапии;
- негроидной расы;
- а также женщины в период менопаузы.
Спровоцировать острый приступ способны: слишком высокие физические нагрузки; работа, требующая постоянного наклона головы; травмы глаз; прием антидепрессантов, алкоголя, соленой, маринованной пищи; применение капель для носа.
Лечение до госпитализации и в стационаре
При возникновении приступа следует сразу вызвать скорую помощь. Пока человек ожидает медиков, он должен оставаться в лежачем положении, можно принять горячую ножную ванночку, обезболивающее и средства, нормализующие АД. Закапывать самостоятельно капли, особенно Атропин, нельзя, это приведет к ухудшению состояния. Не следует пить много жидкости.
До прибытия в стационар пациенту вводят внутривенно Диакарб и дают еще внутрь вместе с препаратами калия (Аспаркам, Панангин), капают Пилокарпин, вводят Анальгин, Кеторол.
В стационаре проводят тщательный осмотр глаз, измерение остроты зрения (визометрия), полей зрения (периметрия). При необходимости назначают рефрактометрию, тонометрию (определение внутриглазного давления), микроскопию, офтальмоскопию, УЗИ, HRT-сканирование (позволяет определить точно изменения зрительного нерва). Гониоскопию (оценивают угол передней камеры) делают после улучшения состояния больного.
Для купирования острого приступа глаукомы применяют:
- Миотики – Пилокарпин 1-2 %. Средство закапывают четыре раза за час, затем за два часа и три раза через каждый час. Иногда выбирают Фосфакон, Армин.
- Диуретики – таблетки Диакарб назначают два раза в сутки; Маннитол – вводят внутривенно, капельно; Фуросемид – два раза в день в вену или в мышцу.
- Препараты для снижения внутриглазного давления – раствор Тимолола 0,5 % – капают два раза в день, Азопта.
- Глюкортикостероиды (Дексаметазон).
Читайте статью о том, какие капли нужно использовать при глаукоме.
Если у пациента сильная боль и рвота, назначают однократно литическую смесь. Когда приступ длится сутки без медикаментозной помощи, требуется хирургическое вмешательство.
После двух суток делают лазерную иридэктомию – с ее помощью снижают внутриглазное давление. Результатом ее является появление нового отверстия для оттока глазной жидкости. При этом используется местная анестезия.
Распространенным методом является трабекулэктомия – частичное удаление трабекулярных сетей. Цель операции также в снижении внутриглазного давления.
Преимуществом лазерного вмешательства является безболезненность, минимальный риск осложнений, короткий послеоперационный период, невысокая стоимость. Недостатки – результат со временем снижается, нужна поддерживающая терапия, могут возникнуть осложнения.
Прогноз
Если приступ удалось купировать в первые сутки, прогноз для пациента благоприятный. Но больного ставят на диспансерный учет у офтальмолога, дают специальные рекомендации. В случае несвоевременного обращения за помощью возможна полная слепота.
Дальнейшее ведение пациента
После операции больному рекомендуют ношение специальных очков. Нужно ограничить: просмотр телевизора, работу за компьютером, долгое чтение, особенно при темном свете. Запрещают поднятие тяжестей, посещение сауны, бани, алкоголь, курение, советуют диету без острого и соленого. Употреблять продукты с витамином A, регулярно приходить на осмотр к врачу.
Острый приступ характерен для закрытоугольной глаукомы. Очень часто приступ глаукомы принимают за гипертонический криз, лечение которого только усугубляет состояние. Причиной приступа является сдвиг хрусталика и радужной оболочки вперед, что провоцирует нарушение оттока жидкости и повышение внутриглазного давления. Острый приступ глаукомы блокирует отток внутриглазной жидкости. Подобное состояние является неотложным, оно может привести к полной слепоте.

Разновидности глаукомы
Более 90% случаев глаукомы приходится на открытоугольную форму болезни. Она характеризуется нарушением дренажа глаза без полного его перекрытия. Поэтому давление растет постепенно, симптомы отсутствуют. Открытоугольная глаукома протекает незаметно, для нее нехарактерны острые приступы.
Опасность открытоугольной глаукомы заключается в том, что поля зрения сужаются постепенно в течение нескольких лет. Так человек не может заметить ослепление, выявляя слепоту одного глаза внезапно.
Иногда пациенты жалуются на возникновение радужных кругов вокруг источника света, затуманивание взгляда, дискомфорт и быструю усталость глаза, что связано с ослабление аккомодации (возможность различать и четко видеть объекты, находящиеся на разном расстоянии).
Закрытоугольная глаукома характеризуется перекрытием доступа к дренажной системе глаза, как следствие, происходит накапливание внутриглазной жидкости. Ухудшение зрения наступает при перекрытии угла передней камеры радужной оболочкой. Подобное состояние провоцирует нарастание давления и острый приступ глаукомы.
Специфика острого приступа глаукомы
Острый приступ глаукомы характеризуется внезапным повышением внутриглазного давления до 50 мм. рт. ст. и выше. Конкретные причины приступа глаукомы до конца не изучены. Часто он является результатом волнений и переживаний. Причиной острого повышения давления может стать известие о болезни или гибели близкого человека, банкротство, ссора и прочие сильные эмоции.
Также приступ могут спровоцировать некоторые лекарства. Воздействие атропина и аналогов способно вызвать повышение давления в глазу. Пожилым людям вводить подобные средства можно только после измерения давления.
Здоровый глаз может быть подвержен приступу без явной причины. Обычно он начинается резко, ночью или утром. Чаще всего от глаукомы страдают пожилые люди, реже состояние диагностируют у пациентов в возрасте до 50 лет.
Риск возникновения острого приступа глаукомы повышается после 60-70 лет, хотя и в любом другом возрасте его могут диагностировать. У младенцев приступы встречаются с частотой в 1 раз на 10000 детей. В период с 40 до 50 лет состояние диагностируют у 0,1% людей. После 60-70 острый приступ глаукомы возникает у 1,5-2% населения.
Острый приступ глаукомы является одной из главных причин слепоты. Без грамотной и своевременной терапии ее нельзя избежать. Из всех слепых людей в мире 13,5% потеряли зрение именно вследствие острого приступа глаукомы, а это 5 миллионов человек.

Причины острой глаукомы
В здоровом глазу давление не выходит за пределы 18-22 мм. рт. ст. Подобное явление обеспечивается при балансе притока и оттока жидкости. Глаукома – группа состояний, которые связаны с постоянным или регулярным повышением внутриглазного давления. Превышение толерантного уровня приводит к развитию дефекта зрения, снижению его остроты, патологии зрительного нерва.
Глаукома характеризуется нарушением циркуляции жидкости. Впоследствии жидкость скапливается, растет давление внутри глаза. При повышении давления нарушается кровоснабжение. Дефекты элементов глаза обуславливаются повышенной нагрузкой на них.
Эти деформации негативно влияют на зрительный нерв, ограничивается связь с мозгом. Таким образом нарушается зрительная функция, страдает периферическое зрение, зона видимости ограничивается.
Как распознать острое повышение внутриглазного давления
Есть несколько признаков будущего наступления приступа глаукомы. Так при затуманивании зрения и появлении радужных кружков вокруг источника света нужно срочно обратиться к офтальмологу. Это тот случай, когда можно вызывать скорую помощь.
Данные симптомы характерны для быстрого повышения давления в глазу, при котором нарушаются обменные процессы в роговой оболочке. Вмешательство в метаболизм приводит к помутнению роговицы, которое проявляется затуманиванием и радужными кружками.
Отличить патологию от обычного сияния источника света можно так: перед острым приступом человек видит вокруг него радужный ореол, который видят здоровые люди вокруг света при туманной и пасмурной погоде.
Оценить различия сложно, если ранее у пациента не было приступов глаукомы. Чаще всего глаукома ограничивается этими признаками, без развития острого приступа. При повышенном риске нужно постоянно наблюдаться у врача и обращаться за помощью при первых симптомах. Бывает, что острый приступ глаукомы не подает сигналов и развивается неожиданно.

Симптомы приступа
Изначально при приступе глаукомы возникает светобоязнь и боли в глазу. Им характерен стремительно нарастающий характер. Болезненные ощущения могут охватывать голову со стороны пораженного глаза. Иногда боль распространяется на верхнюю и нижнюю челюсть.
Боль очень быстро усиливается. Возможна такая интенсивность, к которой присоединяются тошнота и рвота. Редко, но бывает потеря рассудка от боли при приступе глаукомы.
Возможные жалобы при остром приступе глаукомы
- озноб;
- повышенная температура тела;
- замедление пульса;
- симптомы дисфункции сердечно-сосудистой системы.
Рвота и признаки сердечно-сосудистого расстройства нередко являются причинами неправильной постановки диагноза. Пациентов с острым приступом глаукомы ошибочно отправляют к терапевту, неврологу или даже инфекционисту. Неверными диагнозами могут стать отравление, кровоизлияние в мозг, инфекционный гепатит и прочее.
Это странно, ведь признаки деформации глаза при глаукоме очевидны и могут быть дифференцированы даже средним медицинским работником.
Признаки острой глаукомы со стороны глаза
- уплотнение глаза (при прощупывании глаз очень твердый, почти как камень);
- значительное покраснение;
- затуманивание зрения;
- резкое ухудшение зрительной функции;
- слепота;
- расширение зрачка;
- отек роговицы;
- сокращение глубины передней камеры;
- отсутствие реакции на свет;
- изменение цвета зрачка (не черный, а зеленоватый).
Чтобы распознать главный признак – уплотнение глаза – можно ощупать больной и здоровый глаз, а при двусторонней глаукоме желательно пригласить для дифференциации здорового человека.

Как диагностировать острый приступ глаукомы
При подозрении на приступ пациента нужно отправить в офтальмологическое (глазное) отделение больницы. Лучше всего отправиться в специализированную клинику, так как при безрезультативности медикаментозной терапии требуется незамедлительное хирургическое вмешательство.
Сначала врач должен измерить внутриглазное давление, оценить состояние глаза, проанализировать жалобы пациента. По результатам этих исследований пациента направляют в офтальмологическое отделение в срочном порядке.
Стоит знать, что у некоторых пациентов возможно нетипичное проявление (особенно у темнокожих людей). Приступ сопровождается незначительной болью, давление не сильно превышает порог толерантности, но зрение все равно ухудшается.
Биомикроскопия при приступе показывает такие дефекты:
- отек роговицы;
- уплотнение стромы (прозрачная основа роговицы);
- буллезная кератопатия (эпителиальные пузыри в роговице);
- уменьшение передней камеры;
- помутнение;
- клеточные включения;
- расширение овала зрачка;
- отсутствие реакций;
- повышение давления до 50-100 мм. рт. ст.
Гониоскопия показана после снятия отечности роговицы. Процедуру можно провести при гипотензивной терапии (глицерол, гипертоническая солевая мазь). Точно определить диагноз позволяет гониоскопия парного глаза. Обследование дает возможность выявить скрытую блокаду передней камеры глаза.
Неотложная помощь при остром приступе глаукомы
Терапия при остром приступе должна осуществляться офтальмологом или представителем медицинской сферы, который обладает достаточной квалификацией. Другая терапия при острой глаукоме только усугубляет состояния пациента.
После постановки диагноза и до отправки пациента в специальное отделение нужно принять меры, которые помогут снизить внутриглазное давление и снять болевые ощущения. Для этого используют диакарб или другой диуретик (0,5 г внутрь), в глаз 1% раствор пилокарпина или другого средства, сужающего зрачок при гипотензивном эффекте (способность снижать кровяное давление). Закапывать средство нужно несколько раз.

Принцип купирования острого приступа глаукомы
- Пилокарпин 1-2%. Закапывать нужно четыре раза в течение часа. Следующие два часа нужно закапывать каждые 30 минут. Затем 3 раза через каждый час. Терапию продолжают еще какое-то время по 6 раз в сутки.
- Диакарб в таблетках применяют по 0,25-0,5 г дважды в сутки.
- Раствор тимолола 0,5% капать по капле дважды в день.
- Раствор маннитола 15% внутривенно (капельное введение по полчаса). Рассчитывать 10 мл на 10 кг веса.
- Фуросемид внутривенно или внутримышечно по 20 мг в день.
Препараты от боли и рвоты назначаются по симптомам. При неэффективности данной терапии рекомендуется начать введение литической смеси в течение четырех часов. Это однократная процедура.
Состав литической смеси:
- 1 мл раствор хлорпромазина 2,5% внутримышечно;
- 1 мл димедрола 2% внутримышечно;
- 1 мл тримеперидина 2% внутримышечно.
После введения препаратов нужно оставаться в лежачем положении 3 часа. Если приступ продолжается сутки без медикаментозной терапии, необходимо хирургическое вмешательство.
Спустя двое суток рекомендована лазерная иридэктомия (удаление частей радужной оболочки). Операцию проводят амбулаторно при местной анестезии.
Лазерная иридэктомия позволяет восстановить связь между камерами глаза. Для купирования приступа рекомендована лазерная иридотомия (эффективность составляет 75%). При неэффективности требуется трабекулэктомия (создание пути оттока жидкости из передней камеры под конъюнктиву).
