Противопоказания после удаления катаракты лазером
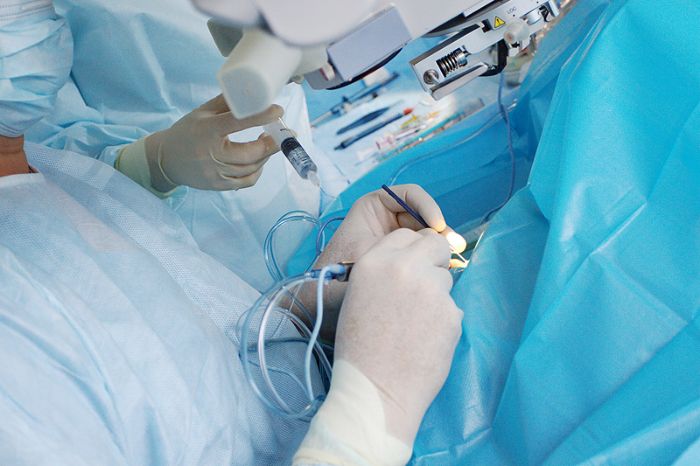
Катаракта — офтальмологическое заболевание, которое очень часто встречается в пожилом возрасте и характеризуется помутнением хрусталика. Несмотря на распространенность недуга, лекарственных средств, которые бы полностью устраняли причину и последствия его возникновения, пока не существует, поэтому единственным выходом остается операция, при которой хрусталик изымают, а на его место ставят искусственную интраокулярную линзу.
У этого метода достаточное количество противопоказаний, поэтому способов лечения заболеваний хирургическим путем становится все больше.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Общие сведения о хирургии катаракты
Катаракта на начальных этапах практически никак себя не проявляет, хотя именно в этот период у пациента есть возможность замедлить прогрессирование заболевания и избежать хирургического вмешательства. Со временем хрусталик мутнеет, приводя к образованию оптических явлений и стойкому снижению зрения.
Единственный способ вернуть зрение больному — полностью удалить помутневший хрусталик и заменить его на искусственный. Эта операция называется экстракция, и известная она еще с древнейших времен. Однако в прошлом удаление хрусталика было показано только тем, у кого он значительно помутнел. Сейчас операция проводится даже при средней степени заболевания, т.е. выжидать созревания катаракты не нужно.
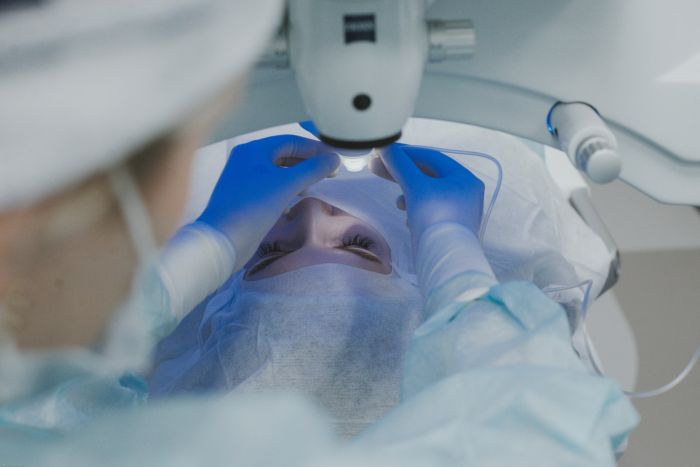
В последние десятилетия на смену хирургическому методу пришел микрохирургический — малоинвазивный, безболезненный способ, который не требует длительного периода восстановления и характеризуется меньшим риском осложнений.
Замена хрусталика при катаракте может быть показана по медицинским или профессионально-бытовым причинам. К профессионально-бытовым относят те, которые связаны с работой или деятельностью, требующими напряжения глаз (шитье, вождение автомобиля).
К медицинским показаниям относятся:
- перезрелая катаракта;
- набухающая катаракта;
- вывих или подвывих хрусталика;
- необходимость исследования глазного дна перед проведением лазерной операции или при других заболеваниях глаз;
- присоединение вторичной глаукомы.
При установлении необходимости хирургического вмешательства врач определяет подходящую методику и назначает дату операции, проведя предварительные исследования и подготовку.
Методики
Разнообразные методики замены хрусталика были созданы в связи с появлением нового оборудования (например, лазера), а так же для того, чтобы возможность избавиться от катаракты была у всех пациентов, в том числе — у тех, кому по каким-либо причинам стандартная операция противопоказана.
Лазерная факоэмульсификация
Самая современная и одна из самых распространенных в настоящее время методика, которую стали практиковать с середины 90-х годов. Сейчас по популярности она уступает только ультразвуковому методу, поскольку последний финансово доступнее для пожилых людей.
Лазерная факоэмульсификация проводится с использованием фемтосекундного лазера, который не повреждает здоровые ткани, а аккуратно расслаивает хрусталик. Это позволяет вернуть зрение людям, у которых хрусталик не чувствителен к ультразвуку, людям со сложной формой катаракты (сопряженной с глаукомой или подвывихом хрусталика), сократить длительность восстановительного периода и свести риск осложнений до минимального уровня.
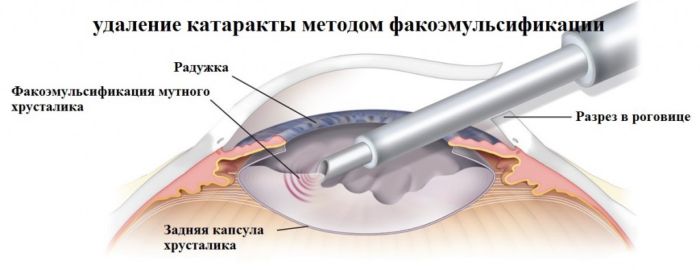
После бесконтактного лазерного воздействия хирург вставляет линзу на место поврежденного хрусталика, и уже через несколько часов пациент может идти домой. Зрение при этом возвращается моментально.
Ультразвуковая факоэмульсификация
Ультразвуковая факоэмульсификация занимает промежуточное положение между стандартной хирургической процедурой и лазерным вмешательством. Ее можно проводить на любой стадии катаракты.
Ультразвуковой метод очень малотравматичен: после операции не остается рубцов, практически не возникает осложнений, реабилитационный период не превышает 2 месяцев. Через пару часов после завершения операции к человеку полностью восстанавливается зрение, если оно не было снижено из-за других заболеваний.
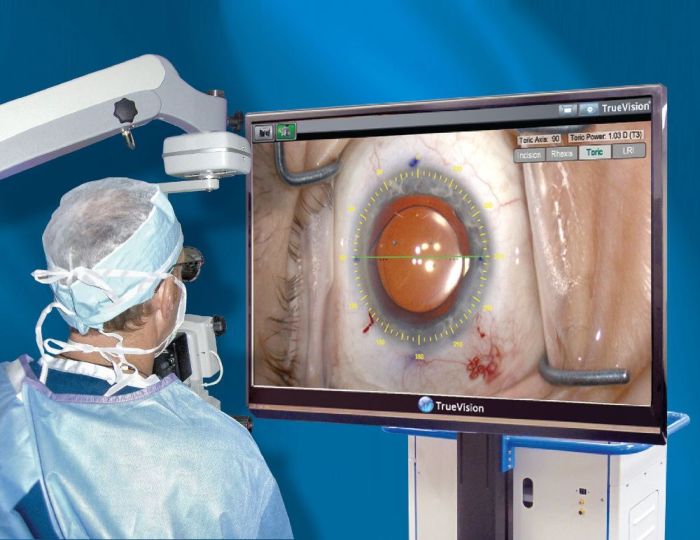
Процедура проводится в точности так же, как при лазерной факоэмульсификации. Разница лишь в том, что помутневший хрусталик удаляется не лазером, а ультразвуком. Эта операция намного дешевле, чем лазерная, но подходит не всем.
Экстракапсулярная экстракция
Экстракапсулярная экстракция (ЭЭК) — традиционный хирургический способ удаления хрусталика без капсулы, который отличается дешевизной, долгим и сложным реабилитационным периодом и накладыванием швов после процедуры.
Операция проводится под анестезией и обязательно с применением векорасширителя. Разрез проводится с помощью скальпеля, после чего хрусталик полностью изымают и вставляют на его место интраокулярную линзу. На место разреза накладывают шов, который и становится самым уязвимым местом глаза. При травмах, механическом воздействии и резких движениях он может повредиться.
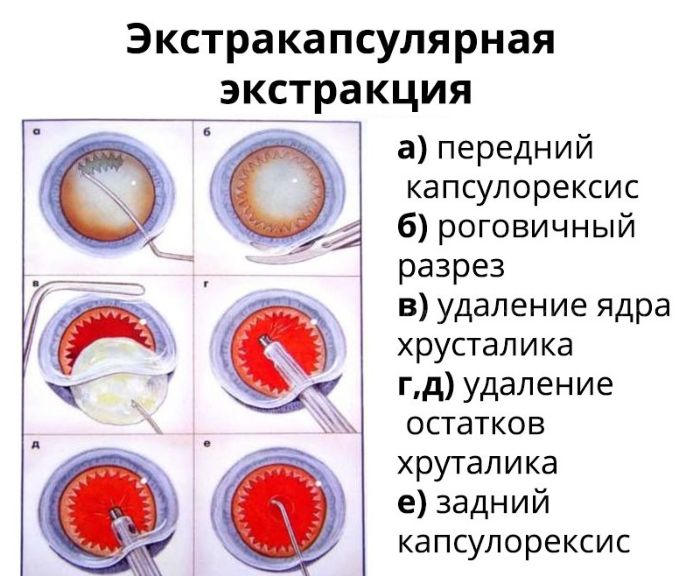
Так же рубец часто приводит к образованию послеоперационного астигматизма, т.е. снижению зрения. Заболевание может появиться из-за низкой квалификации врача, несоблюдения рекомендаций хирурга после операции или из-за индивидуальных особенностей, поэтому об этом пациента предупреждают заранее.
Интракапсулярная экстракция
При интракапсулярной экстракции врач осуществляет те же манипуляции, что и при экстракапсулярной, однако в этом случае хрусталик удаляется вместе с капсулой.
Такой подход исключает вероятность того, что поврежденные ткани окажутся в глубоких структурах глаза и приведут к повторному развитию катаракты. Но вероятность присоединения астигматизма при этой операции сохраняется.
Подготовка
Подготовка к любой операции осуществляется в несколько этапов. Иногда она может занимать до нескольких месяцев, поскольку офтальмологу необходимо убедиться, что у пациента нет противопоказаний со стороны всех систем органов.
Какие обследования необходимо пройти?
Перед назначением даты операции врач назначает ряд стандартных процедур:
- сдача крови на гепатит;
- сдача крови на сифилис;
- общий анализ крови (тромбоциты, фибриноген, уровень сахара и пр.);
- общий анализ мочи.
К инструментальным методам диагностики, необходимым перед проведением операции, относят:
- флюорографию;
- ЭКГ.
Также перед операцией нужно посетить терапевта и получить заключение о возможности хирургического (ультразвукового, лазерного) вмешательства. Обязательно выяснить об отсутствии противопоказаний со стороны других систем органов, поэтому потребуется консультация кардиолога, эндокринолога, ЛОРа, стоматолога, гинеколога и уролога (женщинам и мужчинам соответственно), анестезиолога.
За несколько дней до операции пациент получает индивидуальные рекомендации: об отмене приема лекарств, о питании накануне вмешательства и другие.
Кому нельзя делать процедуру?
Операция по удалению катаракты имеет ряд противопоказаний. Они бывают временные и постоянные. К временным относят те, которые предполагают откладывание операции на определенный срок. Это может быть ангина, цистит, кариес или беременность.
СПРАВКА. Постоянные (абсолютные) противопоказания делают невозможным удаление катаракты либо одним, либо всеми способами.
Возрастные ограничения
Многие клиники не проводят операции пациентам моложе 18 лет. Однако в некоторых случаях, если речь идет о значительной потере зрения, врачи решаются прооперировать пациента и в более раннем возрасте, предварительно заполучив разрешение родителей и проведя все необходимые обследования.
Хирургическое вмешательство в пожилом возрасте тоже ограничивается каждой клиникой, но, как правило, многие медицинские учреждения придерживаются возраста 65 лет. В этом возрасте у людей обычно уже присутствуют другие заболевания (сахарный диабет, патологии сердечно-сосудистой системы), поэтому наркоз нанесет слишком сильный урон и может быть опасен.
Ультразвуковое и лазерное вмешательство возможны в любом возрасте от 18 лет.
Заболевания сердца
Перед операцией все пациенты должны посетить кардиолога, чтобы убедиться в нормальной работе сердца. При некоторых хронических заболеваниях (при сердечной недостаточности в частности), а так же в течение 6 месяцев после перенесенного инсульта или инфаркта операцию по удалению катаракты не проводят.
Заболевания глаз
Основные противопоказания связаны с офтальмологическими заболеваниями. Операцию не проводят при:
- инфекционных поражениях глаз (конъюнктивит, воспаление сосудистой оболочки или радужки);
- декомпенсированной глаукоме (показатели внутриглазного давления превышают норму);
- отсутствии светоощущения.
Инфекционные заболевания нужно будет сначала полностью вылечить, и уже после этого можно проводить обследование для последующей операции по удалению катаракты. В остальных случаях операция абсолютно противопоказана, поскольку вероятность развития осложнений очень высока, а терапевтический эффект не превосходит возможные негативные последствия.

Сахарный диабет
Течение катаракты при сахарном диабете особенное.
Во-первых, заболевание развивается стремительно, поэтому оперативное вмешательство, с одной стороны, необходимо осуществить незамедлительно.
Во-вторых, у диабетиков часто развивается сопутствующее поражение сетчатки, а его отсутствие не говорит о том, что его никогда не будет. Зачастую у больных сахарным диабетом после операции по удалению катаракты развивается диабетическое поражение сетчатки.
Несмотря на все это, операция по удалению катаракты у людей с сахарным диабетом проводится только в том случае, если уровень сахара в крови стабилен и держится на одном уровне.
Сахарный диабет не является абсолютным противопоказанием к оперативному вмешательству, однако к пациентам с этим диагнозам предъявляются особые требования. Если удается достичь стабильного уровня сахара в крови, можно проводить операцию, в ходе которой обязательно нужно следить за этим показателем.
Кроме того, при сахарном диабете более успешных результатов можно достичь, если провести операцию на ранней стадии катаракты.
Результат процедуры
В результате процедуры, проведенной ультразвуковым или лазерным методом, полностью восстанавливается зрение уже через несколько часов после операции. Вероятность развития осложнений при этом минимальна.
При традиционных хирургических методах восстановительный период может длиться до 3 месяцев, в течение которых пациенту нужно соблюдать ряд ограничений, постоянно посещать офтальмолога и не бояться, если зрение не восстановилось полностью. Если реабилитация проходит, как нужно, примерно через 3 месяца рубец перестанет препятствовать нормальному зрению и оно вернется.
Мнение эксперта
Данилова Елена Федоровна
Врач-офтальмолог высшей квалификационной категории, доктор медицинских наук. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей.
Однако нужно понимать, что любой метод удаления катаракты возвращает только то зрение, которое было утеряно в результате катаракты. Например, если у пациента была близорукость и он носил очки с оптической силой 2 диоптрии, но потом развилась катаракта и он практически полностью лишился зрения, после операции его зрение будет не 100%-ным, а иметь значение -2. При операции замещается лишь хрусталик, но другие структуры глаза (сетчатка, например) не затрагиваются.
Вероятность повторного развития катаракты наиболее высока при ЭЭК. Поврежденные ткани хрусталика из глубоких слоев тканей глаза могут начать разрастаться и препятствовать прохождению световых лучей сквозь линзу. В этом случае может быть назначена повторная процедура, но уже по методике ИЭК, т.е. с полным удалением капсулы.
Полезное видео
Операция при катаракте: показания, противопоказания, возраст:
Заключение
Катаракта относится к распространенным офтальмологическим заболеваниям, которые встречаются преимущественно в пожилом возрасте. Консервативными методами вылечить пациента нельзя: пока фармацевтика дает лишь возможность частично замедлить помутнение хрусталика.
Хирургия дает возможность заменить помутневший хрусталик на искусственную интраокулярную линзу 4-мя способами, начиная традиционными и заканчивая современными методами с применением лазера или ультразвука.
У каждой методики есть свои противопоказания, которые необходимо выявить на этапе подготовке к операции заблаговременно. При наличии противопоказаний операция либо откладывается, либо заменяется другим методом, либо не проводится вообще, и тогда один глаз «выключается» из зрительного процесса.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Замена помутневшего хрусталика при катаракте требует строгого соблюдения определенных рекомендаций, данных офтальмологом. Следование им поможет быстрее восстановиться после операции и сократить период реабилитации, позволив наслаждаться четким зрением. В данной статье мы расскажем о том, как вести себя после оперативного вмешательства.
Любая операция представляет собой технически сложный процесс, тем более если речь идет об оперативных вмешательствах в области глаз. Настоящим спасением для многих людей, страдающих различными патологиями зрения, стало появление лазерной коррекции. И если в былые годы мало кто из пациентов соглашался на хирургическое вмешательство с применением скальпеля, то лазер позволяет сделать операцию малоинвазивной и безопасной для человека. Проведение лазерной коррекции, в том числе и замены хрусталика глаза, имеет немало преимуществ.
Так, например, она хорошо переносится в любом возрасте, не оставляет швов или рубцов на глазном яблоке, а также абсолютно безболезненна, благодаря применению капельной анестезии и качественных материалов и инструментов. Однако полностью исключать риск после проведения замены хрусталика с помощью лазера все же нельзя.
Возможные послеоперационные осложнения
Показания к замене хрусталика глаза индивидуальны всегда. Именно поэтому перед началом лечения необходимо посетить не только врача-офтальмолога. Кроме него придется пройти и специалистов более узкой направленности, например, эндокринолога. Это необходимо тем пациентам, которые страдают сахарным диабетом или другими патологиями эндокринной системы, которые могут стать серьезным препятствием для проведения операции. Подбор хрусталика, или, как его называют офтальмологи, интраокулярной линзы, осуществляется также индивидуально для каждого человека.

Именно такая скрупулезность и позволяет добиться высоких результатов лазерной коррекции. Однако, несмотря на это, у некоторых пациентов возникают осложнения после того, как была проведена замена хрусталика, поврежденного при катаракте. Послеоперационный период для них может оказаться более продолжительным и сложным, чем для большинства других пациентов. Основными видами осложнений являются:
- инфекционное воспаление, риск которого достаточно мал, если операции проводилась в клинике на современном оборудовании, однако исключать его из списка возможных осложнений все же нельзя;
- помутнение капсулы хрусталика, что происходит в связи с разрастанием клеток эпителиальных тканей. В результате этого пациент видит еще хуже, чем до проведения операции;
- отек роговой оболочки глаза, обусловленный введением в глазное яблоко хирургических инструментов. Обычно отек проходит в течении суток. Если же он не прошел за это время, необходимо обратиться за помощью к врачу;
- кровоизлияние — осложнение, встречающееся довольно редко и только в том случае, если речь идет о катаракте, образовавшейся после получения травмы глаза;

- утрата способности четко различать видимые предметы, находящиеся на различных расстояния от глаз;
- повышение внутриглазного давления вследствие применения растворов во время коррекции зрения.
Мы перечислили основные виды осложнений, которые возможны после замены хрусталика глаза на искусственный. Однако, если пациент страдал хроническими заболеваниями, то список может быть расширен.
Завершение операции и первые дни после нее
Сразу после проведенного удаления хрусталика пораженного глаза, зрительные органы пациента закрывают специальной повязкой, которая необходима для защиты прооперированного глаза от различных загрязнений, например, попадания пыли. Как правило, на следующий день, ее снимают. После этого необходимо протереть веки специальным ватным тампоном, смоченным в растворе 0,02% фурацилина или раствором 0.25% левомицетина. В большинстве современных клиник эту процедуру проводят квалифицированные специалисты, а вот после операции в муниципальной больнице, вероятнее всего, придется снимать повязку самостоятельно. В первый день после операции носить повязку постоянно не стоит. Ее необходимо надевать, если пациент решил выйти на улицу, особенно если погода стоит ветреная или дождливая. Главное правило — каждый раз использовать новую, стерильную повязку. В помещении во время реабилитации после замены хрусталика ее можно заменить самодельной «занавеской», сделать которую легко можно самостоятельно, например, использовав для этого марлю.

Опять-таки, очень важно, чтобы используемая марля была стерильной, в идеале — недавно купленной в аптеке. В интернете есть много видео, на которых детально показано, как сделать такую повязку-«занавеску». Крепится она на лоб с помощью медицинского пластыря. Это никак не мешает глазам двигаться и позволяет им полноценно «дышать». В первые дни послеоперационного (восстановительного) периода могут возникать болевые ощущения в височных долях, а также в области бровей.
В таких случаях врачи-офтальмологи рекомендуют принять один из нестероидных обезболивающих препаратов, имеющихся в домашней аптечке. Если же боль не проходит в течение недели, следует обратиться за помощью к врачу.
Использование глазных капель во время реабилитации
Важно понимать, что реабилитация после замены хрусталика глаза при катаракте требует обязательного посещения врача-офтальмолога. Как правило, в этом периоде немаловажную роль играет использование специальных глазных капель. При правильном применении, они позволяют сократить восстановление после операции и защитить глаза от различного рода заражений. В большинстве случаев, назначением одного вида капель дело не ограничивается. В зависимости от индивидуальных показаний пациенту могут быть назначены:
- дезинфицирующие капли, например: «Окомистин», «Альбуцид», «Тобрамицин»;
- противовоспалительные капли, например: «Дексаметазон», «Индоколлир», «Дикло-Ф»;
- комбинированные капли, например: «Тиотриазолин», «Дексона», «Неладекс».
Вышеперечисленные капли после удаления пораженного хрусталика лазером, врачи-офтальмологи назначают применять по так называемой «схеме убывания». Первую неделю их необходимо закапывать в глаза по четыре раза: утром, после пробуждения, в обед, перед или после ужина (в зависимости от аннотации к лекарственному препарату) и перед сном. В течение второй недели четвертый прием за сутки отменяется, то есть капли используются только три раза.
Во время третьей недели — два, в во время четвертой — всего один. Однако это наиболее распространенные методы лечения во время послеоперационного периода. В каждом конкретном случае план может быть скорректирован врачом-офтальмологом.
Ношение повязки на глаза в послеоперационный период
Ношение повязки является одним из основных моментов после того, как была проведена замена хрусталика при катаракте. Послеоперационный период начинается именно с ее использования. Она выполняет защитную функцию, оберегая глаза пациента от попадания яркого солнечного света, ультрафиолетовых лучей, а также частиц пыли. Как мы уже писали ранее, сделать такую повязку можно и самостоятельно.
Для этого понадобится лишь стерильная марля и лейкопластырь. Повязку, которую надевают пациенту в клинике, после завершения операции по удалению катаракты, можно снимать уже на второй день, а вот такая марлевая пригодится, как минимум, в течение первой недели.
Реабилитация после замены хрусталика глаза. Режим
Как и любая другая операция, требует соблюдения определенного режима и замена хрусталика при катаракте. Послеоперационный период не предполагает обязательного соблюдения постельного режима. Пациент может передвигаться и даже выходить на улицу, главное не забывать надевать на глаза повязку. Однако в первые два-три дня после лазерной коррекции выходить из дома все же не рекомендуется, особенно без сопровождения близких. Если процесс заживления проходит довольно быстро, то повязку можно заменить на защитные очки, но в таком случае лучше отдать предпочтение моделям с поляризационными линзами. Очень важно соблюдать некоторые рекомендации офтальмологов, связанные с режимом сна. Врачи не советуют спать на стороне прооперированного от катаракты глаза и на животе. Кроме того, во время послеоперационного периода стоит избегать физических нагрузок, резких движений, а также наклонов головы и приседаний.

Соблюдение гигиены после замены хрусталика
Немаловажным этапом после удаления хрусталика лазером является соблюдение правил гигиены. Умывать лицо и мыть голову во время реабилитационного периода стоит крайне осторожно. Женщинам ни в коем случае не стоит наносить на лицо маски или крема, а мужчинам врачи даже рекомендуют не бриться несколько дней, объясняя такое ограничение тем, что пена или гель для бриться могут попасть в глаза.
Если вода, шампунь, мыло или любое другое средство бытовой химии все же попало в зрительные органы, то их необходимо сразу же промыть раствором 0.02% фурацилина или водным раствором 0.25% левомицетина.
Правильное питание после замены хрусталика
Послеоперационный период при удалении катаракты накладывает определенные ограничения и на некоторые продукты. Так, например, нельзя употреблять в пищу мясо, отличающееся повышенной жирностью, сало, а также любые блюда, приготовленные на сковороде. Заменить их лучше почками, печенью или морской рыбой. Особое внимание в это время следует уделить моркови, чернике, абрикосам, помидорам, а также другим фруктам и овощам, содержащим в себе витамины группы А и С.
