Противопоказания при хронический гепатит с
С случае хронизации гепатита С самостоятельного излечения не происходит и требуется медикаментозное лечение.
В группе риска пожилые люди и дети. Часто, им противопоказаны некоторые виды противовирусного лечения.
Лица со сниженным иммунным ответом – страдающие иммунодефицитами или хроническими аутоиммунными или аллергическими заболеваниями.
Гепатит С может протекать в форме острого или хронического инфекционного заболевания. Острая форма может перейти в хроническую( чаще так и происходит), а хроническая в, свою очередь, может иметь эпизоды обострения.
Как правило переход острого гепатита С в хронический не выявляется клинически – острый гепатит не проявляет себя, а хронический выявляется лишь на стадии цирроза и печеночной недостаточности.
Если этого не случилось, то происходит переход в хронический гепатит, который может протекать десятилетиями.
Исход вирусного гепатита С
Как лечат хронический гепатит С ?
Ежегодно появляются все новые противовирусные препараты для лечения гепатита С, результаты их лабораторных и клинических исследований обнадеживают. Потому, даже если первый этап лечения инфекции не дал излечения, это не повод для паники. Будет проведено повторное курсовое лечение – с корректировкой препаратов или дозировок.
В отличие от многих инфекционных заболеваний, при хроническом гепатите С еще не разработана стандартная схема лечения – она формируется в процессе лечения, в зависимости от промежуточных результатов лечения.
Безопасность противовирусного лечения — возможные побочные эффекты
На фоне лечения гепатита комбинациями противовирусных средств интерферон + рибавирин могут наблюдаться некоторые побочные эффекты. Среди молодых людей как правило адаптация организма к лечению происходит быстро и с минимальными побочными эффектами.
Самыми дорогими из списка применяемых препаратов интерфероны.
Комбинированное противовирусное лечение гепатита С противопоказано:
Какие исследования необходимы для назначения лечения?
Через 2 недели лечения проводят:
Раз в 3 месяца необходим контроль гормонов щитовидной железы. При необходимости врач может назначить и дополнительные обследования.
Читать еще:
К сожалению,врачи ничего не объясняют.
Оставить отзыв
Вы можете добавить свои комментарии и отзывы к данной статье при условии соблюдения Правил обсуждения.
При хронической форме гепатита С не обойтись без противовирусной терапии (ПВТ). Основная цель такого лечения – избавить пациента от симптомов заболевания надолго. Действие специальных препаратов направлено на устранение воспалительных процессов в печени. При этом показатели уровня вируса в крови не определяются. Противовирусная терапия гепатита С помогает добиться стойкой ремиссии у большинства пациентов.
Показания к терапии
Вначале следует сказать, кому подходит этот вид терапии, так как не все пациенты могут принимать препараты ПВТ. Терапия показана для следующих групп больных:
- женщины;
- люди с обнаруженным генотипом вируса (любого, кроме 1);
- те, у кого имеет место повышенная активность трансаминаз;
- совершеннолетние пациенты, не достигшие возраста 40 лет;
- больные с массой тела, которая не превышает 75 кг;
- имеющие нормальные гематологические показатели.
Но это не означает, что всем остальным пациентам терапия запрещена. Теоретически, лечение может получать любой больной с виремией.
ПВТ может быть применена для ребенка старше 2 лет, но только если его родители не против.
Показаниями на проведения ПВТ являются:
- обнаружение вируса гепатита в крови;
- компенсированное поражение печени;
- мостовидный фиброз;
- компенсированный цирроз;
- гепатит в хронической форме с выраженным фиброзом.
При полном отсутствии фиброза или незначительном его проявлении терапию могут отсрочить.
Это обусловлено тем, что у таких больных вероятность обострения очень низкая, поэтому они не нуждаются в срочном лечении сильнодействующими медикаментами.
Основные принципы терапии
Сегодня ПВТ считается самым эффективным способом лечения гепатита С. На положительный результат и полную ремиссию могут рассчитывать многие пациенты. При этом практически отсутствуют рецидивы.
Эффективность лечения зависит от следующих факторов:
- пола и возраста пациента;
- степени и скорости развития патологического процесса;
- типа вируса;
- давности инфицирования.
Вирус гепатита последовательно проходит несколько стадий – от 0 до 5. Последний этап характеризуется тотальным поражением печени и началом цирроза. После этого полностью восстановить орган уже не удастся.
На выбор лекарственных средств влияет стадия развития болезни. Препараты должен подбирать врач, который в зависимости от состояния больного разрабатывает эффективную схему. Если имеет место нулевая стадия, то ПВТ применяют редко. Ее использование возможно при наличии симптомов и повышенной динамики развития вируса.
Выяснить необходимость лечения помогут анализы на определение АЛТ и АСТ, которые еще называют печеночными пробами. Данные исследования выявят нарушения в функционировании печени.
Сколько длится лечение
На длительность лечебного курса влияет генотип вируса:
1. Примерно у 50-75% пациентов выявляют 1 генотип. Для них срок лечения составляет до 1 года. Препараты используют в соответствии с весом в полных дозах.
2. При 2, 3 генотипах вируса проводят полугодовой курс. Лекарственные средства принимают в определенной дозировке, вне зависимости от веса пациента.
3. Пациенты с 4 и 5 генотипами должны пройти курс протяженностью 48 недель.
4. При 6 генотипе терапия подбирается в индивидуальном порядке.
На сроки также влияют промежуточные результаты анализов.
Лечение с применением интерферона
Интерфероны – это эндогенные белки, которые клетки организма вырабатывают в ответ на вирус. Раньше использовали монотерапию препаратами этого ряда, и положительного результата удавалось достичь не более чем в 15% случаев. При комбинированном лечении этот показатель вырастает до 40%. При использовании пегилированного интерферона альфа положительная динамика наблюдается у 63% пациентов. На показатели влияет также то, насколько сам больной придерживается предписаний лечащего врача.
Продолжительность ПВТ интерферонами составляет около 48 недель. Этого достаточно для того, чтобы достичь стойкой ремиссии. Лучшего результата удается добиться при лечении больных со 2 и 3 генотипом вируса. Вероятность выздоровления у них достигает 95%.
При составлении схемы лечения нужно брать во внимание множество факторов. Препараты подбирают в соответствии с индивидуальными особенностями пациента.
Для того чтобы предотвратить изменения в составе крови, избежать побочных эффектов и получить эффект от лечения, интерфероны совмещают с Рибавирином.
Сегодня применяют трехкомпонентное лечение, включающее Рибавирин, интерферон и противовирусные медикаменты прямого действия. Эффективность такой терапии составляет до 98%.
В основном применяются такие средства, как Боцепревир, Телапревир и Симепревир. Они действуют на сам вирус и нередко применяются при отрицательном ответе на терапию.
Их использование преследует 3 цели:
- повышение эффективности ПВТ;
- предупреждение цирроза печени;
- устранение рецидива заболевания после успешно проведенного лечения.
Такая ПВТ значительно ухудшает самочувствие. К тому же лечение стоит достаточно дорого.
Терапия без интерферона
Относительным новшеством является лечение без использования интерферона. Эффективность такой терапии доказана при:
- I генотипе вируса;
- лечении без использовании Рибавирина;
- циррозе печени.
Безинтерфероновая терапия гепатита С более безопасна и дает минимальное количество побочных эффектов. Но у нее есть два недостатка: разрешение на проведение дают не во всех странах, и стоимость ее крайне высока.
В комбинации с Рибавирином безинтерфероновые средства дают 99% вирусологического ответа, даже если у пациента 1-й генотип вируса. Успехи в лечении без помощи этого препарата наблюдаются в около 95% случаев. Это касается даже больных с циррозом печени.
Терапия предоставляет возможность ударно лечить даже больных с ВИЧ, циррозом и другими серьезными поражениями, с которыми не справляются препараты старого образца.
Вспомогательная терапия
Пациентам с хронической формой гепатита С не обойтись без применения гепатопротекторов. Это так называемая поддерживающая терапия, которая призвана наладить работу печени и восстановить ее ткани.
Препараты из этой группы не действуют на сам вирус. Но они необходимы для поддержания печени, которая была повреждена. К таким средствам относят Фосфоглив, Эссенциале и Силимар.
При хронической форме гепатита необходимы иммуномодулирующие препараты. Они помогают стимулировать защитные силы организма. Эти средства налаживают работу иммунной системы, препятствуя развитию аутоиммунных процессов. К таковым относят Тимоген, Задаксин и Тималин.
Иммуносупрессивная терапия подавляет патогенные процессы. Ее применяют при аутоиммунном и токсическом гепатите, при вирусной форме используют редко. Целесообразно применять ее только в том случае, если иммунная система вредит печени больше, чем вирус.
При активном воспалительном процессе врач может назначить Преднизолон и Азатиоприн. Для того чтобы усилить эффект и поддержать печень, необходимо отказаться от алкоголя и курения, соблюдать диету и все предписания врача.
Другие медикаменты
Используют средства прямого действия. В России прошли проверки и получили сертификат два таких средства: Телапревир и Виктрелис. Они оказывают действие на клетки вируса. Их преимущества – эффективность и отсутствие побочных эффектов.
Телапревир назначают тем, кто ранее не получал противовирусные препараты или имеет выявленную хроническую форму заболевания. Его применяют и при раннем лечении интерферонами. Но эффект обычно незначителен.
Дозировку определяют после тщательного исследования, помогающего установить, насколько сильно были повреждены ткани печени. Она также зависит от генотипа вируса.
У Телапревира есть свои противопоказания:
- дисфункция печени;
- пожилой и детский возраст;
- почечная недостаточность;
- нарушение функций почек.
Препарат редко вызывает побочные эффекты. Рецидивы после лечения им не наблюдаются.
Виктрелис применяют в комбинированной терапии наряду с Рибавирином. Он подойдем тем пациентам, которым не показана стандартная ПВТ. Не рекомендуют его детям и беременным.
Побочные эффекты
ПВТ может вызывать следующие побочные эффекты:
- тахикардия, нарушение сердечного ритма;
- нарушения зрения, конъюнктивит;
- железодефицитная анемия;
- общая слабость, головная боль и недомогание;
- со стороны пищеварительной системы – ухудшение аппетита и пищеварения, кишечные боли, диарея;
- со стороны нервной системы – повышенная агрессия, тревога, возбудимость, депрессия, раздражительность, бессонница.
За побочные действия при ПВТ в основном отвечает Рибавирин. Он усиливает действие интерферона. Именно из-за обилия побочных эффектов многие пациенты не приемлют ПВТ. Прерывать лечение не рекомендуется. Последствием этого является неэффективность ПВТ в целом, более тяжелое восстановление.
Сроки комбинированной терапии составляют от 12 до 48 недель. При наличии показаний курс продлевают. Это зависит от генотипа вируса и возможности рецидивов. Эффективность такого лечения может снижаться у тех, кто имеет лишний вес.
Профилактика побочных эффектов
Терапия при гепатите С противовирусными препаратами оказывает токсическое действие на организм, поэтому побочные эффекты при ее длительном применении не редкость. Чтобы свети их к минимуму, следует придерживаться правил:
- лучше всего принимать лекарственные средства перед сном;
- места уколов рекомендуется менять время от времени;
- полезна регулярная умеренная физическая нагрузка;
- примерно за час до инъекции рекомендуется принять анальгетик;
- пищу употребляют маленькими порциями;
- перед лечением и после инъекций с лекарственными препаратами необходимо пить больше жидкости, воды и фруктовых соков;
- при появлении проблем с кожей необходимо обратиться к дерматологу;
- на отдых нужно отводить больше времени;
- в период ПВТ не стоит пользоваться мылом, а также гелями с отдушкой.
Во время прохождения терапии гепатита С нужно регулярно сдавать анализы, которые позволят контролировать основные показатели и происходящие в них изменения.
Иногда может потребоваться повторное лечение. В отдельных случаях терапия оказывается неэффективной. Такое происходит у некоторых больных:
- иммунный ответ на назначенные препараты не получен;
- в период прохождения терапии вирус вдруг начал развиваться повторно;
- после окончания лечения возник рецидив.
Рецидивы часто возникают в первые 12 суток после окончания терапии. При повторении лечения вирусологический ответ возрастает на 20-40% лишь у десятой части пациентов.
Увеличить эффективность повторного противовоспалительного лечения помогают такие препараты, как Рибавирин и Пегинтерферон. Их применение позволяет увеличить вирусологический ответ до 40-42%, особенно если до этого использовался интерферон с Рибавирином или без него.
При назначении лекарств для повторной терапии врач-гепатолог будет ориентироваться на те средства, которые использовались изначально.
Противопоказания к ПВТ
ПВТ могут получать не все больные. Некоторым группам пациентов эта терапия запрещена. К таковым относятся:
1. Те, кто ранее перенес пересадку внутренних органов.
2. Пациенты, у которых, кроме гепатита, диагностированы другие серьезные патологии – отклонения в работе сердца, хронические болезни легких, сахарный диабет, недостаточность кровообращения и высокое давление.
3. Нарушения в работе эндокринных желез.
4. Аутоиммунные заболевания. Терапия усугубляет патологические процессы.
5. Непереносимость медикаментов ПВТ.
6. Беременность.
Препараты для антивирусной терапии гепатита должен назначать врач. Самостоятельное лечение не рекомендуется из-за риска возникновения побочных эффектов и прочих негативных последствий.
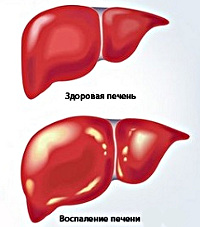
Хронический гепатит – это воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.

Хронический гепатит
Причины
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Факторы риска
Спровоцировать развитие патологии может:
- нерациональное питание;
- злоупотребление алкоголем;
- неправильный образ жизни;
- инфекционные заболевания;
- малярия;
- эндокардит;
- различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени.
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной — АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной — концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной — АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия — незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия — умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия — признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Симптомы хронического гепатита
Общие проявления
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронические вирусные гепатиты
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Хронические неинфекционные гепатиты
Аутоиммунный гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Лабораторные исследования
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа — anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С — Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
Инструментальная диагностика
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
Медикаментозная терапия
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены. Нередко применяют витамины в инъекциях: В1, В6, В12.
Интерферонотерапия
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Дезинтоксикационная терапия
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Терапия аутоиммунного гепатита
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены. Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
