Противопоказания при лапароскопической холецистэктомии

Основными показаниями к удалению желчного пузыря являются осложненные формы желчнокаменной болезни, а также некоторые другие заболевания желчного пузыря.
Острый холецистит
Летальность при остром холецистите достигает 1-6%, при прогрессировании заболевания без адекватного лечения возможно развитие серьезных осложнений: некроза и перфорации стенки желчного пузыря; гнойное воспаление брюшины (перитонит); формирование внутрибрюшных абсцессов; сепсис. Наличие острого холецистита на фоне желчнокаменной болезни чаще всего требует срочной операции.
Холедохолитиаз
встречается у 5-15% пациентов с желчнокаменной болезнью, он приводит к развитию тяжелых осложнений: механической желтухи (закупорки желчных протоков с нарушением оттока желчи); холангита (воспаления желчных протоков); билиарного панкреатита. Сопутствующий холедохолитиаз при желчнокаменной болезни требует расширения объема оперативного вмешательства: выполнения санации желчных протоков (либо эндоскопическим путем, либо интраоперационно), с возможным оставлением на длительное время дренажей желчных протоков.
Симптомная желчнокаменная болезнь
Наличие болевых приступов желчной колики на фоне желчнокаменной болезни является абсолютным показанием к оперативному лечению. Это обусловлено тем, что у 69% пациентов имеют повторный приступ желчной колики в течении 2 лет, а у 6,5% пациентов развиваются тяжелые осложнения в течение 10 лет после первого приступа.
Желчнокаменная болезнь с «малыми» симптомами
чувством тяжести в подреберье после еды, горечью во рту, периодическими ноющими болями в правом подреберье. Состояния, требующие неотложной операции развиваются у 6-8% таких пациентов в год, а серьезные осложнения возникают у 1-3% пациентов в год.
Бессимптомная желчнокаменная болезнь
Камненосительство или бессимптомная желчнокаменная болезнь встречается гораздо чаще, чем думали 30-40 лет назад, что, прежде всего обусловлено улучшением диагностики, а также особенностями питания и жизни современного человека. Некоторое время назад показанием к холецистэктомии при бессимптомной желчнокаменной болезни считали риск развития рака желчного пузыря, однако в большинстве стран (за исключением Чили) он невысок, и не считается значимым фактором. У 1-2% пациентов в год появляется симптомное течение и у 1-2% в год возникают серьезные осложнения. Большинство пациентов с бессимптомными камнями живут без оперативного лечения 15-20 лет. В настоящее время показаниями к оперативному лечению пациентов с бессимптомной желчнокаменной болезнью являются: гемолитическая анемия; камни размером более 2,5-3 см (из-за риска возникновения пролежней стенки желчного пузыря), сочетанная операция при хирургических вмешательствах по поводу ожирения (из-за риска ухудшения течения заболевания при быстрой потере веса); ожидаемая продолжительность жизни пациента более 20 лет (из-за кумулятивно высокого уровня осложнений).
При асимптомых камнях холецистэктомия противопоказана у больных сахарным диабетом, циррозом печени; у пациентов во время и после трансплантации органов (из-за повышенного риска осложнений).
Холестероз желчного пузыря
Холестероз желчного пузыря — это отложение холестерина в стенке органа. Холестероз на фоне желчнокаменной болезни является показанием к хирургическому лечению, некалькулезный холестероз без нарушения функции желчного пузыря подлежит консервативному медикаментозному лечению, с нарушением функции — холецистэктомии.
Кальциноз (объизвествление) стенки желчного пузыря, или «фарфоровый желчный пузырь»
Является абсолютным показанием к операции, это обусловлено высоким риском развития рака (25%).
Полипы желчного пузыря
Полипы желчного пузыря размером до 10 мм, обнаруженные при ультразвуковом исследовании подлежат динамическому наблюдению, с УЗИ контролем 1 раз в 6 месяцев. Показаниями к операции являются полипы на фоне желчнокаменной болезни, полипы размером более 10 мм или имеющие сосудистую ножку (частота их малигнизации составляет 10-33%).
Функциональное расстройство желчного пузыря
Частым показанием к холецистэктомии (около 25% всех операций) за рубежом является функциональное расстройство желчного пузыря, которое заключается в наличии болевых симптомов при отсутствии желчных камней, билиарного сладжа или микролитиаза. При этом, согласно международным стандартам (Римский ІІІ консенсус) должно быть выявлено изменение фракции выброса желчного пузыря менее 40% при использовании постоянной внутривенной инфузии октапептида холецистокинина в течение 30 минутного периода и положительный терапевтический ответ с отсутствием рецидива более чем 12 месяцев после холецистэктомии.
В нашей стране большинство гастроэнтерологов и хирургов придерживаются мнения о нецелесообразности выполнения операций у таких больных.
Противопоказания к лапароскопической холецистэктомии
Если открытая холецистэктомия может быть выполнена по жизненным показаниям у подавляющего большинства больных, то лапароскопическая холецистэктомия имеет как абсолютные, так и относительные показания.
Абсолютные противопоказания
Терминальные состояния пациента, декомпенсация функций жизненно важных органов и систем, некорригированные нарушения свертываемости крови.
Относительные противопоказания
Обычно обусловлены опытом хирурга, оснащенностью клиники и индивидуальными особенностями пациентов. Это острый холецистит с давностью заболевания более 72 часов, распространенный перитонит, беременность в 1 и 3 триместре, синдром Мириззи, склероатрофический желчный пузырь, предыдущие операции на верхнем этаже брюшной полости, инфекционные заболевания, грыжи передней брюшной стенки больших размеров.
Вопрос о противопоказаниях к выполнению лапароскопической холецистэктомии решают совместно хирург и анестезиолог.
Ни одна операция не была так хорошо изучена в плане лапароскопии как холецистэктомия. Стоит отметить тот факт, что именно данная процедура позволила зарекомендовать малоинвазивную лапароскопию с положительной стороны. Лапароскопическая холецистэктомия быстро стала предпочтительной операцией для простого удаления желчного пузыря.

Лапароскопическая холецистэктомия уменьшает послеоперационную боль, уменьшает потребность в послеоперационном обезболивании, сокращает время пребывания в стационаре от 1 недели до 2х дней, а в некоторых странах (США, Канада, Германия, Польша и тд.) до 24 часов, и возвращает пациента к полноценной активности в течение 1 недели (после открытой холецистэктомии не менее 1го месяца). Открытая холецистэктомия выполняется через разрез 10-15см, а лапароскопическая через проколы 5-10мм, говорить о косметическом результате я думаю, не стоит. (на фото вид операционного поля после выполненной операции).

Показание к оперативному лечению
Разделим показания на два больших раздела:
1. Когда нужно оперировать, если камни в желчном пузыре не беспокоят?
- если конкремент 3см. и более,
- деформированный, склерозированный желчный пузырь в следствии наличия хронического воспалительного процесса вызванного камнем,
- нефункционирующий желчный пузырь,
- кальцификация желчного пузыря,
- образование слизистой (паренхиматозный полип) желчного пузыря более 10 мм,
- повреждение стенки пузыря конкрементом,
- пациентам, страдающим ожирением с наличием в анамнезе хронического холецистита (без камней) которым планируется выполнение
- бариотрической операции показано удаление пузыря во время данной манипуляции.

2. Если камни желчного пузыря доставляют дискомфорт
Наиболее распространённым показанием к лапароскопической холецистэктомии является желчная колика вызванная камнями, подтвержденная на УЗИ (обострение холецистита, приступ желчной колики) Если диагноз острого холецистита поставлен в течении 72 часов, то он должен быть прооперирован лапароскопически. После данного промежутка времени воспалительные изменения распространяются на близлежащие ткани и шанс того, что лапароскопическая операция перейдёт в открытую возрастает до 25%, а для хирургии это очень высокий процент.
Что стоит отнести к тяжелым случаям?
Холедохолитиаз — наличие камней в основном желчном протоке (холедох). Самостоятельное образование камней в основном желчном протоке (холедохе) или внутрипеченочных желчных протоках встречаются крайне редко, а камни попадают в него из желчного пузыря. Разумно будет предположить, что вовремя оперированный желчный пузырь поможет Вам избежать данной патологии. Если в желчном пузыре много мелких камней, то есть вероятность, что во время операции они могут попасть в основной желчный проток и привести к желтухе, поэтому после операции мы рекомендуем выполнить УЗИ контроль.
Есть несколько вариантов:
- Предоперационное ЭРХПГ с сфинктеротомией,
- Послеоперационный ЭРХПГ с сфинктеротомией (под операцией подразумевается лапароскопическая холецистэктомия).
Синдром, описанный аргентинским хирургом Мириззи
Это случаи сдавление основного желчного протока конкрементом, находящимся в желчном пузыре, что приводит к формированию хода между пузырём и холедохом. При наличии данной ситуации выполняется конверсия из лапароскопии в открытую операцию. Диагностировать эту патологию на до госпитальном этапе получается крайне редко. Данный синдром встречается не часто, но требует выполнения сложной реконструктивной операции на желчновыводящих протоках.
Гангрена желчного пузыря — это крайняя степень запущенного воспаления с некротизированием стенок пузыря, выполнить лапароскопию в данном случаи сложно.
Рак желчного пузыря требует индивидуального подхода, и объём операции зависит от размера образования, вовлечение в процесс окружающих тканей, гистологического заключения.
После операции все удаленные желчные пузыри направляются на гистологическое исследование. Рак пузыря может стать случайной находкой. Частота заболевания широко варьирует и попадает в диапазон от 0,3% до 5,0%. После подтверждения диагноза пациенту необходима консультация врача онколога для определения дальнейшей тактики лечения.
Холецистэктомия у беременных
Желчная колика или неосложненный холецистит у беременной пациентки ведется предпочтительно консервативными методами (антибиотикотерапия, противовоспалительная, противорвотная, спазмолитическая терапия). При отсутствии положительной динамики или при частых обострениях холецистита пациентки показано оперативное лечение. Операция выбора в данной ситуации лапароскопическая холецистэктомия. Второй триместр считается самым безопасным для данного оперативного вмешательства.
Противопоказания
Абсолютные противопоказания к лапароскопической холецистэктомии:
- Непереносимость общей анестезии,
- Неконтролируемые коагулопатии (патология свертывающей системы кровообращения),
- Больным с тяжелой обструктивной болезнью легких или застойной сердечной недостаточности (например, сердечная фракция выброса менее 20%),
- Рак желчного пузыря следует рассматривать как противопоказание для лапароскопической холецистэктомии. Если рак желчного пузыря диагностируется во время операции, то должна быть выполнена конверсия в открытую операцию.
До недавнешнего времени противопоказаний к лапароскопии было гораздо больше, но многочисленные мастер классы и исследования позволили ограничиться лишь вышеперечисленными.
Подготовка к операции
До недавнешнего времени противопоказаний к лапароскопии было гораздо больше, но многочисленные мастер классы и исследования позволили ограничиться лишь вышеперечисленными.
- УЗИ ОБП для подтверждения диагноза.
- ЭКГ для исключения нарушений ритма, ишемий миокарда.
- ЭГДС для исключения патологии со стороны верхних отделов пищеварительного тракта.
- Осмотр пациента терапевтом, сбор подробного анамнеза у пациента (какие принимает препараты, наличие аллергии, чем болел, какие были оперативные вмешательства на органах брюшной полости и тд.)
- Обще клинические анализы ОАК, ОАМ, БАК, коагулограмма.
- Осмотр врача анестезиолога.
- Для снижения риска тромбооброзования пациент должен приобрести средства для эластической компрессии голеней во время операции и в раннем послеоперационном периоде (компрессионный трикотаж 2кл компрессии, эластические бинты).
- Приём пищи запрещен за 6 часов до операции, воды за 2 часа до операции.
- Вечером на кануне операции с целью тромбопрофилактики вводят препараты низкомолекулярных гепаринов.
- За 1 час до операции вводит антибиотик широкого спектра действия, седативные препараты.
Ход операции
Отметим основные этапы:
- Установка троакаров (разрезы 10-5мм) количество может быть от 1го до 4х. Все зависит от клиники, в которой выполняется операция, ее техническое оснащение и уровень квалификации оперирующего хирурга.
- Далее идет создание карбоксиперитонеума (нагнетание СО2 для создания объёма необходимого для работы в брюшной полости).
- Осмотр брюшной полости.
- Визуализация и мобилизация желчного пузыря.
- После обработки шейки желчного пузыря идёт дифференцировка пузырного протока и его артерии с последующим клипированием.
- Далее пузырь выделяется из ложа от шейки.
- После выполняется осмотр места операции, дополнительная коагуляция подозрительных участков.
- Пузырь удаляется из брюшной полости через разрез над пупком.
- Убирают газ из брюшной полости, удаляют троакары, зашивают послеоперационные раны.
Лапароскопическая холецистэктомия остается одной из самых безопасных операций, со смертностью 0.22-0.4%. Процент послеоперационных осложнений 5%.
К послеоперационным осложнениям относятся:
- Нагноение послеоперационных ран.
- Послеоперационная грыжа (чаще всего над пупком).
- Тромбозы, тромбофлебиты.
- Ятрогенные повреждения.
- Панкреатиты, гепатиты (смешанного генеза)
- Лигатурные свищи.
В публикациях зарубежных коллег (США, Нидерланды, Германия и тд.) можно встретить более высокий процент осложнений, это объясняется тем, что они включают в этот список любые отклонения от нормы. В отечественной медицине это будет расценено как вариант нормы.

Послеоперационный период
- После операции пациент первые часы находится в условиях реанимационного отделения с постоянным аппаратным мониторингом сердечной деятельности и спонтанного дыхания, данное мероприятие характерно для всех лапароскопических операций.
- Через 2-3 часа прооперированный пациент переводится в хирургический стационар в общую палату.
- Через 6 часов пациенту разрешается вставать (под контролем медицинского персонала).
- При удовлетворительном состоянии, при отсутствии тошноты и рвоты пациенту разрешено пить воду маленькими глотками не более 200мл до конца дня.
- Компрессионный трикотаж рекомендовано снимать на следующие сутки, после активизации пациента.
Как жить без желчного пузыря?
Международная статистика утверждает, что 95% пациентов после холецистэктомии чувствуют себя, так же как и до операции, за одним исключением – приступов болей в правом подреберьи больше нет.
Больше информации по послеоперационному периоду Вы сможете посмотреть тут.
[media=//www.youtube.com/watch?v=N_YcxLfIm_c]
Желчный пузырь – полый орган, расположенный под печенью и в норме служащий для депонирования (накопления) желчи. Органические изменения и нарушения функции желчного пузыря встречаются у многих людей. Среди заболеваний желчного пузыря наиболее часто мы имеем дело с хроническим калькулезным холециститом. Образование камней в желчном пузыре связано с нарушением обмена веществ (холестерина, желчных кислот и пигментов). Механизм образования камней очень сложен и до конца не изучен. Не известны и средства предупреждающие образование камней. Зачастую хронический калькулезный холецистит протекает без каких-либо симптомов, и «владелец» камней может об этом не догадываться. Но иногда эти камни могут блокировать ток желчи из желчного пузыря, «застревая» в шейке пузыря или желчных протоках, и вызывать выраженное воспаление стенок пузыря. Это сопровождается такими симптомами как резкая боль в правом подреберье, тошнота, рвота, сухость и горечь во рту, повышение температуры тела, иногда с ознобом, желтуха. Как правило, такие обострения хронического калькулезного холецистита случаются после употребления острой и жирной пищи, алкоголя.
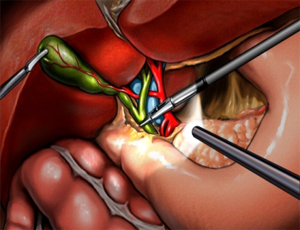
Учитывая, что образование камней в желчном пузыре (хронический калькулезный холецистит) связано с нарушением обмена веществ, удаление камней из желчного пузыря или их дробление абсолютно бесперспективно, так как они будут образовываться снова. Единственным радикальным методом лечения хронического калькулезного холецистита является удаление желчного пузыря. Медицинское название этой операции – холецистэктомия. Мы предпочитаем выполнять эту операцию лапароскопическим путем (лапароскопическая холецистэктомия). Удаление желчного пузыря не приводит к ухудшению пищеварения, так как при отсутствии желчного пузыря желчь поступает в двенадцатиперстную кишку непосредственно из печени.
Кроме всего вышеперечисленного, лапароскопическая холецистэктомия может быть показана при:
- полипах желчного пузыря;
- хроническом бескаменном холецистите;
- бессимптомном холецистолитиазе (наличии крупных и мелких конкрементов);
- остром холецистите при давности заболевания менее 2-3 суток.
Какие преимущества лапароскопической холецистэктомии (ЛХЭ) перед обычной операцией, выполняемой через большой разрез?
- При ЛХЭ производится 4 разреза от 0,5 до 2 см в отличие от открытой операции, когда длина разреза достигает 15-20 см.
- Послеоперационные боли после ЛХЭ значительно меньше в отличие от открытой операции.
- Необходимость пребывания пациента в стационаре после ЛХЭ также значительно меньше (от 2 суток), чем после открытой операции.
- При выполнении небольших разрезов (до 2 см) вероятность образования послеоперационных грыж чрезвычайно мала.
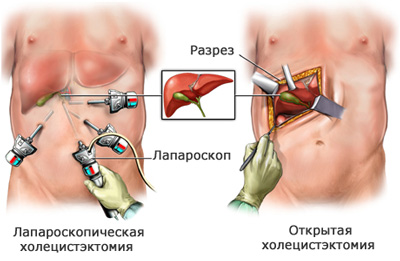
Есть ли противопоказания к лапароскопической холецистэктомии?
Несмотря на большое количество преимуществ лапароскопической холецистэктомии над открытой операцией, у лапароскопической операции есть противопоказания. Основное из них – это наличие операций на органах брюшной полости, особенно в её верхнем «этаже», например, на желудке, печени, селезенке, тонкой и толстой кишке. После вышеперечисленных операций возможно «приращение» внутренних органов к передней брюшной стенке, и при введении в брюшную полость инструментов при лапароскопической операции существует вероятность ранения этих приращенных органов.
Другим противопоказанием к лапароскопической холецистэктомии являются заболевания сердечно- сосудистой системы и легких, сопровождающиеся дыхательной недостаточностью. При лапароскопической операции в брюшную полость нагнетается большое количество газа. Это вызывает смещение диафрагмы, мышцы, отделяющей органы брюшной полости от органов грудной клетки, кверху. Такое смещение диафрагмы может усугублять состояние больных с дыхательной недостаточностью, так как ограничивает расправление легких при вдохе. Существуют и другие противопоказания к лапароскопической холецистэктомии, которые могут быть выявлены при обследовании больного перед операцией. При выявлении этих противопоказаний удаление желчного пузыря может быть выполнено открытым путем.
Как происходит лапароскопическое удаление желчного пузыря?
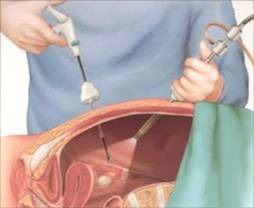
Лапароскопическая холецистэктомия проводится под общим наркозом (эндотрахеальный наркоз). Больной на операционном столе вводится в состояние сна. Хирург вводит в живот специальную иглу, через которую в брюшную полость нагнетается газ. Это значительно улучшает визуализацию внутренних органов. Далее выполняются 4 разреза длиной до 2-3 см, через которые вводятся видеокамера и манипуляционные инструменты. При удалении желчного пузыря необходимо пересечь пузырный проток и артерию. Для этого на них накладываются металлические клипсы. Желчный пузырь извлекается из брюшной полости через один из разрезов. К ложу желчного пузыря подводится тонкий дренаж, а на раны накладываются швы.
Что происходит, если невозможно произвести или закончить операцию лапароскопическим методом?
В ряде случаев лапароскопическую операцию невозможно закончить лапароскопическим путем. Такое бывает при наличии тяжелого воспалительного процесса и спаек в области желчного пузыря, когда пузырь напряжен, плотно приращен к окружающим органам. В таких случаях удаление желчного пузыря связано с риском повреждения соседних органов и оптимальным выходом из такой ситуации является переход на открытую операцию. Перед лапароскопической операцией необходимо информировать каждого больного о возможности перехода на открытую холецистэктомию.
После операции
Уже через 2-3 суток больной активизируется и начинает вести обычный образ жизни. В таком случае при отсутствии осложнений (высокая температура, воспаление раны, сохранение болей) мы отпускаем больного домой. На 7 сутки после операции пациент возвращается в стационар для снятия швов, получения выписки, больничного листа и рекомендаций по диете. Основная рекомендация по приему пищи после холецистэктомии заключается в частом и дробном питании (4-5 раз в день).
Процесс выздоровления протекает значительно благоприятнее: фактически полностью отсутствуют боли, укорачивается срок пребывания в стационаре, возвращение к нормальной физической деятельности происходит в течение 7-8 дней. Пациент быстрее возвращается к работе. Сохраняется брюшная мускулатура у тех пациентов, кто занимается спортом. В настоящее время лапароскопическая холецистэктомия (ЛХЭ) является лучшим методом лечения при желчнокаменной болезни.
Показания к лапароскопической холецистэктомии (ЛХЭ)
- Хронический калькулезный холецистит
- Холестероз желчного пузыря
- Полипоз желчного пузыря
- Острый холецистит
Противопоказания к проведению ЛХЭ
- Рак желчного пузыря
- Плотный инфильтрат в зоне шейки желчного пузыря
- Поздние сроки беременности
Решение о применении ЛХЭ в каждом конкретном случае принимается хирургом.
Обязательные дооперационные методы обследования
- Ультразвуковое исследование органов брюшной полости (УЗИ) позволяет установить наличие камней в желчном пузыре и их размер, а так же обнаружить изменения в других органах.
- Фиброгастродуоденоскопия (ФГДС) является обязательным методом для исключения или обнаружения язвы двенадцатиперстной и желудка, оценки состояния БДС.
Лапароскопическая холецистэктомия выполняется под общим наркозом. Для операции необходимы следующие анализы:
- Биохимический анализ крови (билирубин, креатинин, мочевина, остаточный азот, АСТ, АЛТ, общий белок, K+, Na+, Cl-)
- Клинический анализ крови
- Общий анализ мочи
- RW (реакция Вассермана), HBsAg (гепатит «B»), HCV (гепатит «C»), Ф-50 (ВИЧ — инфекция)
- Рентгенограмма лёгких
- Электрокардиограмма
- Осмотр терапевта
- При наличии сахарного диабета — осмотр эндокринолога
- Коагулограмма (информация о состоянии свертывающей системы крови)
После проведения операции, для наиболее благоприятного прохождения восстановительного периода, хирург может направить на массаж, лечебно-профилактические физиотерапевтические процедуры, лечебную гимнастику (ЛФК).
Записаться на консультацию к врачу-хирургу можно по телефону:
+7 (4942) 42-15-15,
или заказать обратный звонок, воспользовавшись электронной формой на сайте: clinicamz.ru
Администратор свяжется с Вами для уточнения и подтверждения записи.
Клиника «Мир здоровья» гарантирует полную конфиденциальность Вашего обращения.
В клинике «Мир здоровья» приём ведут и участвуют в операциях врачи хирургического отделения:
Исаев Игорь Евгеньевич —
врач-хирург, высшей врачебной категории, заведующий хирургическим отделением

Котин Юрий Семенович —
хирург

Ухарцев Константин Юрьевич —
хирург

Смирнов Александр Викторович —
анестезиолог-реаниматолог

