Противопоказания при очаговой склеродермии

Болезни кожи подразумевают вовлечённость в патологические процессы дермы – основной тканевой прослойки под эпидермисом, иногда затрагивается подкожная клетчатка и соединительные волокна. Очаговая склеродермия – пример кожной болезни, в клинической практике чаще наблюдаемой у женщин. Предпосылками выступают изначально не травматические повреждения, а сугубо органические процессы, хотя внешние проявления могут казаться последствием раны или ожога.
Характеристика
Очаговая склеродермия – кожное поражение, характеризующееся атипичной пигментацией дермы, отражающей протекающие в её структуре дегенеративные процессы.
Заболевание отличается аутоиммунной природой возникновения и означает патологическое перерождение ткани, склеротический процесс с атрофией нервных окончаний. Термин «очаговая» указывает на локальное течение патологии, отделяя её от системной склеродермии.
Местная разновидность прогрессирует большей частью в кожных структурах, множественные участки поражения оказываются распределенными по дерме на теле пациента не всегда симметрично и равномерно.
Системная склеродермия – аналогичный, но обширный патологический процесс, единовременно прогрессирующий во всех органах, где есть соединительная ткань, приводящий к их повреждению и функциональной несостоятельности. По механизму формирования системный процесс сходен с очаговой формой.
Согласно классификации МКБ-10, очаговой склеродермии присвоен код L94.1, также L94.0 для линейной формы.
Соединительная ткань является каркасом всех внутренних органов. Она образует дерму, которая получает защитные характеристики, позволяющие коже ограждать тело от влияния биологически и химически агрессивных соединений, патогенной микрофлоры, ультрафиолета. Коллагеновые волокна в составе кожной структуры придают покровам эластичность, фибробласты отвечают за их формирование. Соединительная ткань остаётся нейтральным стабилизатором, укрепляющим кожу и поддерживающим обменные процессы, но в её внеклеточных структурах также синтезируются фибробласты.
 Дисфункция иммунитета означает его угнетение либо патологическую гиперактивацию. Последняя может привести к аутоиммунной патологии, при которой защитные силы организма поражают его здоровые структуры. Проявляющаяся в соединительных тканях дермы аутоиммунная деструкция подразумевает атаку фибробластов антителами, на что первые реагируют повышенным синтезом коллагенового волокна. Это приводит к склерозу ткани – коллаген накапливается, что затрудняет микроциркуляцию, нарушает тканевой метаболизм, кожа аномально уплотняется, теряется упругость. Дегенерация протекает локально, отдельными очагами, где наблюдается атипичная пигментация.
Дисфункция иммунитета означает его угнетение либо патологическую гиперактивацию. Последняя может привести к аутоиммунной патологии, при которой защитные силы организма поражают его здоровые структуры. Проявляющаяся в соединительных тканях дермы аутоиммунная деструкция подразумевает атаку фибробластов антителами, на что первые реагируют повышенным синтезом коллагенового волокна. Это приводит к склерозу ткани – коллаген накапливается, что затрудняет микроциркуляцию, нарушает тканевой метаболизм, кожа аномально уплотняется, теряется упругость. Дегенерация протекает локально, отдельными очагами, где наблюдается атипичная пигментация.
Классификация форм по С. Довжанскому:
- Линейная – подразделяется на рубленый «сабельный», полосовидный и зостериформный подвиды.
- Каплевидная – «белые пятна».
- Бляшечная – включает генерализованный, буллёзный, узловатый, глубокий, поверхностный, индуративно-атрофический подвиды.
- Синдром Пазини-Пьерини – гиперпигментация с крупнопятнистым проявлением, известная как идиопатическая атрофодермия.
- Синдром Парри-Ромберга с гемиатрофией лица.
Системная форма склеродермии не связана с очаговой, также они разнородны по симптоматике.
Притом 62% случаев показывают одновременное поражение человека системной и очаговой склеродермией, клиническая практика говорит о феноменах перехода локальной формы в общую. Исследователи не пришли к единому мнению по вопросу взаимосвязи патологий, но констатируют вероятность её наличия.
Причины
 В основе формирования склеродермии оказываются аутоиммунные нарушения, поражение фибробластов и чрезмерный синтез коллагена. Из этого возможно вывести следующие вероятные причины кожной патологии:
В основе формирования склеродермии оказываются аутоиммунные нарушения, поражение фибробластов и чрезмерный синтез коллагена. Из этого возможно вывести следующие вероятные причины кожной патологии:
- опухолевые проявления в организме, в особенности рак кожи либо болезни онкологического характера в зоне гипофиза, мозжечка;
- отрицательная наследственность, предрасположенность по линии генетики;
- чрезмерное облучение ультрафиолетом;
- иммунные дисфункции;
- сопутствующая системная патология соединительной ткани (ревматоидный артрит, волчанка);
- инфицирование бактериями и вирусами;
- гормональный дисбаланс (беременность, менопауза, затяжная гормонотерапия, аборты);
- травмы мозга, в особенности затрагивающие мозжечок, гипофиз.
Медицинская статистика демонстрирует преобладание пациенток-женщин среди больных очаговой склеродермией, причём три четверти случаев приходится на взрослых сорокалетнего возраста либо старше.
Причины увеличенной женской заболеваемости склеродермией заключаются в половом диморфизме и различиях принципа действия иммунной системы.
Клеточный иммунитет женского организма менее интенсивен, более развито гуморальное звено, то есть защитные силы строятся на превалировании антител в борьбе с патогенами, тогда как иммунитет мужчины скорее основан на самостоятельном противодействии клеток без повсеместной активности антител. При этом микроциркуляция в дерме у женщин, а равно метаболические и регенеративные процессы, в большей степени зависят от гормонального фона, чем у мужчин.
Симптомы и диагностика
 Клиника начинает проявляться с формирования пятна, переходящего в уплотнение, а затем в атрофический очаг. На среднем этапе в центре поражённого участка возникает гладкое беловатое уплотнение, распространение которого говорит о прогрессировании склероза, но по границе сохраняется розоватая пигментация. Дегенерировавшая область жестка на ощупь, потожировые отделения не проступают, нивелируется кожный рисунок. Затем клетки дермы начинают отмирать, ткань истончается и западает, покрываясь растяжками и морщинами, аномально пигментируется.
Клиника начинает проявляться с формирования пятна, переходящего в уплотнение, а затем в атрофический очаг. На среднем этапе в центре поражённого участка возникает гладкое беловатое уплотнение, распространение которого говорит о прогрессировании склероза, но по границе сохраняется розоватая пигментация. Дегенерировавшая область жестка на ощупь, потожировые отделения не проступают, нивелируется кожный рисунок. Затем клетки дермы начинают отмирать, ткань истончается и западает, покрываясь растяжками и морщинами, аномально пигментируется.
Симптомы относительно формы:
- Бляшечная. Наличие единичного пятна либо множественных пятен с атипичной сиреневой пигментацией, асимметричной формы. Буллёзной форме присущи очаги в виде пузырьков с жидким содержимым.
- Линейная. Форма очага выделяется протяжённостью и подобна полосе либо рубцу, располагается на коже конечностей или в лицевой зоне. Линейной формой дети страдают чаще, нежели взрослые. Зостериформному подтипу присущи групповые мелко-пузырьковые высыпания.
- Каплевидная. Формирование мелких пятен, от половины до полутора сантиметров как сгруппированных, так и рассеянных по площади. Отдельные своей формой напоминают мелкие капли, сгруппированные – кляксы. В большинстве очаги локализованы на туловище, шее, у пациентки-женщины могут обнаружиться в зоне половых губ, но во всех случаях учащено сочетание бляшечной и каплевидной склеродермии.
- Идиопатическая атрофодермия. Локализация асимметричных очагов на спине, размеры составляют до десятка сантиметров. Зона поражения гладкая, слегка западает в центре, а цвет близок к синюшному. Пигментация может быть иной, чем белёсая, а метаморфозы заторможены в развитии, уплотнение способно долго не проявляться. Поражено туловище, лицо остаётся незатронутым. Чаще данный вид очаговой склеродермии наблюдается у девушек.
- Гемиатрофия лица. Выделяется по симптоматическому фону атрофическим проявлением на конкретной стороне лица. Деградируют жировая клетчатка, дерма, иногда затронуты мимические мышцы и связки. Очаги возникают на правой либо левой стороне, оттенок от желтоватого до синюшного, могут разрастаться и объединяться в рамках общей ориентированности локализации. По мере прогресса формируется уплотнение очага, затем наблюдается истончение кожных покровов на поражённой стороне лица, аномальная морщинистость, а также диффузная либо очаговая гиперпигментация. Структуры под дермой деформируются, волосы в дегенерировавшей зоне выпадают, метаморфозы ведут к патологической асимметрии, затрагивающей даже костные ткани, когда склеродермия возникла у ребёнка и продолжалась с возрастом. Самый опасный, хотя и редкий вид локальной склеродермии.
Первоначальный период очаговой склеродермии выдаёт симптоматика, сходная с иными поражениями кожи, в частности, псориазом, базалиомой в склеродермоподобной форме, келлоидноподобным невусом, витилиго, краурозом вульвы.
Для дифференциальной диагностики требуется обследование, включающее:
- реакцию Вассермана;
- лабораторное исследование крови – биохимическое, общее;
- иммунограмму;
- биопсию, гистологический анализ.
Биопсическое изучение кожи является стопроцентным методом, устраняющим ложные варианты вероятных заболеваний и заверяющим диагностику очаговой склеродермии.
Лечащий врач также подробно изучит прежнюю историю болезней согласно медкарте пациента для выявления побочных провоцирующих патологий.
Лечение
Очаговую склеродермию лечат с применением комплексного подхода и многокурсового методом. Терапевтические мероприятия назначаются согласно рекомендациям дерматолога, больных консультируют ревматолог и физиотерапевт.
Лечение достигает максимальной интенсивности в активной фазе кожной дегенерации, выражаясь в шести курсах с одномесячным перерывом. Стабилизация патологии подразумевает снижение плотности графика курсов и возможность четырёхмесячных перерывов. Переход терапии в режим профилактики означает повторение курсов с полугодичным интервалом для закрепления результата и ликвидации остаточных явлений.
 Очаговая склеродермия является внешней кожной патологией, потому комплексный подход включает медикаментозную терапию не только внутривенно и перорально, но и наружно, местно. Это позволяет локализовать органические причины и внешние последствия поражения дермы.
Очаговая склеродермия является внешней кожной патологией, потому комплексный подход включает медикаментозную терапию не только внутривенно и перорально, но и наружно, местно. Это позволяет локализовать органические причины и внешние последствия поражения дермы.
Курсы системных медикаментов:
- Активаторы микроциркуляции, работающие на предотвращение тромбоза и расширение капилляров: Берберин, Компламин, Мадекассол, никотиновая кислота, Ксантинол Никотинат, также Милдронат, Трентал, Эскузан.
- Пенициллиновые антибиотики: Ампициллин, Фузидовая кислота, Амоксиклав, Оксациллин.
- Блокаторы кальциевых каналов – предотвращают вход кальция в клеточные структуры, снимают напряжение гладкой мускулатуры, расширяют просвет сосудов и ингибируют деятельность фибробластов. Это Циннаризин, Коринфар, Нифедипин, Верапамил, Фенигидин.
- Антигистамин «Лоратадин», также могут назначить курс Пипольфена.
- Лонгидаза – фермент, угнетающий излишний коллагеновый синтез. Альтернативы: Лидаза, Коллализин, экстракт плаценты либо алоэ, Актиногиал.
- По необходимости – кортикостероидные средства (Гидрокортизон).
- Системные полиэнзимы, Вобэнзим. Назначается не только перорально, но и в форме мази.
Наружное воздействие производится посредством мазевых аппликаций. Необходимость использования разноплановых средств решается чередованием нанесения каждой мази, обеспечивающим регулярность и отсутствие противоречия в сочетаниях за счёт чётких временных перерывов.
Курсы медикаментов для местного нанесения:
- Средства с противовоспалительным эффектом, например, Бутадион, Димексид.
- Гепариновая мазь – разжижает кровь, предотвращает тромбоз.
- Солкосерил – активирует окислительно-восстановительные процессы, нормализуя тканевую регенерацию. Заменителем выступает Актовегин.
- Троксевазин гель – укрепляет ткани кровеносных сосудов, Теониколовая мазь.
- Ферменты, регулирующие проницаемость ткани: Лонгидаза, Актиногиал, Карипазим, Лидаза, Химотрипсин, Ронидаза, Трипсин, Унитиол.
- Ретинол пальмитат – угнетает атрофический процесс.
- Эгаллохит – средство с антиоксидантным эффектом, снимает воспаление и способствует восстановлению сосудистых структур.
- Витамин B12 в суппозиториях, кремы на основе витаминов F, E.
Дополнительной мерой против тканевой деградации на начальных стадиях становятся приёмы физиотерапии:
- Лазерная терапия.
- Гипербарическая оксигенация, насыщающая клеточные структуры кислородом, что регулирует окисление липидов и обмен веществ в митохондриях. Противомикробный эффект дополняется активацией кровотока и метаболизма, нормализацией восстановительных процессов.
- Магнитная терапия.
- Электрофорез с введением медикаментов, подавляющих кальциевый обмен, также ферментных препаратов, в частности, Лонгидазы, Лидазы, Трипсина.
- Фонофорез с введением аналогичных средств, также препаратов гормональной группы, Купренила либо Гидрокортизона.
- Вакуум-декомпрессия.
Завершающий этап лечебных мероприятий подразумевает массаж регрессировавших очагов патологии, а также применение сероводородных ванн, хвойных либо радоновых, процедуры грязелечения.
Прогноз
 Очаговая склеродермия имеет позитивный прогноз в терапевтическом плане, она поддаётся лечению и устраняется комплексным медикаментозным воздействием. Своевременное выявление кожного поражения, выставление диагноза и интенсивное лечение патологии на раннем этапе обуславливает полноценное излечение.
Очаговая склеродермия имеет позитивный прогноз в терапевтическом плане, она поддаётся лечению и устраняется комплексным медикаментозным воздействием. Своевременное выявление кожного поражения, выставление диагноза и интенсивное лечение патологии на раннем этапе обуславливает полноценное излечение.
Без должной терапии склеродермия прогрессирует, вызывая негативные явления:
- формирование телеангиэктазии, проявление сосудистой сетки – склероз вызывает патологическое повышение давления и расширение подкожных сосудов, проявляющихся мелким узором;
- кальциноз – уплотнения способны накапливать соли кальция в своей толще;
- аномальная пигментация неоднородного характера;
- болезнь Рейно, характеризующаяся угнетением кровообращения в сети мелких сосудов. Воздействие холода провоцирует болезненность в пальцах и бледность кожи, проявления исчезают после согревания. Прогрессированию синдрома сопутствуют отёчность пальцев с переходом кожи к синюшному оттенку, язвенные проявления и затруднённая мобильность пальцев вследствие разрастания коллагеновых структур;
- вероятный переход от очаговой склеродермии в системную, в ходе которой деградации подвергаются ткани внутренних органов, провоцируя дальнейшие патологии и некроз клеток вследствие недостатка питания и кислорода.
Остеолиз – поражение костно-суставного каркаса, дегенерация его структур и разрушение пальцевых фаланг как следствие распространяющейся деградации соединительных волокон.
Напрямую очаговая склеродермия не угрожает смертельным исходом, но потенциально способна вовлекать в патологический процесс нервные волокна, вплотную расположенные под кожей, кровеносные сосуды, в том числе крупные в области шеи. При условии интенсивного прогрессирования очагов на шее склероз и атрофия могут затронуть сонную артерию заодно с яремной веной, вмешиваясь в мозговое кровоснабжение, что чревато критическими осложнениями.
Очаговая склеродермия – кожная патология с аутоиммунной природой возникновения, проявляющаяся в дегенеративном перерождении дермы с образованием очагов поражения, прогрессирующих до формирования атрофированных участков.
Болезнь неоднородна по характеру проявления и прогрессирования, сложна в диагностике, но при условии оперативного диагностирования успешно поддаётся лечению.
 Если перевести термин «склеродермия» дословно, то окажется, что под этим названием скрывается болезнь, при которой кожа склерозируется, то есть уплотняется, теряет свою первоначальную структуру, внутри нее отмирают нервные окончания.
Если перевести термин «склеродермия» дословно, то окажется, что под этим названием скрывается болезнь, при которой кожа склерозируется, то есть уплотняется, теряет свою первоначальную структуру, внутри нее отмирают нервные окончания.
…
Очаговая склеродермия – патология, относящаяся к классу системных соединительнотканных (туда также входит красная волчанка, синдром Шегрена и некоторые другие). В отличие от склеродермии системной, в случае развития данного подвида практически не страдают внутренние органы. Также эта форма патологии отличается лучшей реакцией на лечение и даже может полностью исчезнуть.
Суть патологии
При очаговой склеродермии страдает «материя», из которой строятся опорные каркасы всех органов, формируются связки, хрящи, сухожилия, суставные сумки, межклеточные «прослойки» и жировые «уплотнители». Несмотря на то, что соединительная ткань может иметь различное состояние (твердое, волокнистое или гелеобразное), принцип ее строения и выполняемые функции приблизительно одинаковы.
Кожа человека также частично состоит из соединительной ткани. Ее внутренний слой, дерма, позволяет нам не сгореть от ультрафиолетовых лучей, не получить заражение крови при неизбежном попадании микробов из воздуха, не покрыться язвами при контакте с агрессивными веществами. Именно дерма обусловливает молодость или старость нашей кожи, дает возможность совершать движения в суставах или выказывать свои эмоции на лице, не занимаясь потом длительным восстановлением внешнего вида от складочек и трещин.
Состоит дерма из:
- отдельных клеток, одни из которых отвечают за формирование местного иммунитета, другие – за образование в ней фибрилл и аморфного вещества между ними;
- волокон (фибрилл), которые обеспечивают коже эластичность, тонус;
- сосудов;
- нервных окончаний.
Между этими компонентами лежит гелеобразный «наполнитель» – упомянутое ранее аморфное вещество, которое обеспечивает способность кожи сразу же принимать исходное положение после работы мимических или скелетных мышц.
Могут случаться ситуации, когда иммунные клетки, расположенные в дерме, начинают воспринимать какую-то другую ее часть как чужеродную структуру. Тогда они начинают вырабатывать здесь антитела, которые атакуют клетки-фибробласты, синтезирующие волокна дермы. Причем происходит это не повсеместно, а на ограниченных участках.
Результатом иммунной атаки становится повышенная выработка фибробластами одного из волокон – коллагена. Появляясь в избытке, он делает кожу плотной и грубой. Также он «оплетает» сосуды внутри пораженных участков дермы, из-за чего последние начинают страдать от недостатка кислорода и питательных веществ. Вот что такое очаговая склеродермия.
Опасности заболевания
Существуя на ограниченном участке кожи и будучи своевременно диагностированной и пролеченной, патология не представляет опасности для жизни. Она только способствует формированию косметического недостатка, который может быть устранен дерматологическими и косметологическими методами. Но чем опасна очаговая склеродермия, если не обратить на нее внимания?
Данная патология может:
- вызвать появление темных участков на кожной поверхности;
- спровоцировать развитие сосудистых сеток (телеангиоэктазий);
- привести к хроническому синдрому Рейно, связанному с нарушением местной микроциркуляции. Он проявляется тем, что на холоде человек начинает испытывать боль в пальцах рук и ног; одновременно с этим кожа этих участков резко бледнеет. При согревании боль уходит, пальцы сначала становятся фиолетовыми, затем приобретают багровый оттенок;
- осложниться кальцинозом, когда под кожей появляются мелкие и безболезненные «узелки», имеющие каменистую плотность. Это – отложения солей кальция;
- распространиться на протяженные участки кожного покрова. В этом случае коллагеновые волокна сдавливают находящиеся в дерме потовые и сальные железы, а это приводит к нарушению терморегуляции организма;
- перейти в системную форму склеродермии, вызвав поражение внутренних органов: пищевода, сердца, глаз и других.
Поэтому, если вы обнаружите у себя симптомы патологии (они будут описаны ниже), обращайтесь к ревматологу, чтобы узнать, чем она лечится.
Кто чаще болеет
Склеродермия, имеющая только очаговые проявления, чаще обнаруживается у лиц женского пола. Девочки болеют ею втрое чаще мальчиков; патология может обнаруживаться даже у новорожденных, а к 40 годам женщины составляют ¾ всех больных склеродермией. Связана «любовь» склеродермии к представительницам прекрасного пола с тем, что:
- клеточный иммунитет (это те клетки, которые сами, не с помощью антител, уничтожают чужеродные агенты) у женщин менее активен;
- гуморальное (обусловленное антителами) звено иммунитета обладает повышенной активностью;
- женские гормоны оказывают выраженное влияние на работу сосудов микроциркуляции в дерме кожи.
Причины заболевания
Точная причина патологии неизвестна. Наиболее современная гипотеза гласит, что очаговая склеродермия возникает как сумма:
- попадания в организм инфекционных агентов. Значительная роль приписывают вирусу кори, вирусам герпетической группы (простого герпеса, цитомегаловирус, Эпштейн-Барр-вирус), вирусу папилломатоза, а также бактериям-стафилококкам. Есть мнение, что заболеть склеродермией можно вследствие перенесенных скарлатины, ангины, болезни Лайма. ДНК боррелии Бургдорфери, вызывающей болезнь Лайма, или антитела к ней наблюдаются в анализах крови большинства больных очаговой склеродермией;
- генетических факторов. Это носительство определенных рецепторов на иммунных клетках-лимфоцитах, которые способствуют хроническому течению вышеуказанных инфекций;
- эндокринных нарушений или физиологических состояний, при которых резко меняется гормональный фон (аборт, беременность, менопауза);
- внешнесредовых факторов, которые чаще всего запускают «дремлющую» склеродермию или обостряют болезнь, которая до этого протекала скрыто. Это: стрессы, переохлаждения или перегревание,избыток ультрафиолетовых лучей, переливание крови, травмы (особенно черепно-мозговая).
Считают также, что пусковым фактором появления склеродермии являться опухоли, имеющиеся в организме.
Немаловажно мнение отечественных ученых во главе с Болотной Л.А., которые изучали изменения в клетках кожи, появляющиеся при очаговой склеродермии. Они считают, что запустить развитие данной патологии может снижение содержания магния в крови, из-за чего в эритроцитах накапливается кальций и нарушается работа группы ферментов.
Узнайте больше о заболевании в статье «Что такое склеродермия».
Кто находится в зоне риска
Больше всех рискуют заболеть очаговой склеродермией женщины 20-50 лет, но в зоне риска также находятся мужчины:
- чернокожие;
- те, у кого уже имеются другие системные соединительнотканные заболевания;
- чьи родственники болели одной из системных патологий соединительной ткани (красной волчанкой, ревматоидным артритом, дерматомиозитом);
- работники открытых рынков и те люди, которые продают товар с уличных лотков зимой;
- строители;
- лица, которые вынуждены часто брать охлажденный товар из морозильных камер;
- те, кто охраняет склады пищевой продукции, а также представители других профессий, которые вынуждены часто переохлаждаться или подвергать руки воздействиям химических смесей.
Классификация
Очаговая склеродермия может быть:
1. Бляшечной (дискоидной). У нее есть свое деление на:
- поверхностную;
- глубокую (узловатую);
- индуративно-атрофическую;
- буллезную (булла – это большой пузырь, заполненный жидкостью);
- генерализованной (по всему телу).
2. Линейной:
- как «удар саблей»;
- полосовидная;
- зостериформная (похожая на пузырьки при опоясывающее лишае или ветряной оспе).
3. Болезнью белых пятен.
4. Идиопатической, Пазини-Пьерини, атрофией дермы.
Как проявляется болезнь
Первые симптомы очаговой склеродермии появляются после того, как уже несколько лет существует синдром Рейно. Также предварять специфические склеродермические признаки может шелушение кожи ладоней и стоп, появление сосудистых звездочек в щечных областях (если очаг будет возникать на лице).
Первым симптомом очаговой склеродермии является появление очага:
- видом как кольцо;
- небольших размеров;
- фиолетово-красной окраски.
Далее такой очаг изменяется и становится желто-белым, блестящим, более прохладным на ощупь. «Венчик» по периметру еще остается, но начинают выпадать волосы и исчезают линии, характерные для кожи (это означает, что здесь уже плохо функционируют капилляры). Пораженную кожную поверхность нельзя собрать в складку; она не потеет и не покрывается отделяемым сальных желез, даже если кожа вокруг – жирная.
Постепенно «кольцо» фиолетового цвета исчезает, белесый участок вдавливается, находится ниже здоровой кожи. На этой стадии он не напряжен, а мягкий, податливый на ощупь.
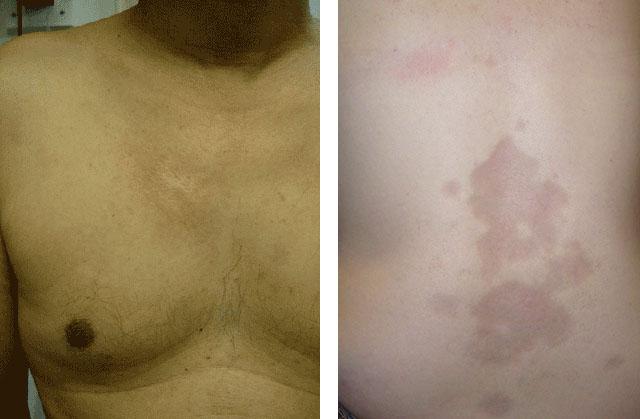
Бляшечная форма
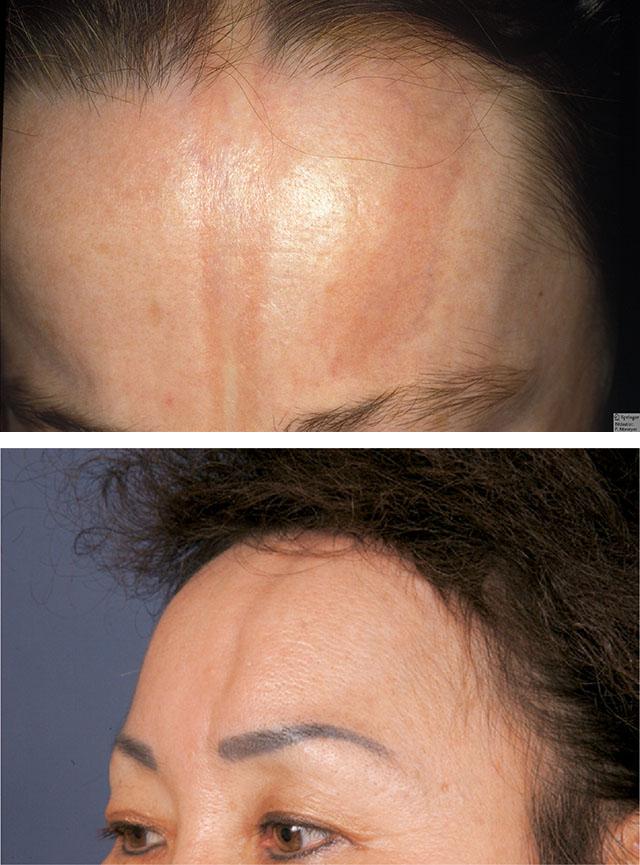
Второй основной вид патологии – линейная склеродермия. Она встречается чаще всего у детей и молодых женщин. Отличие линейной склеродермии от бляшечной видно невооруженным глазом. Это:
- полоска желтовато-белой кожи;
- по форме напоминающая полосу от удара саблей;
- располагается чаще всего на туловище и лице;
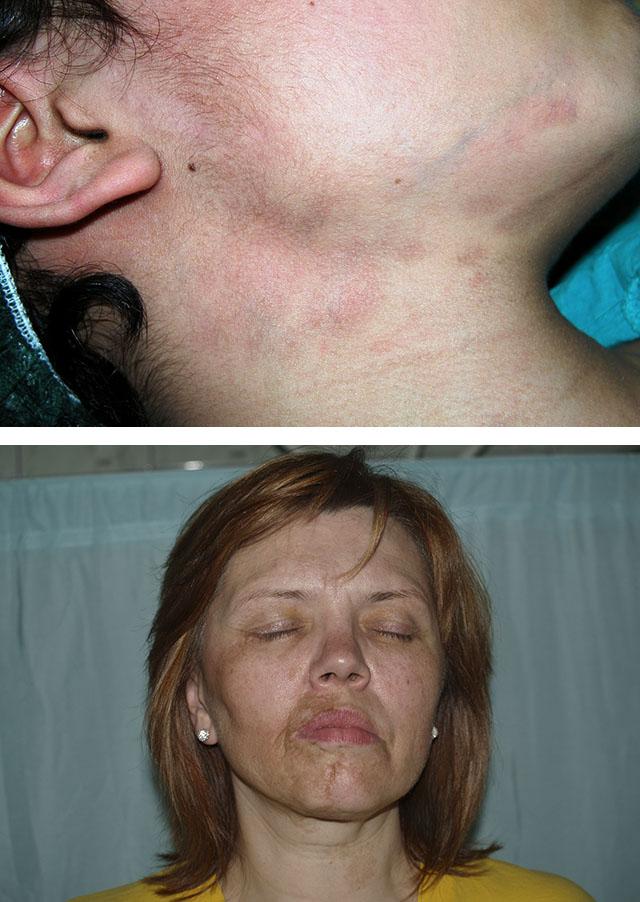
- может вызывать атрофию (истончение, побледнение, выпадение волос) на половине лица. Может поражаться и левая, и правая половина лица. Кожа на больной половине становится синюшной или желтоватой, вначале уплотняется, а затем атрофируется, причем атрофии подвергаются также и подкожная клетчатка, и мышцы. Мимика на пораженном участке становится недоступной, может показаться, что кожа «висит» на костях черепа;
- может возникать на половых губах, где выглядит как белесо-перламутровые очаги неровной формы, окруженные синюшным «ободком».
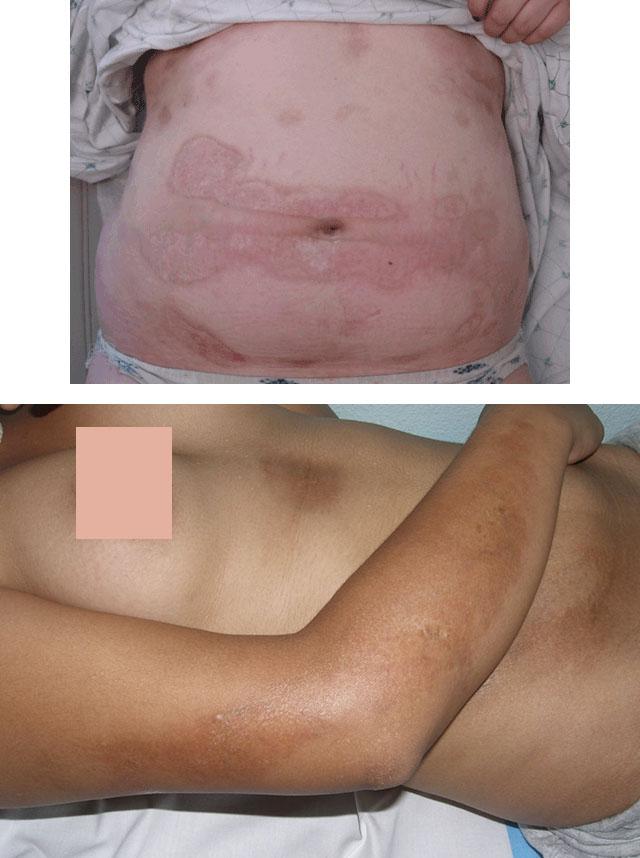
Линейная форма
Поражение лица при линейной склеродермии
Болезнь Пазини-Пьерини – это несколько фиолетово-сиреневых пятен диаметром около 10 см или более. Их очертания – неправильны, а располагаются они чаще всего на спине.
Переход от очаговой формы склеродермии в системную можно заподозрить по следующим критериям:
- человек заболел или до 20 лет, или уже после 50;
- имеется или линейная форма патологии, или есть множество бляшек;
- очаги склеродермии находятся или на лице, или в области суставов ног и рук;
- в анализе крови на иммунограмму нарушен клеточный иммунитет, изменен состав иммуноглобулинов и антител к лимфоцитам.
Диагностика
При очаговой склеродермии в крови выявляются антитела против ядер клеток, ферментов топоизомеразы I и РНК-полимеразы I и II, центромер (участков хромосом, в которых будет происходить деление при делении ядра). Но диагноз ставится не по этим антителам, и даже не по наличию в крови антител Scl70. Его устанавливают по специфической картине, которую видит под микроскопом врач-гистолог при изучении участка «больной» кожи, взятого с помощью биопсии.
Лечение
Вначале ответим на вопрос, излечима ли очаговая склеродермия, утвердительно. До того, как наступит атрофия кожи на большом участке, заболевание может быть остановлено несколькими курсами препаратов для местного и системного применения.
Лечение очаговой склеродермии начинают со следующих системных лекарств:
- Антибиотики группы пенициллина. Их обязательно пьют первые 3 курса.
- Инъекции препаратов, улучшающих работу сосудов. В первую очередь, это средства на основе никотиновой кислоты, расширяющие капилляры, уменьшающие их тромбируемость и образование в крупных сосудах холестериновых бляшек. Вторыми являются препараты, препятствующие «забиванию» капилляров тромбоцитами: Трентал.
- Блокаторы тока кальция (Коринфар, Циннаризин). Эти лекарства расслабляют гладкие мышцы сосудов, улучшают проникновение нужных веществ из сосудов в клетки кожи, мышц и сердца.
Также при очаговой линейной склеродермии применяют местное лечение мазями. Рекомендуется нанесение не одного, а нескольких таких местных средств, имеющих разную направленность, в разное время суток. Так, необходимы в применении:
- Солкосерил или Актовегин – препараты, улучшающие утилизацию кислорода клетками кожи, что приводит к нормализации ее структуры;
- гепариновая, уменьшающая тромбообразование в сосудах;
- крем Эгаллохит. Это препарат на основе зеленого чая, который с помощью содержащихся в нем катехинов запустит образование новых сосудов на начальной стадии болезни, в конце будет подавлять этот процесс. Также он мешает образовываться повышенному количеству коллагена, оказывает противовоспалительное и антиоксидантное действия;
- Троксевазин-гель, укрепляющий сосуды;
- Бутадион – противовоспалительный препарат.
Эффект обеспечивают физиотерапевтические методы (фонофорез с препаратами лидазы, аппликации парафина, радоновые и грязевые ванны), массаж, гипербарическая оксигенация, плазмаферез, аутогемотерапия.
Народные методы
Лечение народными средствами может дополнить терапию склеродермии. Это:
- компресс с соком алоэ, нанесенным на марлю;
- компресс из сухой полыни, смешанной с вазелином или соком полыни, смешанным 1:5 со свиным жиром;
- мазь из эстрагона, смешанного 1:5 с нутряным жиром. Жир должен быть растоплен на водяной бане, а, вместе с эстрагоном его томят в духовке около 6 часов;
- принятые внутрь, по 100 мл в сутки отвары трав зверобоя, пустырника, календулы, боярышника, красного клевера.
