Противопоказания при операции катаракты глаз
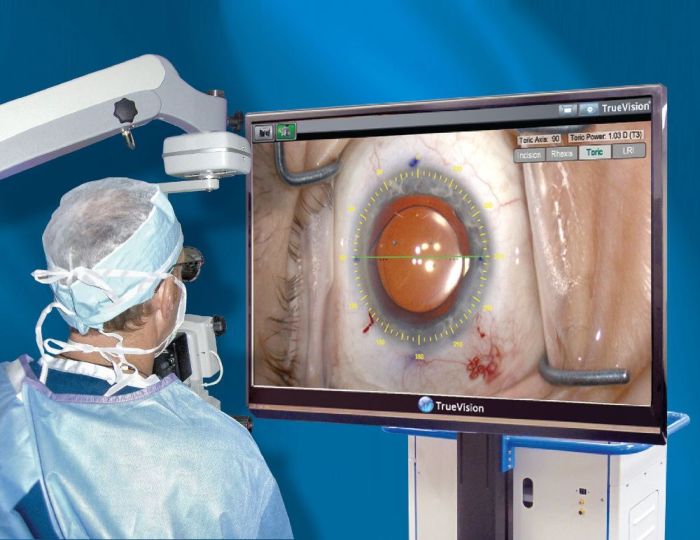
Катаракта — офтальмологическое заболевание, которое очень часто встречается в пожилом возрасте и характеризуется помутнением хрусталика. Несмотря на распространенность недуга, лекарственных средств, которые бы полностью устраняли причину и последствия его возникновения, пока не существует, поэтому единственным выходом остается операция, при которой хрусталик изымают, а на его место ставят искусственную интраокулярную линзу.
У этого метода достаточное количество противопоказаний, поэтому способов лечения заболеваний хирургическим путем становится все больше.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Общие сведения о хирургии катаракты
Катаракта на начальных этапах практически никак себя не проявляет, хотя именно в этот период у пациента есть возможность замедлить прогрессирование заболевания и избежать хирургического вмешательства. Со временем хрусталик мутнеет, приводя к образованию оптических явлений и стойкому снижению зрения.
Единственный способ вернуть зрение больному — полностью удалить помутневший хрусталик и заменить его на искусственный. Эта операция называется экстракция, и известная она еще с древнейших времен. Однако в прошлом удаление хрусталика было показано только тем, у кого он значительно помутнел. Сейчас операция проводится даже при средней степени заболевания, т.е. выжидать созревания катаракты не нужно.
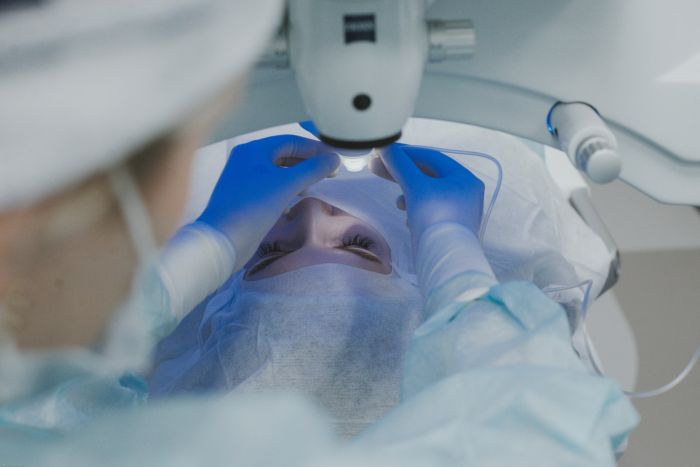
В последние десятилетия на смену хирургическому методу пришел микрохирургический — малоинвазивный, безболезненный способ, который не требует длительного периода восстановления и характеризуется меньшим риском осложнений.
Замена хрусталика при катаракте может быть показана по медицинским или профессионально-бытовым причинам. К профессионально-бытовым относят те, которые связаны с работой или деятельностью, требующими напряжения глаз (шитье, вождение автомобиля).
К медицинским показаниям относятся:
- перезрелая катаракта;
- набухающая катаракта;
- вывих или подвывих хрусталика;
- необходимость исследования глазного дна перед проведением лазерной операции или при других заболеваниях глаз;
- присоединение вторичной глаукомы.
При установлении необходимости хирургического вмешательства врач определяет подходящую методику и назначает дату операции, проведя предварительные исследования и подготовку.
Методики
Разнообразные методики замены хрусталика были созданы в связи с появлением нового оборудования (например, лазера), а так же для того, чтобы возможность избавиться от катаракты была у всех пациентов, в том числе — у тех, кому по каким-либо причинам стандартная операция противопоказана.
Лазерная факоэмульсификация
Самая современная и одна из самых распространенных в настоящее время методика, которую стали практиковать с середины 90-х годов. Сейчас по популярности она уступает только ультразвуковому методу, поскольку последний финансово доступнее для пожилых людей.
Лазерная факоэмульсификация проводится с использованием фемтосекундного лазера, который не повреждает здоровые ткани, а аккуратно расслаивает хрусталик. Это позволяет вернуть зрение людям, у которых хрусталик не чувствителен к ультразвуку, людям со сложной формой катаракты (сопряженной с глаукомой или подвывихом хрусталика), сократить длительность восстановительного периода и свести риск осложнений до минимального уровня.
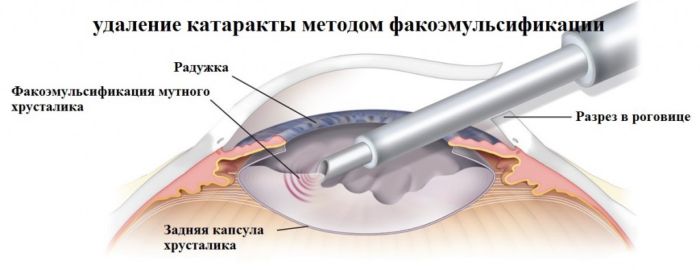
После бесконтактного лазерного воздействия хирург вставляет линзу на место поврежденного хрусталика, и уже через несколько часов пациент может идти домой. Зрение при этом возвращается моментально.
Ультразвуковая факоэмульсификация
Ультразвуковая факоэмульсификация занимает промежуточное положение между стандартной хирургической процедурой и лазерным вмешательством. Ее можно проводить на любой стадии катаракты.
Ультразвуковой метод очень малотравматичен: после операции не остается рубцов, практически не возникает осложнений, реабилитационный период не превышает 2 месяцев. Через пару часов после завершения операции к человеку полностью восстанавливается зрение, если оно не было снижено из-за других заболеваний.

Процедура проводится в точности так же, как при лазерной факоэмульсификации. Разница лишь в том, что помутневший хрусталик удаляется не лазером, а ультразвуком. Эта операция намного дешевле, чем лазерная, но подходит не всем.
Экстракапсулярная экстракция
Экстракапсулярная экстракция (ЭЭК) — традиционный хирургический способ удаления хрусталика без капсулы, который отличается дешевизной, долгим и сложным реабилитационным периодом и накладыванием швов после процедуры.
Операция проводится под анестезией и обязательно с применением векорасширителя. Разрез проводится с помощью скальпеля, после чего хрусталик полностью изымают и вставляют на его место интраокулярную линзу. На место разреза накладывают шов, который и становится самым уязвимым местом глаза. При травмах, механическом воздействии и резких движениях он может повредиться.
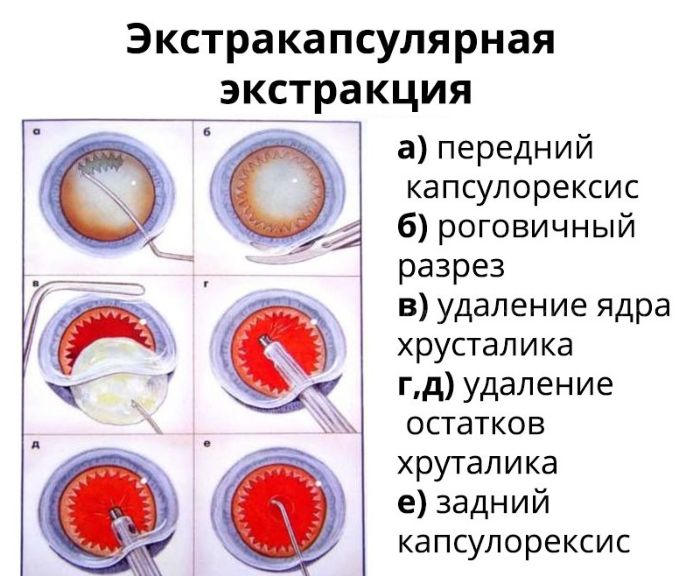
Так же рубец часто приводит к образованию послеоперационного астигматизма, т.е. снижению зрения. Заболевание может появиться из-за низкой квалификации врача, несоблюдения рекомендаций хирурга после операции или из-за индивидуальных особенностей, поэтому об этом пациента предупреждают заранее.
Интракапсулярная экстракция
При интракапсулярной экстракции врач осуществляет те же манипуляции, что и при экстракапсулярной, однако в этом случае хрусталик удаляется вместе с капсулой.
Такой подход исключает вероятность того, что поврежденные ткани окажутся в глубоких структурах глаза и приведут к повторному развитию катаракты. Но вероятность присоединения астигматизма при этой операции сохраняется.
Подготовка
Подготовка к любой операции осуществляется в несколько этапов. Иногда она может занимать до нескольких месяцев, поскольку офтальмологу необходимо убедиться, что у пациента нет противопоказаний со стороны всех систем органов.
Какие обследования необходимо пройти?
Перед назначением даты операции врач назначает ряд стандартных процедур:
- сдача крови на гепатит;
- сдача крови на сифилис;
- общий анализ крови (тромбоциты, фибриноген, уровень сахара и пр.);
- общий анализ мочи.
К инструментальным методам диагностики, необходимым перед проведением операции, относят:
- флюорографию;
- ЭКГ.
Также перед операцией нужно посетить терапевта и получить заключение о возможности хирургического (ультразвукового, лазерного) вмешательства. Обязательно выяснить об отсутствии противопоказаний со стороны других систем органов, поэтому потребуется консультация кардиолога, эндокринолога, ЛОРа, стоматолога, гинеколога и уролога (женщинам и мужчинам соответственно), анестезиолога.
За несколько дней до операции пациент получает индивидуальные рекомендации: об отмене приема лекарств, о питании накануне вмешательства и другие.
Кому нельзя делать процедуру?
Операция по удалению катаракты имеет ряд противопоказаний. Они бывают временные и постоянные. К временным относят те, которые предполагают откладывание операции на определенный срок. Это может быть ангина, цистит, кариес или беременность.
СПРАВКА. Постоянные (абсолютные) противопоказания делают невозможным удаление катаракты либо одним, либо всеми способами.
Возрастные ограничения
Многие клиники не проводят операции пациентам моложе 18 лет. Однако в некоторых случаях, если речь идет о значительной потере зрения, врачи решаются прооперировать пациента и в более раннем возрасте, предварительно заполучив разрешение родителей и проведя все необходимые обследования.
Хирургическое вмешательство в пожилом возрасте тоже ограничивается каждой клиникой, но, как правило, многие медицинские учреждения придерживаются возраста 65 лет. В этом возрасте у людей обычно уже присутствуют другие заболевания (сахарный диабет, патологии сердечно-сосудистой системы), поэтому наркоз нанесет слишком сильный урон и может быть опасен.
Ультразвуковое и лазерное вмешательство возможны в любом возрасте от 18 лет.
Заболевания сердца
Перед операцией все пациенты должны посетить кардиолога, чтобы убедиться в нормальной работе сердца. При некоторых хронических заболеваниях (при сердечной недостаточности в частности), а так же в течение 6 месяцев после перенесенного инсульта или инфаркта операцию по удалению катаракты не проводят.
Заболевания глаз
Основные противопоказания связаны с офтальмологическими заболеваниями. Операцию не проводят при:
- инфекционных поражениях глаз (конъюнктивит, воспаление сосудистой оболочки или радужки);
- декомпенсированной глаукоме (показатели внутриглазного давления превышают норму);
- отсутствии светоощущения.
Инфекционные заболевания нужно будет сначала полностью вылечить, и уже после этого можно проводить обследование для последующей операции по удалению катаракты. В остальных случаях операция абсолютно противопоказана, поскольку вероятность развития осложнений очень высока, а терапевтический эффект не превосходит возможные негативные последствия.
Сахарный диабет
Течение катаракты при сахарном диабете особенное.
Во-первых, заболевание развивается стремительно, поэтому оперативное вмешательство, с одной стороны, необходимо осуществить незамедлительно.
Во-вторых, у диабетиков часто развивается сопутствующее поражение сетчатки, а его отсутствие не говорит о том, что его никогда не будет. Зачастую у больных сахарным диабетом после операции по удалению катаракты развивается диабетическое поражение сетчатки.
Несмотря на все это, операция по удалению катаракты у людей с сахарным диабетом проводится только в том случае, если уровень сахара в крови стабилен и держится на одном уровне.
Сахарный диабет не является абсолютным противопоказанием к оперативному вмешательству, однако к пациентам с этим диагнозам предъявляются особые требования. Если удается достичь стабильного уровня сахара в крови, можно проводить операцию, в ходе которой обязательно нужно следить за этим показателем.
Кроме того, при сахарном диабете более успешных результатов можно достичь, если провести операцию на ранней стадии катаракты.
Результат процедуры
В результате процедуры, проведенной ультразвуковым или лазерным методом, полностью восстанавливается зрение уже через несколько часов после операции. Вероятность развития осложнений при этом минимальна.
При традиционных хирургических методах восстановительный период может длиться до 3 месяцев, в течение которых пациенту нужно соблюдать ряд ограничений, постоянно посещать офтальмолога и не бояться, если зрение не восстановилось полностью. Если реабилитация проходит, как нужно, примерно через 3 месяца рубец перестанет препятствовать нормальному зрению и оно вернется.
Мнение эксперта
Данилова Елена Федоровна
Врач-офтальмолог высшей квалификационной категории, доктор медицинских наук. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей.
Однако нужно понимать, что любой метод удаления катаракты возвращает только то зрение, которое было утеряно в результате катаракты. Например, если у пациента была близорукость и он носил очки с оптической силой 2 диоптрии, но потом развилась катаракта и он практически полностью лишился зрения, после операции его зрение будет не 100%-ным, а иметь значение -2. При операции замещается лишь хрусталик, но другие структуры глаза (сетчатка, например) не затрагиваются.
Вероятность повторного развития катаракты наиболее высока при ЭЭК. Поврежденные ткани хрусталика из глубоких слоев тканей глаза могут начать разрастаться и препятствовать прохождению световых лучей сквозь линзу. В этом случае может быть назначена повторная процедура, но уже по методике ИЭК, т.е. с полным удалением капсулы.
Полезное видео
Операция при катаракте: показания, противопоказания, возраст:
Заключение
Катаракта относится к распространенным офтальмологическим заболеваниям, которые встречаются преимущественно в пожилом возрасте. Консервативными методами вылечить пациента нельзя: пока фармацевтика дает лишь возможность частично замедлить помутнение хрусталика.
Хирургия дает возможность заменить помутневший хрусталик на искусственную интраокулярную линзу 4-мя способами, начиная традиционными и заканчивая современными методами с применением лазера или ультразвука.
У каждой методики есть свои противопоказания, которые необходимо выявить на этапе подготовке к операции заблаговременно. При наличии противопоказаний операция либо откладывается, либо заменяется другим методом, либо не проводится вообще, и тогда один глаз «выключается» из зрительного процесса.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
В микрохирургии органов зрения противопоказания к операции катаракты обязательно учитываются специалистами, проводящими оперативное вмешательство. Такого рода операции требуют повышенной внимательности и предусмотрительности. В зависимости от фазы болезни и состояния пациента используется определенный метод устранения патологии.
[toc]
Виды операций
Метод факоэмульсификации
Микрохирургический метод, основанный на ультразвуковом возвратно-поступательном движении специальной микроиглы (факонаконечника), двигающейся со скоростью свыше 20 000 колебаний в секунду. Удаление катаракты происходит способом дробления необходимой части хрусталика ультразвуком с последующей имплантацией искусственной интраокулярной линзы (ИОЛ).
Оптические параметры линзы подбираются с учетом индивидуальных особенностей глаза пациента. Для осуществления операции методом факоэмульсификации необходим надрез, не превышающий 2-3 мм. Процедура удаления катаракты длится 20 минут.
Метод факоэмульсификации не имеет осложнений, отсутствует необходимость наложения хирургических швов. Обладает малым сроком послеоперационной реабилитации. Для работы используется местная анестезия. Эффективен в любой период развития катаракты. Необходимость длительного восстановления отсутствует.
Разрез, необходимый для проведения манипуляций, зарастает сам, в течение нескольких часов, его не требуется зашивать. Зрение в последующем не искажается. Недостатком метода факоэмульсификации является негативное влияние ультразвука на внутреннюю структуру глаза — сетчатку.
Метод экстракапсулярной экстракции (ЭЭК)
Экстракапсулярная экстракция состоит в полном извлечении хрусталика глаза с сохранением задней части капсулы. Специалист офтальмолог делает надрез 10-15 мм, удаляет внешнюю часть капсулы и извлекает ядро хрусталика. Затем устанавливается искусственная интраокулярная линза (искусственный хрусталик), разрез зашивается.
Метод предполагает необходимость разреза оболочки глаза, что влечет за собой накладывание швов. При использовании ЭЭК острота зрения вблизи у пациентов снижается, часто возникает астигматизм.
На восстановление после операции уходит 3 месяца. В процессе реабилитации, по мере восстановления зрения, несколько раз подбирают очки с разным фокусом.
Интракапсулярная экстракция катаракты (ИЭК)
При использовании ИЭК помутневшие области удаляют полностью вместе с капсулой. Пользуются методом лишь в крайних случаях при отсутствии возможности сохранить капсулу. При проведении операции применяется специальный прибор- криоэкстрактор, удаляющий злокачественные элементы.
Лазерная микрохирургия
Совместно с микрохирургическими методами применяется способ лазерного воздействия.
Под действием луча лазера помутневшие, намеченные для удаления части хрусталика осыпаются, затем легко удаляются специальным микрохирургическим инструментом, не затрагивая заднюю часть капсулы.
Технология лазерного воздействия на хрусталик глаза позволяет вернуть прежнюю остроту зрения, повысив оптическую эффективность, снизить травматичность и улучшить условия проведения микрохирургического вмешательства.
Противопоказания
При возникновении заболевания противопоказания для операции на катаракту имеет следующий вид:
- воспалительные, инфекционные и онкологические заболевания глаз;
- заболевания крови;
- сердечно-сосудистые, неврологические, бронхо-легочные заболевания;
- обострение хронических болезней пациента;
- состояние до 6 месяцев после инфаркта миокарда;
- дегенеративные заболевания центральной нервной системы;
- пленчатая катаракта;
- зрачок диаметром менее 6 мм (патология зрачка);
- тяжелое состояние пациента после перенесенной болезни;
- беременность и период кормления грудным молоком;
- неадекватное поведение пациента в связи с психическими заболеваниями и расстройствами.
Технологии лазерного лечения не применяются при следующих патологиях:
- помутнение роговицы глаза;
- наличие застарелой или прогрессирующей катаракты;
- малый зрачок, маленькая передняя камера глаза.
Метод факоэмульсификации противопоказан при дистрофии роговицы и сетчатки глаза.
Показания к операции
При диагнозе катаракта, показания к операции назначает офтальмохирург, на основании которых производится выбор методики оперативного вмешательства в орган зрения. Специалист, принимая решение, действует исходя из медицинских и профессионально-бытовых показаний.
Для всех пациентов медицинские показания к проведению операции являются общими:
- острый приступ глаукомы;
- полное или частичное смещение хрусталика глаза с места обычного положения;
- аномальные отклонения формы хрусталика глаза;
- дегидратация хрусталика, его дистрофия и атрофия капсулы (перезрелая катаракта);
- набухание хрусталика глаза;
- исследование глазного дна при заболеваниях, требующих лечения под контролем офтальмоскопии (отслоение сетчатки глаза, гипертония и др.);
- смещение хрусталика (блок), устойчивое к медикаментозному на него воздействию.
Бытовые потребности пациента, наряду с профессиональной необходимостью, формируют показания к проведению микрохирургического вмешательства в зрительный аппарат. Складываются показания в зависимости от профессии пациента.
При недостаточной остроте зрения, препятствующей выполнять привычную деятельность, необходимо обратиться к специалисту офтальмологу. В целях сохранения профессиональной пригодности микрохирургия возможна при довольно высоких показателях остроты зрения.
Для детей утвердительным показанием микрохирургического вмешательства считают интенсивное снижение зрения. Операцию проводят при остроте 0,1 и ниже. Относительным показанием считают частичные помутнения хрусталика средней интенсивности, с остротой более 0,1. При остроте зрения более 0,3 оперативное вмешательство при врожденной катаракте не проводится.
Видео операции
С возрастом зрительная функция существенно ухудшается, развиваются различные офтальмологические заболевания. Одним из наиболее распространенных патологий глаз является катаракта – помутнение хрусталика, приводящее к сильному ухудшению и потере зрения. Нужно ли делать операцию при таком заболевании? Справиться с болезнью можно только хирургическим путем. Операция по восстановлению зрения при катаракте сегодня может проводиться несколькими методами, каждый из которых имеет свои преимущества и недостатки.
Как проявляется катаракта?
Катаракта или помутнение хрусталика глаза является одной из наиболее распространенных причин слепоты в современном мире. Чаще всего необратимые изменения в глазном хрусталике имеют старческий характер. Однако нередко заболевание диагностируется и у молодых людей. Причины этого могут быть самыми разнообразными – от неблагоприятной экологической обстановки до серьезных эндокринных расстройств.
Клиническая картина болезни зависит от того, в каком участке локализуется патологический процесс. Чаще всего наблюдаются следующие симптомы:
- диплопия;
- размытые контуры предметов;
- нечеткость видимого изображения;
- мелькание «мушек» и темных пятен перед глазами;
- нарушение цветового восприятия;
- формирование ореолов вокруг источников света;
- повышенная или пониженная чувствительность к свету;
- ухудшение видимости в темное время суток;
- трудности в работе с мелкими деталями;
- близорукость, не поддающаяся коррекции.
Одним из первых признаков катаракты является расплывчатость видимой картинки. При таком заболевании все предметы видятся как будто сквозь водопад или сильный дождь. По мере распространения патологического процесса симптоматика усиливается, зрачок глаза приобретает сероватый оттенок. В самых запущенных случаях он становится белым.
Обязательно ли делать операцию? Без оперативного лечения через несколько лет человек ослепнет.
Показания к хирургическому лечению. На какой стадии лучше делать операцию?
Катаракта не лечится консервативными методами. Поэтому на ранних стадиях патологического процесса многие люди ничего не предпринимают, так как уверены, что операция проводится только на перезрелой катаракте глаза. В итоге это приводит к тому, что со временем зрение сильно ухудшается и его не удается восстановить даже хирургическим путем. Сегодня не обязательно ждать созревания катаракты (данный процесс может занять от 4 до 15 лет), операцию можно проводить при остроте зрения 0,1-0,2.
Когда нужно делать операцию? Показаниями к оперативному лечению катаракты вследствие помутнения хрусталика являются следующие состояния:
- перезрелая катаракта;
- набухающая катаракта;
- факолитическая глаукома;
- вывих (подвывих) хрусталика.
Операция может назначаться и при необходимости проведения офтальмоскопии с целью диагностики и лечения сопутствующих заболеваний глаз. Помимо медицинских показаний можно выделить и некоторые социально-бытовые моменты, при которых проводится удаление хрусталика. К ним можно отнести недостаточность бинокулярного зрения, значительное понижение остроты и уменьшение зрительного поля.
Данные функции необходимы человеку для нормального существования, поэтому являются показанием для операции при катаракте.
Противопоказания к операции
Операция по катаракте может проводиться в любом возрасте и физическом состоянии пациента. Однако даже по отношению к самым малоинвазивным методикам существуют противопоказания. Иссекать помутневший хрусталик и заменять его интраокулярной линзой нельзя при наличии у человека следующих патологических состояний:
- обострение хронических заболеваний;
- инфекционный процесс;
- пороки сердца;
- нарушение функции сетчатки;
- воспалительные процессы век или глаз;
- психические отклонения;
- глаукома в декомпенсированной стадии;
- опухоли в области глаз.
Нельзя проводить хирургию, если совсем недавно пациент перенес инфаркт или инсульт. Также к противопоказаниям для операции по удалению катаракты можно отнести периоды беременности и грудного вскармливания. Что касается возраста, то операция по замене хрусталика проводится с 18 лет. В тяжелых случаях такой метод лечения может применяться и по отношению к несовершеннолетним.
Предоперационная подготовка
Перед началом операции по удалению катаракты необходимо пройти детальное медицинское обследование. Какие анализы нужны? Обязательно нужно сдать ряд анализов крови, подтверждающих отсутствие противопоказаний. Также на подготовительном этапе проводится ЭКГ (за 1-2 недели до операции) и анализ мочи. При сдаче анализов нужно учитывать, что результаты исследований действительны лишь в течение 1 месяца. Помимо этого перед хирургическим вмешательством нужно пройти полное обследование у эндокринолога, гинеколога, стоматолога, окулиста и других врачей.
Как подготовиться к операции? Накануне операции нужно придерживаться следующих правил:
- избегать физического перенапряжения;
- принимать алкогольные напитки;
- употреблять какие-либо медикаментозные средства, несогласованные с врачом;
- за 5-6 дней прекратить прием любых препаратов, обладающих антикоагулянтным действием;
- не допускать сильного зрительного напряжения.
Непосредственно в день оперативного вмешательства подготовка к операции включает в себя принятие душа, во время которого нужно хорошо вымыть голову и лицо, надев после этого чистое хлопчатобумажное белье. За 4 часа до операции следует отказаться от приема пищи и курения.
В больницу помимо медицинских документов рекомендуется взять с собой солнцезащитные очки, которые понадобятся после процедуры.
Какой вид оперирования наиболее предпочтителен?
Суть операции по удалению катаракты заключается в замене помутневшего хрусталика глаза на интраокулярную линзу. Искусственное хрусталиковое тело полностью повторяет структуру природного хрусталика и обладает особым фильтром, способным защитить сетчатку от воздействия вредного ультрафиолета. А благодаря наличию в конструкции специального асферического элемента качество зрения находится на высоком уровне даже в темное время суток.
Благодаря фемтосекундному сопровождению хирургии катаракты можно заменить помутневший хрусталик на интраокулярную линзу быстро и с минимальной вероятностью осложнений. Сегодня в офтальмологической практике выделяют следующие виды операций по катаракте.
Экстракция катаракты
Что это такое? Экстракция катаракты представляет собой иссечение пораженного хрусталика через большой разрез роговой оболочки. Такая операция проводится двумя способами:
- Экстракапсулярная. Ядро хрусталика и хрусталиковые массы удаляются с сохранением задней капсулы.
- Интракапсулярная. Хрусталик удаляется вместе с капсулой.
Как проходит операция? Ход процедуры выглядит следующим образом:
- Вводится местная анестезия.
- На роговице делается разрез.
- Хрусталик удаляется вместе с капсулой (при интракапсулярной экстракции) или осуществляется удаление передней стенки, яра и хрусталиковых масс. Задняя стенка капсулы в данном случае сохраняется (экстракапсулярная экстракция).
- Устанавливается интраокулярная линза.
- Производится герметизация разреза, накладываются швы.
Подобная методика оперирования отличается высокой травматичностью, поэтому в последнее время не пользуется большим спросом.
Сколько длится операция? Обычно процедура занимает не более 40 минут.
Ультразвуковая факоэмульсификация
Данная разновидность операции по поводу катаракты сегодня пользуется большой популярностью благодаря ее низкой травматичности. После введения местного наркоза в роговице делается крохотный разрез длиной не более 3 мм, через который в глаз вводится наконечник эмульсификатора. С помощью специальных инструментов врач дробит хрусталик, превращая его в эмульсию, которая затем выводится из глаза по трубкам. Затем врач устанавливает интраокулярную линзу и герметизирует разрез.
При факоэмульсификации швы обычно не накладываются.
Лазерная факоэмульсификация
Самая безопасная методика микрохирургии катаракты, которая в последнее время набирает все больше популярности. Суть проведения такой операции такой же, как и при ультразвуковой факоэмульсификации катаракты с имплантацией ИОЛ. Только вместо ультразвуковых волн здесь используется специальный лазер. С помощью лазерной факоэмульсификации можно иссекать даже самые твердые хрусталики быстро и без выраженного травмирования окружающих тканей. Отзывы о таком методе оперирования положительные.
Факоэмульсификация катаракты
Удаление катаракты по ОМС
Удаление катаракты проводится полностью бесплатно в ряде клиник России при наличии полиса обязательного медицинского страхования (ОМС). В таком случае устанавливается отечественная искусственная линза. Но стоит отметить, что такая операция достаточно болезненно переносится и требует продолжительной реабилитации.
Какие могут быть осложнения?
Сразу по окончанию процедуры и в течение 5-7 дней могут наблюдаться неприятные явления в виде головных болей, зуда, жжения и ощущения инородного тела в глазу, а также нечеткость зрения на оба глаза. Такие признаки являются естественной реакцией организма на вмешательство, поэтому волноваться не стоит. Но если такие симптомы усиливаются, дополняясь другими патологическими проявлениями, то это может свидетельствовать о развитии следующих осложнений:
- повышение внутриглазного давления;
- вторичная катаракта;
- воспалительный процесс;
- смещение хрусталика;
- кровоизлияние в переднюю камеру глаза;
- отслойка сетчатки;
- астигматизм.
В случае возникновения патологических признаков и ухудшения зрительной функции необходимо как можно быстрее обратиться к офтальмологу для подбора подходящего лечения. В ряде случаев проводится повторная операция или оптическая коррекция.
При возникновении инфекционных и воспалительных осложнений пациенту подбирается антибактериальная терапия.
Восстановление после операции
Оперирование катаракты проходит в режиме одного дня, сразу после процедуры пациент может покинуть клинику. Что даст операция? Частичное восстановление зрительной функции наблюдается через 2-3 часа, а полноценная видимость возвращается лишь спустя 1-1,5 месяца. Для скорейшего восстановления зрения без осложнений в период реабилитации необходимо придерживаться ряда правил. Сразу после операции на большой глаз накладывается специальная повязка, которая снимается на второй день во время планового осмотра у офтальмолога. После этого в течение недели нужно делать новые марлевые повязки.
В течение всего послеоперационного периода также нужно соблюдать следующие рекомендации:
- не допускать зрительных нагрузок;
- избегать физического перенапряжения;
- защищать глаза от ультрафиолета солнцезащитными очками;
- соблюдать гигиену и не трогать глаза руками;
- отказаться от нанесения косметики на веки и вокруг глаз;
- избегать попадания воды в глаза;
- не злоупотреблять алкоголем и курением;
- принимать лекарства, прописанные врачом.
Первые несколько недель после операции на глаза нужно отказаться от вождения автомобиля и избегать пребывания в пыльных или дымных помещениях. Спать в период реабилитации следует на спине или на боку, противоположному прооперированному глазу. Также рекомендуется избегать длительного пребывания на улице, и в людных местах, где повышается вероятность инфицирования.
В случае появления первых симптомов осложнений нужно незамедлительно обратиться к врачу.
Медикаментозное лечение в реабилитационный период
Во время реабилитации после удаления катаракты необходимо применять специальные медикаментозные средства местного действия. Чаще всего назначаются глазные капли. Такие препараты помогают сократить время восстановления и защитить органы зрения от инфекционного поражения. Чаще всего офтальмологи назначают противовоспалительные, дезинфицирующие, антибактериальные и комбинированные глазные капли.
В реабилитационный период обычно назначаются такие медикаментозные препараты:
- Дексаметазон;
- Индоколлир;
- Тобрамицин;
- Альбуцид;
- Флоксал;
- Флуциталмик;
- Тиотриазолин.
В большинстве случаев одновременно выписывается сразу несколько капель из различных медикаментозных групп.
Курс лечения длится 5 недель и с каждой неделей количество процедур уменьшается.
Автор статьи: Кваша Анастасия Павловна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
