Противопоказания при применении капельницы
Капельница – польза или вред
Привычка или необходимость?
Назначая инфузионную терапию, опытный врач изначально должен определить, не вредны ли капельницы для организма пациента. Даже если больной настойчиво требует сделать ему внутривенное вливание.
Еще с советских времен признаком качественного врачевания было обязательное введение лекарственного раствора через вену. Человек, попадая в стационар, изначально рассчитывает не только на традиционные таблетки или инъекции.
Часто больной просит доктора поставить ему систему, мотивируя тем, что пилюли он может принимать дома самостоятельно.
Уколоться в мышцу в домашних условиях тоже не составляет труда. Многие наши граждане освоили этот метод и с энтузиазмом занимаются самолечением.
И только сделать инъекцию в венозный сосуд или установить систему чаще всего бывает проблематично. Вот и приходится врачам назначать инфузионную терапию, дабы успокоить пациента. Срабатывает эффект самовнушения, человек чувствует облегчение, болезнь якобы отступает.
Следует понимать, что лечит не сама система, а то лекарство, которое по ней транспортируется. Препарат может попасть в организм несколькими способами, это:
- приём таблеток,
- укол в мышцу или вену,
- ректальная клизма,
- внутривенное вливание.
Казалось бы, не имеет значения, каким образом вещество доставляется к больному органу. Можно ли обойтись менее сложными способами? Рассмотрим плюсы и минусы лечения путем прокапывания.
Таблетки или уколы?
Имея целый букет заболеваний, наблюдаясь у разных специалистов, пациент вынужден принимать целые горсти таблеток. Не каждый может выдержать подобную диету. Возможно обострение болезни от одновременного применения нескольких препаратов. В таблетированной форме они усваиваются всего лишь на 50%. Ожидаемый результат наступает не ранее получаса, а если принимать капсулы после еды, результат появится ещё позже. Быстрый эффект наступает, если рассасывать таблетку или класть её под язык, как валидол и нитроглицерин. Но большинство пилюль слишком горькие на вкус, их придется глотать.
Инъекция в мышцу эффективнее в 2 раза. Лекарство начинает работать уже через 10 минут. Но объём вводимого вещества сравнительно небольшой. При ограничении дозировки длительность лечения увеличивается. Не забывайте, что делать укол во избежание гематом лучше доверить специалисту.
Преимущество инфузионной терапии
Вливание капельным путём гарантирует 100%-ю усвояемость в короткий промежуток времени. Обычно прокапывание используют в комплексе с другими видами терапии.
Система для внутривенного введения представляет собой гибкую трубку, один конец которой соединяется с ёмкостью, заполненной физраствором, а на другом конце крепится иголка. Препарат поступает в вену с заданной скоростью и постепенно достигает нужной концентрации. Эффект сохраняется в течение длительного времени.
Прокапывание необходимо в следующих случаях:
- при инсульте, инфаркте, то есть, в критическом состоянии, когда нельзя ждать, пока подействует таблетка или укол,
- при сильной интоксикации или аллергической реакции. В этих случаях ставят очищающие капельницы для скорейшего выведения токсинов и аллергенов,
- при необходимости введения большого объёма лечащего вещества, чтобы предотвратить обезвоживание, восполнить потерю крови, восстановить водно-солевой или кислотно-щелочной баланс,
- при диабете I степени, когда резко повышается содержание сахара,
- после операции на кишечнике или желудке, когда больному противопоказано питание через рот.
Лечение интоксикаций
Обязательно назначается капельница при отравлении пищей сомнительного происхождения, ядовитыми грибами, химическими веществами. Тошнота, диарея, ощущение слабости, сильная головная боль – все эти симптомы являются признаком проникновения в кровь токсинов, образующихся в процессе распада ядовитых веществ. Если тяжелое состояние сопровождает непрекращающаяся рвота, поднимается высокая температура, человека срочно госпитализируют. В стационаре для очищения кровеносной системы срочно вводят внутривенный раствор.
Такие же действия применяют при анафилактическом шоке, когда нужно быстро и эффективно очистить сосуды от аллергенов и свести к нулю негативные последствия.

Капельница при отравлении алкоголем считается наиболее действенным методом выведения человека из запоя. Под воздействием лекарств нейтрализуются, а затем выводятся алкогольные токсины, нормализуется работа печени и почек. Восстанавливается сердечный ритм. После капельницы пациент чувствует значительное улучшение. Получив желанный результат за две, а то и за одну процедуру, больной планирует и в дальнейшем решать проблему выхода из запоя подобным образом. И тут встает другой вопрос. Сколько капельниц можно ставить?
Если зависимый человек находится в клинике под наблюдением нарколога, вопрос снимается сам собой. Количество сеансов определяет нарколог. Существует также услуга вызова нужного специалиста на дом. Доктор подберет компоненты в индивидуальном порядке, учитывая все противопоказания.
Назначение инфузионной терапии
Растворы для внутривенного введения бывают различными по составу и имеют разное назначение:
- очищение (при любом отравлении, аллергии, ожирении, сахарном диабете, курении),
- восстановление работы печени, почек, подготовка к операции,
- быстрое насыщение крови гемоглобином,
- снижение уровня холестерина,
- общее укрепление организма после инфекций, нервных стрессов, хронической усталости, длительных перелётов,
- косметический эффект (разглаживание морщин, омоложение кожи, сужение пор, укрепление волос).
Польза от подобных мероприятий очевидна. С какой периодичностью и как часто можно производить их, решает врач. Всё зависит от состояния пациента. Может быть назначено от 2 до 10 сеансов в течение нескольких дней подряд либо с перерывом.
Противопоказания для инфузионной терапии
Какие риски существуют при внутривенном введении? Есть целый ряд противопоказаний:
- сердечная недостаточность,
- отёк легких,
- тромбофлебит,
- нарушение функции почек,
- непереносимость одного из компонентов.
При проведении процедуры нужна идеальная стерильность системы. Нарушение правил антисептики приводит к заражению.
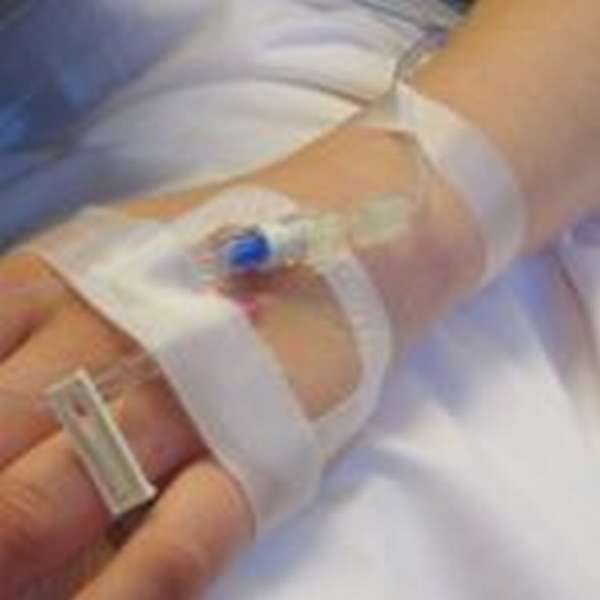
Ведение иглы в венозный сосуд – процедура непростая. Даже опытный специалист может ошибиться и проколоть его насквозь. Тогда в этом месте образуется тромб или гематома. Если иголка находится в вене в течение нескольких часов, могут произойти необратимые изменения. Для чего подвергать себя риску, если можно использовать более щадящие методы?
В жизни могут возникнуть непредвиденные ситуации, когда вам понадобится экстренная помощь, а ваши вены безнадёжно испорчены и недоступны.
Берегите себя!
Видео
Как можно поставить капельницу в домашних условиях?
Загрузка…
Внутривенная инфузия (вливание) — важный навык, которым обязана овладеть каждая медицинская сестра. Как и внутривенная инъекция, инфузия («капельница») является парентеральным способом введения лекарственных, а также питательных веществ в организм человека через кровеносное русло, но в большом объеме жидкости. При внутривенной инфузии растворы вводятся с помощью капельной системы.
Оглавление
- Показания, цели инфузии, места венепункции
- Подготовка к внутривенной инфузии
- Выполнение процедуры
- Заключение
Внутривенная инфузия: показания, цели, места пункции
Внутривенное капельное введение лекарственных и питательных веществ проводится при наличии показаний у пациента. Медицинская сестра строго следует врачебному назначению.
Показания и цели:
- восстановление объема циркулирующей крови (ОЦК)
- дезинтоксикация организма
- нормализация водно-электролитного баланса и кислотно-щелочного равновесия в организме
- парентеральное питание
Места венепункции
Капельная система для инфузий устроена таким образом, что на одном конце ее находится игла воздуховода для прокалывания крышки флакона, на другом — канюля для соединения с инъекционной иглой. Чтобы ввести раствор в просвет вены, необходимо провести венепункцию (из латинского vena — вена, punctio — колоть).
Наиболее легко пунктируются хорошо выраженные вены. Ближе всего к коже находятся вены:
- внутренней поверхности локтевых сгибов
- предплечья
- тыльной стороны кисти
При прокалывании вены важно учитывать длительность процедуры и располагать иглу так, чтобы пациенту было максимально комфортно. Неоднократная внутривенная инфузия, введение большого объема жидкости могут служить показаниями к применению внутривенного катетера вместо иглы.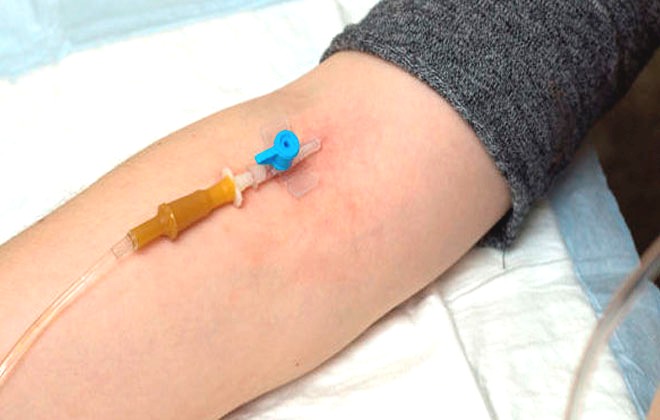
Подготовка к процедуре
К внутривенной инфузии необходимо провести подготовку:
- пациента, которому назначено вливание
- медицинского работника, собирающегося проводить процедуру
- рабочего пространства и оборудования
Подготовка пациента
Медицинская сестра устанавливает доверительные отношения с пациентом: представляется ему, сообщает о назначении врачом внутривенного вливания, убеждается в наличии полученного письменного согласия на проведение процедуры «внутривенная инфузия». Пациенту медработник объясняет цель введения лекарственного вещества капельным методом, суть и ход процедуры.
Медицинская сестра должна поинтересоваться, принимал ли ранее пациент внутривенные вливания, как переносил, если «да», не было ли когда-либо аллергических реакций. Обо всем услышанном от пациента докладывается лечащему врачу.
Пациенту предлагается опорожнить мочевой пузырь перед процедурой, а затем принять удобное полусидячее или полулежачее положение на кушетке или кровати.
Подготовка оснащения и рабочего пространства
Инструментарий, медикаменты, расходные материалы и дезинфицирующие средства проверяются на наличие, а также актуальность сроков годности. Для проведения процедуры понадобятся:
- Мыло для мытья рук
- Одноразовые полотенца
- Кожный антисептик для обработки рук
- Одноразовые нестерильные перчатки
- Одноразовые стерильные перчатки
- Манипуляционный столик
- Стерильный лоток
- Нестерильный лоток для отработанного материала
- Венозный жгут
- Одноразовая система для внутривенной инфузии
- Иглы инъекционные
- При необходимости — внутривенный катетер и фиксирующий пластырь для него
- Ножницы или пинцет для открывания флаконов
- Пилка для вскрывания ампул
- Спиртовые салфетки или стерильные ватные шарики + антисептик для обработки ампул, флаконов и кожи пациента (спирт 70% или другой)
- Марлевые стерильные салфетки
- Непрокалываемая емкость-контейнер для сбора колющих отходов класса Б
- Контейнеры для сбора отходов классов А и Б
- Дезинфектант или готовый дезинфекционный раствор
- Штатив (стойка) для системы внутривенного вливания
- Подушка для подкладывания под место венепункции
- Кровать или кушетка
- Фиксирующий бинт
- Необходимые растворы и лекарственные препараты по назначению врача

Подготовка медицинского работника
Медицинская сестра моет руки гигиеническим способом, высушивает их одноразовым полотенцем. Чистыми руками надевает медицинскую маску, защитные очки, одноразовый полиэтиленовый или клеенчатый фартук. Кожу рук следует обработать кожным антисептиком. После того, как руки обсохнут, надеваются чистые перчатки.
Непосредственная подготовка к процедуре
- Проверить флакон с раствором на актуальность срока годности, оценить цвет, прозрачность, убедиться в отсутствии осадка и внешних повреждений.
- Пинцетом или ножницами вскрыть центральную часть металлической крышки флакона, затем обработать резиновую пробку флакона салфеткой с антисептиком.
- При необходимости ввести раствор лекарственного вещества из ампулы или небольшого флакона во флакон с растворителем.
- Ампулу или флакон с лекарственным веществом проверить на соответствие названию назначенного препарата, актуальность срока годности, прозрачность, отсутствие повреждений и осадка.
- Приготовить шприц для введения лекарственного вещества в растворитель.
- Обработать антисептической салфеткой крышку флакона или горлышко ампулы, вскрыть ампулу или проколоть иглой флакон, вскрыть, предварительно проверив, шприц, набрать препарат. Ввести препарат во флакон с растворителем.
- Отработанную иглу поместить в непрокалываемый контейнер, отработанный шприц — в контейнер для отходов класса «Б».
- Убедиться в актуальности срока годности, герметичности упаковки с системой, проверить ее содержимое.
- Вскрыть упаковочный пакет, извлечь систему.
- Снять колпачок с иглы воздуховода, ввести иглу в резиновую пробку флакона до упора.
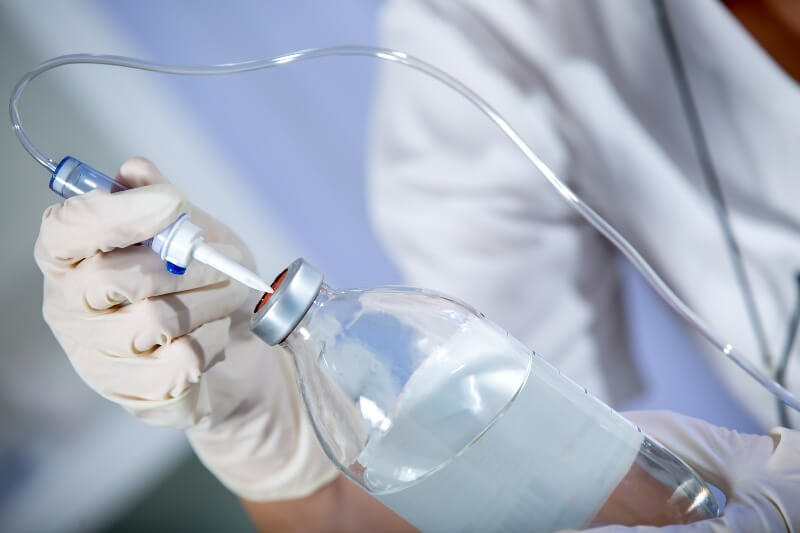
- Открыть заглушку, закрывающую отверстие воздуховода.
- Закрыть винтовой зажим системы, перевернуть флакон вверх дном и установить его на штативе.
- Пальцами с двух сторон аккуратно сдавить мягкую капельницу, заполнив ее раствором наполовину. Если капельное устройство жесткое, оно заполняется при открытии винтового зажима.
- При наличии в капельном устройстве фильтра он должен быть полностью заполнен раствором, предназначенным для вливания.
- Открыть винтовой зажим и медленно заполнить длинную трубку системы до полного вытеснения жидкости и появления капель раствора из инъекционной иглы, при использовании катетера — из соединительной канюли.
- Убедиться в отсутствии пузырьков воздуха на всем протяжении системы.
- Иглу сменить на стерильную, положить ее в стерильный лоток, а также положить асептические салфетки и стерильную сухую салфетку.
- Приготовить 2 полоски узкого лейкопластыря длиной около 5 см для фиксации иглы системы.
- У кровати или кушетки пациента установить штатив с капельной системой, а также манипуляционный столик со всем приготовленным оснащением.
Внутривенная инфузия: проведение процедуры
- Сменить перчатки на стерильные.
- Убедиться в удобстве позы пациента.
- Под место предполагаемой венепункции положить подушку для внутривенных инъекций.
- Пропальпировать место предполагаемой венепункции, чтобы убедиться в отсутствии повреждений, гематом и инфильтратов. При наличии таковых сообщить об этом врачу и выбрать другой место венепункции.
- Наложить венозный жгут на среднюю треть плеча через рубашку или пеленку таким образом, чтобы на лучевой артерии пальпировался пульс.
- Попросить пациента сжать кисть в кулак и держать ее в этом положении.
- Область локтевого сгиба обработать антисептическими салфетками (не менее 2-х) движениями от центра к периферии. Отработанные салфетки поместить в лоток для отработанного материала.
- Снять колпачок с иглы, большим пальцем одной руки зафиксировать вену, натянув кожу. Другой рукой пунктировать вену иглой с подсоединенной к ней системой, держа иглу срезом вверх параллельно коже. При попадании иглы в вену появится ощущение попадания в пустоту. Иглу ввести в вену не более чем на 1/2 длины.
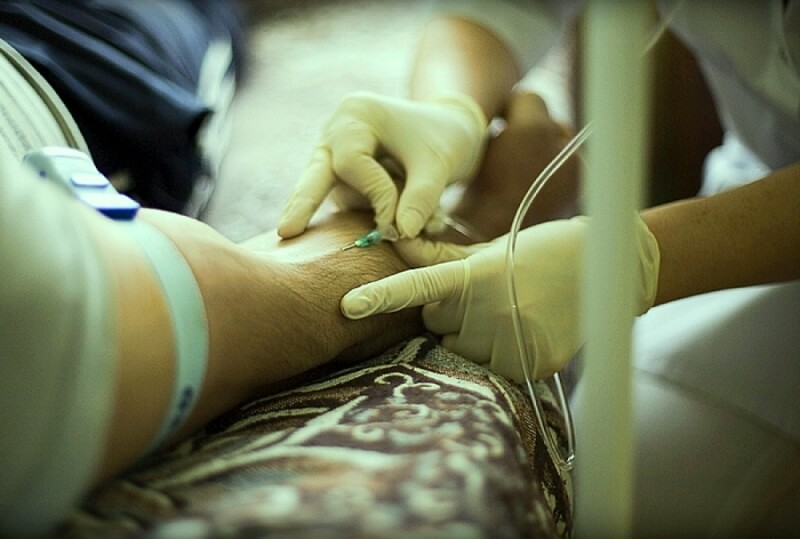
- При появлении в канюле крови попросить пациента разжать кулак и расслабить руку. Одновременно снять или ослабить жгут.
- Открыть винтовой зажим и отрегулировать скорость капельного вливания согласно назначению врача.
- Зафиксировать иглу и трубку системы к коже пациента с помощью узкого лейкопластыря. Иглу прикрыть сухой стерильной салфеткой.
- Снять перчатки и поместить их в контейнер для отходов класса «Б». Вымыть руки гигиеническим способом, высушить одноразовым полотенцем.
Наблюдать за пациентом: его внешним видом, поведеним, самочувствием на протяжении всего времени инфузии.
- Вымыть руки с мылом гигиеническим способом, высушить их полотенцем, обработать кожным антисептиком. Когда руки высохнут, надеть перчатки.
- Закрыть винтовой зажим, приложить асептическую салфетку к месту венепункции, извлечь иглу из вены наиболее безболезненно.
- Иглу с подсоединенной системой положить в лоток с отработанным материалом.
- Асептическую салфетку сменить на стерильную марлевую салфетку, на которую наложить фиксирующий бинт, как сухую давящую повязку.
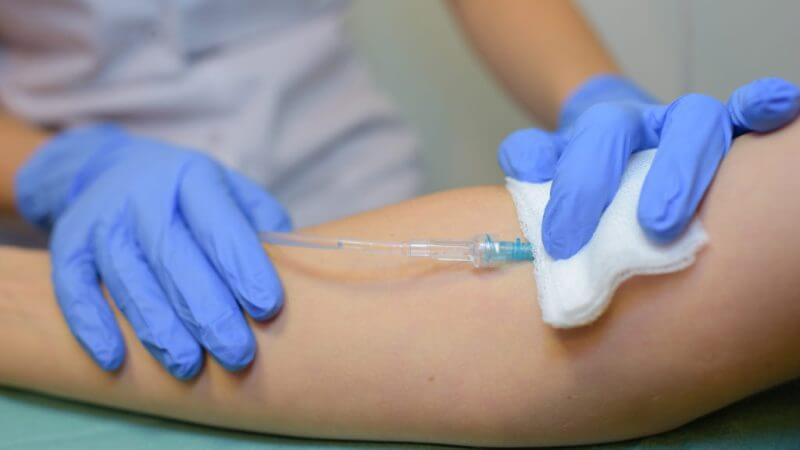
- Убедиться в отсутствии наружного кровотечения из места венепункции.
- Использованную иглу поместить в непрокалываемый контейнер для колющих и режущих отходов класса «Б», систему и другие отработанные материалы, контактировавшие с кожей пациента, а также все перчатки — в контейнер для отходов класса «Б».
- Пустой флакон и другие отработанные материалы, не контактировавшие с кожей пациента, помещаются в контейнер для отходов класса «А».
- Лотки, использовавшиеся во время процедуры, подвергаются дезинфекции, предстерилизационной очистке и далее — стерилизации.
- После окончания процедуры вымыть руки и обсушить их полотенцем.

Осложнения внутривенных капельных вливаний
- Прокол стенок вены и подкожная гематома
- Подкожный инфильтрат (попадание растворов лекарственных веществ под кожу)
- Флебит, тромбофлебит (раздражающее действие раствора, частые инъекции в область одной вены)
- Отрыв тромба (венепункция в месте образования тромба)
- Некроз мягких тканей (попадание под кожу лекарственных веществ, вызывающих ожог тканей)
- Пирогенная реакция (использование неасептических растворов)
- Обморок, коллапс (высокая скорость капельного введения раствора, инфузия натощак)
- Аллергические реакции — крапивница, отек Квинке, анафилактический шок (разные причины)
- Воздушная эмболия (введение пузырьков воздуха в вену)
Заключение
Медицинская сестра обязана отдавать себе отчет, насколько серьезна процедура «внутривенная инфузия». Обязательное знание алгоритма процедуры, правил асептики и антисптики, нормативной базы, а главное — наличие достаточной практики помогут мастерски овладеть этим важным и ответственным навыком.
Немного ненаучного, но проверенного на практике:
Внутривенная инфузия: скорость введения раствора (с просторов сети)
Не все знают, что глядя на самую обычную капельницу можно определить точную скорость инфузии…
Все просто: считаем количество капель падающих в минуту, умножаем на 3 и получаем количество миллилитров раствора в час.
А так же можно запомнить, что в 1 миллилитре раствора 20 капель, и производить самые разные расчеты скорости исходя из этого параметра.
А также видео от наших коллег:
Внутривенное капельное вливание растворов используют в медицине для введения больших объемов лекарственных жидкостей в кровеносное русло пациента. Такой способ введения лекарств имеет много преимуществ: поступление медикамента в кровь в неизмененном виде, точность дозировки, быстрота достижения терапевтической концентрации, насыщение лекарством всех тканей, особенно органов с обильным кровоснабжением (головной мозг, почки, легкие, печень). Таким способом вводят медикаменты, которые не всасываются в кишечнике или оказывают сильное местнораздражающее действие.
Показания и противопоказания
Внутривенное капельное введение лекарств показано для восстановления объема циркулирующей крови, снятия признаков интоксикации, нормализации баланса электролитов, восстановления кислотно-щелочного равновесия в крови, парентерального питания, общего наркоза.
С помощью специального устройства для капельной подачи жидкостей (системы) можно обеспечить поступление растворов в кровеносное русло со скоростью от 20 до 60 капель в минуту.
Противопоказаниями к постановке капельниц являются поражения кожи и подкожной клетчатки в месте венепункции, флебит предполагаемой для инъекции вены. При наличии местных противопоказаний для внутривенного укола выбирают другую вену.
Выбор системы
Рынок товаров медицинского назначения предлагает различные наборы для внутривенного капельного введения лекарственных растворов. При выборе системы следует учитывать размер ячеек фильтра. Различают макронабор, который имеет маркировку «ПК», и микронабор с маркировкой «ПР».
Система ПК используется для переливания цельной крови, кровезаменителей или препаратов крови. Через крупные ячейки фильтра форменные элементы крови и крупные молекулы проходят без проблем. Если для переливания препаратов крови применять систему ПР, фильтр быстро затромбируется и инфузия остановится.
Для капельного введения растворов электролитов, аминокислот, глюкозы и других мелкодисперсных растворов используются системы ПР. Маленький размер ячеек фильтра (диаметр не более 15 мкм) предупреждает попадание вредных примесей из раствора в кровеносную систему, но не препятствует прохождению лекарственных компонентов.
Кроме размера ячеек фильтра, большое значение при выборе набора для инфузий имеет материал, из которого изготовлены иглы, и их диаметр. Если требуется длительное или неоднократное внутривенное капельное введение низкомолекулярных лекарственных жидкостей в течение суток, предпочтение следует отдавать полимерным иглам и катетерам. Для введения растворов из стеклянных емкостей, закрытых плотными резиновыми пробками, нужно выбирать системы с металлическими иглами.
При выборе диаметра иглы следует помнить, что чем больше игла в диаметре, тем меньшим номером она будет маркирована. Так, например, самая толстая игла, которая используется в реанимации для снятия шоковой симптоматики, имеет маркировку 14, а «детская» игла — маркировку 22.
Необходимое оснащение
Для проведения процедуры нужно подготовить все необходимое. Стерильными должны быть пеленка для накрывания манипуляционного столика, два лотка (первый — для стерильных инструментов и материалов, второй — для отработанных), пинцет, ножницы, перчатки, ватные шарики, набор для внутривенного капельного введения.
Для подвешивания флакона с раствором для капельницы нужен штатив. В домашних условиях можно использовать переносные разборные штативы или самодельные устройства (например, прозрачную полимерную бутылку с приспособлением для ее подвешивания).
Кроме вышеперечисленного, для манипуляции потребуются подушечка или валик (под локтевой сустав), жгут для пережимания вен, лейкопластырь, а в качестве дезинфицирующего раствора — медицинский спирт (70°).
Подготовка к процедуре
Чтобы манипуляция была безопасной, персоналу, выполняющему ее, необходимо строго соблюдать алгоритм действий при постановке капельниц.
Подготовку к процедуре выполняют в манипуляционном кабинете, соблюдая правила асептики и инфекционной безопасности:
- Проверяют герметичность упаковки набора для капельницы, срок его годности, наличие колпачков на иглах. Если пакет негерметичен или срок его пригодности закончился, использовать этот набор нельзя, так как нарушена его стерильность.
- Перед распаковкой набора для капельницы персоналу нужно тщательно вымыть руки теплой водой с мылом, просушить их, надеть стерильные перчатки. На поверхности столика для подготовки инъекций необходимо расстелить стерильную пеленку. Пакет с набором для капельницы обработать стерильным шариком, смоченным медицинским спиртом, после чего вскрыть, а содержимое упаковки выложить на стерильную пеленку.
- Флакон с лекарством следует внимательно осмотреть. На нем должна быть этикетка с наименованием лекарственного средства, находящегося внутри, и сроком годности. Флакон нужно встряхнуть, чтобы убедиться, не изменился ли внешний вид раствора. Если во флакон с раствором необходимо вводить дополнительные медикаменты, нужно осмотреть ампулы или флаконы с этими лекарствами, убедиться в соответствии их названий листу назначений. Они должны быть пригодными к использованию. Отсутствие названий и/или срока годности лекарств на ампулах является основанием для отказа от их применения.
- С флакона нужно снять алюминиевую крышку. Для этого ее необходимо обработать ватным шариком, смоченным в спирте, после чего стерильным пинцетом или ножницами снять крышку. Резиновую пробку на флаконе обработать смоченным спиртом шариком.
- С иглы воздуховода снимают колпачок и вводят иглу в пробку флакона до упора. Дополнительно обрабатывать иглу не нужно: если соблюдены условия вскрытия пакета с набором для капельницы, игла является стерильной. Аналогично поступают с иглой инфузионной трубки. Проверяют, чтобы зажим (колесико) на инфузионной трубке был закрыт. Флакон переворачивают и устанавливают на штативе.
- Дважды нажимают на капельную камеру, чтобы до половины заполнить ее раствором из флакона. Чтобы вытеснить воздух из инфузионной трубки, открывают зажим, снимают колпачок со второй иглы трубки и медленно заполняют всю систему раствором из флакона. После полного вытеснения воздуха зажим на трубке закрывают, а на иглу надевают колпачок. Система для капельного введения раствора считается готовой к использованию.
Процедура капельного введения лекарства не может быть осуществлена без ведома самого пациента или его родственников. Поэтому непосредственно перед ее проведением у них нужно взять согласие на манипуляцию.
Проведение манипуляции
Пациент для внутривенной капельной процедуры должен удобно лечь: ему придется в течение некоторого периода времени лежать с неподвижной рукой. Чтобы установить капельницу, нужно пропунктировать вену. Предпочтительнее пунктировать вены на «нерабочей» руке. Выбирать лучше темные венозные сосуды, чтобы легче было контролировать процесс.
Капельницу лучше ставить в срединную вену локтя или медиальную подкожную вену. В них также проще ставить катетеры. Реже для капельного введения растворов используют вены на тыльной стороне ладони. Чтобы у медперсонала была возможность пунктировать вену во второй раз (если первый раз был неудачным), прокол лучше делать ближе к кисти. Во второй раз колоть в предыдущее место прокола нельзя: это опасно разрывом венозной стенки.
После выбора вены для венепункции и перед проколом венозной стенки выше места инъекции на руку накладывают жгут. Затянуть жгут нужно так, чтобы пульсация вен на руке ниже него прекратилась. После наложения жгута под локоть пациента подкладывают подушечку, чтобы достичь максимального разгибания сустава. Больной должен «поработать кулачком», чтобы создать искусственный венозный застой.
Медперсонал перед венепункцией должен надеть стерильные перчатки и трижды обработать кожу вокруг места прокола: первым стерильным шариком большое поле кожи вокруг, вторым — малое поле и третьим — непосредственно место венепункции. Такая тройная обработка кожи обеспечивает достаточное обеззараживание кожи в месте постановки капельницы.
После обеззараживания кожи со свободной иглы инфузионной трубки снимают колпачок, поворачивают иглу срезом вверх, большим пальцем левой руки фиксируют вену, чтобы максимально обездвижить ее. Под углом 30-45° делают прокол кожи и венозной стенки. Из канюли иглы при правильной манипуляции должна показаться кровь.
Под канюлю иглы подкладывают стерильный шарик, жгут снимают, зажим на инфузионной трубке системы открывают, сливают несколько капель раствора, подсоединяют систему к канюле иглы. Шарик с каплями крови убирают. Чтобы зафиксировать иглу в вене, ее прикрепляют к коже лейкопластырем.
Флакон с лекарственным раствором и капельная камера должны находиться выше, чем нижняя канюля системы. Нарушение этого правила может привести к попаданию воздуха в кровеносное русло. Необходимую скорость подачи лекарства регулируют с помощью зажима на инфузионной трубке капельницы. Скорость подачи лекарства определяют по часам с секундной стрелкой. По мере капельного введения лекарственного раствора за самочувствием пациента и местом установки капельницы необходимо постоянно наблюдать.
Если во время процедуры пациенту необходимо ввести еще какой-либо медикамент внутривенно, это делают путем прокола инфузионной трубки, предварительно обработав ее дезинфицирующим раствором.
Окончание процедуры
После окончания процедуры следует закрыть зажим на инфузионной трубке, снять лейкопластырь, накрыть место венепункции стерильным ватным шариком и вытащить иглу из вены и кожи. После этого пациент должен согнуть руку в локте, удерживая ватный шарик на месте прокола кожи. В таком положении руку нужно удерживать не менее 3-5 минут, чтобы предотвратить образование гематомы на месте пункции вены.
С целью соблюдения инфекционной безопасности нужно отсоединить систему для капельницы от флакона с лекарством, разрезать ее ножницами и поместить в емкость с дезинфицирующим раствором (иглы — отдельно, разрезанную трубку — отдельно). После этого медперсонал может снять перчатки, вымыть и просушить руки.
В журнале учета манипуляций и процедур, а также в листе назначений следует сделать отметку о проведенной манипуляции.
Возможные осложнения
При постановке внутривенной капельницы возможны осложнения. К ним относятся:
- спазм вены во время венепункции;
- болезненная припухлость и гематома в месте прокола кожи;
- экстравазация;
- флебит;
- сепсис;
- воздушная и жировая эмболия;
- повреждение сухожилий, нервов и артерий;
- пирогенные и аллергические реакции;
- головокружения, нарушения ритма сердца, коллапс.
Если при венепункции происходит спазмирование вены, может быть повреждена ее противоположная стенка. В результате этого в паравазальное пространство попадает кровь и лекарственное средство. Излитие крови чревато припухлостью и образованием гематомы в месте прокола, а некоторые виды медикаментов, например, хлорид кальция или эуфиллин, оказывают местное раздражающее действие на околососудистые ткани.
Экстравазацией называется попадание большого объема лекарственного средства в околососудистое пространство, что обусловлено нарушением техники проведения манипуляции. Самым опасным последствием экстравазации является некроз тканей.
Флебиты (воспаление венозных стенок) развиваются от раздражения сосудистых стенок лекарственными растворами. Могут заканчиваться тромбированием поврежденной вены. Сепсис является следствием нарушений правил асептики и антисептики при проведении манипуляции.
Жировая эмболия развивается вследствие ошибочного введения жировых эмульсий в вену, а воздушная — в результате попадания в кровеносное русло пузырьков воздуха при нарушении алгоритма подготовки и постановки капельницы.
При слишком глубоком проколе срединной вены локтя возможно повреждение сухожилия двуглавой мышцы плеча или плечевой артерии.
Пирогенные реакции (резкое повышение температуры тела, озноб) могут возникать при применении для инфузии просроченных медикаментов или при индивидуальной непереносимости пациентами некоторых лекарств. Слишком быстрое введение лекарственных препаратов может спровоцировать появление у больного головокружения, сбоев сердечного ритма или коллапса .
Аллергические реакции на внутривенное капельное введение лечебных растворов развиваются при их непереносимости пациентами и могут проявляться в виде кожной аллергии, сыпи, зуда, отека Квинке и анафилактического шока.
При локальных осложнениях больным требуется местное лечение (рассасывающие компрессы, йодные сеточки). При тяжелых общих осложнениях необходимо прекратить процедуру и оказать пациентам неотложную помощь, например, при анафилактическом шоке или коллапсе.
Внутривенное капельное введение растворов часто применяется в медицине, но недостаточная квалификация медицинского персонала, который проводит манипуляцию, и нарушение инструкции ее проведения может привести к развитию опасных для здоровья и жизни пациента осложнений.
Источники
- Жидков Ю.Б. Инфузионная терапия при болезнях у детей и взрослых / Ю.Б. Жидков, Л.В. Колотилов. – М., 2005. – 188 с.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Научная степень: врач высшей категории, кандидат медицинских наук.
Повышение квалификации:
- Инфекционные болезни.
- Паразитарные заболевания.
- Неотложные состояния.
- ВИЧ.
