Противопоказания при трансплантации почки
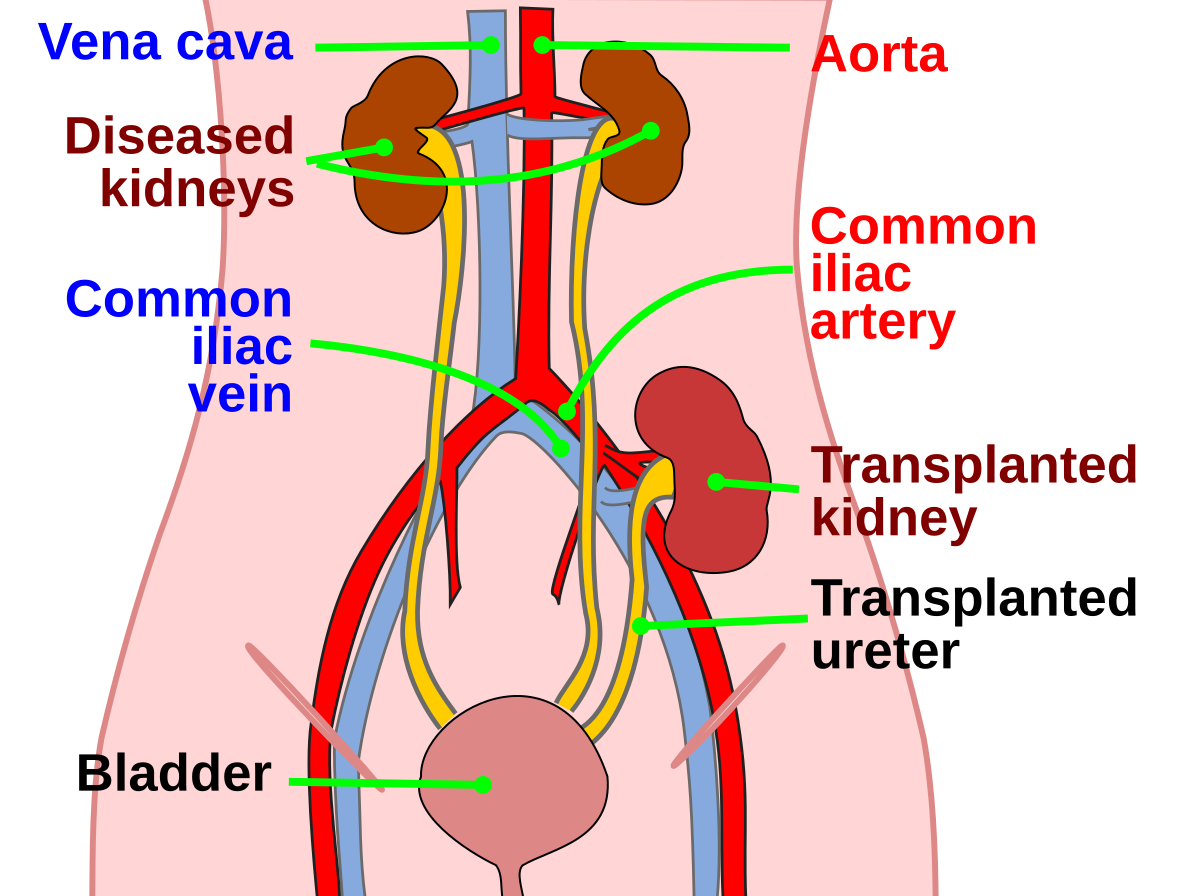
Трансплантированная почка при типичном расположении
Трансплантация почки — хирургическая операция, заключающаяся в пересадке человеку или животному почки, полученной от другого человека или животного (донора).
Применяется как метод заместительной почечной терапии при терминальной стадии хронической почечной недостаточности у людей и некоторых животных (собак и кошек).
Трансплантация почки — наиболее частая операция в трансплантологии. В 2011 году по всему миру было пересажено 76 тысяч почек при общем числе трансплантаций органов — 110 тыс.[1] Самый частый вариант современной трансплантации почки у человека — гетеротопическая, аллогенная (от другого человека). На 1 сентября 2009 года в США в списке ожидания трансплантации почки находилось 80888 человек. За 2008 год в США выполнено 16517 трансплантаций почки и 837 трансплантаций печени и поджелудочной железы[источник не указан 191 день].
История[править | править код]
Впервые в истории трансплантация почки у животного была выполнена венгерским хирургом Эммерихом Ульманом в 1902 году. Независимо от него эксперименты по трансплантации почки, её консервации и технике наложения сосудистых анастомозов проводил Алексис Каррель в 1902—1914 гг. Он разработал основные принципы консервации донорского органа, его перфузии. За работы по трансплантации органов Алексис Каррель был награждён Нобелевской премией в 1912 году. Первую попытку трансплантации органа от животного человеку предпринял, по-видимому, Матье Жабулей, пересадивший свиную почку пациенту с нефротическим синдромом, закончившуюся фатально. В первых годах XX века предпринимались и другие попытки трансплантации органов от животных (свиней, обезьян) людям, также безуспешные. В 1931 году в Харькове[2][3]Ю. Ю. Вороной впервые в мире предпринял попытку трансплантации почки от человека человеку[4]. Он пересадил почку от трупа 60-летнего мужчины, умершего 6 часами ранее, молодой женщине 26 лет, с суицидальными целями принявшей хлорид ртути. Почка была трансплантирована как временная мера на период анурической фазы острой почечной недостаточности, в область бедра пациентки. К сожалению, у Вороного не было данных о нежизнеспособности почки после долгой тепловой ишемии, что привело к закономерно неудачному результату операции, больная погибла.
Только появление в 1943 году работ Питера Медавара в области тканевой иммунологии и тканевой совместимости позволило совершить первые попытки истинно обоснованных научно трансплантаций. В 1950 году Р. Лоулер в Чикаго выполняет ортотопическую трансплантацию почки. Вместо удалённой поликистозной почки он пересаживает 44-летней женщине на то же место почку от трупа той же группы крови. Трансплантат работал 53 дня. В 1951 Шарль Дюбост в Париже пытается трансплантировать почку обезглавленного преступника пациенту с острой почечной недостаточностью в подвздошную ямку.
Уверенно шёл к выполнению трансплантации почки коллектив клиники Питера Бента Брайхема в Бостоне. В 1947 году Девид Хьюм, Чарльз Хафнагель и Эрнест Ландштейнер (сын Карла Ландштейнера, открывателя групп крови) выполняют временную трансплантацию почки молодой девушке с острой почечной недостаточности на фоне инфицированного аборта. Почка пришивается к сосудам предплечья. Несмотря на то, что трансплантат начал функционировать, на фоне чего восстановилась функция своих почек, пациентка погибла от острого гепатита, осложнившего переливания крови. Первой успешной трансплантацией почки оказалась выполненная Джозефом Мюрреем и теми же хирургами под руководством терапевта Джона Мерилла родственная пересадка почки. 26 октября 1954 года молодой мужчина Ричард Херрик был госпитализирован с почечной недостаточностью. У него был брат-близнец Рональд. После стабилизации состояния Ричарда бригада хирургов выполнила пробную пересадку кожи между братьями с целью подтвердить идентичность их тканевых фенотипов. Отторжения не было. 23 декабря того же года была выполнена трансплантация почки с немедленной функцией трансплантата. Ричард прожил 9 лет после операции и погиб от рецидива основного заболевания. Рональд умер 29 декабря 2010 года. Последующие трансплантации почки между братьями-близнецами также оказывались успешными. В 1959 году выполнена первая трансплантация почки от посмертного неродственного донора. Для подавления иммунитета использовали тотальное облучение тела. Реципиент прожил после операции 27 лет.
В 1960 году Шварц и Дамешек описывают в эксперименте иммуносупрессивное действие 6-меркаптопурина. На его основе разрабатывается лекарственный препарат азатиоприн, который позволяет выполнять трансплантации от неродственных доноров. 31 декабря 1972 года Хартманн Стехелин открывает новый иммуносупрессивный препарат циклоспорин, впервые успешно применённый в клинике Томасом Старзлом в 1980 году. Это открыло новую эру в трансплантации. В 1990 году в университете Питтсбурга под руководством Старзла разрабатывается другой иммуносупрессивный препарат — такролимус.
Показания[править | править код]
Показанием к трансплантации почки является терминальная хроническая почечная недостаточность (ТХПН, код МКБ N 18.5) — финальный этап течения хронического гломерулонефрита, хронического пиелонефрита, диабетической нефропатии, поликистоза почек, травм и урологических заболеваний, врожденных болезней почек. Пациенты с ТХПН для сохранения жизни находятся на заместительной почечной терапии (ЗПТ), к которой относятся хронический гемодиализ, перитонеальный диализ и трансплантация почки. Трансплантация почки по сравнению с двумя другими вариантами имеет наилучшие результаты в плане продолжительности жизни (увеличивая её в 1,5-2 раза по сравнению с другими вариантами заместительной почечной терапии), её качества. Трансплантация почки является способом выбора у детей, так как развитие ребенка на гемодиализе значительно страдает.
Противопоказания[править | править код]
В современных условиях единого взгляда на противопоказания при трансплантации почки нет и перечень противопоказаний к трансплантации может отличаться в разных центрах. Наиболее часто к противопоказаниям к трансплантации почки относятся следующие.
- Наличие перекрестной иммунологической реакции с лимфоцитами донора (cross match). Абсолютное противопоказание к трансплантации, наличие реакции сопряжено с крайне высоким риском сверхострого отторжения трансплантата и потери его.
- Злокачественные новообразования, имеющиеся в настоящее время или с небольшим сроком после радикального лечения. В случае радикального излечения, при большинстве опухолей от завершения такого лечения должно пройти не менее 2 лет. Не выжидают никакого времени после успешного лечения бессимптомных опухолей почки, рака мочевого пузыря in situ, рака шейки матки in situ, базалиомы. Увеличивают период наблюдения до 5 лет после лечения инвазивного рака шейки матки, меланомы, рака молочной железы.
- Активные инфекции. При излечённом туберкулезе необходимо наблюдение за пациентом не менее года. ВИЧ-инфекция является абсолютным противопоказанием к пересадке почки в большинстве трансплантационных центров. Наличие хронических неактивных гепатитов B, C противопоказанием к операции не является.
- Экстраренальные заболевания, находящиеся в стадии декомпенсации, которые могут угрожать в послеоперационном периоде, например, активная язва желудка или декомпенсированная сердечная недостаточность.
- Несоблюдение пациентом медицинских рекомендаций и недисциплинированность (incompliance). В мире около 5-10 % потерь трансплантатов связано с тем, что пациенты не выполняют предписанных врачом назначений, касающихся иммуносупрессивной терапии, режима.
- Изменения личности при хронических психозах, наркомании и алкоголизме, которые не позволяют пациенту соблюдать предписанный режим.
В настоящее время сахарный диабет (приведший к диабетической нефропатии и терминальному поражению почек) как противопоказание к трансплантации больше не рассматривается. Пациенты с диабетом имеют несколько более низкий процент выживаемости трансплантата, однако при современном лечении удаётся всё более улучшать этот результат.
Донорский этап[править | править код]
Почечный трансплантат может быть получен у живых родственных доноров или доноров-трупов.
Основными критериями для подбора трансплантата является соответствие групп крови AB0 (некоторые центры выполняют трансплантацию без учёта групповой принадлежности), аллелей HLA (как правило, А, В, Dr), примерное соответствие веса, возраста и пола донора и реципиента. Доноры не должны быть инфицированы трансмиссивными инфекциями (сифилис, ВИЧ, гепатит B,С). В настоящее время на фоне отмечающегося во всём мире дефицита донорских органов требования к донорам пересматриваются. Так, чаще стали рассматриваться как доноры погибающие пациенты пожилого возраста, страдавшие сахарным диабетом, имевшие артериальную гипертензию в анамнезе, эпизоды гипотонии в агональный и предагональный период. Таких доноров называют маргинальными или донорами расширенных критериев.
Наиболее хорошие результаты достигаются при трансплантации почки от живых доноров, однако большинство пациентов с хронической почечной недостаточностью, особенно взрослых, не обладает достаточно молодыми и здоровыми родственниками, способными отдать свой орган без ущерба для здоровья. Посмертное донорство органов — единственная возможность обеспечить трансплантационной помощью основное количество пациентов, нуждающейся в ней.
Живым донорам почки выполняются операции лапароскопической донорской нефрэктомии и открытой донорской нефрэктомии. Посмертным донорам (на трупе) выполняются операции эксплантации почечного трансплантата изолированно или в составе операции мультиорганного изъятия органов для трансплантации.
После или в процессе изъятия почечного трансплантата производится его холодовая фармакоконсервация. Для сохранения жизнеспособности донорского органа он должен быть отмыт от крови и перфузирован консервирующим раствором. Наиболее распространенными в настоящее время являются растворы Бреттшнайдера (Custodiol), Коллинза (EuroCollins), Висконсинского университета (UW, Viaspan). Чаще всего хранение трансплантата осуществляют по бесперфузионной методике в системе «тройных пакетов» — отмытый консервирующим раствором орган помещается в стерильный полиэтиленовый пакет с консервантом, этот пакет в другой, заполненный стерильной снежной кашей (шугой), второй пакет в третий с ледяным физиологическим раствором. Орган в тройных пакетах хранится и транспортируется в термоконтейнере или холодильнике при температуре 4-6° С. Большинство центров определяет максимум периода холодовой ишемии (от начала консервации трансплантата до пуска в нём кровотока) в 72 часа, однако наилучшие результаты достигаются при трансплантации почки в первые сутки после её изъятия. Иногда применяется перфузионная методика хранения донорской почки, разработанная в 1906 г. Алексисом Каррелем и Чарльзом Линдбергом. При этом орган подключается к машине, осуществляющей постоянное пульсационное промывание органа консервирующим раствором. Такое хранение повышает расходы, но позволяет улучшить исход трансплантации, особенно при использовании почек от маргинальных доноров.
Реципиентский этап[править | править код]
В современных условиях всегда выполняется гетеротопическая трансплантация. Трансплантат размещается в подвздошной ямке. По поводу выбора стороны для трансплантации существует несколько подходов. Правая сторона из-за более поверхностного расположения подвздошной вены более предпочтительна для трансплантации, поэтому в некоторых центрах всегда используют правую сторону, кроме больных с ультралатерально расположенным перитонеальным катетером, с планируемой в последующем трансплантацией поджелудочной железы, с повторной трансплантацией. Однако чаще всего правую почку трансплантируют налево, левую направо, что удобнее в формировании сосудистых анастомозов.
Как правило, почка размещается в забрюшинной клетчатке, однако в ряде случаев применяется интраперитонеальное расположение трансплантата — у маленьких детей, после многочисленных ранее выполненных трансплантаций.
Обычное расположение почки — в подвздошной ямке. При этом артериальный анастомоз накладывается с подвздошными артериями (внутренней, наружной или общей), венозный с подвздошными венами, мочевой — пузырём. Однако при наличии рубцовых изменений, урологической патологии, иногда орган размещают в забрюшинном пространстве выше. В этом случае артериальный анастомоз накладывается с аортой, венозный с нижней полой веной. Мочевой анастомоз накладывают путём соединения мочеточника пациента с лоханкой трансплантата.
Обычно собственные почки больного не удаляют, кроме следующих случаев:
- размер или положение собственных почек мешают размещению трансплантата
- у больных с поликистозом почек имеются крупные кисты, которые были причиной нагноений или кровотечений
- высокая нефрогенная гипертензия, резистентная к консервативному лечению
Доступ. Параректальный дугообразный или клюшкообразный разрез. Начинается почти со средней линии на 2 пальца выше лобка и направляется вверх и кнаружи, следуя чуть снаружи от прямых мышц живота. Мышцы пересекаются электроножом. Нижняя надчревная артерия в нижнем отделе брюшной стенки пересекается между двумя лигатурами. Круглая связка матки пересекается, а семенной канатик берётся на держалку и отводится медиально. Брюшинный мешок отодвигается медиально. Обнажается m.psoas. Сосудистый пучок мобилизуется. При выделении сосудов необходимо тщательно перевязывать и пересекать лимфатические сосуды, опутывающие подвздошный пучок. В противном случае в послеоперационном периоде развивается лимфоррея. Выделяется и ревизуется подвздошный пучок. Чаще всего с целью трансплантации используется внутренняя подвздошная артерия. Её выделяют до развилки (трифуркации), ветви перевязывают и прошивают. Артерию под зажимом ДеБейки-Блелока пересекают. Мобилизуют наружную подвздошную вену. Для удобства в рану хорошо устанавливать кольцевые ранорасширители.
Back table. Донорский орган извлекают из пакетов в лоток со стерильным снегом. Выделяют и обрабатывают артерию и вену трансплантата, перевязывают боковые ветви. Избыток тканей удаляют, сохраняя жир в области лоханки, аккуратно обрабатывают мочеточник, сохраняя его клетчатку.
Этап наложения сосудистых анастомозов. Предпочтительнее накладывать венозный анастомоз первым, так как он располагается в глубине раны. Для его формирования используются различные технические приёмы, например, наложение анастомоза в 2 нити или в 4 нити. После наложения анастомоза вена в воротах пережимается, производится пуск кровотока. Далее формируют артериальный анастомоз на площадке Карреля. Анастомоз формируется парашютным способом или обычным непрерывным швом в 2 нити. Для включения добавочных артерий используется микрохирургическая техника. Их можно вшивать как в основной ствол, так и васкуляризировать их при помощи надчревных артерий. После завершения сосудистых анастомозов производится включение кровотока. При небольшой холодовой ишемии после пуска кровотока из мочеточника начинает поступать моча.
Этап наложения мочевого анастомоза. Чаще всего накладывается анастомоз мочеточника трансплантата с мочевым пузырём реципиента по Литч или Ледбеттеру-Политано. Пузырь раздувается воздухом или стерильным раствором. В области дна рассекаются мышцы, накладывается непрерывный анастомоз со слизистой полидиоксаноном. После этого мышечный слой пузыря ушивается с целью формирования антирефлюксного клапана. Хорошие результаты достигаются при установке в место анастомоза S или J-образных мочеточниковых стентов (urecath).
Укладка трансплантата. Трансплантат размещается так, чтобы вена почки не была перекручена, артерия делала дугу, а мочеточник лежал свободно и не перегибался.
Выход из операции. Ложе трансплантата дренируется одной толстой трубкой, к которой
подключается активный дренаж по Редону. Послойные швы на рану. Так как в послеоперационном периоде пациент будет получать стероиды в больших дозировках, предпочтительно наложение косметического шва на кожу.
Хирургические осложнения[править | править код]
- Кровотечение но
- Тромбоз артерии трансплантата
- Разрыв трансплантата
- Стеноз артерии трансплантата
- Тромбоз подвздошной артерии реципиента
- Венозный тромбоз
- Венозная тромбоэмболия
- Аневризмы и свищи
- Урологические осложнения — несостоятельность мочевого анастомоза, обструкция мочевыводящих путей, гематурия
- Лимфоцеле
- Несостоятельность раны
- Раневая инфекция
Примечания[править | править код]
Литература[править | править код]
- Колсанов А. В., Харитонов Б. И., Иванова В. Д., Миронов А. А., Яремин Б. И., Юнусов Р. Р., Бардовский И. А. Вопросы трансплантации органов. — Самара: ГОУ ВПО СамГМУ Минздравсоцразвития России. — 2008.
- Трансплантация почки. Национальные клинические рекомендации. Москва, 2013.
- Буржи А., Аун Р. и др. Опыт трансплантации почек: типичные и атипичные показания. (недоступная ссылка) Пер. с англ. Н. Д. Фирсовой (2018).
Автор Юлия Гусар На чтение 8 мин. Просмотров 383 Опубликовано 10.03.2020
Трансплантация почки – это хирургическая операция, при которой больному пересаживают здоровый орган, полученный от донора. Используется как метод заместительной терапии при последней стадии хронической почечной недостаточности. Почка может полностью заменять пораженный орган или подшиваться в нетипичное место. Иногда собственные почки сохраняются. Это трудоемкая операция, к которой начинают готовиться за несколько лет до трансплантации.
Показания к трансплантации почки
Пересадка почки необходима в случае, если имеются заболевания, которые приводят к неполноценному функционированию органа, а другие методы лечения невозможны либо неэффективны. Почки выполняют фильтрующую функцию, а при их болезнях в организме скапливаются токсины. Если вовремя не начать лечение, больного ожидает летальный исход. Затормозить развитие почечной недостаточности невозможно.
Вот список заболеваний, при которых необходима пересадка почки:
- врожденные проблемы с органом;
- гломерулонефрит и пиелонефрит хронического характера;
- поликистоз;
- терминальная стадия почечной недостаточности;
- травмирование органа;
- болезни мочевыводящей системы вследствие диабета;
- онкология;
- прочие тяжелые заболевания в сфере урологии.
Пациентам, ожидающим пересадку почки, проводится заместительная терапия. Им необходим сначала перитонеальный диализ (очищение крови от токсинов при помощи мембраны брюшины), а после гемодиализ (очистка крови вне тела с помощью мембраны из искусственного материала). Последним этапом лечения является трансплантация органа.
В первую очередь осуществляют пересадку почек детям, поскольку им затруднительно проводить гемодиализ.
Когда пересадка невозможна
Существуют абсолютные противопоказания к пересадке почки:
- Перекрестная иммунологическая реакция донора и реципиента. В этом случае существует 100% риск отторжения.
- Опухоли злокачественного характера, даже если они были недавно удалены. В течение 2-5 лет после устранения образования за пациентом наблюдают врачи. Если состояние улучшилось, рецидивов нет, то операцию проводить можно.
- Заболевания, при которых прогноз жизни не более 2 лет.
- Туберкулез, СПИД, гепатит в острой стадии.
- Преклонный возраст.
- Тяжелые патологии сосудов и сердца.
- Терминальная стадия других болезней.
- Регулярный прием алкогольных напитков, наркотиков, что сопровождается деградацией личности и психическими расстройствами.
- Несоблюдение рекомендаций трансплантолога в прошлом. Вследствие отказа от приема лекарств и несоблюдения режима отторгается примерно 10% органов после пересадки.
Некоторые клиники не берут пациентов с диабетом, поскольку выживаемость таких людей ниже, чем у других категорий реципиентов.
Способы трансплантации
Пересадить почку возможно двумя способами:
- ортотопия;
- гетеротопия.
Ортотопическая трансплантация — когда почка пересаживается на привычное для нее место. При этом больной орган удаляется, а здоровый помещается вместо него. Сосуды соединяются и сшиваются.
Такая пересадка выполняется редко, поскольку часто приводит к инфекциям, нагноению трансплантата. Показания к замене органа:
- кистоз тканей, из-за чего нередко возникает гнойное воспаление;
- неудачное расположение собственной почки, мешающей правильно разместить трансплантат;
- высокое давление в почках, которое не лечится посредством медикаментов.
Гетеротопическая пересадка — популярный и более легкий метод трансплантации. Орган помещается в подвздошную область. Сосуды, вены и артерия трансплантата сшиваются с сосудами реципиента. Детям и тем, кто перенес несколько операций, орган помещается в брюшину. Благодаря этому кровоток быстро восстанавливается. Только после этого вшивается мочеточник для оттока мочи.
Пересадка почки осуществляется от мертвого либо живого донора. Преимущества трансплантации от живого человека:
- Не надо долго ждать подходящий материал.
- Приживаемость намного выше, даже если нет родственной связи между реципиентом и донором.
- Можно заранее спланировать операцию.
- Донор тщательно обследуется на пригодность его органа к трансплантации.
- Быстрое восстановление кровоснабжения после пересадки.
При взятии органа у мертвого человека желательно пересадить его реципиенту в ближайшие сутки (максимум 72 часа). Все это время изъятый орган хранится в стерильных условиях.
Как готовят к операции
Когда проводится пересадка почек от живого донора, требуется обследование человека, который жертвует свой орган. И пациент, и донор сдают следующие анализы:
- электрокардиограмма;
- рентген грудной клетки;
- биохимия мочи и крови + общие анализы;
- исследование на гепатит, ВИЧ, сифилис.
Если есть показания, проводится гемодиализ. Детям данная процедура назначается редко. Важно выявить у донора возможные заболевания почек, если таковые имеются, поскольку ему потом всю жизнь только с одной почкой.
Если пересадка происходит от мертвого человека, подходящий реципиент должен как можно быстрее подъехать в клинику. Здесь не важно, под каким номером он стоит в листе ожидания. Определяющим фактором является биологическая совместимость тканей. В этом случае осуществляется экстренная предоперационная подготовка.
Проведение пересадки
Операция по пересадке почки длится примерно 4 часа. Хирургическое вмешательство делится на 7 этапов:
- Делается общая анестезия.
- Обеспечивается доступ. Для этого электроножом делается разрез в середине живота.
- Донорская почка извлекается, перекладывается в лед, обрабатываются сосуды органа и мочеточник.
- Врачи сшивают сосуды, запускают кровообращение.
- Формируется соединение между органами реципиента и донора. Если есть необходимость, делается стентирование.
- Трансплантат укладывается так, чтобы не было перекручивания артерий, а мочеточник не натягивался.
- Устанавливается дренаж для отхождения жидкости, рана ушивается. Пациент выходит из наркоза, его переводят в реанимацию.
Реабилитация
Почка после пересадки начинает работать сразу после восстановления кровообращения и оттока мочи.
После операции обязательно продолжается гемодиализ, поскольку для полного устранения почечной недостаточности потребуется несколько недель.
В течение этого этапа видно, прижился ли трансплантированный орган или нет.
Ранний период
После того как трансплантация почек прошла успешно, в течение нескольких дней донор и реципиент находятся в реанимации, где за их состоянием тщательно наблюдают. В полной мере пересаженный орган начинает функционировать примерно на 5-7 сутки. Донор может идти домой после пересадки через сутки.
Первый раз разрешается встать на 2-3 сутки после оперативного вмешательства, но только под присмотром медсестры. Питание осуществляется посредством внутривенного вливания. Прописываются также антибиотики и иммунодепрессивные препараты.
Поздний период
После пересадки выписывают из стационара примерно через неделю. В больнице каждый день берут анализы крови, мочи, сосуды обследуют методом допплерографии. В некоторых случаях проводится биопсия почки.
Швы мочить нельзя. В первые 2-3 недели можно купаться лишь частично. Увеличивать двигательную активность можно после разрешения врача-трансплантолога. В период реабилитации (2-3 месяца) нельзя заниматься спортом, поднимать вещи тяжелее 7 кг. Если при пересадке был установлен стент, его удаляют на сроке от 2 недель до месяца.
Вернуться к привычной жизни можно через 3 месяца, если нет осложнений.
Отторжение трансплантата и другие осложнения
После трансплантации может возникнуть отторжение почки. Отторжение бывает сверхострым, острым и хроническим. При сверхостром отторжении останавливается кровообращение органа, вследствие чего он становится сине-фиолетовым. Моча не выделяется, трансплантат погибает. Никакие лекарства не могут справиться с этим состоянием. Часто такое происходит вследствие несовместимости почки донора с тканями реципиента.
Фаза острого отторжения может произойти на 4 день или спустя годы после пересадки. Признаки отторжения почки:
- слабость;
- сильная боль в животе;
- высокая температура тела;
- уменьшение либо прекращение мочевыделения;
- плохие анализы.
Для ее предотвращения необходимо постоянно принимать Циклоспорин или другие иммунодепрессанты.
Хроническая реакция отторжения не лечится лекарствами. Почка отмирает, вследствие чего необходима повторная пересадка. Утрата органа в 10% случаев происходит из-за несоблюдения режима и отказа от приема медикаментов.
Прочие осложнения после операции:
- стеноз артерии трансплантата;
- разрыв органа;
- кровотечение;
- формирование свищей, аневризм, тромбов;
- скопление в тканях лимфы;
- инфицирование раны, расхождение шва.
Как жить с пересаженной почкой
После пересадки необходимо постоянно контролировать собственное состояние, соблюдать все рекомендации доктора, регулярно проходить обследование, чтобы исключить отторжение имплантата.
Благодаря пересадке почки улучшается качество жизни.
Препараты
Чтобы реабилитационный период прошел без осложнений, назначаются иммунодепрессанты. Вот самые эффективные из них:
- Циклоспорин;
- кортикостероиды (Гидрокортизон, Бетаметазон);
- Симулект;
- Такролимус.
В первые 2-3 месяца после пересадки дозировка лекарств максимальная (индукционная). Всю оставшуюся жизнь необходима поддерживающая терапия.
Диета
Чтобы почка прижилась, важно следить за питанием. Людям с пересаженным органом рекомендуется кушать 4-5 раз в день небольшими порциями. Необходимо исключить из рациона:
- алкоголь, включая пиво;
- газировку;
- крепкий чай и кофе;
- острое, соленое, копченое, пряное, жареное, кислое;
- консервы;
- маргарин, сливочное масло.
Стоит ограничить количество потребляемой соли и сахара.
В рационе должна преобладать пища растительного происхождения, а также нежирное мясо (телятина, курица, кролик, индейка).
Физическая активность
Активные занятия спортом запрещены в течение нескольких месяцев после пересадки. Затем необходимо начинать делать лечебную гимнастику, чтобы убрать припухлость в районе живота, которая практически всегда образуется вследствие операции. По истечении полугода можно постепенно возвращаться к привычному образу жизни.
Беременность
После пересадки почки женщина может зачать и выносить ребенка. Иммунодепрессивные лекарства не влияют на развитие плода. А вот аборт делать нежелательно. Ведение беременности осуществляется совместно с врачами центра трансплантации. Обычно проводится кесарево сечение. Кормить грудным молоком запрещается, поскольку в него попадают лекарства.
Продолжительность жизни после трансплантации
Люди с чужой почкой живут в среднем 15-20 лет. Потом возможна новая пересадка. Выживаемость зависит от того, чей донорский орган был использован – мертвого либо живого человека. При трансплантации органа живого донора выживаемость самого трансплантата и пациента значительно выше.
Сколько стоит пересадка и где проводятся такие операции
Трансплантация почки — высокотехнологичная операция, поэтому стоит она недешево. Цена операции начинается от 20 тысяч долларов. Зависит она от клиники, региона.
Торговля органами в России запрещена.
Практически в каждом крупном российском городе имеются отделения трансплантологии, которым ежегодно выделяются квоты из федеральных денег. Благодаря ним нуждающиеся пациенты могут получить почку бесплатно. Но иногда бесплатную операцию приходится ждать несколько лет. Платно процедура проводится быстрее, особенно если есть донор, готовый отдать одну почку, и она совместима с реципиентом.
