Противопоказания у доноров печени
Печень очень важна для человеческого организма. Она выполняет ряд функций, при сбое которых может пострадать весь организм. Нарушения могут возникать из-за ряда патологий, которые могут не так то просто лечиться. И иногда для того, чтобы излечиться от заболевания человеку предлагают провести пересадку печени.
Как заболевания печени влияют на организм и зачем проводят операцию по пересадке
Этот орган выполняет дезинтоксикационную функцию. Она характеризуется очищением крови от продуктов распада. Если эта функция нарушается, происходит отравление организма. Вследствие чего возникает печёночная недостаточность и желтуха.
Показания для пересадки:
- Цирроз.
- Рак печени.
- Тяжёлый гепатит.
- Печёночная недостаточность.
- Асцит.
- Портальная гипертензия.
- Кровотечения из печёночных вен.
Трансплантация – это очень серьёзная операция, которая назначается не во всех случаях. Её назначение оправдано только тогда, когда все способы консервативной терапии исчерпаны.
Противопоказания к трансплантации:
- Тяжёлые заболевания сердечно-сосудистой системы.
- Заболевания лёгких.
- Острые инфекционные заболевания.
- Алкоголизм.
- Непрекращающаяся наркотическая зависимость.
- Рак, не поддающийся терапии.
- Аномалии строения печени.
- Сепсис.
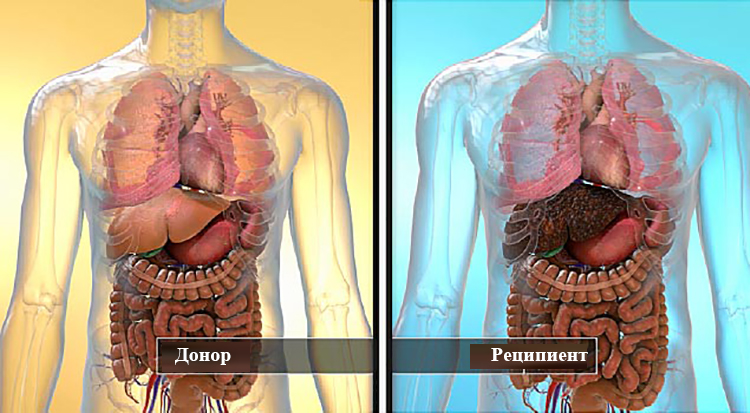
После того как было принято решение об операции начинается поиск подходящего донора. Это может быть человек посторонний из всемирного реестра доноров. Но лучше, если им будет выступать близкий родственник пациента. В таком случае донорский орган будет практически идеально подходить реципиенту. От органа донора берут лишь одну долю печени. Так как у неё есть способность восстанавливаться.
Кроме того, трансплантацию проводят от умерших людей в результате несчастного случая. Но в этом виде трансплантации существует существенный нюанс, орган может быть уже поврежден. Но эти повреждения были незаметными при его обследовании. Но также существует весомый плюс пересадки от умершего человека – это время ожидания. В этом случае временной промежуток поиска заметно сокращается. Поиск донорской печени от живого человека порой занимает очень длительное время и иногда больные так и дожидаются очереди на трансплантацию.
При пересадке печени у пациентов может развиться ряд осложнений. К ним относится отторжение трансплантата, обильные кровотечения и возобновление заболевания и инфекционные осложнения.
При выборе донора врачи отмечают его состояние здоровья. У него не должно быть инфекций в острой или хронической форме. Лучше всего, им будет человек молодого возраста и без вредных привычек.
Перед операцией донора госпитализируют, в больнице он сдаёт необходимые анализы и проводит исследования. Если их результат хороший – назначают день операции. После операции донор проводит под медицинским наблюдением 10-12 дней.

Последствия пересадки печени для донора
Считается, что развитие осложнений при донорстве печени маловероятно. Но иногда они возникают и могут привести не только к тяжёлым последствиям для здоровья, но и к смерти донора.
- Кровотечения во время операции. При проведении операции хирург может задеть крупный сосуд и после этого возникнет кровотечение. Такое осложнение встречается крайне редко, так как квалификация хирургов, занимающихся такими операциями обычно очень высока.
- Скрытые кровотечения после проведения операции и в поздний послеоперационный период. Это осложнение связано с нарушениями в работе кроветворной системы. Возникает из-за нарушения свёртывания крови. Может возникнуть спустя 3 месяца после операции.
- Тромбоз воротной вены. Характеризуется образованием тромба в просвете крупного сосуда и несёт угрозу для жизни.
- Желчеистечение. Проявляется истечением экссудата из оперированной доли. Это явление проходит само по себе и впоследствии не причиняет дискомфорт человеку.
- Послеоперационные грыжи. Возникают спустя несколько лет после перенесённой операции и представляют собой выпячивание брюшного пресса. Развиваются из-за различных причин, образуясь из послеоперационного рубца.
- Снижение иммунитета. Многие доноры замечали снижение сопротивляемости организма к различным инфекционным заболеваниям.
- Ухудшение ферментативной функции. Возникает спустя годы после операции. Питательные вещества хуже усваиваются организмом, приводя к расстройству пищеварения.
- Психологические проблемы. Это осложнение ещё не изучено до конца, но тем не менее учёные выявили взаимосвязь нарушений психологической сферы и донорство печени.
- Воспаление печени.
- Инфекционные осложнения. К таким осложнениям может относиться спонтанный бактериальный перитонит (воспаление брюшины) и сепсис. Риск возникновения инфекционных осложнений повышается, если у человека в организме существуют хронические очаги инфекции (кариес, отит, синусит, пиелонефрит). Лечение проводится с помощью антибиотиков широкого спектра. Такое осложнение встречается редко, так как донор перед операцией проходит полное обследование, а во время оперативного вмешательства строго соблюдают принципы асептики и антисептики.
 Сепсис
Сепсис
Вывод
Конечно, для донора операция по трансплантации печени считается менее опасной, чем для реципиента. Но тем не осложнения могут развиться и привести к серьёзным проблемам со здоровьем. Поэтому очень важно отнестись к донорству со всей серьёзностью. У донора не должно быть проблем со здоровьем. Должны отсутствовать любые нарушения со стороны сердечно-сосудистой, дыхательной и мочеполовой системы. А также донор должен иметь хорошую иммунную защиту и пролеченные очаги хронической инфекции. Тогда риск возникновения осложнений во время проведения операции снизится в несколько раз.
Печень является самым большим внутренним органом, ее вес у взрослого человека составляет в среднем 1,3 кг. Она расположена под диафрагмой с правой стороны брюшной полости.
Печень выполняет в организме множество сложных функций, в том числе:
- Производство большей части необходимых организму белков.
- Метаболизм или расщепление нутриентов из пищи, необходимо для выработки энергии.
- Профилактика недостатка нутриентов, благодаря накоплению определенных витаминов, минералов и сахара.
- Производство желчи, необходимой для переваривания жира и всасывания витаминов A, D, E и K.
- Производство основной части веществ, отвечающих за свертываемость крови.
- Содействие в борьбе против инфекций, поскольку печень выводит бактерии из крови.
- Удаление потенциально токсичных побочных продуктов некоторых лекарств.
Когда нужен трансплантат печени?
Вопрос о трансплантации печени рассматривается, когда она больше не может выполнять свои функции (печеночная недостаточность). Печеночная недостаточность может начаться неожиданно (острая печеночная недостаточность) из-за инфекции, или от осложнения после приема некоторых лекарств, или развиться в результате продолжительного заболевания. Развитию печеночной недостаточности способствуют следующие болезни:
- Хронический гепатит с циррозом.
- Первичный билиарный цирроз (редкое заболевание, при котором вследствие ошибки иммунной системы она атакует и уничтожает желчные протоки, что приводит к печеночной недостаточности).
- Склерозирующий холангит (рубцевание и сужение желчных протоков внутри и снаружи органа, вызывающие заброс желчи обратно в печень, что также может привести к печеночной недостаточности).
- Атрезия желчных протоков (неправильное формирование желчных протоков).
- Алкоголизм.
- Болезнь Вильсона (редкое наследственное заболевание, характеризующееся аномальным отложением меди в организме, в том числе в печени, что приводит к ее расстройствам).
- Гемохроматоз (распространенное наследственное заболевание, для которого характерен переизбыток железа в организме).
- Патология, связанная с Альфа-1антитрипсином (аномальное отложение в печени белка Альфа-1антитрипсина, приводящее к циррозу)
- Рак печени.
Как определяются кандидаты на трансплантацию печени?
Для принятия решения о трансплантации печени требуется консультация специалистов в различных областях медицины. Необходимо изучение истории болезни пациента, а также проведение различных анализов. Многие лечебные учреждения предлагают междисциплинарный подход к выбору кандидатов на трансплантацию печени. В междисциплинарную медицинскую группу могут входить следующие специалисты:
- Специалист по печени (гепатолог)
- Хирурги-трансплантологи.
- Координатор трансплантации, обычно, это дипломированная медсестра, специализирующаяся в уходе за пациентами, которым делают трансплантацию печени (это лицо выполняет функции посредника между пациентом и трансплантационной группой).
- Социальный работник, который обсуждает вопросы поддержки со стороны семьи и друзей, историю трудоустройства и финансовые нужды.
- Психиатр, который поможет справиться с тревожностью и депрессией, иногда сопровождающими трансплантацию печени.
- Анестезиолог, с которым можно будет обсудить возможные риски анестезии.
- Нарколог для работы с пациентами с историей алкоголизма или наркомании.
- Финансовый консультант для посредничества между пациентом и его/ее страховыми компаниями.
Какие обследования необходимо пройти перед трансплантацией печени?
Для этого понадобится предоставление всей истории болезни, рентгеновских исследований, результатов биопсии печени, а также записей о предварительном обследовании по поводу трансплантации печени. Если какие-либо обследования не проводились или были сделаны очень давно, необходимо их повторить или провести первично. Сюда входят:
- Компьютерная томография, включает в себя рентген и компьютерное обследование для получения изображения печени, оценки ее размера и формы.
- Ультразвуковая допплерография для выявления открытых кровеносных сосудов, входящих в печень, или выходящих из нее.
- Эхокардиограмма для оценки состояния сердца.
- Проверка легочной функции для оценки способности легких к обмену кислорода и углекислого газа.
- Анализы крови на группу крови, ее свертываемость, биохимический статус и измерение функции печени. Сюда также входят тесты на СПИД и скрининг на гепатит.
При обнаружении специфических проблем, могут понадобиться дополнительные обследования.
Как составляется список ожидающих трансплантации печени?
Действительных кандидатов на пересадку печени заносят в список ожидающих. Пациентов регистрируют в соответствии с группой крови, величиной тела и состоянием здоровья (т.е. насколько они больны). Каждому пациенту присваиваются очки приоритетности в зависимости от результатов трех простых анализов крови (на креатинин, билирубин и международное нормализованное отношение (INR). Этот показатель называется модель конечной стадии заболевания печени (MELD) – для взрослых и педиатрическая конечная стадия заболевания печени (PELD) – для детей.
Первыми проходят на трансплантацию пациенты с самыми высокими показателями. С ухудшением состояния их здоровья возрастают их очки, таким образом, самые тяжелобольные получают трансплантаты раньше других. Небольшая группа пациентов, находящихся в критическом состоянии из-за острого заболевания печени, возглавляет список ожидающих.
Предсказать, сколько придется ждать донорскую печень невозможно. На вопросы о продвижении по списку ожидающих может ответить координатор трансплантации.
Откуда берется печень для трансплантации?
Существуют два пути получения печени для пересадки: от живого и от умершего донора.
Живой донор
Трансплантация печени от живого донора возможна для некоторых пациентов с заболеваниями печени в конечной стадии. Для этого требуется взятие сегмента печени от здорового живого донора и его имплантация в организм реципиента. И у донора, и у реципиента сегменты печени вырастают до нормальных размеров в течение нескольких недель.
В качестве донора может выступать кровный родственник, супруг или друг. Ему придется пройти обширное медицинское и психологическое обследование для обеспечения минимально возможного риска. Группа крови и величина тела являются критическими факторами оценки пригодности донора.
Реципиенты трансплантата от живого донора должны числиться в списке ожидания. Состояние их здоровья должно быть достаточно стабильным для перенесения трансплантации с высокими шансами на благоприятный исход.
Умерший донор
В случае трансплантации печени от умершего донора, он может быть жертвой несчастного случая или травмы головы. Сердце такого донора все еще бьется, но его мозг больше не функционирует. С точки зрения закона этот человек считается мертвым, т.к. остановка мозговой деятельности постоянна и необратима. В этот момент он обычно находится в отделении реанимации. Личность умершего донора и обстоятельства смерти не разглашаются.
Скринингдоноровпечени
В больницах происходит проверка всех потенциальных доноров печени на признаки заболеваний печени, алкоголизма или наркомании, онкологических или инфекционных заболеваний. Доноров также проверяют на гепатит, СПИД и другие инфекции. При отсутствии этих проблем составляются пары доноров и реципиентов по группам крови и величине тела. Возраст, расовая и половая принадлежность значения не имеют.
Трансплантационная группа обсудит с вами возможности операции во время предварительной оценки, за дополнительной информацией можно обратиться самостоятельно.
Что происходит, когда найден нужный трансплантат печени?
Когда печень найдется, об этом по телефону или пейджеру сообщит координатор трансплантации. Перед поездкой в больницу нельзя есть и пить. Дополнительные инструкции вам даст координатор трансплантации. По прибытии в больницу перед операцией у вас возьмут дополнительные анализы крови, сделают электрокардиограмму и рентген грудной клетки. Вы можете также встретиться с анестезиологом и одним из хирургов. Если донорская печень будет признана подходящей для вас, вы пройдете на операцию. Если нет, вы вернетесь домой и будете ждать дальше.
Что происходит во время операции по трансплантации печени?
Пересадка печени обычно длится 6-12 часов. Во время операции хирурги извлекут вашу печень и заменят ее на донорскую. Поскольку операция по трансплантации является серьезной процедурой, хирургам придется ввести в организм несколько трубок. Эти трубки нужны для поддержки важных функций организма во время операции и в течение нескольких последующих дней.
Размещение трубок
- Одна трубка будет помещена через рот в трахею. Она нужна для поддержки дыхания во время операции по трансплантации печени и в течение одного-двух дней после операции. Эта трубка соединена с дыхательным аппаратом, который осуществляет механическое расширение легких.
- Через нос в желудок вводится назогастральная (Н/Г) трубка. Она будет выводить желудочный секрет в течение нескольких дней, пока не восстановится нормальная работа кишечника.
- Трубка, которая называется катетер, вставляется в мочевой пузырь для оттока мочи. Ее удалят через несколько дней после операции.
- В брюшную полость помещают три трубки для выведения крови и жидкости вокруг печени. Они останутся там примерно на одну неделю.
- В большинстве случаев хирург помещает специальную трубку, которая называется Т-трубка, в желчный проток. Т-трубка собирает желчь в маленький пакет, находящийся снаружи, для того чтобы врачи могли проводить измерения несколько раз в день. Т-трубку ставят только некоторым пациентам, прошедшим трансплантацию, она остается на своем месте в течение 5 месяцев. Трубка не вызывает дискомфорта и не мешает в повседневной жизни.
Какие осложнения связаны с трансплантацией печени?
Два наиболее распространенных осложнения после трансплантации печени – это отторжение и инфекция.
Отторжение
Задача иммунной системы – уничтожить чужеродные субстанции, попадающие в ваш организм. При этом, иммунная система не видит разницы между пересаженной печенью и незваными гостями, такими как бактерии и вирусы. Поэтому иммунная система может попытаться атаковать и уничтожить вашу новую печень. Это называется эпизодом отторжения. Примерно у 70% всех пациентов с трансплантацией печени до выписки из больницы происходит отторжение органа в той или иной степени. Чтобы отразить атаку иммунной системы назначаются лекарства, препятствующие отторжению.
Инфекция
Из-за того, что препараты, препятствующие отторжению, подавляют деятельность иммунной системы, возрастает риск инфицирования. Со временем эта проблема уменьшается. Инфекции встречаются не у всех пациентов, многие из них успешно лечатся.
Что представляют собой медикаменты, препятствующие отторжению?
После пересадки печени вам назначат лекарства, называемые иммунодепрессанты. Эти препараты замедляют или подавляют деятельность иммунной системы, не допуская отторжения новой печени. К ним относятся азатиоприн (имуран), селлсепт (микофенолата мофетил), преднизон (дельтазон, кедрал, медрол, оразон, прелон, стерапред, циклоспорин (неорал), програф (торговое название препарата такролимус, известного также как FK506) и рапамун (сиролимус). Эти препараты необходимо принимать строго по назначению врача всю жизнь.
Когда я смогу вернуться домой после трансплантации печени?
Обычно пребывание в стационаре после пересадки печени длится от двух до трех недель. Некоторых пациентов могут выписать чуть раньше, а кому-то придется задержаться в больнице, в зависимости от случившихся осложнений. Стоит заранее приготовиться к обоим вариантам.
Для того чтобы обеспечить плавный переход от больничных условий к домашним, медсестры и координатор трансплантации начнут готовить вас к выписке вскоре после того, как из реанимации вас переведут в обычную палату. При выписке вам дадут памятку, в которой будет отражена большая часть необходимой вам информации, с которой вы ознакомитесь до возвращения домой.
Вы узнаете, как следует принимать новые лекарства, и научитесь измерять кровяное давление и пульс. Регулярно выполняя эти действия, вы примете на себя ответственность за собственное здоровье. Перед выпиской вам расскажут о признаках отторжения и инфекции, и о том, когда следует обращаться к врачу.
Повторная госпитализация после выписки происходит довольно часто, особенно в первый год после трансплантации. Причиной госпитализации обычно служит эпизод отторжения или инфекция.
Какое клиническое наблюдение необходимо после трансплантации печени?
Ваш первый визит к врачу, скорее всего, состоится через одну-две недели после выписки. Во время посещения больницы вас осмотрит хирург-трансплантолог и координатор трансплантации. При необходимости, можно будет обратиться также к социальному работнику или члену психиатрической группы.
Все пациенты возвращаются в госпиталь примерно через пять месяцев после трансплантации. Если во время операции вводилась Т-трубка, хирург-трансплантолог извлечет ее. Всем пациентам предписывается возвращение в больницу в первую годовщину трансплантации и последующее ежегодное обследование.
Вашему лечащему врачу следует знать о том, когда вы получили трансплантат и о дате выписке из больницы. Несмотря на то, что все проблемы с трансплантацией, решаются в больнице, где проводилась операция, лечащий врач остается для вас важным участником системы здравоохранения.
