Противопоказания в эндоскопической гинекологии

Для врача вообще и, в частности, для гинеколога «один раз увидеть» – это не просто «лучше». Это абсолютно необходимо; зачастую без «взгляда изнутри» правильный диагноз поставить попросту невозможно.
К ХVIII-ХIХ векам о строении и функционировании женской репродуктивной системы, о ее норме и патологии врачи знали уже достаточно много, и очень многое могло бы заканчиваться не так, как оно заканчивалось, – если бы диагностика не отставала от теории и клиники. Дожидаться, пока инженерная мысль преподнесет рентген, томографию и ультразвук, а мысль химическая – методологию лабораторного анализа, в гинекологии было уже недопустимо. Возможности мануального исследования с применением «зеркал»-расширителей все-таки ограничены, – несмотря на то, что именно гинекологам природа предоставила вполне достаточный и столь удобный, казалось бы, диагностико-хирургический естественный доступ.
В 1869 году была произведена первая в истории (по крайней мере, первая документированная) прижизненная гистероскопия. Удалось обнаружить и удалить полип. Пожилая пациентка операцию перенесла удовлетворительно, и гинекологическими заболеваниями, хотелось бы надеяться, больше не страдала.
К началу ХХI медицина окончательно определилась с вектором дальнейшего развития. Наряду с нетускнеющей гиппократовской этикой были сформулированы четкие и простые принципы медицинского вмешательства, реализация которых потребовала, однако, серьезной перестройки сознания в сочетании с перманентными фармакологическими и научно-техническими революциями. Все, что можно вылечить консервативно – лечи консервативно. Если того же (или лучшего, более прогнозируемого, быстрого и без побочных эффектов) результата можно достичь хирургическим вмешательством, семьсот раз отмерь все «за» и «против» – и оперируй. Все, что можно прооперировать амбулаторно, выполняй без госпитализации. Все, что можно сохранить в организме – сохрани; все, к чему можно не прикасаться – неприкасаемо. Объем вмешательства в каждом конкретном случае ограничивай до технически возможного предела…
Да, сформулировать принципы минимальной инвазивности (травматичности) достаточно легко. Но при открытом, «большом» полостном вмешательстве и оперировать гораздо удобней, и видно все как на ладони, и погрешности предварительной диагностики можно компенсировать уже в операционной, по ходу операции. Если же патологический очаг находится в труднодоступной замкнутой зоне висцерального пространства, и невозможно заранее идентифицировать характер патологии, и вмешательство предстоит произвести в объеме ткани, скажем, девять на двенадцать миллиметров, – при этом боже упаси зацепить то, что вокруг, – то задача усложняется на порядки.
Гинекологи имеют дело со сложнейшим и важнейшим, в глазах эволюции, биологическим механизмом, который природа тщательно, изобретательно, ответственно совершенствовала миллионами лет. Единственное, к чему этот репродуктивный механизм оказался не готов и перед чем он практически беззащитен – это сама по себе цивилизация, с ее противоестественным образом жизни и питания, трансформацией гендерных ролей и приоритетов, изощренными сексуальными причудами и не оставляющей шанса контрацепцией, абортами и инфекциями… Согласно данным ВОЗ, 40-60% женщин детородного возраста имеют те или иные гинекологические заболевания, причем наиболее опасные из этих болезней обнаруживают устойчивую статистическую тенденцию к «омоложению» и росту распространенности.
На фоне прочих, всем известных и широко обсуждаемых глобальных угроз почему-то никого особо не ужасает тот факт, что здоровых женщин у нас осталось меньше, чем больных. Мол, это и так понятно.
Справляться с лавиной гинекологической патологии, да еще и следовать принципу минимальной инвазивности – очень непросто. Вторгаться в ткани и органы женской детородной системы крайне нежелательно, а по сути, вообще нельзя: одно неверное движение – и в результате получаешь опасное кровотечение, бесплодие, альгодисменорею, гормональные цепные реакции и многие другие тяжелые осложнения.
Поэтому гинекология всегда отбирала в свой арсенал самое безопасное, минимально-травматичное или вовсе бесконтактное из того, что приносит прогресс в области медицинской техники и методологии. Например, УЗ-сканирование. Или эндоскопический метод, который для современной гинекологии давно стал «методом выбора».
Что такое эндоскоп, – хотя бы в самом общем виде все мы сегодня представляем. Это тонкая (с каждым годом все тоньше) полая трубка, жесткая или гибкая, в которую плотно утрамбованы мировые патенты, Нобелевские премии, промышленные тайны и высокие, как Эверест, технологии. Это стерильные биоинертные материалы, оптоволоконная связь, Full HD-видео, прецизионные микрохирургические манипуляторы, микропроцессорная обработка, холодная мощная подсветка, изгиб функционального окончания в любой плоскости и под любыми углами. Это диагностика, орошение, удаление, биопсия, остановка кровотечений и многое другое. Это подлинная мало- или микроинвазивность вмешательства. Как говорят в народе: это то, что доктор прописал.
Основные направления и методы эндоскопии в гинекологии
Лапароскопия. Диагностические и хирургические процедуры, основанные на введении в брюшную полость высокоточного инструментария через небольшие (5-15 мм) и практически не оставляющие рубцов проколы в передней брюшной стенке (как правило, создается три таких доступа). Вмешательство осуществляется под визуальным видеоконтролем в высоком разрешении, с 30-50-кратным увеличением. Авангардные и робот-ассистированные системы последнего поколения обеспечивают 3D-отображение, что для хирургии критически важно. Уже сегодня абсолютное большинство гинекологических операций (90% и выше) в передовых клиниках выполняются лапароскопическим доступом, причем доля таких вмешательств продолжает неуклонно возрастать по мере совершенствования технологии и методологии.
Гистероскопия. Диагностика и лечение заболеваний полости матки с помощью эндоскопа. Золотой стандарт современной гинекологии.
Кольпоскопия. Эндоскопические процедуры в области стенок влагалища и шейки матки.
Цервикоскопия. Эндоскопическое обследование цервикального канала (эндоцервикса, узкого прохода между полостью матки и влагалищем).
Показания
Диагностические, терапевтические и хирургические возможности перечисленных выше малоинвазивных методов охватывают практически весь объем гинекологической патологии, связанной с органическими изменениями в тканях или анатомическими аномалиями органов женской репродуктивной системы.
Противопоказания
Острые, тяжелые, декомпенсированные заболевания жизненно важных органов (миокард, печень, почки, легкие, ЦНС и т.д.), тяжелое соматическое состояние, инфекционно-воспалительные процессы в острой фазе. Во многих случаях противопоказания трактуются как относительные.
Преимущества
Минимально возможная, на сегодняшний день, травматичность вмешательства. Возможность избежать стационирования или предельно сократить его сроки, равно как и продолжительность реабилитационного периода. Минимизация общехирургических рисков (кровопотеря, инфицирование и т.д.).
Существенным преимуществом является возможность в ряде случаев обойтись без интубационного общего наркоза. Современная анестезиология предоставляет достаточный выбор препаратов и методов эффективного местного, проводникового, эпидурального, спинального обезболивания. Однако в тех клиниках, где физический и психологический комфорт пациента входит в число главных приоритетов, каждый случай рассматривается в индивидуальном порядке, и многие эндоскопические процедуры производятся в состоянии медикаментозного сна.
Недостатки
Недостатки или, вернее, сложности эндоскопической методологии связаны, как ни странно, с ее преимуществами. Операционное пространство зачастую очень узкое, «прицельное», окруженное уязвимыми структурами и тканями. Степень хирургической свободы резко ограничена; высокоточные, а порой и ювелирные действия приходится выполнять под видеоконтролем. В силу всех этих причин врач-эндоскопист должен в совершенстве владеть особой техникой эндоскопической хирургии, которая кардинально отличается от техники выполнения открытого вмешательства.
Кроме того, «минимальная инвазивность» и «сокращение рисков» – это все же не означает, что травматичность отсутствует полностью, а риск равен нулю. Лапароскопическая операция или эндоскопическая процедура всегда сопряжены с определенной опасностью повреждения нежных слизистых оболочек или даже разрыва стенок. Задача медцентра в том и состоит, чтобы этот риск был действительно минимален, квалификация эндоскопистов – высочайшей, а применяемые модели эндоскопов соответствовали бы актуальным (а лучше, завтрашним) мировым стандартам качества.
Лахта Клиника со своими задачами справляется.
Полный текст статьи:
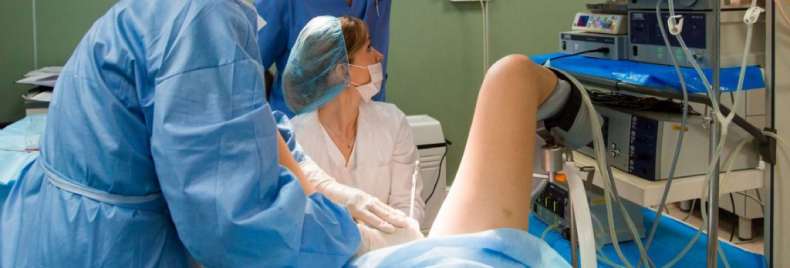
Эндоскопия в гинекологии обладает рядом преимуществ, хотя не все больные понимают, что это за процедура и каким образом она выполняется. Главное достоинство методики – возможность ранней диагностики тяжелых заболеваний, в том числе онкологических.
Гистероскопия
Это процедура осмотра полости матки и цервикального канала при помощи гистероскопа – специального аппарата, оснащенного оптикой высокого разрешения. Эндоскопия матки оказывает настолько щадящее воздействие на организм, что это дает возможность проводить процедуру даже в условиях амбулатории.
Показания
- Кровянистые выделения неясного генеза.
- Точная диагностика патологических изменения эндометрия (подозрение на рак, полипы, субмукозную миому).
- Купирование маточных кровотечений.
- Уточнение данных аспирационной и пайпель-биопсии.
- Устранение пузырного заноса.
Подготовка к процедуре
Перед проведением эндоскопического исследования матки пациентке назначаются дополнительные анализы, в том числе общий анализ крови, ЭКГ. Выполнять процедуру следует строго натощак.
Процедура выполняется на гинекологическом кресле, при необходимости больной вводится внутривенная анестезия. Эндоскопия матки не занимает много времени, возможна в стационарных и амбулаторных условиях, пациентку нужно обязательно уведомить о том, как проводится процедура.
Порядок действий
- Во влагалище вводятся зеркала-расширители, обнажается шейка матки.
- Проводится обработка антисептиками.
- При помощи гистероскопа производится осмотр шеечного канала и полости матки.
- Если есть необходимость – выполняется выскабливание слизистой оболочки специальной кюреткой.
После гистероскопии
Для контроля за состоянием организма и объемами кровопотери пациентка несколько часов находится в палате под наблюдением врача либо младшего медицинского персонала. Процесс полного восстановления после анестезии занимает достаточно много времени, желательно, чтобы до дома пациентку сопроводили родственники либо другие близкие лица.
На протяжении 10-14 дней после гистероскопии необходимо воздержаться от пользования влагалищными тампонами и сексуальных контактов. Кровянистые выделения из влагалища и тянущая боль в нижней части живота может сохранятся до 3-5 дней после процедуры.
Кульдоскопия
Это разновидность эндоскопии, при которой проводится осмотр позадиматочного пространства и органов малого таза. Эндоскоп вводится путем прокола задней стенки влагалища. Чаще всего процедура проводится для контроля результатов лапароскопических операций по восстановлению проходимости маточных труб. К показаниям для кульдоскопии относятся:
- Диагностика опухолей малого таза.
- Дифференциальная диагностика гинекологических и хирургических патологий.
- Ликвидация внутренних кровотечений в малом тазу и брюшной полости.
Проведение кульдоскопии требует обязательного использования анестезии, подготовка больной стандартная, как для любого другого хирургического вмешательства.
Эндоскопия — сравнительно молодой метод в диагностике и хирургии. До его создания и внедрения исследования матки и придатков проводились довольно болезненными способами, которые сами по себе нередко провоцировали дисфункции и расстройства. На сегодняшний день большую часть женских заболеваний успешно выявляют и при необходимости устраняют с помощью эндоскопических методов исследований в гинекологии.
Что такое эндоскопия матки

О том, что эндоскопия матки — это такое же ценное исследование, как УЗИ и томография, говорят практически все диагносты. Это единственный метод, который помогает врачу визуально оценить состояние репродуктивных органов: влагалища, шейки, фаллопиевых маточных труб и непосредственно матки.
Несмотря на то, что некоторые современные методы исследования в гинекологии абсолютно безболезненны и не требуют проникновения непосредственно в половые пути, эндоскопия остается более востребованной. Причин у этого явления несколько:
- С использованием эндоскопии дифференциальная диагностика внутренних половых органов стала проще. Если УЗИ указывало на наличие отклонений, то эндоскопия не просто обнаруживает их, но и позволяет визуально определить природу изменений, а также взять ткани для гистологии.
- Эндоскопия — дешевый и безопасный диагностический метод для определения наличия опухоли или миомы матки. Достойной альтернативой может стать только МРТ с контрастом, но эта процедура стоит в разы дороже.
- Эндоскопия — универсальный метод. При необходимости диагностическая процедура может продолжиться хирургическим вмешательством.
Главный инструмент эндоскописта в гинекологии — гибкая тонкая оптоволоконная трубка, оснащенная камерой с высоким разрешением и осветительным прибором. Благодаря уникальному строению прибора эндоскопическое исследование репродуктивной системы целиком можно провести без больших надрезов. В ходе процедуры женщина чувствует примерно то же, что при обычном осмотре с гинекологическими зеркалами.
Виды эндоскопических исследований в гинекологии
Применяется эндоскопия в гинекологии в нескольких вариациях. Прежде всего, специалисты разграничивают диагностические и хирургические вмешательства. Некоторые эндоскопические методы обследования половых органов не подразумевают использования оборудования с целью устранения обнаруженных патологий. В случае если диагностика устанавливает наличие проблем, которые требуют проведения хирургического вмешательства, врач может назначить еще одну процедуру эндоскопии.
Кольпоскопия

Кольпоскопия — гинекологическая эндоскопическая процедура, предназначенная для исследования влагалища и шейки. Для исследования стенки матки способ не используется. Исследование проводится под большим увеличением, поэтому врач может без труда обнаружить изменения эпителия.
Помимо обзорной или общей процедуры проводится расширенная кольпоскопия шейки матки, в ходе которой врач может использовать красящие вещества (хромокольпоскопия), или флуоресцентные красители и источник ультрафиолетового света (флуоресцентная кольпоскопия). Еще одна эффективная диагностика цервикального канала — кольпомикроскопия. Эта разновидность диагностики подразумевает окрашивание слизистой оболочки раствором гематоксилина и рассмотрение окрашенных участков под увеличением в 160-280 раз.
Важно! С помощью перечисленных методов специалист обнаруживает даже ограниченные по площади скопления нетипичных клеток эпителия, которые могут свидетельствовать о неблагоприятных процессах в цервикальном канале.
Гистероскопия
Гистероскопия — исследование полости матки. В ходе процедуры врач использует оборудование с осветительным прибором и камерой на гибкой трубке, благодаря чему он может осмотреть всю внутреннюю часть органа.

Диагностическая гистероскопия позволяет выявить любые патологии:
- аномальное строение;
- синехии;
- инородные тела;
- новообразования;
- остатки плодного яйца;
- перфорации и многое другое.
Чаще всего гистероскопию используют в гинекологии для подготовки к искусственному оплодотворению, а также для диагностики привычного невынашивания беременности и бесплодия.
Лапароскопия

Необходимой мерой для диагностирования некоторых гинекологических проблем является лапароскопический мониторинг репродуктивной системы. Метод используется в гинекологии, если патологические процессы проходят вне полости органа: на его наружной поверхности, в трубах или яичниках.
Лапароскопический метод в гинекологии используется после удаления яичника и (или) маточных труб, при подозрении на их непроходимость, а также при спаечном процессе. Помимо установления масштабов патологии лапароскопия позволяет быстро их устранить.
Полезно знать! Лапароскопия в гинекологии, в отличие от предыдущих эндоскопических процедур, подразумевает использование инструментов не только диагностического, но и хирургического назначения.
Показания и противопоказания к эндоскопической хирургии
Проведение эндоскопических операций в гинекологии возможно при наличии показаний. Они используются для постановки дифференциального диагноза, если на основании имеющихся симптомов невозможно однозначно идентифицировать заболевания придатков матки, непосредственно матки, а также цервикального канала.
Эндоскопию в гинекологии используют, если женщину беспокоят:
- кровотечения неясной этиологии;
- хронические боли внизу живота и в пояснице, которые могут свидетельствовать об эндометриозе, внематочной беременности, кисте яичника и других проблемах в гинекологии;
- самопроизвольное прерывание беременности, замирание плода, привычный выкидыш или бесплодие;
- острые боли внизу живота после аборта или хирургического вмешательства, которые могут указывать на инфицирование и воспалительные процессы придатков матки;
- нетипичные выделения на фоне отсутствия инфекций.
Эндоскопические исследования и операции в гинекологии необходимы, когда вмешательства хирургии нецелесообразны или опасны. Например, удаление небольших новообразований, эндометриоидных очагов, спаек проще и безопаснее осуществлять малоинвазивными способами.
Противопоказаниями к проведению эндоскопических процедур в гинекологии считают обострение инфекционных, хронических, системных и сердечно-сосудистых заболеваний. К ним также относятся нарушения свертываемости крови, недостаточности почек, печени и легких, а также наличие грыж.

Важно! Не допускается проведение эндоскопии в гинекологии при беременности или подозрении на нее.
Возможные осложнения
Как правило, эндоскопия матки и придатков проходит без каких-либо последствий. Если процедура проводилась для устранения причин бесплодия, в первый же цикл может наступить беременность. Однако в единичных случаях в первые дни после диагностики или лечения женщину могут беспокоить:
- последствия анестезии в виде онемения языка, спутанности сознания, ухудшения памяти и т.д.;
- кровотечения;
- боли в нижней части живота и поясницы;
- кровянистые выделения;
- аллергия.
В редких случаях у женщины начинается воспаление, которое сопровождается тянущими болями в животе, повышением температуры, гнойными выделениями из половых путей. Чтобы не спровоцировать осложнения антибактериальной терапии, требуется лабораторная диагностика (посев) и подбор специфических препаратов.
