Сцинтиграфия костей побочные действия
xda.su Сцинтиграфия Сцинтиграфия костей скелета
Сцинтиграфия – современный метод лучевой диагностики, который используется для оценки функционирования различных органов и тканей.
Сцинтиграфия — метод функциональной визуализации, заключающийся во введении в организм радиоактивных изотопов и получении изображения путём определения испускаемого ими излучения.
Сцинтиграфия – это процедура, которая проводится на гамма-томографе — диагностическом радиологическом устройстве – после введения небольшого количества радиоактивного вещества.
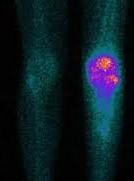
СЦИНТИГРАФИЯ КОСТЕЙ СКЕЛЕТА (ОСТЕОСЦИНТИГРАФИЯ) – это метод диагностики, в основе которого лежит регистрация накопления и распределения радиофармпрепарата в костях при помощи гамма-камеры.
Метод проведения сцинтиграфии костей скелета
Сцинтиграфия скелета подразделяется на статическую и динамическую.
Статическая сцинтиграфия. Применяют для получения небольшого количества изображений и снимков с целью изучения морфологических особенностей. При этом обнаруживаются «горячие» и «холодные» зоны, соответствующие злокачественным опухолям.
Динамическая сцинтиграфия. В этом случае делается запись в виде целой серии снимков. Непрерывно либо через равнее промежутки времени сканером передается информация о состоянии скелета и наличии в нем патологических зон. Частота кадров пропорциональна скорости процессов, которые изучаются при диагностике.
Всю полученную информацию обрабатывают на компьютере и передают лечащему врачу вместе с описанием.
Показания к проведению сцинтиграфии костей скелета
Сцинтиграфию костей скелета проводят в следующих случаях:
Диагностика причины необъяснимой боли в кости.
Диагностики перелома кости, которые не четко видны на рентгене.
Диагностика остеомиелита.
Выявление рака кости и определения метастазов в другие органы.
Наблюдение в динамике процесса лечения рака и его эффективности.
Противопоказания к проведению сцинтиграфии костей скелета
Абсолютным противопоказанием является беременность из-за потенциального влияния облучения на плод. В связи с этим женщины должны предупредить врача о возможность беременности или лактации.
В случаях, когда женщина кормит грудью, возобновить кормление можно спустя сутки после обследования.
Преимущества проведения сцинтиграфии костей скелета
Преимущества сцинтиграфии скелета заключается в том, что изменения в костях обнаруживаются очень рано. Рентгенологическое обследование подтверждает наличие метастазов в случаях, когда кость утратила половину своих здоровых клеток. Сцинтиграфия в отличие от других исследований обнаруживает злокачественные клетки тогда, когда визуально кость еще не изменилась, но нарушены ее функции. Метод дает менее четкое изображение, чем МРТ и КТ, но при этом отличается положительными моментами:
Метод не требует никакой подготовки. Пища, употребляемая больным и медикаменты, которые он применяет, не имеют существенного влияния на диагностику. Единственное исключение представляют препараты йода и использование его при обработке ран в течение месяца до исследования. Больные, имеющие болезни сердца, не должны принимать блокаторов, способных накапливаться в тканях. Следует исключить все препараты брома (например, в микстурах от кашля и успокоительных средствах). Это исключит появление погрешностей при диагностике.
Облучение пациента настолько мало, что можно проводить диагностику ежемесячно. Общая доза облучения при проведении одного исследования в пять – пятьдесят раз меньше, чем при проведении рентгенологической диагностики. Расчет эффективной дозы зависит от препарата с учетом возможности отдаленных последствий для организма в целом. Специалисты радиологи учитывают различную радиочувствительность отдельных органов. Так, мера риска появления стохастических эффектов в легких значительно выше, чем например, в щитовидной железе.
При диагностике рассматривается весь скелет в целом. Это имеет принципиальное значение, т. к. отличить метастазы в раннем периоде очень сложно. Их главной отличительной особенностью является их множественность (в 90 процентах всех случаев). Чаще всего опухоли поражают кости черепа, позвоночник и ребра. Причем единичные очаги бывают крайне редкими (меньше 10 процентов). Сцинтиграфия позволяет точно определить очаг поражения, в кости или вне нее в мягких тканях. Захват радиофармпрепарата на поверхности сустава или кости чаще всего говорит о доброкачественной природе опухоли, если же радиофармпрепарат накапливается в теле позвонков или костей – это метастаз.
Сцинтиграфия скелета позволяет проводить контроль над результатами лечения. Процесс восстановления костей после химиотерапии и облучения занимает от 2 до 6 месяцев. Если пациент не обнаруживает у себя симптомов заболевания, но уровень радиофармпрепаратов в костях высок по прошествии шести месяцев – болезнь имеет склонность к рецидиву.
Еще один из прогрессивных методов, используемых в исследовании костей скелета – «Superscan». Он применятся у больных имеющих генерализованные костные метастазы. После введение радиофармпрепарата он равномерно накапливается исключительно в костях, при этом, не обнаруживая своего присутствия в близлежащих мягких тканях.
ПРОВЕДЕНИЕ СЦИНТИГРАФИИ КОСТЕЙ СКЕЛЕТА
В начале диагностики больному вводят определенное количество радиофармпрепарата и выжидают до 3 часов. Чтобы препарат равномерно распределился в организме и включился в естественный метаболизм клеток.
Исследование проводится в положении сидя или лежа, при этом пациент должен быть неподвижным и не разговаривать. Врач-радиолог находится в соседнем помещении, слышит и видит больно и в случае необходимости может к нему обратиться.
Гамма-камера подключена к движущемуся столу, на котором находится больной во время исследования. Она имеет крупный (около 50 см в диаметре) сцинтилляционный кристалл, который регистрирует излучении сразу всей поверхности тела. Это позволяет распознать скрытые метастазы или первичные опухоли костей.
Процедура занимает достаточно много времени, что может быть не очень удобным для больного. Все время исследования нельзя двигаться, что представляет трудности для тяжелобольных и детей, которым могут ввести седативные препараты.
Результаты диагностики после описания врач-онколог использует для оценки проводимого лечения или внедрения новой врачебной тактики.
После проведения сцинтиграфии костей скелета
После проведения исследования пациент не имеет никаких ограничений в повседневной жизни.
В течение суток рекомендуется пить больше жидкости, соблюдать меры личной гигиены для избавления от остатков радионуклида в крови.
Побочные эффекты сцинтиграфии костей скелета
Возможно появление аллергической реакции на радиофармпрепараты в виде крапивницы или кожного зуда.
В тяжелых случаях возможны проблемы с затрудненным дыханием, изменением артериального давления, общим тяжелым состоянием.
РАДИОФАРМПРЕПАРАТЫ, ПРИМЕНЯЕМЫЕ ДЛЯ ПРОВЕДЕНИЯ СЦИНТИГРАФИИ КОСТЕЙ СКЕЛЕТА
Для уменьшения риска облучения пациентов во время диагностики предпочтение отдается короткоживущим (несколько часов) и ультракороткоживущим (несколько минут) радионуклидам. К радионуклидам относятся препараты на основе гелия, йода, фтора, кислорода, азота, углерода. Генераторным способом получают индий 113 и технеций 99.
Чаще всего радиопрепараты вводятся внутривенно или, реже внутриартериально. Данные радиофармпрепаратов накапливаются в метастатических новообразованиях, и во всех очагах скелета с дегенеративными и онкологическими поражениями.
К ним относятся:
Золедроновая кислота.
Золедронат.
Пирофосфат.
Медронат.
Гидроксиэтилидендифосфонат.
Оксабифор.
Отличием всех перечисленных выше препаратов является способность равномерного накопления в костях при проведении двухпроекционной сцинтиграфии. Отмечено более выраженное накопление в суставах, трубчатых костях и грудине, а также в костях черепа, лопатках и позвоночнике.

Врачи–радиологи в своих исследованиях придерживаются протокола, представляющего трехфазное обследование:
Первая фаза проводится в течение первой минуты и определяет кровообращение в очаге, имеющем патологию.
Вторая фаза распределения радиофармпрепаратов в течение следующих пяти минут в месте опухоли.
Третья фаза, распределение препарата в кости в течение следующих двух-четырех часов.
В некоторых случаях проверяется распределение объема крови в кости через сутки после начала исследования. Это дает возможность обнаружить метастазы в скелете, что является сложной, но необходимой задачей при лечении рака. Отмечена наибольшая локализация метастатических новообразований именно в позвоночнике, грудине и черепе, т. е в местах активного накопления радиофармпрепаратов. Примерно пятая часть метастазов обнаруживается в конечностях, с чем связана необходимость исследования всего скелета во время радионуклидной диагностики.
Онкологические заболевания, которые чаще всего дают метастазы в кости:
Миелома – в 90 процентах случаев.
Рак молочной железы – в 75 процентах случаев.
Рак предстательной железы – в 65-75 процентах случаев заболевания.
Рак щитовидной железы – около 60 процентов всех случаев.
Рак легких – 30-40 процентов.
Рак почек – в четверти случаев.
Меланома – от 14 до 45 процентов.
Своевременное обнаружение данных онкологических патологий позволяет провести правильное лечение и увеличить продолжительность жизни больных с 6 до 25-54 месяцев.
Преимущество сцинтиграфии – это не только информация о функции органа, но и получение количественных характеристик степени его поражения на самых ранних стадиях.
+7 (495) 50-254-50 — инновационные методы лечения
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Сцинтиграфия – высокотехнологичный способ исследования для определения метаболической активности в различных тканях и средах.
Задачей диагностики является выявление очагов построения и распада костной ткани. Исследование основано на регистрации специального радиофармацевтического препарата (РФП), который накапливается в здоровой и патологически измененной костной ткани с разной концентрацией.
РФП состоит из двух частей: вектора и маркера. Вектор имеет избирательную способность накапливаться в определенных органах и системах организма (в зависимости от поставленных задач исследования). Маркер – это радиоактивная метка (изотоп), излучающая гамма-лучи, которые фиксируются гамма-камерой.
Накопление РФП в различных тканях и средах зависит от их функциональной активности. При этом патологические изменения могут сопровождаться как высокой, так и низкой способностью к накоплению РФП. Повышенное накопление препарата («горячие» очаги) отмечается при высокой функциональной активности, пониженное накопление препарата («холодные» очаги) – при низкой.
Что такое остеосцинтиграфия?
Остеосцинтиграфия – диагностическая процедура, используемая для выявления патологических изменений, присутствующих в костной ткани. Во время исследования пациент получает особые радиофармпрепараты, которые избирательно накапливаются в остеоцитах (клетках костной ткани).
Степень накопления РФП меняется в зависимости от функциональной активности клеток:
- деление и рост клеток в костной ткани – способствует быстрому накоплению препарата (чем быстрее, протекают процессы, тем больше концентрация препарата);
- участки деструкции (разрушения) костной ткани – не способны накапливать радиофармпрепарат.
Остеосцинтиграфия обладает высокой точностью, с помощью данного исследования можно выявить патологические участки в костях диаметром до 5 мм, не видимые при обычном рентгенологическом исследовании. С помощью данного метода диагностики можно определить патологические изменения за один-полтора года до появления рентгенологических признаков. Сцинтиграфия незаменима в диагностике онкозаболеваний, позволяет обнаружить метастазы опухолей на ранних стадиях и оценить их динамику при лечении.
История
Первый опыт применения радиоактивных индикаторов в медицинской практике был отмечен в 1911 году. Интересна история возникновения данного метода исследования. Молодой венгерский ученый Дьердь де Хевеши, живший в общежитии, однажды заподозрил, что в местной столовой подают несвежие, вчерашние блюда. Он добавил индикатор к недоеденной порции и с помощью регистратора излучения определил его в пище, поданной на следующий день. Таким образом, он не только уличил поваров в жульничестве, но и дал толчок к развитию принципиально нового метода исследования.
В клиническую практику данный метод исследования вошел в 50-х годах ХХ века. Это связано с разработкой гамма-камер – устройств для поглощения и преобразования энергии гамма-квантов. С помощью нового оборудования можно было определить наличие, движение и распределение радионуклида в организме. Данные методы исследования получили названия радиометрия, радиография и сканирование.
Усовершенствование гамма-камер и появление мощных компьютеров дало толчок к развитию сцинтиграфии – комплексного исследования, позволяющего получать, обрабатывать и хранить данные о функциональной активности отдельного органа или системы в зависимости от их способности к накоплению радиофармацевтического препарата.
Наибольшее распространение данный метод диагностики получил в США и Европе, где по состоянию на 2010 год было проведено в совокупности более 30 млн исследований. В России радионуклидная диагностика также все более активно используется в различных отраслях медицины, хотя гамма-камеры имеются в основном в крупных медицинских центрах.
Радиофармацевтические препараты для остеосцинтиграфии
В процессе проведения исследования применяются радиофармпрепараты на основе моно- и бифосфатов, содержащие меченный технеций-99m. Готовят их на месте. Для этого к стерильному порошку РФП добавляют элюат (раствор пертехнентата натрия с меченым изотопом) и растворитель, в роли которого выступает физиологический раствор.
При остеосцинтиграфии чаще всего используются следующие препараты:
- пирфотех — РФП российского производства, в котором носителем является пирофосфат;
- MDP (Technetium-99m-MDP) — британский радиофармпрепарат, носители – метилендифосфонат, медронат;
- резоскан — выпускается на территории Российской Федерации, носитель – золедроновая кислота.
В роли носителей (векторов) в радиофармацевтических препаратах для сцинтиграфии костей выступают химические вещества, избирательно накапливающиеся в костной ткани. Наибольший интерес представляет РФП с золедроновой кислотой, поскольку с их помощью можно с высокой точностью обнаружить не только метастазы злокачественных опухолей, но и очаги костной деструкции (разрушения), что расширяет область применения этого средства.
Показания для проведения
Предпосылками для назначения сцинтиграфического исследования скелета являются:
- подозрение на отдаленные метастазы злокачественных опухолей (рак молочной железы, щитовидной железы, легких);
- подозрение на новообразование в костях (саркому);
- длительные боли в костях, возникающие без видимых причин;
- скрытые переломы, трещины;
- воспалительные процессы (остеомиелит);
- дифференциальная диагностика остеопороза, некроза (отмирания участка кости) с онкологическими патологиями.
Также остеосцинтиграфические исследования назначаются для наблюдения динамики в процессе лечения. По результатам врач отслеживает эффективность проводимой лучевой и химиотерапии.
Противопоказания
Поскольку данная диагностическая процедура связана с лучевой нагрузкой на организм, ее не рекомендуется проводить некоторым категориям пациентов:
- беременным женщинам в период вынашивания ребенка остеосцинтиграфию проводят только по экстренным показаниям;
- в период лактации — перед процедурой женщине следует на трое суток перевести ребенка на искусственное вскармливание, поскольку продукты обмена РФП могут попасть в грудное молоко;
- при склонности к аллергическим реакциям — следует заранее предупредить врача о любой лекарственной и непереносимости и других видах аллергии, чтобы специалист смог подобрать безопасный РФП.
Временным противопоказанием к сцинтиграфии скелета являются рентгенологические исследования с барием. Бариевая взвесь, оставшаяся в желудке и кишечнике, затрудняет визуализацию позвоночника и тазовых костей, что может повлиять на результат исследования.
Плюсы и минусы процедуры
Остеосцинтиграфия – один из самых современных диагностических методов, который обладает рядом преимуществ:
- незначительная лучевая нагрузка на организм;
- возможный интервал между допустимыми повторными исследованиями скелета составляет один месяц;
- возможность оценки не только строения, но и функций органа;
- простая подготовка к проведению процедуры.
Данный метод диагностики имеет и некоторые недостатки:
- длительность — средняя продолжительность исследования составляет от одного до шести часов;
- недостаточная визуализация — невысокая четкость изображения органов по сравнению с магнитно-резонансным и КТ исследованием;
- малодоступность — процедуру можно пройти только в крупных диагностических центрах.
Лучевая нагрузка
Лучевая нагрузка при проведении остеосцинтиграфии, несмотря на длительность процедуры, минимальна по сравнению с рентгенологическими исследованиями. Однако важно учитывать, что сцинтиграфию скелета обычно назначают в комбинации с другими методами исследования (рентгенография, КТ, МРТ). В таком случае специалисты рассчитывают общую лучевую нагрузку на организм пациента и, исходя из этого, определяют временные интервалы между повторными исследованиями.
Радиофармпрепарат, используемый при проведении исследования, не несет вреда для организма и выводится через несколько суток. На это время следует соблюдать меры предосторожности – исключить контакты с беременными женщинами и детьми до 14 лет.
Остеосцинтиграфию можно проводить каждый месяц.
Общие принципы методики
Принцип методики заключается во введении в организм человека радиофармпрепарата, состоящего из двух основных компонентов: вектора (носителя) и маркера (радиоактивного изотопа). При внутривенном введении РФП разносится по организму с током крови и избирательно накапливается в костной ткани. Маркер продуцирует гамма-лучи, которые регистрируются гамма-камерой и преобразуются в изображение на компьютере.
Полученные изображения называются сцинтиграммами. На них визуализируются очаги патологического накопления РФП – «горячие», с повышенной функциональной активностью, и «холодные» – практически не накапливающие препарат. Исходя из этого, врач-рентгенолог может сделать вывод о природе патологического процесса в костной ткани.
Типы сканирования
Методики сцинтиграфии различаются в зависимости от типа получаемых изображений:
- статическая — изображение двухмерное, плоское, к данному типу относится остеосцинтиграфия, а также сканирование щитовидной железы;
- динамическая — функция органов оценивается в режиме реального времени, используется для исследования почек, печени, желчного пузыря и протоков;
- ЭКГ-синхронизированная — позволяет оценить сократительную функцию сердечной мышцы.
Как особый тип сцинтиграфии выделяют однофотонную эмиссионную КТ. С ее помощью можно получить трехмерное изображение исследуемого органа. Чаще всего эта методика используется для диагностики сердечно-сосудистой патологии и заболеваний головного мозга, но иногда применяется и для исследования скелета.
Подготовка к сцинтиграфии
Процесс подготовки к остеосцинтиграфии простой, никаких специальных манипуляций не требуется.
Перед процедурой необходимо:
- на протяжении одного месяца не пользоваться йодсодержащими антисептиками для обработки ран;
- лицам с патологией сердечно-сосудистой системы по возможности за 1-2 дня до исследования отказаться от приема бета-блокаторов (пропранолол, анаприлин и подобные им средства), эти препараты накапливаются в тканях и могут исказить результат исследования;
- не принимать препараты, содержащие бром.
Поскольку сцинтиграфия скелета – длительная процедура, пациентам рекомендуется поесть прежде, чем отправиться в диагностический центр, а также взять с собой бутылку с водой, которую необходимо будет выпить перед исследованием.
Технология проведения процедуры
Исследование проводится по направлению лечащего врача (онколога, ортопеда, терапевта). В нем можно выделить два основных этапа:
- введение и накопление РФП — перед исследованием пациент получает радиофармпрепарат внутривенно, затем необходимо подождать от полутора до трех часов, за это время для ускорения выведения РФП, не накопившегося в костях, рекомендуется выпить не менее двух литров воды, перед самим исследованием следует опорожнить мочевой пузырь, поскольку наполненный он может затруднять визуализацию костей, перед входом в кабинет, пациенту нужно снять все металлические украшения, очки, съемные слуховые протезы;
- отслеживание распределения и фиксации РФП — исследование проводится в положении сидя или лежа в течение нескольких часов, в это время больному необходимо сохранять полную неподвижность, не разговаривать, чрезмерно возбудимым людям рекомендуется прием успокоительных препаратов перед диагностикой.
Медицинский персонал во время проведения сцинтиграфии находится в соседней комнате и следит за состоянием пациента через специальное окно. Заключение выдается врачом-радиологом на следующий день.
Оценка и расшифровка результатов
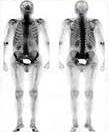
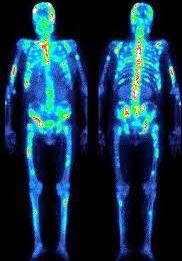
На снимках человеческий скелет визуализируется полностью, что позволяет обнаружить мельчайшие очаги в костях конечностей, черепа или ребер.
Существует три варианта накопления радиофармпрепаратов:
- здоровая кость — накапливает РФП в небольших объемах, равномерно, симметрично с обеих сторон;
- очаги с усиленным образованием костной ткани — они называются «горячие» и часто свидетельствуют о новообразованиях (опухоли кости, метастазы);
- «холодные очаги» — участки, не накапливающие радиофармпрепарат, говорят о склеротических изменениях в костях (отсутствии или резком снижении ее кровоснабжения).
Важно понимать, что полученное в результате заключение не является основанием для установления диагноза или отказа от него. Для подтверждения опухолевого процесса необходимо проведение биопсии из подозрительного участка с последующим проведением гистологического исследования.
Метастазы различных опухолей в кости
В костную ткань метастазируют множество злокачественных опухолей. Чаще всего это наблюдается при:
- раке молочной железы;
- раке щитовидной железы;
- раке предстательной железы;
- новообразованиях почек;
- раке мочевого пузыря;
- раке легких;
- меланоме.
Метастазы визуализируются на сцинтиграмме в виде «горячих очагов» округлой формы. Остеосцинтиграфия используется как для первичного поиска метастазов, так и для оценки результатов лечения.
Повторные исследования обычно назначаются врачами после каждых двух курсов химиотерапии. При нормальном ходе лечения в дальнейшем сцинтиграфию скелета нужно проходить один раз в год.
Воспалительные и травматические изменения костной ткани
Одним из показаний для проведения данной процедуры является подозрение на остеомиелит – гнойно-некротического воспаления костной ткани. Как правило, на обычной рентгенограмме не видно мелких очагов и не удается точно определить распространенность процесса в более крупных очагах. С помощью сцинтиграфии можно установить небольшие очаги воспалительного процесса даже на начальных стадиях болезни.
При остеосцинтиграфии можно обнаружить трещины и переломы у больных остеопорозом, невидимые при обычном рентгенологическом исследовании, например, трещины ребер, внутрисуставные переломы, а также переломы ладьевидной кости.
Остеосцинтиграфия в ортопедии и вертебрологии
Сканирование дает возможность определить очаги патологии в любом участке кости, отличить доброкачественные образования от злокачественных.
В ортопедии сцинтиграфия широко используется для диагностики состояния пациента после протезирования суставов. Процедура дает возможность на ранних стадиях выявить даже незначительный воспалительный процесс вокруг установленного эндопротеза, определить его нестабильность, расшатывание.
Остеосцинтиграфия применяется наряду с МРТ для диагностики тяжелой патологии – асептического некроза (разрушения) головки бедренной кости. При этом в качестве диагностического критерия используется соотношение накопления РФП в головке, шейке бедра, костях таза и позвоночника.
В вертебрологии сцинтиграфия используется для выявления осложнений после операций по установке различных конструкций в позвоночнике. Благодаря этому методу, можно увидеть присоединение воспалительного процесса, который возникает вокруг установленного протеза или ортопедической конструкции.
Побочные действия
Сцинтиграфия костей переносится хорошо и обычно не вызывает никаких нежелательных эффектов.
К побочным действиям от процедуры можно отнести вероятность развития следующих состояний:
- аллергические реакции на РФП – дерматит, крапивница, отек Квинке, анафилактический шок;
- снижение АД, затруднение дыхания – что связано с тяжелым состоянием по основному заболеванию и длительным неподвижным положением;
- потеря сознания – у лиц с повышенной эмоциональной лабильностью.
Чтобы избежать нежелательных явлений, следует заранее сообщить врачу об особенностях своего организма, наличии хронических заболеваний и дисфункциональных расстройств.
Как проходит восстановление после процедуры?
После проведенной процедуры нет практически никаких ограничений в повседневной жизни.
Придя домой, необходимо принять душ, вымыть голову, выстирать одежду и белье, которое было надето в момент исследования. В течение нескольких дней следует увеличить количество потребляемой жидкости (вода, чай, соки, морсы) минимум до трех литров в сутки. Это нужно для ускорения выведения радиофармацевтического препарата из организма.
На протяжении 2-3 суток после диагностики следует минимизировать контакты с беременными женщинами и маленькими детьми.
Где делают остеосцинтиграфию?
Выбирая место для прохождения исследования, важно доверять его проведение опытным врачам-радиологам в крупных медицинских центрах. От профессионализма врача, который проводит исследование и выдает заключение, зависит правильность постановки диагноза, дальнейшее лечение и прогноз.
В Москве остеосцинтиграфию можно пройти в КБ МГМУ им. Сеченова, ЦКБ РАН, ГКБ №1 им. Н.И. Пирогова и в других специализированных медицинских учреждениях.
Повторные исследования желательно проходить в том же лечебном учреждении и у того же специалиста, что и в первый раз, что позволит лучше отследить динамику заболевания и результаты его лечения.
Сколько стоит сцинтиграфия скелета?
*Сцинтиграфию костей жители России могут пройти бесплатно. Для этого нужны следующие документы: *
- направление на остеосцинтиграфию от лечащего врача;
- паспорт гражданина РФ;
- страховой номер индивидуального лицевого счета (СНИЛС);
- полис ОМС или ДМС.
При прохождении сканирования костей желательно иметь при себе заключения предыдущих обследований (сцинтиграфии, рентгенографии, компьютерной томографии).
Пройти это исследование можно также на платной основе. Стоимость сцинтиграфии скелета зависит от типа проводимой процедуры и вида радиофармацевтического препарата, используемого для диагностики.
В среднем стоимость данного метода исследования составляет 5-7 тыс. руб.
