Тромболитическая терапия при инфаркте миокарда противопоказания

Экстренная помощь при ОИМ на догоспитальном этапе должна быть направлена на:
- адекватное обезболивание;
- возобновление проходимости поврежденного сосуда, предупреждение реокклюзии (повторного прекращения кровообращения);
- поддержание проходимости венечных артерий, уменьшение агрегации тромбоцитов;
- ограничение зоны ишемии, профилактику или устранение осложнений.
Что такое тромболизис и как его проводят?
Тромболизис (ТЛТ) – это процесс растворения тромба под влиянием введённого в системный кровоток фермента, который вызывает разрушение основы тромба.
 Препараты для проведения ТЛТ (тканевые активаторы плазминогена) делятся на прямые (Стрептокиназа) и непрямые (Альтеплаза, Актилизе, Тенектеплаза).
Препараты для проведения ТЛТ (тканевые активаторы плазминогена) делятся на прямые (Стрептокиназа) и непрямые (Альтеплаза, Актилизе, Тенектеплаза).
В механизме действия ТАП условно выделяют 3 этапа:
- Связывание фермента с плазминогеном, который находится на фибрине (образование тройного комплекса);
- ТАП способствует проникновению плазминогена в фибрин, превращая его в плазмин;
- Образовавшийся плазмин расщепляет фибрин на мелкие фрагменты (разрушает тромб).
Существует прямая зависимость между временем начала ТЛТ и прогнозом для пациента. В методических рекомендациях Европейской ассоциации кардиологов указано на проведение тромболизиса до 12 часов от начала заболевания (далее введение препарата нецелесообразно).
Процедура ТЛТ вызывает активацию тромбоцитов, повышает концентрацию свободных мелких тромбов. Поэтому ТЛТ необходимо проводить вместе с адъювантной антитромбоцитарной терапией.
Тенектеплазу используют для ТЛТ на догоспитальном этапе. Ее вводят внутривенно болюсно (внутривенно струйно, с помощью шприца) на протяжении 10 секунд. Это ТАП III поколения, который имеет высокий профиль безопасности (низкий риск развития геморрагических и гемодинамических осложнений, аллергических реакций), не требует специфических условий хранения и просто в использовании.
 Альтеплаза вводится в условиях стационара. После введения 5 тис ОД гепарина, болюсно вводят 15 мг препарата. Далее переходят на капельное введение 0,75 мг/кг на протяжении 30 минут и 0,5 мг/кг за 60 минут. Общая доза составляет 100 мг. Вся процедура проводиться на фоне непрерывной инфузии гепарина.
Альтеплаза вводится в условиях стационара. После введения 5 тис ОД гепарина, болюсно вводят 15 мг препарата. Далее переходят на капельное введение 0,75 мг/кг на протяжении 30 минут и 0,5 мг/кг за 60 минут. Общая доза составляет 100 мг. Вся процедура проводиться на фоне непрерывной инфузии гепарина.
Стрептокиназа вводится внутривенно капельно в дозировке 1,5 млн ОД разведенной на 100 мл физиологического раствора на протяжении 30-60 минут. Перед применением препарата вводят болюсно 5 тыс ОД гепарина с последующим возобновлением инфузии не ранее чем через 4 часа после окончания введения Стрептокиназы.
Согласно приказу министерства, после проведения ТЛТ пациента нужно доставить в специализированный стационар с возможностью проведения балонной ангиопластики или стентирования не позже 12 часов.
Показания к проведению
Показаниями к тромболизису при инфаркте миокарда являются:
- Длительный (более 20 минут) ангинозный приступ в первые 12 часов от его начала;
- Элевация сегмента ST на 0,1 мВ и более в двух смежных стандартных или 0,2 мВ в соседних перикардиальных отведениях ЭКГ;
- Полная блокада левой ножки пучка Гиса, которая возникла впервые в присутствии болевого синдрома.
ТЛТ показана в условиях отсутствия возможности проведения ПКВ за 90-120 минут с момента первого контакта с больным.
Тромболизис в случае инфаркта миокарда имеет право выполнять специализированная кардиологическая бригада скорой помощи укомплектована всем необходимым для купирования возможных осложнений.
Противопоказания
Абсолютные противопоказания к тромболизису при инфаркте миокарда:
- Перенесенное геморрагическое ОНМК менее 6 месяцев назад;
- ЧМТ в анамнезе, хирургическое вмешательство до 3 недель;
- Желудочно-кишечное кровотечение менее 1 месяца назад;
- Нарушения свертывающей системы крови;
- Расслаивающая аневризма аорты;
- Рефрактерная артериальная гипертензия (САТ более 200 мм.рт.ст., ДАТ выше 110 мм.рт.ст.).
Относительные противопоказания:
- ТИА менее 6 месяцев назад;
- Систематическое применение прямых антикоагулянтов;
- Беременность, первые 28 дней после родов;
- Пунктированные сосудов крупного диаметра недоступных для компрессии;
- Длительная травматическая сердечно-легочная реанимация;
- Недавняя лазеротерапия заболеваний сетчатки глазного дна;
- Печеночная недостаточность;
- Язвенная болезнь желудка в стадии обострения;
- Инфекционный эндокардит;
- Диабетическая геморрагическая ретинопатия и другие кровоизлияния в сетчатку глаза.
Врач обязан предупредить пациента обо всех возможных противопоказаниях и осложнениях процедуры. Согласие на ТЛТ пациент подтверждает письменно в протоколе проведения тромболизиса.
Возможные осложнения тромболитической терапии (встречаются не более чем у 0,7% случаев):
- Паренхиматозные кровоизлияния, кровотечение в месте введения;
- Острые нарушения ритма – фибрилляция предсердия рассматривается как показатель реканализации (восстановление кровообращения) сосуда;
- Аллергическая реакция, лихорадка.
Клинические критерии успешной реперфузии (возобновление кислородного питания) миокарда:
- Быстрая регрессия болевого синдрома;
- Проявления во время введения тромболитика реперфузионных аритмий;
- Инволюция изменений ЭКГ (приближение сегмента ST к изолинии;
- Снижение уровня кардиоспецифических биохимических маркеров некроза.
На эффективность ТЛТ влияет и время суток – реканализация происходит хуже в утренние часы. В это время имеют максимальную дневные показатели активность тромбоцитов, коагуляторных процессов, вязкости крови, вазомоторного тонуса и природного ингибирования фибринолиза.
Выводы
Тромболитическая терапия входит в перечень стандартных мероприятий при оказании помощи больным с острым коронарным синдромом на догоспитальном этапе. Использование ТЛТ в первые часы от появления симптомов ОИМ позволяет спасти пациентов с потенциально некротизированным миокардом, улучшить функцию левого желудочка и снизить показатель смертности от ОИМ. Риск ретромбоза (повторная закупорка) снижает комбинация тромболизиса с гепаринотерапией и длительным применением Аспирина.
Оглавление темы «Тромболизис.»:
- Тромболизис. Показания к проведению тромболизиса. Противопоказания к проведению тромболизиса
- Препараты для тромболизиса. Признаки эффективного тромболизиса
- Осложнения тромболизиса. Профилактика ретромбоза после тромболизиса
- Антикоагулянтная терапия при инфаркте миокарда. Антиаггрегантная терапия при инфаркте миокарда
- Улучшение кровообращения зон инфаркта. Нитраты при лечении инфаркта миокарда
- Видео урок тромболизис при инфаркте миокарда
Тромболизис — показания, противопоказания
При раннем (до 3 ч) проведении тромболизиса отмечена похожая эффективность внутрикоронарного метода (делают только в специализированных кардиологических отделениях) и внутривенного системного (проводят в машине «скорой помощи» в период транспортировки, в любом отделении стационарного медучреждения или на дому). Последний обладает меньшими побочными эффектами (менее часто вызывает КШ и опасные аритмии). Так, в Англии 50% всех тромбонизисов проводится на дому (в 2/3 случаев — в первые 2 ч).
В Западной Европе в настоящее время для тромболизиса при инфаркте миокарда используются два временных промежутка «звонок—игла» (не должен превышать 90 мин) и «дверь—игла» (не должен превышать 30 мин). Тромболизис не показан, если не известно точно время начала ИМ или если тромболизис не может быть проведен в первые 12-24 ч.
При состоявшейся диагностике инфаркта миокарда больному в течение первых 6 ч целесообразно назначить тромболизис, так как ИМ любого типа в большинстве случаев обусловлен развитием тромбоза. Развивающийся некроз миокарда сопровождается большим выходом факторов (адреналина, АДФ, кусков базальной мембраны), вызывающих начало свертывания Обычно для тромболизиса применяют проактиваторы фибринолизина стрептокиназу, урокиназу, образующие комплекс с плазминогеном и переводящие его в активную форму — плазмин — с последующим расщеплением фибринового компонента тромба
Показания к проведению тромболизиса
Показания к проведению тромболизиса (пожилой возраст — не противопоказание):
• на ЭКГ определяются подъем интервала ST более 1 мм в двух и более смежных отведениях (при подозрении на передний ИМ) или в 2 из 3 отведений от конечностей II, III, avF (при подозрении на нижний ИМ), или наличие БЛНПГ (вероятно, когда субтотальная окклюзия коронарной артерии прогрессирует в тотальную), или идиовентрикулярный ритм,
• первые 6 ч инфаркта миокарда. Но при сохранении боли, подъеме сегмента ST и отсутствии зубца Q (когда миокард еще жив) «годятся» и первые 12 ч, если ИМ не завершился и имеется «мозаичность» клинической картины Решение о проведении тромболизиса в сроки после 12 ч принимается на основании клинической картины, анамнеза и ЭКГ
Проведение тромболизиса при ОКС без стойкого подъема сегмента ST (или с инверсией зубца Т, или отсутствием изменений на ЭКГ) не показано
Противопоказания к проведению тромболизиса
Противопоказания к проведению тромболизиса (обычно связаны с риском кровотечений):
• абсолютные:
— активное кровотечение, в том числе кровотечения из ЖКТ на протяжении последнего месяца, предшествующий свежий (не старше 6 месяцев) геморрагический инсульт (или субарахноидальное кровотечение в анамнезе);
— крупные хирургические вмешательства, роды, серьезные травмы (ЧМТ) в предыдущих 3 неделях;
• относительные:
— предполагаемое расслоение аорты;
— внутримозговая патология, не относящаяся к абсолютной (нарушения мозгового кровообращения, случившиеся в течение предыдущих 2 месяцев, даже при полном восстановлении всех функций к настоящему моменту);
— свежая травма;
— крупная операция давностью менее 3 недель;
— внутреннее кровотечение; множественные повторные ИМ с тяжелым постинфарктным кардиосклерозом; язвенная болезнь в фазе обострения;
— тяжелые болезни печени (цирроз печени — ЦП); геморрагический диатез; гломерулонефриты; болезни крови с кровоточивостью;
— тяжелая, плохо корригируемая АГ (более 180/110 мм рт. ст.);
— СД с тяжелой ангиоретинопатией; возможная беременность; лечение оральными антикоагулянтами в терапевтических дозах;
— пункция сосудов, не поддающихся прижатию; недавнее лечение сетчатки глаза лазером;
— травматическая или длительная реанимация (более 10 мин);
— аллергическая реакция на стрептокиназу в анамнезе (последние 2 года).
В этих случаях вводят ретеплазу или тенектоплазу.

Учебное видео тромболизиса при инфаркте миокарда
При проблемах с просмотром скачайте видео со страницы Здесь
— Также рекомендуем «Препараты для тромболизиса. Признаки эффективного тромболизиса.»
— Вернуться в оглавление раздела «Кардиология.»
Тромболизис при инфаркте является эффективным вариантом облегчения состояния пострадавшего. Эта процедура позволяет уменьшить размеры пораженного участка и снизить смертность. Но ее должны провести как можно раньше на протяжении первых 12 часов после начала приступа.
Когда стали применять
Процедура заключается во введении в организм большого количества тромболитических препаратов. Они помогут рассосаться тромбам и восстановят процесс кровообращения.
Применение этой методики при инфаркте начали с 1980 года. Сперва она относилась к экспериментальной медицине. Только после многократного подтверждения ее эффективности, терапию начали широко применять для реанимации людей после острого приступа.
Прежде проводились испытания на животных. Это позволило усовершенствовать метод и определить, какое действие используемые лекарства оказывают на состав крови, выявить возможные побочные реакции и осложнения.
За рубежном процедуру начали проводить только с 1995 года. А на территории СНГ тромболизис применяется лишь последние десять лет.
Проводить лечение необходимо на протяжении первых трех часов после приступа. Эффективность сохраняется и если ее провести позже, но не позднее половины суток, так как, в противном случае, существует высокий риск осложнений.
Очень часто процедуру выполняют врачи скорой помощи, чтобы вовремя остановить патологический процесс.
Как действует
Препараты для тромболизиса при инфаркте миокарда растворяют образовавшийся в сосудистом русле тромб. В нормальном состоянии небольшие сгустки крови в организме растворяются под влиянием специальных ферментов. Но если они слишком крупные, то организм не может самостоятельно справиться с этой ситуацией. При этом сосуд закупоривается и развивается инфаркт.
Ишемические нарушения сопровождаются отмиранием тканей сердечной мышцы. Если не оказать больному помощь, то некротические изменения приведут к тому, что сердце потеряет способность сокращаться и остановится.
Препараты, используемые в ходе тромболитической терапии, могут в короткий срок растворить тромбы и остановить инфарктное поражение. Благодаря этому, большая часть миокарда сохранится. Процедура способна полностью восстановить процесс кровообращения и питания клеток сердца.
Тромболитики приводят к:
- сохранению функции желудочков перекачивать кровь;
- снижению риска развития аневризмы;
- сокращению площади поражения;
- возобновлению электрической проводимости сердечной мышцы.
 Препараты не только сформируют просвет сосуда на месте закупорки, а и полностью растворят тромб и восстановят нормальный кровоток.
Препараты не только сформируют просвет сосуда на месте закупорки, а и полностью растворят тромб и восстановят нормальный кровоток.
Также определили, что действие препаратов зависит от времени введения. Если тромболизис проведут на протяжении первых трех часов после начала приступа, то это снизит риск летального исхода на 25%; если ввести тромболитики через 6 часов, то шансы смертности снижаются на 18%.
Чем раньше будет восстановлен кровоток, тем меньше будет обширных поражений миокарда.
Виды
В зависимости от времени проведения тромболизиса, процедура может быть:
- селективной;
- неселективной.
В первом случае введение препаратов осуществляют на протяжении первых шести часов от начала острого нарушения кровообращения. Главной особенностью неселективной методики является выполнение реанимационных мероприятий на протяжении первых трех часов.
С учетом метода введения лекарственных средств тромболизис бывает:
- локальным. Если в условиях стационара было проведено обследование с применением оборудования для внутрисосудистого введения, разжижающие средства подводят как можно ближе к пораженному месту;
- системным. Его применяют, когда нет информации о том, в каком месте расположен тромб, вызвавший приступ инфаркта миокарда. Препараты при этом вводят обычным способом в вену.
Ход процедуры
Тромболитическая терапия при инфаркте проводится либо врачами скорой помощи, либо в реанимационном отделении. После поступления пациента в больницу, все подготовительные мероприятия должны осуществляться в течение часа. За это время больного необходимо обследовать на сопутствующие заболевания и наличие противопоказаний к процедуре.
Инфаркт миокарда – это опасная патология, при которой каждая минута может спасти жизнь человеку. Во время выполнения тромболизиса врач должен придерживаться таких рекомендаций:
- до введения тромболитических препаратов устанавливают мочевые катетеры;
- на протяжении первых суток после лечения нельзя в крупные артерии вставлять катетеры;
- в течение суток запрещены любые внутримышечные инъекции;
- при подборе дозировки должны учитывать вес больного.
 Возраст не является противопоказанием для применения тромболитиков. Чем меньше времени прошло от начала приступа, тем больше эффекта будет от проведенной терапии. Это связано с тем, что свежие тромбы обладают более мягкой консистенцией и легче рассасываются.
Возраст не является противопоказанием для применения тромболитиков. Чем меньше времени прошло от начала приступа, тем больше эффекта будет от проведенной терапии. Это связано с тем, что свежие тромбы обладают более мягкой консистенцией и легче рассасываются.
Со временем они уплотняются, что значительно затрудняет процесс лечения.
Для проведения тромболитической терапии используют:
- Пуроплазу – проурокиназу рекомбинантную.
- Альтеплазу. Это фибрин-специфический антиген. Его вводят после 4 часов.
- Тенектеплазу. Средство используют для ведения в догоспитальном периоде.
Также в процессе лечения часто применяют Актилизе в следующей дозировке:
- На протяжении первых трех часов делается струнное введение 15 мг Актилизе. После этого инфузионным способом вводят 50 мг. Через час на протяжении 60 минут – еще 35 мг вещества. Нельзя вводить больше 100мг препарата.
- Если лечение проходит в срок от 6 до 12 часов, то сначала струнным способом вводят 10 мг, после этого – 59 мг инфузионно. Затем раз в полчаса вводят по 10 мг, пока общая дозировка не достигнет 100 мг.
Врач, который осуществляет процедуру, должен строго следовать инструкции.
Показания и противопоказания
Показания к тромболизису при инфаркте миокарда достаточно ограничены. Решение о том, нужно ли проводить такое лечение принимают еще в скорой помощи или в больнице. Проведение процедуры практикуют в таких случаях:
- на протяжении первых нескольких часов при инфаркте;
- если не произошла гибель сердечной мышцы и болезненные ощущения не прекращаются, результаты электрокардиографии показывают наличие зубца Q, то провести лечение могут в течение первых двенадцати часов;
- при наличии идиовентрикулярного ритма;
- если подозревают приступ острого нарушения кровообращения в сердечной мышце.
 Чаще всего своевременное применение тромболизиса дает хорошие результаты. Если поражение не затронуло большую часть сердечной мышцы, то шансы на выживание большие.
Чаще всего своевременное применение тромболизиса дает хорошие результаты. Если поражение не затронуло большую часть сердечной мышцы, то шансы на выживание большие.
Но существуют и противопоказания к тромболизису при инфаркте миокарда. Это связано с высокой вероятностью сильных кровопотерь при:
- открытом кровотечении в органах желудочно-кишечного тракта;
- геморрагическом инсульте;
- хирургических вмешательствах, которые были проведены недавно;
- родах;
- черепно-мозговых травмах.
В этих случаях проводить лечение тромболитическими препаратами нельзя. Осторожно, применять его следует при:
- расслоении аорты;
- повторных приступах инфаркта;
- нарушениях кровообращения в головном мозге;
- язвенной болезни желудка;
- травмах;
- поражениях печени в виде гепатита или цирроза;
- гломерулонефрите;
- беременности;
- индивидуальной непереносимости некоторых тромболитических средств.
Большинство врачей отказываются проводить тромболизис, если незадолго до приступа больной перенес операцию на глазах, особенно с применением лазерных технологий.
Оценка эффективности
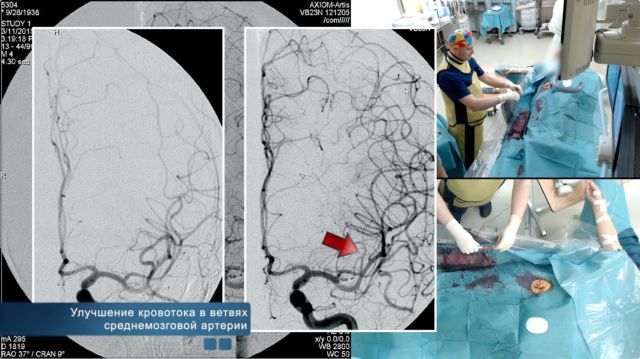
Степень эффективности тромболитической терапии оценивают с помощью коронарографии. Благодаря этому исследованию определяют уменьшение размеров тромба, степень проходимости коронарных сосудов на протяжении 30 минут после начала лечения. В некоторых случаях обнаруживают повторное тромбообразование.
Результаты тромболизиса оценивают с помощью электрокардиографии и анализа крови, а также с применением специальной шкалы от нуля до трех:
- при нулевой эффективности кровоток отсутствует, и контрастное вещество находится ниже места образования сгустка крови;
- кровообращение слабое, из-за чего через небольшие отверстия в тромбе артериальное русло заполняется не полностью;
- кровоток замедлен, наблюдается частичное заполнение русла;
- просвет артерии целиком заполнился контрастным веществом, что свидетельствует о том, что тромб полностью рассосался и проходимость сосуда восстановлена.
Благодаря своевременно проведенному лечению можно снизить риск развития кардиогенного шока и других последствий.
Осложнения
В редких случаях тромболизис сопровождается развитием осложнений. У некоторых больных после введения препарата начинается кровотечение. При этом гематокрит и гемоглобин быстро снижаются. Анализ крови показывает уменьшение количества тромбоцитов. Если это произошло, то лечение прекращают и используют другие методики.
У каждого десятого пациента наблюдается резкое снижение артериального давления. Восстановление состояния замечают после прекращения терапии.
Бывают случаи появления сыпи под воздействием тромболитиков. Для устранения этого побочного эффекта проводят терапию кортикостероидами.
Прогноз после тромболизиса при инфаркте в большинстве случаев благоприятный. Процедура значительно повышает шансы на выздоровление.
