Абсолютные противопоказания для гемодиализа

Гемодиализ — это единственный на данный момент метод искусственного очищения крови при некоторых почечных заболеваниях. Процедура считается незаменимой в критические моменты и часто становится регулярной при терапии почечной недостаточности и дисфункции почек, но все же полное восстановление их работы обычно делается возможным только после другой формы лечения — трансплантации органа. Что представляет собой это врачебное мероприятие, какие бывают показания к назначению гемодиализа и противопоказания к нему, можно прочитать в этой статье.
Что такое гемодиализ

Благодаря науке и современному техническому прогрессу, огромное множество людей во всем мире, которые страдают тяжелыми нарушениями функции почек, получили реальную возможность удлинить свою жизнь, воспользовавшись аппаратом, осуществляющим внепочечное очищение крови при заболеваниях острой и хронической почечной недостаточностью и другими болезнями почек.
Когда больные почки уже не могут выполнять возложенные на них функции, то есть выводить из организма вредные продукты метаболизма (мочевину и электролиты: микроэлементы натрий, калий и фосфор), врачи назначают своим пациентам внепочечное очищение крови, то есть гемодиализ. В основном такая процедура проводится исключительно в условиях стационара. Но существуют и такие аппараты, которые можно применять для проведения диализа непосредственно дома у пациента, тратя на это только 3 — 4 ч. времени.
Процедура лечебного диализа базируется на прохождении сквозь полупроницаемую аппаратную мембрану крови человека и постепенной фильтрации из нее накопившихся в организме токсинов и вредных элементов, находящихся в крови и прочих биологических жидкостях, если одним из осложнений заболевания является уремия. Также в ходе этой лечебной процедуры уходит из организма больного излишек жидкости, который является характерным симптомом почечных заболеваний.
Гемодиализ, выполняемый аппаратом, называемым «искусственная почка», отличается от 2 других видов внепочечного очищения крови, а именно перитонеального диализа и кишечного диализа и помогает привести в норму нарушенное водное и электролитное равновесие, удалить из тела пациента токсичные продукты метабоолизма, что в норме является функцией почек.
Перитонеальный диализ вполне может быть выполнен и дома у пациентов, с применением тех же диализирующих растворов, но только с тем принципиальным отличием, что роль мембраны в этом случае играет брюшина больного человека. Кишечный диализ отличается от гемодиализа тем, что является промыванием поверхности слизистой кишечника пациента специальными гипертоническими растворами. Процесс диализа во всех случаях становится возможным благодаря осмотической диффузии и ультрафильтрации. Эти процессы становятся возможными благодаря разнице в давлении, образующейся по разные стороны аппаратной мембраны.
Все три процедуры гемодиализа используются для терапии пациентов в комплексе. Самые лучшие результаты при продолжительном лечении пациентов с почечной недостаточностью получают при очередном и последовательном применении каждого из этих методов, являющихся оптимальными на каждом этапе заболеваний. Какой способ и когда будет использован, решает врач, основываясь на его доступности и состоянии организма своего пациента.
Показания к проведению процедуры

Гемодиализ в обязательном порядке назначают, чтобы очистить кровь больных от присутствующих в ней токсических элементов, если у больного обнаружены следующие болезни и патологические состояния:
- недостаточность почек в острой и хронической формах;
- серьезные сбои в электролитном балансе крови;
- излишек жидкости, который угрожает жизни пациента;
- отравления различными ядами, химикатами, алкоголем, другими спиртами и медикаментами.
Лечение при помощи гемодиализа пациентам также назначают, когда происходит:
- патологическое снижение клубочковой фильтрации до 5 мл/мин., что приблизительно равно увеличению уровня креатинина до 1, 1 — 1, 3 ммоль/л;
- снижение объема суточной мочи в количестве 700 мл и ниже;
- появление симптомов таких болезней, как гипергидратация, уремическая остеопатия, перикардит, полинейропатия гиперкалиемия, геморрагический диатез, а также прекоматозного состояния, сильной рвоты или зуда.
В результате гемодиализа:
- выводятся уремические яды;
- снижается концентрация в крови пациента мочевины и креатинина;
- корректируются сбои в кислотно-щелочном балансе;
- корректируется диселектролитемия;
- снижается артериальная гипертензия;
- смягчаются симптомы уремической энцефалопатии.
Наряду с этим для уменьшения патологических проявлений остеопатии, перикардита и анемии следует продлить лечение медикаментами, проводимое до гемодиализа, а в некоторых случаях прибегнуть к иным методам очищения крови от вредных элементов — плазмаферезу или к гемофильтрации.
Противопоказания к процедуре

При всей эффективности искусственного очищения крови, далеко не всем больным можно назначать его, ведь имеются установленные противопоказания к гемодиализу. Среди них относительными считаются:
- запущенный сахарный диабет;
- красная волчанка в активной стадии;
- тяжелый амилоидоз;
- туберкулез в стадии обострения;
- неспецифический язвенный колит;
- гепатит;
- цирроз печени;
- системная склеродермия;
- язва;
- легочные болезни;
- поражения мозга и др.
При язве и колите больным перед началом лечения гемодиализом следует пройти радикальную терапию этих заболеваний, а затем уже приступать собственно к процедуре. В любом случае только после комплексного обследования профессиональный врач может решить — возможна или нет очистка крови с помощью гемодиализа.
Имеются и абсолютные противопоказания к проведению этой процедуры. Это:
- злокачественные новообразования;
- серьезные органические поражения ЦНС;
- тяжелые психические болезни (эпилепсия, шизофрения, психозы различного происхождения);
- легочная, а также сердечная недостаточность в тяжелой форме;
- лейкозы острые и хронические;
- последняя фаза хронической почечной недостаточности, когда в организме произошли необратимые серьезные изменения практически всех систем, а также органов;
- возраст пациентов более 80 лет;
- возраст больных более 70 лет, при условии наличия у них такого заболевания как сахарный диабет.
Солидный возраст пациентов не считается противопоказанием к проведению гемодиализа, но после 65 лет результативность процедуры существенно уменьшается, поэтому на протяжении следующих 2 лет выживаемость больных составляет 50%. Молодые же и среднего возраста больные после начала гемодиализа живут 5 — 10 лет и более.
… гемодиализ не может полностью заменить собой почки, но с помощью этого метода больные могут нормально жить и работать, несмотря на почечную недостаточность.
Гемодиализ (от греч. haemo — крово- и dialisis — отделение, разложение) — эфферентный метод экстракорпоральной детоксикации, осуществляемый с помощью аппарата «искусственная почка», при котором происходит сорбционная очистка крови.
!!! Гемодиализ применяется для удаления электролитов и азотистых шлаков и может осуществляться стационарно, амбулаторно и на дому.
Гемодиализ основан* на обмене веществ через полупроницаемую мембрану, омываемую с одной стороны постоянным током крови, с другой — диализирующего раствора. Гидростатический градиент давления, создаваемый между кровью и диализирующей жидкостью, позволяет с помощью ультрафильтрации выводить избыток жидкости при нарушении водовыделительной функции почек. При этом путем диффузии и ультрафильтрации происходят удаление из крови вредных и поступление нужных веществ. Корректируя состав диализирующего раствора, тип диализатора (метод подачи крови и диализирующего раствора, тип и площадь поверхности мембраны) и режим диализа (частоту и длительность сеансов), можно замещать функцию почек и поддерживать удовлетворительное состояние больных.
*Принцип гемодиализа основан на открытии английским химиком Грэмом (1861, 1862 гг.) явления диализа, которое заключается в освобождении коллоидных растворов от кристаллоидов путемизбирательной диффузии через полупроницаемую мембрану, помещенную между двумя средами.
История развития гемодиализа. Экспериментальный аппарат «искусственной почки» был создан J.J.Abel в 1913 году, и лишь в 1943 году U. Kolff создал аппарат пригодный для клинического применения. В нашей стране первый гемодиализ больному с ХПН был проведен 4 марта 1958 г. А.Я. Пытелем и Н.А. Лопаткиным в урологической клинике 2-го Московского медицинского института нааппарате «искусственная почка». В настоящее время создана совершенная диализная аппаратура, эффективные диализаторы с различными полупроницаемыми мембранами (полисульфон, акрилонитрил, полиметилметакрилат, купрофан и др.), позволяющие не только продлить жизнь ранее безнадежным больным, но и вернуть им трудоспособность. Максимальная продолжительность жизни больных на гемодиализе достигла 25 лет.
Аппараты для гемодиализа состоят из трех компонентов: (1) устройства для подачи крови, (2) устройства для приготовления и подачи диализирующего раствора и (3) диализатора. Кровь подается в диализатор по трубкам с помощью роликового насоса; к этой системе подсоединены приборы для измерения скорости тока крови и давления (оптимальной считают скорость тока крови 300-450 мл/мин). Диализирующий раствор подается в диализатор из резервуара или дозаторов, в которых раствор готовится extempore. В большинстве аппаратов диализирующий раствор проходит мимо мембраны один раз со скоростью 500 мл/мин в направлении, обратном току крови. Диализирующий раствор по составу, как правило, сходен с жидкой частью плазмы, но при необходимости состав меняют в зависимости от уровней электролитов у больного. Чаще всего меняют концентрацию калия; концентрации кальция, хлора и бикарбоната, как правило, постоянны. Регулируя в ходе диализа концентрацию натрия в диализирующем растворе (профилирование натрия), увеличивают или уменьшают удаление воды.
Показанием для гемодиализа является острая почечная недостаточность (ОПН) и терминальная стадия хронической почечной недостаточности (ХПН). При этом показатели креатинина в сыворотке крови составляют 800 — 1000 мкмоль/л, мочевины 20 — 40 ммоль/л, уровень клубочковой фильтрации — ниже 5 мл/мин, а содержание бикарбонатов (метаболический ацидоз) — ниже 15 ммоль/л. Для осуществления гемодиализа накладывается артериовенозный шунт (или анастомоз). Гемодиализ осуществляют 2 — 3 раза в неделю сеансами по 5 — 6 ч. Противопоказаниями к гемодиализу являются геморрагический диатез, далеко зашедший общий атеросклероз, тяжелая недостаточность кровообращения с сердечной астмой и ряд других состояний.
Режим и программа хронического гемодиализа обычно определяются для каждого больного индивидуально. Однако наиболее широко используется принцип трехразового в неделю (3 раза в неделю) диализа по 4–5 часов. Большой выбор диализных мембран с различной полезной поверхностью позволяет использо¬вать различные программы: (1) короткий ежедневный двухчасовой диализ; (2) двухразовый в неделю, но более продолжительный (4–5 ч); (3) при наличии остаточной функции почек, характеризующейся сохранением водовыделительной функции почек (более 1 л), допустимо применение двух сеансов в неделю.
В междиализный период рекомендуется прирост массы тела не более чем на 3% от массы тела. Пациенты должны ограничивать продукты питания содержащие большое количество калия (сухофрукты, овощи, фрукты). Калий в меньшей степени содержится в продуктах животного происхождения. У пациентов находящихся на гемодиализе часто нарушен фосфорно-кальциевый обмен, для коррекции которого назначают специальные лекарственные препараты с одновременным ограничением продуктов, содержащих большое количество фосфора, например, молочных продуктов. Также ограничение препаратов, содержащих алюминий. Алюминий очень токсичен для пациентов с почечной недостаточностью и вызывает ряд серьезных осложнений (тяжелое поражение ЦНС), поражение костной ткани, анемию. С этой целью нами используется станция водоочистки, в которой при помощи ионо-обменных смол удаляется алюминий и другие токсичные элементы. Пациентам с хронической почечной недостаточностью в терминальной стадии, находящимся на гемодиализе, не следует готовить пищу в алюминиевой посуде, а также без консультации сотрудников отделения гемодиализа («искусственной почки») принимать поливитаминные комплексы, содержащие витамин А и минеральные добавки.
Показанием к применению гемодиализа является состояние больного, выраженность клинических проявлений уремической интоксикации и отсутствие положительного эффекта от проводимой консервативной терапии**. Таким образом, показанием к гемодиализу является наличие у пациента (1) отравления диализируемыми ядами (к сожалению, далеко не все токсические вещества можно удалить из организма этим методом); (2) передозировка лекарственных препаратов; (3) тяжелые нарушения электролитного состава крови. Клинико-лабораторные показания к гемодиализу сводятся, прежде всего, к наличию острой почечной недостаточности (ОПН), терминальной стадии хронической почечной недостаточности (ХПН), характеризующейся значительным угнетением всех функций почек — снижению скорости клубочковой фильтрации до 10 мл/мин и ниже, гиперазотемии — мочевина сыворотки крови выше 35 ммоль/л, креатинина — более 0,7–0,8 ммоль/л, тенденциик гиперкалиемии, ацидозу, задержке жидкости с некупирующейся артериальной гипертензией.
**Следует понимать, что при хронических заболеваниях почек проводить гемодиализ начинают, когда почечная недостаточность уже не поддается консервативной терапии и переходит в терминальную стадию. Гемодиализ в такой ситуации является методом поддерживающей терапии.
Противопоказания к проведению программного хронического гемодиализа и перитонеального диализа при ХПН, терминальная стадия.
Абсолютные противопоказания: (1) возраст более 80 лет; (2) возраст старше 70 лет, но с сахарным диабетом; (3) любого возраста, но с двумя или более из перичисленных сопутствующих заболеваний: злокачественные заболевания; ИБС с перенесеным инфарктом миокарда и сердечной недостаточностью; оклюзионные заболевания периферических сосудов в стадии декомпенсации; хронический гепатит и цирроз печени; обструктивные заболевания легких; поражения сосудов головного мозга; (4) инкурабельные злокачественные заболевания; (5) психические заболевания (шизофрения, эпилепсия, психозы); (6) поражения системы крови (апластические анемии, лейкозы); (7) не показан с низким интеллектом, не заинтересованные в социальной реабилитации (при наклонностях к бродяжничеству, алкоголизму, наркомании); (8) тяжелые поражения нервной системы.
Относительные противопоказания: (1) активные формы туберкулеза легких и других органов; (2) заболевания, при которых имеется высокая степень риска возникновения массивных кровотечений при введении антикоагулянтов (фибромы матки, синдром Мелори-Вейса, язвенная болезнь с частыми обострениями и осложнениями).
Осложнения гемодиализа. Наиболее частым осложнениями гемодиализа является артериальная гипертензия, мышечные судороги, тошнота, рвота. !!!Смертельным осложнением гемодиализа является воздушная эмболия***, которая может произойти при неисправном ультразвуковом детекторе уровня крови в венозной камере или при нарушении техники отключения диализатора. Наиболее уязвимая сторона гемодиализа, определяющая его прямые осложнения, связана с использованием сосудистого доступа. Инфекция фистул и катетеров, установленных во внутренней яремной вене, часто осложняется сепсисом и септической эмболией (преобладающий возбудитель Staphylococcus aureus). Быстрое снижение осмоляльности плазмы может вызвать гипоосмолярный диализный синдром в виде оглушенности, спутанности сознания и эпилептических припадков. Кроме того, быстрые изменения уровней электролитов, особенно калия, могут привести к нарушениям сердечного ритма. При проведении гемодиализа возможно развитие артериальной гипотонии. В результате алюминиевой интоксикации вследствие поглощения алюминия из диализирующего раствора или приема больших доз гидроксида алюминия возможно развитие диализной деменции, остеомаляции и микроцитарная анемия. Однако теперь такие осложнения крайне редки благодаря удалению алюминия из диализирующего раствора и ограничению приема таких веществ. Из-за контакта крови с мембранами возможны гипоксемия и опосредованная комплементом лейкопения. Тяжелые реакции на материал для мембран (боль в спине, боль в груди, бронхоспазм, аллергические реакции немедленного типа) встречаются редко.
***Такие осложнения гемодиализа, как воздушная эмболия, кровотечение, загрязнение диализирующего раствора и гемолиз, встречаются все реже по мере совершенствования оборудования для диализа.
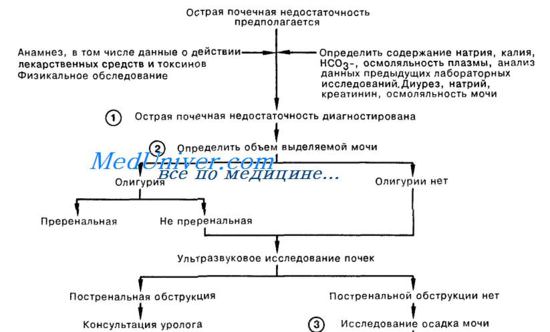
Гемодиализ. Показания к гемодиализу. Лечение острой почечной недостаточности
Профилактика преренальной острой почечной недостаточности включает восстановление ОЦК, адекватную аналгезию (при шоке, травмах), коррекцию кислотно-основного и водно-электролитного баланса, увеличение сократительной способности миокарда.
Лечебные мероприятия при преренальной острой почечной недостаточности зависят от изменения гемодинамических показателей.
В случае низкого ЦВД и гипотензии необходимо корригировать гиповолемию путем инфузионной терапии кристаллоидными и коллоидными растворами, препаратами крови, причем на фоне лечения восстановление почечной функции (снижение уровня мочевины и кре-атинина плазмы, достаточный темп диуреза) происходит через 24-36 часов после коррекции гемодинамических показателей.
При гипотензии с повышенным ЦВД терапия должна быть направлена на лечение сердечной недостаточности: инотропная поддержка (допамин 5-15 мкг/кг/мин., добутрекс 3-15 мкг/кг/мин.), снижение постнагрузки (нитроглицерин 5-10 мкг/кг/мин.).
Отсутствие эффекта от проводимой терапии в течение 24-36 часов указывает на развитие ренальной формы острой почечной недостаточности.
На ранней стадии развития ренальной острой почечной недостаточности при отсутствии анурии и гиперкатаболизма проводится консервативная терапия, начинать которую целесообразно с проведения маннитоловой пробы.
100 мл 25% раствора маннитола вводится внутривенно капельно. Положительным результат пробы считается в случае, если через 1-12,5 часов диурез составит около 50 мл/ч. При отсутствии эффекта раствора маннитола вводят повторно и наблюдают за темпом диуреза в течение двух часов. Если после второй дозы маннитола диурез не увеличивается (проба отрицательная), то это является основанием для выполнения гемодиализа.
Другим методом консервативной терапии является лечение большими дозами фуросемида, который особенно эффективен при токсической ОПН. На фоне допамина (1-3 мкг/кг/мин) и спазмолитиков (но-нша, эуфиллин) внутривенно капельно в течение 15-20 минут вводится 600-1000 мг фуросемида в 100 мл 5% раствора глюкозы. Суточная доза фуросемида составляет 2500-3000 мг.
Объем инфузионной терапии при олигурии резко ограничен и рассчитывается по формуле:
Объем инфузионной терапии = 500 + диурез за предыдущие сутки + объем перспирации + видимые потери
Объем перспирации составляет 400-500 мл в сутки.
Видимые потери — объем потерь по дренажам, со рвотой и со стулом.
При проведении инфузионной терапии необходимо учитывать величину ЦВД и наличие сердечной недостаточности.
При анурии показана инфузия гипертонических (20%, 20%, 40%) растворов глюкозы с инсулином без электролитов (калия, хлора). Растворы глюкозы обеспечивают организм энергией и предотвращают катаболизм белков и жиров. Уменьшению катаболизма белков и жиров способствует применение анаболических гормонов (ретаболил) и витаминов (до 2-26,5 г аскорбиновой кислоты).
Промывание желудка и кишечника (желудочно-дуоденально-интестинальный лаваж).
Промывание желудка и кишечника позволяет значительно снизить содержание мочевины, мало влияя на уровень креатинина.
Зонд вводится через нос в желудок, а затем (под рентгенологическим контролем) в двенадцатиперстную кишку. Лаваж начинают при нахождении кончика зонда ниже 40 см от пилоруса. В течение 6 часов через зонд вводится около 6000 мл 2% раствора бикарбоната натрия (1000 мл/ч). После введения первых 500 мл раствора в зонд вводят 50 мл 25% раствора сульфата магния, а после введения 1000 мл -вьшолняют очистительную клизму. После клизмы начинается обильное отхождение жидких каловых масс со зловонным запахом.
Противопоказаниями к промыванию желудка и кишечника являются желудочно-кишечные кровотечения и острая кишечная непроходимость.
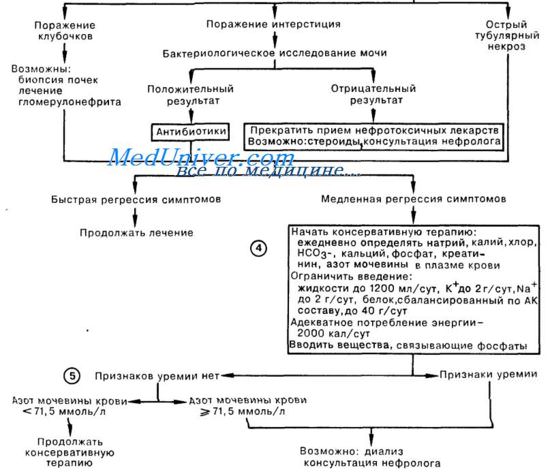
При острой почечной недостаточности, не поддающейся консервативному лечению, показано применение методов эфферентной терапии.
Гемодиализ.
Метод основан на избирательной диффузии и ультрафильтрации через полупроницаемую мембрану, которая с одной стороны омывается кровью, а с другой — диализным раствором, близким по составу плазме крови. Под воздействием концентрационного градиента через полупроницаемую мембрану осуществляется переход низко- и среднемолекулярных токсинов из крови в диализат, снижая степень интоксикации. Мембрана не пропускает высокомолекулярные вещества: белки, форменные элементы крови, поэтому содержание в крови этих составных частей не меняется.
Показаниями к гемодиализу являются некатаболическая олигоурическая острая почечная недостаточность, азотемическая интоксикация, некорригирующиеся консервативной терапией гиперкалиемия и декомпенсированный метаболический ацидоз.
Показания к экстренному гемодиализу.
1. Уровень мочевины в крови 55 ммоль/л или прирост мочевины более 5 ммоль/сутки.
2. Гиперкалиемия (уровень калия плазмы 6,5 ммоль/л и более).
3. SB — 8-10 ммоль/л, BE — более 16 ммоль/л.
4. Отношение уровней мочевины мочи и мочевины плазмы — 2,0-3,5.
5. Гипонатриурия (менее 30-35 ммоль/л).
6. Некатаболическая ОПН при отсутствии тяжелой гипергидратации.
Детоксикационный эффект гемодиализа определяется объемной скоростью кровотока через диализатор. При гипокинетическом типе кровообращения скорость составляет 50—70 мл в минуту, при эукинетическом типе — 130-3000 мл в минуту. За 5-6-часовой сеанс гемодиализа из организма больного можно вывести 70-150 г мочевины.
Учебное видео показаний и противопоказаний к гемодиализу
Другие видео уроки находятся Здесь.
— Вернуться в оглавление раздела «Скорая помощь. Неотложные состояния.»
Оглавление темы «ДВС синдром и острая почечная недостаточность.»:
1. Баротравма легких при респираторном дистресс-синдроме легких.
2. Нарушения коагуляции крови. Психосоциальные аспекты нахождения больного в реанимации.
3. Диссеминированное внутрисосудистое свертывание крови. Классификация синдрома двс.
4. Клиническая диагностика острого синдрома ДВС. Лабораторная диагностика острого синдрома ДВС.
5. Терапия кровотечений обусловленных ДВС синдромом.
6. Восполнение дефицита ОЦК при ДВС синдроме. Тактика врача при подозрении на кровотечение при ДВС синдроме.
7. Острая почечная недостаточность. Современное представление о патогенезе ОПН.
8. Ренальная острая почечная недостаточность.
9. Постренальная острая почечная недостаточность. Диагностика острой почечной недостаточности.
10. Лечение острой почечной недостаточности. Гемодиализ. Показания к гемодиализу.
