Грыжа белой линии живота противопоказания

Операция грыжи белой линии живота – эффективный метод лечения заболевания. Хотя часто выпячивание в области середины живота имеет небольшие размеры, но оно несет в себе риски ущемления. Ранняя диагностика и проведение оперативного вмешательства помогают уберечь человека от таких тяжелых последствий.

Операция грыжи белой линии живота – эффективный метод лечения заболевания.
Показания
Операцию по удалению грыжи назначают в таких случаях:
- наличие болезненного выпячивания в области средней линии;
- большой размер выпячивания;
- появление тошноты и рвоты;
- болезненность при резких и неудобных движениях;
- появление отрыжки;
- чувство жжения в области грудной клетки;
- возникновение икоты;
- появление крови во время опорожнения кишечника;
- нарастание боли (этот опасный симптом может свидетельствовать о развитии ущемления).
Экстренная операция показана при развитии таких симптомов:
- задержка кала;
- воспаление грыжевого мешка;
- увеличение выпячивания из-за отека окружающих тканей;
- покраснение кожи над областью выпячивания и повышение местной температуры;
- резкое напряжение выпячивания, определяемое на ощупь и визуально;
- приступ тошноты, который появился внезапно;
- рвота, возникающая вслед за наступившей тошнотой и не приносящая облегчения;
- примесь крови в кале, иногда полная невозможность опорожнить кишечник, несмотря на наличие позыва;
- резкое повышение температуры (такой признак указывает на общее отравление организма, возникающее из-за омертвения содержимого ущемленного грыжевого мешка).
Классификация
Операция по лечению грыжи белой линии живота проводится с помощью:
- натяжной герниопластики;
- лапароскопической методики;
- хирургической сетки.
Каждый из этих методов имеет свои преимущества и недостатки и подбирается индивидуально врачом.
Паховая грыжа у мужчин (фото).
Симптомы паховой грыжи у женщин.
Грыжа пищеводного отверстия. Подробнее>>
Натяжная герниопластика
В процессе хирургического вмешательства задействуются только собственные ткани организма, которые натягиваются на грыжевой мешок и образуют дупликатуру (двухслойное пластинчатое образование).
Натяжная герниопластика проводится при небольших размерах грыжевого дефекта у молодых пациентов.
Натяжная пластика относится к малоэффективным и устаревшим способам лечения грыжевого выпячивания в области белой линии. Вследствие выраженной слабости соединительной ткани и большой нагрузки на шов часто возникает рецидив, т.е. повторное образование грыжевого выпячивания.
Разрез кожи проводится непосредственно над выпячиванием. Грыжевой мешок аккуратно выделяют и обрабатывают. Вокруг грыжевых ворот освобождают апоневроз (широкую сухожильную пластинку) от жировой клетчатки и рассекают грыжевое кольцо. Пластика выпячивания проводится с помощью способа Мейо.

Пластика выпячивания проводится с помощью способа Мейо.
Герниопластика с хирургической сеткой
Операция с использованием хирургического импланта – это лучший способ лечения грыжи. Эта методика пришла на смену натяжной пластике грыжи с помощью натяжения собственными тканями. Сильные стороны применения сетчатых имплантов:
- Минимальный риск развития рецидива. Он составляет менее 1%.
- Незначительный болевой синдром после оперативного вмешательства. Это связано с тем, что сами ткани не сшиваются, не травмируются и не растягиваются.
- Применение хирургической сетки требует минимального нахождения пациента в условиях стационара. Для этого требуется всего день. Только ослабленные пациенты должны быть в стационаре на протяжении нескольких суток.
Для такого вида герниопластики применяются сетки, производимые из лучших синтетических и композитных материалов. Наиболее предпочтительным является использование трехмерных сетчатых имплантов. Их преимущества заключаются в следующем:
- тщательно подобранная анатомическая форма, которая обеспечивает плотное прилегание;
- снижение болевого синдрома;
- сетка не нуждается в фиксации;
- продолжительность операции меньше, чем при натяжной грниопластике.

Продолжительность герниопластики с хирургической сеткой меньше чем при натяжной грниопластике.
Наиболее часто проводится операция по Лихтенштейну. Врач часто использует открытый доступ, т.к. в этом случае можно более эффективно установить имплант. Для обезболивания используется местная анестезия. Устанавливается сетка из нерассасывающегося материала, который полностью инертен к тканям организма.
В ходе операции сетка может дополнительно укрепляться с помощью эндопротезов, применяющихся в тех случаях, когда у пациента имеется врожденная патология соединительной ткани.
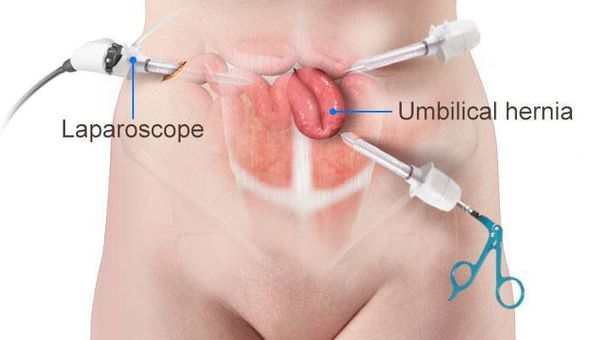
Лапароскопия
Это оперативное вмешательство проводится наименее травматическим путем.
На брюшной стенке пациента делают 3 небольших прокола.
В один устанавливается троакар, устройство с видеокамерой и осветительной микроаппаратурой. Другие надрезы применяются для введения хирургического инструментария.
Главными преимуществами лапароскопии являются:
- минимальный болевой синдром;
- небольшой реабилитационный период;
- отсутствие необходимости длительного пребывания пациента в условиях стационара (иногда он может пойти домой уже через несколько часов после операции);
- отсутствие постоперационных швов и рубцов;
- в послеоперационный период нет необходимости носить бандаж;
- спустя месяц пациент может возвратиться к привычному ритму жизни и физическим нагрузкам;
- снижение риска инфицирования раны и грыжевого мешка (это имеет большое значение в лечении лиц с ослабленным иммунитетом и тяжелыми сопутствующими патологиями ,например, диабетом).

Главными преимуществами лапароскопии являются отсутствие постоперационных швов и рубцов.
Лапароскопическое удаление грыжи белой линии живота имеет относительный недостаток: отсутствие возможности коррекции положения прямых мышц. У худых людей возможно неполное восстановление формы брюшной стенки.
Лапароскопическая операция не подходит больным с тяжелыми нарушениями работы сердца, системы дыхания.
Противопоказания
Хирургическое удаление грыжи не проводится, если у пациента наблюдаются следующие патологии и состояния:
- грыжи больших размеров у пациентов старше 70 лет;
- заболевания легочной и сердечно-сосудистой системы в стадии декомпенсации;
- беременность;
- цирроз печени;
- портальная гипертония;
- водянка;
- варикозное расширение вен пищевода и области прямого кишечника;
- диабет, сочетающийся с отсутствием эффекта от вводимого инсулина;
- тяжелая недостаточность почек в стадии декомпенсации;
- паллиативное лечение некоторых заболеваний.
Если у пациента развивается ущемленная грыжа, ему рекомендуют срочное хирургическое вмешательство независимо от имеющихся противопоказаний. То же относится к лечению рецидивных и послеоперационных грыж.
Операция временно откладывается, если у пациента имеется нарушение свертываемости крови, развивается любое инфекционное заболевание.
Возможные осложнения
Через некоторое время пациенты могут столкнуться с такими осложнениями различной степени тяжести:
- рецидив, особенно после применения натяжной герниопластики;
- нагноение в области послеоперационной раны;
- нарушение кровообращения;
- ущемление;
- повышение температуры тела и развитие общего недомогания на фоне отравления;
- онемение и отеки в месте шва;
- покраснение;
- местный болевой синдром.

Через некоторое время пациенты могут столкнуться с таким осложнением как нарушение кровообращения.
Появление таких осложнений связано с несоблюдением профилактических мер в послеоперационном периоде. В редких случаях осложнение может появиться в результате врачебной ошибки.
Подготовка к операции
Перед проведением операции пациенту рекомендуется сдать анализы крови. Обязательно проводится исследование на определение лейкоцитарной формулы, числа тромбоцитов (для определения риска возникновения инфекционных патологий и недопущения развития возможных проблем со свертываемостью крови). Другие анализы:
- уровень глюкозы;
- реакция Вассермана;
- определение наличия маркеров к гепатитам В и С;
- исследование мочи.

Перед операцией проводится анализ мочи.
Если человек принимает какие-то медикаменты, то об этом надо обязательно сообщить анестезиологу. Он примет решение о возможном изменении хода и способа обезболивания. Пациентам запрещается принимать любые наркотические медицинские препараты и алкогольные напитки, которые снижают действие наркоза и в ряде случаев могут привести к развитию тяжелого отравления.
Перед операцией последний прием пищи должен быть накануне вечером, не позже 19 часов. В день выполнения хирургического вмешательства нельзя есть и пить. Пациент должен провести опорожнение кишечника и мочевого пузыря.
Ход операции
Оперативное вмешательство проводится последовательно и включает следующие этапы:
- Анестезиолог дает наркоз пациенту.
- Проводится надрез на коже необходимого размера.
- Закрывается выпячивание стенки мышц.
- Отслаивается брюшинная полость, покрывающая мышцы с обратной стороны;
- Устраняется грыжевое выпячивание.
- Фиксируется сетчатый эндопротез.
- Накладываются швов.

На первой стадии операции анестезиолог дает наркоз пациенту.
Длительность оперативного вмешательства зависит от выбранного метода и степени развития патологии.
Реабилитация
Послеоперационный период во многом зависит от способа хирургического вмешательства и состояния здоровья пациента. При лапароскопии восстановление происходит быстро, т.к. это менее травматичный способ оперативного воздействия. Другие методы вмешательства требуют более длительного восстановления.
Общие рекомендации врача:
- пациент должен носить бандаж для поддержания нормального положения прооперированной зоны;
- ограничиваются физические нагрузки;
- рекомендуется назначение поддерживающих препаратов для предупреждения развития осложнений и поддержания иммунитета;
- необходимо скорректировать рацион.
Возобновлять занятия спортом можно только после врачебного осмотра и сдачи анализов.
Питание в послеоперационный период
Диетическое питание должно включать в себя достаточно продуктов с содержанием клетчатки. Они помогают восстанавливать работу кишечника. Для восполнения запасов белка человеку рекомендуется употреблять больше мяса, соблюдать питьевой режим для предупреждения возникновения обезвоживания и запоров. Следует бороться с диареей.
Возвращение к привычному рациону может происходить с учетом состояния здоровья. Жареные, копченые и соленые блюда, алкоголь необходимо на некоторое время исключить из ежедневного меню.
Отзывы
Ирина, 28 лет, г. Саратов: «В ходе планового осмотра врач диагностировал у меня грыжу в области живота. Операцию делали малоинвазивным лапароскопическим методом. Это позволило в тот же день покинуть больницу, а через 5 дней я возвратилась к привычному образу жизни».
Сергей, 38 лет, г. Москва: «Заметил на животе небольшое выпячивание. Врач поставил диагноз грыжа белой линии и назначил операцию с применением сетки. Цена этого вмешательства оказалась для меня доступной, а осложнений никаких не было».
Светлана, 40 лет, г. Ижевск: «Грыжу живота лечили с помощью лапароскопии. Никаких последствий эта операция не имела. Самочувствие улучшилось через нескольких дней после операции. Болевого синдрома в послеоперационные дни не наблюдалось».
Дата публикации 9 ноября 2018Обновлено 19 июля 2019
Определение болезни. Причины заболевания
Грыжа белой линии живота — одна из видов абдоминальных грыж, которая характеризуется выхождением внутренних органов через дефект срощения апоневрозов (сухожильных пластинок) мышц передней брюшной стенки.
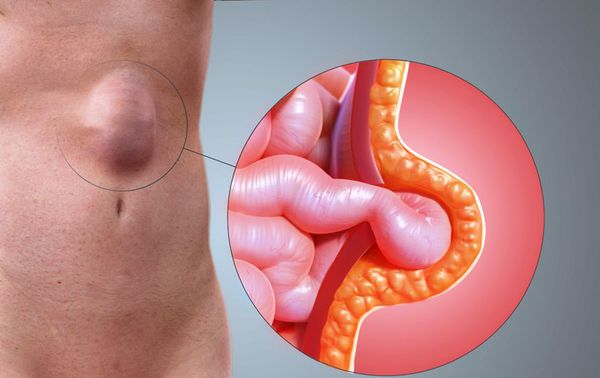
Данная патология встречается не так часто, как паховые и пупочные грыжи. Её распространенность составляет от 2 до 4% всего взрослого населения.[1][2][3] Почти в 90-92% случаев она возникает у женщин.
На образование грыжи белой линии влияют определённые факторы, которые приводят к ослаблению связочно-мышечного каркаса передней брюшной стенки:
- врожденная дисплазия (отклонения в развитии) соединительной ткани;
- избыточный вес, быстрое снижение массы тела, многократные беременности, а также перенесённые оперативные вмешательства и травмы брюшной стенки (в том числе и те, которые нарушают её иннервацию);
- снижение двигательной активности в течение длительного времени и некоторые неврологические нарушения;
- занятия спортом на профессиональном уровне, дополнительные систематические тяжёлые физические нагрузки или однократное поднятие больших тяжестей;
- тяжёлый физический труд.
Также причиной расхождению белой линии живота и образования грыжевого выпячивания являются хронические заболевания, при которых наблюдается повышение внутрибрюшного давления. К ним относятся постоянные запоры, нарушения мочеиспускания, сильный кашель.[6] Из-за повышения внутрибрюшного давления и перерастяжения передней брюшной стенки формируется зона «слабой соединительной ткани» (как правило, это околопупочная область).
В разных возрастных группах встречаемость заболевания значительно отличается. Грыжи белой линии часто встречается у детей как врождённый дефект передней брюшной стенки, либо у женщин старше 40 лет. У мужчин распространённость подобных грыж не зависит от возраста.[4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы грыжи белой линии живота
Выпячивание в околопупочной области — основной симптом, который пациент может заметить самостоятельно. Однако при наличии у пациента значительно выраженной подкожно-жировой клетчатки выпячивание малых размеров часто остаётся незамеченным. Выпячивание бывает различных размеров и форм, располагается как внутри пупочного углубления, так и в стороне от него.
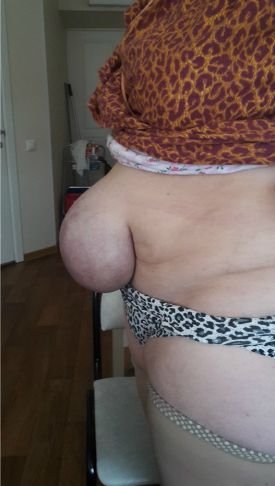
Боль. Данный симптом возникает не всегда, менее чем в 20% случаев. Часто болевые ощущения связаны с увеличением размеров грыжевого дефекта и периодическим сдавлением грыжевого содержимого в этом месте. Такой симптом является очень тревожным, так как попавший в грыжевые ворота орган или его часть сдавливается, и есть риск ущемления. В случае постепенного нарастания боли проводить операцию необходимо как можно скорее.
Дискомфорт. Этот признак наблюдается даже чаще, чем боль. Дискомфорт в области грыжи имеет то же происхождение, но выражен в меньшей степени.
Нарушение моторно-эвакуаторной функции кишечника. Нахождение части тонкой или толстой кишки в грыжевом мешке может приводить к нарушению пассажа содержимого, что вследствие проявляется запорами, вздутием живота, затруднением отхождения стула и газов, а также болями в разных отделах живота. Самое грозное проявление этого симптома — развитие острой кишечной непроходимости, которая может привести к смерти и поэтому требует неотложной хирургической помощи.
Патогенез грыжи белой линии живота
В настоящее время патогенез грыжеобразования остаётся до конца не изученным. Известно, что ведущий фактор образования грыж — нарушения соединительной ткани в виде дисбаланса количества зрелого (I типа) и незрелого (III типа) коллагена. Именно зрелый коллаген является основой прочности всех соединительнотканных образований нашего организма, а именно связок, апоневрозов и сухожилий.[5][6][7]
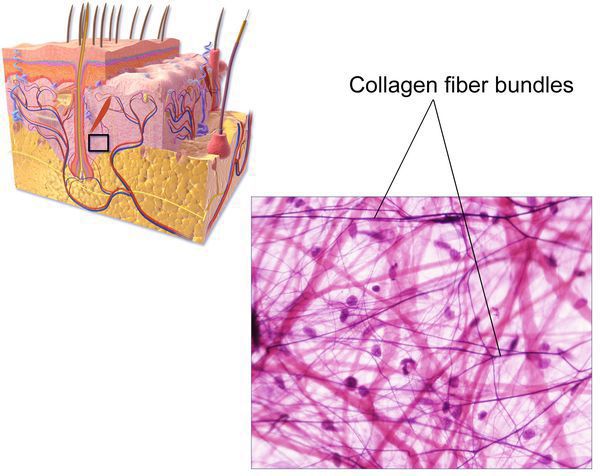
Изменения начинаются на этапе «созревания» коллагена: происходит замедление формирование данного белка и увеличение скорости его распада. Это приводит к тому, что в соединительных структурах коллагена III типа становится гораздо больше. Так как он является более тонкой структурой, прочность и сопротивляемость передней брюшной стенки снижается, что является главным предрасполагающим фактором развития грыжи.[8]
В развитии грыж у детей основное значение имеет недостаточное (неполноценное) сращение апоневрозов мышц передней брюшной стенки. Это приводит к тому, что в этой области образуется слабый участок, в котором в последующем образуется грыжа. Дополнительно на формирование грыжи оказывают влияние различные заболевания, приводящие к повышению внутрибрюшного давления — коклюш, болезни лёгких (пневмонии), фимоз, дизентерия, запоры и т.д. При этом в «слабой зоне» происходит постепенное расширение и образуется выпячивание и после грыжевой мешок, в который у детей чаще входят сальник и тонкий кишечник.[9][10][11]
Образование грыж у взрослых возникает в связи с врождёнными дефектами развития соединительной ткани. Ожирение, повторные беременности, протекающие без соблюдения необходимого режима, и отсутствие должных физических нагрузок, в свою очередь, предрасполагают к прогрессирующему увеличению грыжевого выпячивания, особенно у тучных людей.[10]
Классификация и стадии развития грыжи белой линии живота
Выделяют три основные стадии развития грыжи белой линии:[13][14]
- стадия образования предбрюшинной липомы — через небольшой щелевидный дефект в сухожильных волокнах происходит выхождение предбрюшинной клетчатки;
- начальная стадия формирования — происходит формирование грыжевого мешка, содержимым которого чаще всего является участок сальника или тонкой кишки;
- стадия окончательного формирования — присутствуют все компоненты, характерные для грыжи — грыжевые ворота, мешок и содержимое.
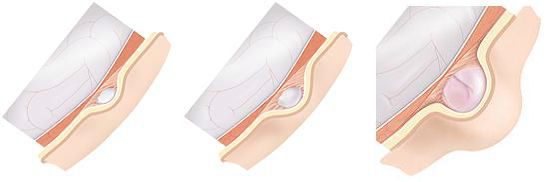
Все грыжи можно разделить на две основные группы:
- врождённые — грыжи, выявленные у детей в раннем возрасте;
- приобретённые — все грыжи, которые появляются у людей в процессе жизни.
Также все грыжи подразделяются на:
- вправимые — содержимое грыжевого мешка можно вправить в брюшную полость;
- невправимые — содержимое грыжевого мешка тесно спаяно с его стенками и окружающими тканями, что препятствует свободному вправлению в брюшную полость;
- ущемлённые — содержимое грыжевого мешка сдавливается в области грыжевых ворот. Резкое увеличение внутрибрюшного давления и расширение грыжевых ворот приводит к выхождение внутренних органов в грыжевой мешок. Через некоторое время давление падает, грыжевые ворота уменьшаются — происходит сдавлевание грыжевого содержимого, вызывая нарушение кровоснабжения. При этом виде грыжи необходима экстренная помощь.
Дополнительно грыжи белой линии классифицируются по расположению относительно пупка:[15]
- надпупочные — грыжа выше пупочного кольца;
- околопупочные — грыжа около пупочного кольца;
- подпупочные — грыжа ниже пупочного кольца.
Осложнения грыжи белой линии живота
Ущемление грыжи белой линии живота — одно их самых частых осложнений. Оно возникает, когда в грыжевой мешок выходят внутренние органы и подвергаются сильному сдавлению. Обычно сдавление происходит в области грыжевых ворот, реже — в области шейки грыжевого мешка и в самом мешке.
Основное клиническое проявление — внезапно возникшая острая боль в области грыжевого отверстия. Такое состояние требует срочного оперативного лечения.
Копростаз — нарушение пассажа содержимого толстой или тонкой кишки из-за снижения перистальтики (сокращения) части кишки, сдавленной в грыжевом мешке. Обычно это случается у пожилых пациентов (особенно у тех, кто страдает от запоров). Предрасполагающие факторы данного осложнения — гиподинамия (малоподвижный образ жизни), ожирение и переедание.
Пациенты с копростазом предъявляют жалобы на задержку стула, недомогание, слабовыраженные боли в разных отделах живота, тошноту и иногда рвоту. В данном случае проводится консервативное лечение: лёгкий массаж грыжевого выпячивания, а также клизмы с глицерином и вазелиновым маслом. Назначение слабительных средств строго противопоказано, так как из-за переполнения приводящей петли происходит переход копростаза в каловую форму ущемления — тогда рекомендовано оперативное лечение по экстренным показаниям.
Невправимость вентральной грыжи — осложнение, которое возникает вследствие образования соединительнотканных сращений (спаек) между внутренними стенками грыжевого мешка и органами, вышедшими в его просвет. Невправимая грыжа, в отличии от ущемленной, безболезненна и лишь периодически вызывает неприятные ощущения при движениях, кашле и напряжении мышц передней брюшной стенки. Невправимое выпячивание при натуживании может несколько увеличится в размерах, но при расслаблении полное вправление в брюшную полость не происходит. Чаще всего невправимая грыжа является многокамерной, т.е. в полости грыжевого мешка имеется несколько полостей (камер). Оперативное лечение данных грыж обычно проводится в плановом порядке, но если есть подозрение на ущемление, необходимо срочное вмешательство.
Воспаление грыжи — инфицирование грыжевого мешка вместе с его содержимым. В основном, это происходит из-за проникновения инфекции из содержимого грыжевого мешка, реже — из брюшной полости и покровов кожи. Воспаление грыжевого мешка протекает в острой стадии может носить серозный, серозно-фибринозный, гнойный или гнилостный характер. Срочное хирургическое лечение воспаления грыжи белой линии с удалением источника инфицирования проводится, если причиной стало грыжевое содержимое. В случае воспаления кожных покровов проводится консервативное лечение.
Туберкулёз грыжи белой линии — редко встречаемое в практике хирурга осложнение. Чаще всего оно имеет вторичных характер возникновения. Выражается в локальном поражении стенок грыжевого мешка и внутренних органов, которые находятся в грыжевом мешке. При дообследовании необходимо обратить внимание на состояние лимфатических узлов брыжейки и области соединения подвздошной и прямой кишки.
Если туберкулёзный процесс обнаружен во время оперативного лечения грыжи, то вмешательство производят в плановом режиме с дальнейшим проведением антибактериальной терапии.
Диагностика грыжи белой линии живота
Для диагностики грыж белой линии используют основные и дополнительные методы.[16][17]
К основным методам относятся:
- сбор анамнеза (история болезни);
- физикальный осмотр грыжи;
- пальпация (прощупывание) грыжевого выпячивания и грыжевых; ворот
- перкуссия (простукивание) грыжевого выпячивания;
- аускультация (выслушивание) грыжи.
Для более точной диагностики используют дополнительные методы:
- УЗИ грыжи — используется для уточнения содержимого грыжевого мешка, его объёма и размера грыжевых ворот.
- УЗИ-исследование передней брюшной стенки — основной, достоверный и доступный способ диагностики передней брюшной стенки. Он позволяет выявить дефект белой линии живота на ранних стадиях, определить содержимое грыжевого мешка, особенно при наличии большого слоя подкожно-жировой клетчатки.
- Обзорная рентгенография брюшной полости.
- Магнитно-резонансная томография или компьютерная томография с пробой Вальсальвы — выполняется не в каждом случае. Показания для выполнения:
- индекс массы тела пациента > 35;
- рецидивные и послеоперационные грыжи;
- боли в брюшной стенке при отсутствии клинического подтверждения грыжи.
- Рентгеноконтрастная герниография.
- Ирригоскопия.
Лечение грыжи белой линии живота
На сегодняшний день возможно только оперативное лечение грыж. Исключение составляют дети до пяти лет с небольшими грыжами. В этом случае применяются различные виды консервативного лечение, например, ношение бандажа и использование специальных клейких лент.[18] Для всех остальных пациентов и при неэффективности консервативных методов у детей используется оперативное лечение.
Существует два основных вида пластики — натяжная и ненатяжная герниопластика.[19][20][21][22]
Герниопластика с натяжением (натяжная герниопластика) — вид оперативного пособия, при котором хирург максимально стягивает края апоневроза с максимальным восстановлением анатомии передней брюшной стенки. Раньше данный способ пластики использовали повсеместно в любой клинике. Сейчас при появлении достаточно совершенных и доступных синтетических протезирующих материалов натяжная герниопластика используется крайне редко. Это связано с тем, что при этом виде пластики края дефекта испытывают сильное натяжение, происходит уменьшение объёма брюшной полости, приводящее к затруднению дыхания. В послеоперационном периоде большинство пациентов часто отмечают значительные боли в области послеоперационной раны, особенно при грыжевом дефекте больших размеров. А процент рецидивов при этом способе лечения составляет 10-20% прооперированных пациентов.
Данный метод в современной практике используют детские хирурги. Это возможно в связи с небольшим размером грыжи у детей.
Ненатяжная герниопластика — вид пластики, при котором используются дополнительные материалы, закрывающие грыжевые ворота без натяжения краёв апоневроза. Существует огромное количество различных методов данной операции. Они отличаются особенностями размещения эндопротеза и способами его фиксации.
Основные виды ненатяжной герниопластики:
- фиксация протеза над мышечно-апоневратическим каркасом (операция «onlay») — грыжевой дефект в области белой линии живота закрывается край в край, затем подкожно-жировая клетчатка отслаивается на 4-6 см в разные стороны, и на шов белой линии укладывается эндопротез и подшивается к ней;
- расположение протеза под мышечно-апоневротический каркасом (операция «sublay») — после того, как вскрыты влагалища прямых мышц живота, листки апоневроза сшиваются край в край, и к брюшине в образовавшееся ложе фиксируется протез;
- фиксация эндопротеза без прикрытия его тканью апоневроза (операция «inlay») — применима в случаях невозможности или опасности соединения грыжевых ворот в связи с риском развития компартмент-синдрома (высокого брюшного давления).
Эндовидеохирургические методы герниопластики
Новая и передовая методика в лечении грыж белой линии живота — пластика с эндопротезом Ventralex ST.[21] Выполнение оперативного вмешательства по этой технологии возможно, если грыжевой дефект ранее не был оперирован, и его размер не более 6 см2.
Операция выполняется через герниотомический разрез не более 2 см под эндотрахеальным наркозом. Дополнительно по левому фланку устанавливается 5 мм троакар для лапароскопа, с помощью которого производится контроль установки сетчатого протеза.
После выполнения герниотомического разреза, ревизии и погружения грыжевого содержимого удаляют сам грыжевой мешок и устанавливают саморасправляющийся протез Ventralex. Он состоит из фиксирующей и защитной поверхности.
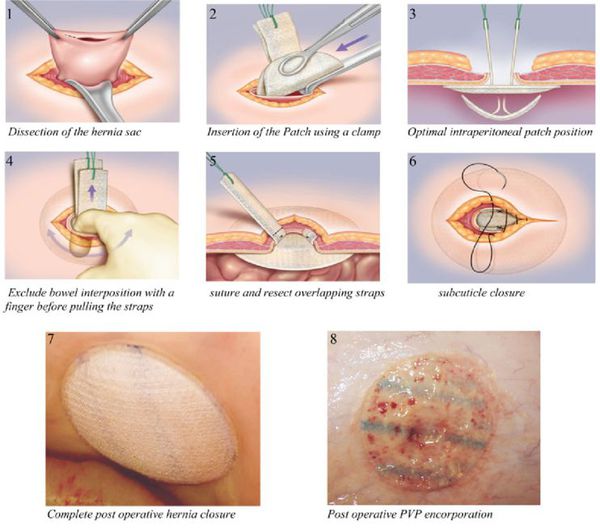
По окончании размещения эндопротеза выполняется повторная обзорная лапароскопия для контроля качества его установки. Затем протез фиксируется, и на кожу накладывается косметический шов.[22]
Преимущества данного способа лечения грыж белой линии:
- минимальное повреждение передней брюшной стенки;
- сокращение длительности операции до 15-20 минут;
- практически полное отсутствие болевого синдрома в послеоперационном периоде;
- короткие сроки реабилитации (пациента выписывают из стационара спустя 24-48 часов после операции);
- максимальный косметический эффект.
Частота осложнений и рецидивов после лапароскопической герниопластики колеблется от 0 до 15%.
Прогноз. Профилактика
Если операция проведена правильно и своевременно, то прогноз заболевания будет относительно благоприятным. После хирургического лечения пациенты быстро восстанавливаются и возвращаются к обычной жизни без существенных ограничений.[22]
В общей сложности рецидивы после оперативного вмешательства составляют 5-10% и зависят от выбранного способа лечения. Так, при выполнении герниопластики местными тканями процент рецидивов гораздо выше, чем при пластике с использованием сетчатого трансплантата. Это связано с неизбежным натяжением тканей при проведение первого вида операции. Ткани, подвергаясь сильному натяжению, атрофируются и становятся «слабым местом» передней брюшной стенки.[23]
Ещё одна причина развития рецидивов — нейродистрофический синдром, который развивается из-за повреждения нервных стволов при проведении предыдущей операции. В зоне, где произошла деинервация, развивается дистрофический процесс, и брюшная стенка теряет свою прочность. В основном, это связано с раневой инфекцией, которая способствует формированию неполного рубца. Поэтому важно соблюдать законы асептики и антисептики при ведении пациентов с грыжами.[21]
Необходимые условия для снижения риска развития рецидивов:
- обязательное ношение бандажа;
- ограничение физической нагрузки до 2-3 месяцев;
- нормализация индекса массы тела (исключение набора веса в раннем послеоперационном периоде);
- нормализация функции кишечника (исключение запоров) и т.д.
При отказе от операции прогноз заболевания значительно ухудшается: в большинстве случаев выпячивание становится больше и перестаёт вправляться, в связи с чем возрастает риск развития жизнеугрожающих осложнений.[24]
Методы профилактики заболевания:
- проведение мероприятий, укрепляющих каркас мышц и апоневроза передней брюшной стенки (выполнение умеренно интенсивных физических упражнений, но без подъёма тяжестей и травматизации стенки живота);
- сохранение внутрибрюшного давления в норме (лечение кашля, недопущение запоров, устранение вздутия живота, лечение нарушений мочеиспускания);
- отказ от курения, употребления алкоголя.
Профилактика грозных осложнений предполагает своевременное хирургическое лечение.
