Лапароскопия показания и противопоказания
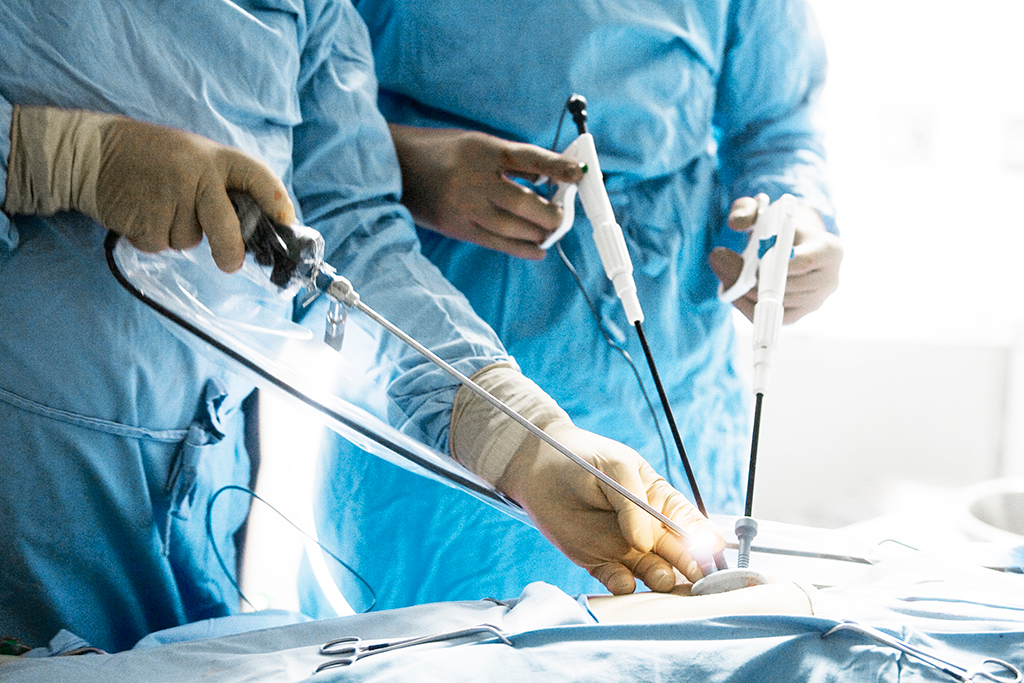
Лапароскопическая операция – малоинвазивная манипуляция, используемая в терапии гинекологических заболеваний и внутренних органов брюшной полости. Проводится для диагностики и лечения. Операция лапароскопии легче переносится, нежели хирургическое вмешательство, поэтому пользуется доверием среди врачей и пациентов. Подробнее читайте на экспертном сайте Центра лапароскопической хирургии https://laparoskopiya.ru/laparoskopiya
Суть лапароскопической операции
Лапароскопия — это прогрессивный метод в современной хирургии. Вмешательство от процедуры в организм минимальное. Во время полостной операции используются скальпели и делаются полостные разрезы. Лапароскопия ограничивается несколькими небольшими надрезами на брюшной стенке с применением лапароскопа и троакаров.
Через отверстие на животе вставляется трубка с прибором, оснащенным осветителем, передающим сигнал с вмонтированной видеокамеры. Изображение в точности транслируется на экран компьютера, где хирург наблюдает происходящие изменения в ходе манипуляции. Брюшная полость наполняется углекислым газом, чтобы во время лапароскопии было легче обследовать внутренние органы.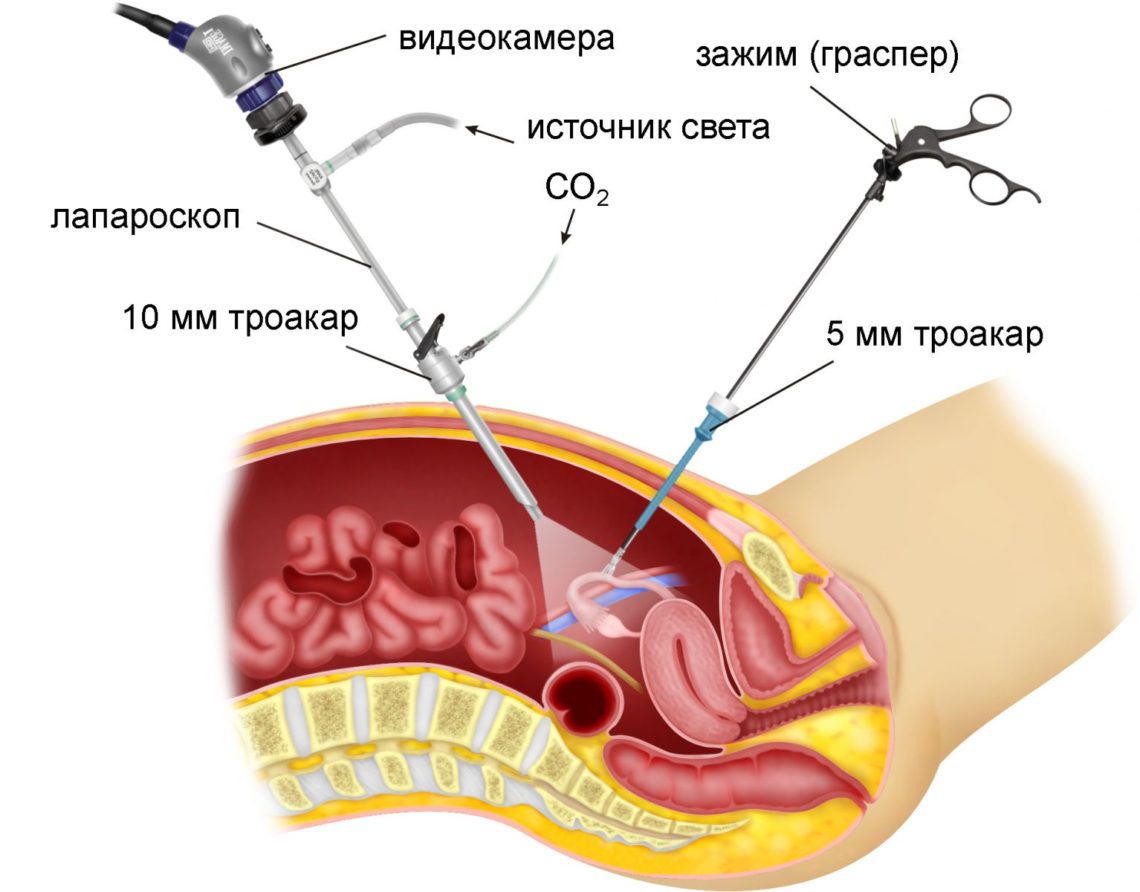
Современные модели аппаратов оснащены камерами с цифровыми матрицами, позволяющими передавать мельчайшие детали изображения, что исключает риск оперативной ошибки. Это значительно облегчает диагностику и лечение пациентов. Вспомогательные приспособления – манипуляторы, которые заменяют обычные хирургические инструменты.
Лапароскопию делают под общим наркозом, так как удаляют новообразования, кисты. Отверстия быстро зашивают с накладыванием нескольких швов. Если у больного состояние здоровья удовлетворительное, его выписывают после манипуляции в течение нескольких часов.
Для чего делают лапароскопию
Лапароскопия в гинекологии назначается с диагностической целью или для терапии органов малого таза. Реже метод используется для лечения и обследования других органов, располагающихся в эпигастральной области. Подходит для проведения диагностики и удаления новообразований в сфере онкологии.
В каких случаях может назначаться лапароскопическое исследование и терапия:
- Женское бесплодие неясной этиологии.
- Неэффективность гормональной терапии с целью зачатия плода.
- Подозрение на внематочную беременность.
- Если требуется провести операцию яичников.
- Осмотр с целью определения причины боли в нижней части брюшной полости.
- Эндометриоз шейки матки и спайки.
- Подозрение на миому или фибромиому матки.
- Перевязывание, пластика маточных труб.
- Когда необходимо сделать экстренное вмешательство – при разрыве маточных труб, прорывных внутренних кровотечениях.
- Тяжелое течение дисменореи.
- Перекручивание ножки кисты яичника.
- Гнойные инфекции органов малого таза.
- Разрыв яичника.
Лапароскопия хорошо подходит для забора биоматериала из органов малого таза, если требуется узнать клеточное содержание тканей. Операция успешно применяется для лечения поликистоза яичников, удаления злокачественной или доброкачественной опухоли. С помощью лапароскопии иссекают спайки, матку, яичники, лечат анатомические аномалии внутренних репродуктивных органов.
Лапароскопия используется для лечения других заболеваний:
- асцит (скопление жидкости в брюшной полости);
- перитонит (разрыв гнойного содержимого воспаленного аппендикса);
- развитие онкологии;
- острые воспалительные болезни желудочно-кишечного тракта, печени и желчевыводящих путей;
- ранение живота, разрывы, травмы тканей;
- хронический или острый аппендицит;
- пупочная грыжа;
- язвы, спаечный процесс, непроходимость кишечника.
Вмешательство проводится в экстренной ситуации, когда причина болезни не выявлена, а состояние критическое. В процессе манипуляции сразу обнаруживают источник патологии и проводят быстрое лечение с иссечением тканей, устранением кровотечений.
Противопоказания к лапароскопии
Лапароскопическое удаление имеет абсолютные и относительные ограничения к проведению. В первом случае лапароскопия запрещена полностью, а во втором можно пойти на компромисс.
Нельзя проводить лапароскопию:
- в коматозном состоянии;
- после перенесенной клинической смерти;
- при наличии сепсиса;
- при сильных нарушениях свертываемости крови;
- при тяжелых поражениях сердечно-сосудистой и дыхательной систем.
 Лапароскопия проводится с осторожностью при факторах:
Лапароскопия проводится с осторожностью при факторах:
- Старческий возраст. Здоровье у таких пациентов нестабильное, практически всегда присутствуют серьезные хронические болезни, включая нарушения со стороны сердца и сосудов. Во время процедуры проводится общий наркоз, и ослабленный организм может тяжело его перенести. Возможны серьезные последствия в виде инфаркта, аритмии или ИБС.
- Морбидное ожирение (начиная с 3-4-й стадии). Таким больным обычно назначают плановые манипуляции, до начала которых нужно сбросить вес. Избыточные жировые отложения затрудняют доступ к внутренним органам. Лапароскоп и прочие инструменты вводятся тяжело, а проколы кожи и жировой ткани вызывают кровотечения.
- Наличие спаек. Относится к тем пациентам, которые недавно перенесли стандартное хирургическое вмешательство.
- Любые болезни дыхательной или сердечно-сосудистой системы, даже несерьезные, могут обостриться после операции в любой момент.
Если требуется экстренное вмешательство, без которого возникает риск летального исхода, все имеющиеся противопоказания на момент операции не учитываются.
Как подготовиться к лапароскопической операции
Перед плановым проведением нужно сдать необходимый пакет обследований, включающий:
- общий и биохимический анализы крови;
- анализ мочи;
- флюорографию;
- ЭКГ;
- коагулограмму;
- проверку на ВИЧ, сифилис, вирусный гепатит.
Делают рентген и УЗИ пораженного органа. Все анализы сдают за 2 недели до даты операции.
За неделю до лапароскопии из рациона убирают продукты, провоцирующие избыточное газообразование. К ним относятся: бобовые, капуста, зерновые, газированная вода, молочные продукты. Иногда назначают пищеварительные ферменты по усмотрению врача. За несколько дней отменяют антикоагулянты и дезагреганты (варфарин, курантил, аспирин). Обо всех принимаемых препаратах должны знать анестезиолог и хирург.
За 12 часов до операции прекращают употребление пищи и жидкости. При сильной жажде позволяется прополоскать рот водой. Вечером и утром проводят очищающую клизму. Если пациент не в состоянии ее сделать, он принимает специальные медикаменты. Перед манипуляцией удаляют волосы с живота, а душ принимают с обеззараживающим мылом. Нельзя идти на операцию в линзах и украшениях.
Как проводится лапароскопия
Операцию проводят специалисты гинекологического, урологического и хирургического профилей. Сама работа проходит в несколько этапов:
- В предоперационный период анестезиолог планирует проведение наркоза в соответствии с особенностями конкретного пациента. Важно провести премедикацию, которая эффективно успокаивает нервную систему больного. Избыточная тревожность перед манипуляцией создает дополнительную нагрузку на сердце, повышает давление, что недопустимо.
- Далее уснувший под наркозом пациент подключается к аппарату, контролирующему работу сердечной мышцы. Помимо наркоза используют медикаменты, обладающие миотропным действием. Эти средства необходимы для мышечного расслабления.
- Интубационную трубку подключают к аппарату ИВЛ.

- Для детального рассмотрения внутренних органов в брюшную полость закачивают инертный газ в большом количестве. Для этого делают небольшой прокол недалеко от пупка, затем инсуффлятором вводят углекислый газ.
- После увеличения живота до требуемых размеров и стабилизации внутрибрюшного давления иглу достают, а на ее место устанавливают троакар. Тубус из прибора необходим для установки лапараскопа.
- Далее вводят троакары, чтобы можно было использовать другие хирургические приспособления.
- Если требуется удалить и измельчить внутренний орган (матку или трубы), применяют морцеллятор.
- Титановые клипсы необходимы для прижимания крупных сосудов, включая аорту. Порезы зашивают хирургическими иглами с использованием рассасывающегося материала.
- По окончанию лапароскопии удаляют инструменты, проводят антисептическую обработку, убирают тубусы, а кожные проколы зашивают.
Для предупреждения перитонита устанавливают дренаж, чтобы остатки гноя или крови вышли наружу.
Как проводится лапароскопия у женщин
Женщинам назначают операцию по дате менструального цикла. Этим правилом нельзя пренебрегать, иначе могут возникнуть осложнения. Эффективность лечения напрямую зависит от фазы цикла. Нельзя проводить операцию во время менструации, иначе можно занести инфекцию в матку и спровоцировать сильное кровотечение.
По мнению большинства гинекологов, лапароскопию лучше проводить сразу после овуляции. Примерная ее дата – середина менструального цикла. При стандартном 28-дневном цикле овуляция приходится на 14-й день. Это условное обозначение, возможны индивидуальные отличия. Если у женщины выявилось бесплодие неясной этиологии, то проведенная лапароскопия в период после овуляции поможет установить причины.
Плюсы и минусы лапароскопии
При использовании такого метода лечения восстановление организма проходит в короткие сроки. Период госпитализации обычно не превышает 3 дня с момента проведенной манипуляции. Количество разрезов минимальное, поэтому они быстро заживают, не вызывая сильную боль или недомогание.
После лапароскопии редко развиваются кровотечения и прочие осложнения, вызванные механическими повреждениями. Не появляются рубцы или шрамы, поэтому реабилитация после выполнения лапароскопии проходит намного быстрее, чем после полостной операции.
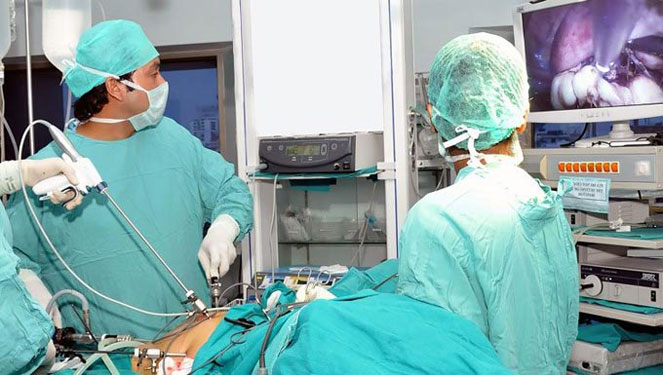 Среди минусов отмечают:
Среди минусов отмечают:
- ограниченное рабочее пространство для работы хирурга, поэтому могут возникать трудности в ходе выполнения операции;
- использование острых предметов в ходе исследования или лечения, которые требуют опыта и сноровки, в противном случае неаккуратное обращение чревато повреждением жизненно важных органов;
- введение инструментов происходит без помощи рук, поэтому тяжело оценить приложенные усилия к органу;
- в редких случаях происходит искажение изображения на экране монитора, поэтому восприятие картинки может отличаться.
Но не стоит переживать о возможных недостатках лапароскопической манипуляции. Инструменты совершенствуются, а опытные специалисты часто работают с малоинвазивными операционными техниками, поэтому обладают развитыми навыками в области хирургии.
Многие пациенты нервничают, когда назначается операционная диагностика. Но опасения напрасны – этим способом наиболее точно устанавливают диагноз, если остальных данных недостаточно. Существенный плюс – при обнаружении патологии во время исследования хирург может сразу провести удаление новообразования или пораженного органа.
Возможные осложнения после операции
Несмотря на низкую вероятность серьезных осложнений, не стоит забывать, что это разновидность хирургического вмешательства, а значит, определенные риски для здоровья могут быть.
В ходе проведения лапароскопии возможны следующие последствия:
- Когда вводят инертный газ в брюшную полость, возможно раздувание подкожно-жирового слоя. Это состояние является следствием возникшей подкожной эмфиземы. Оно не требует отдельного лечения и обычно проходит спустя несколько суток.
- В результате ошибочных действий хирурга может быть случайно поврежден орган или сосуд. Это чревато сильным кровотечением, поэтому проводятся срочные меры для устранения проблемы.
- Возможно кровоизлияние из троакарного отверстия, если у больного есть склонность к кровотечениям.
- Неаккуратное извлечение инфицированного органа часто дает нагноение раны, что усугубляется на фоне снижения защитных сил организма. При обнаружении подобных признаков срочно требуется лечение антибиотиками.
- Общий наркоз негативно сказывается на работе сердца, угнетает активность дыхательной системы, поэтому в ходе подготовки к лапароскопии требуется тщательное обследование всего организма.
По статистическим данным, процент осложнений после лапароскопии не превышает 5% в сравнении с полостной операцией.
Как проходит послеоперационный период
Как только манипуляция завершается, пациент просыпается в операционной. Врачам необходимо оценить общее состояние больного, проверить рефлекторную активность. Затем его переводят в общую палату. Встать на ноги разрешают один раз и не ранее чем через 5-6 часов с момента пробуждения. В первые сутки употребление пищи запрещено, можно пить только негазированную воду.
В течение недели шовный материал обрабатывают антисептическим средством. Нити снимают через 7-10 дней. Если пациента мучают боли в области желудка или спины, врач назначает симптоматическое лечение – кратковременный приём НПВС. При нормализации общего состояния больной выписывается домой. Обычно нахождение в стационаре длится не более 5 дней, если не проявились какие-либо ухудшения.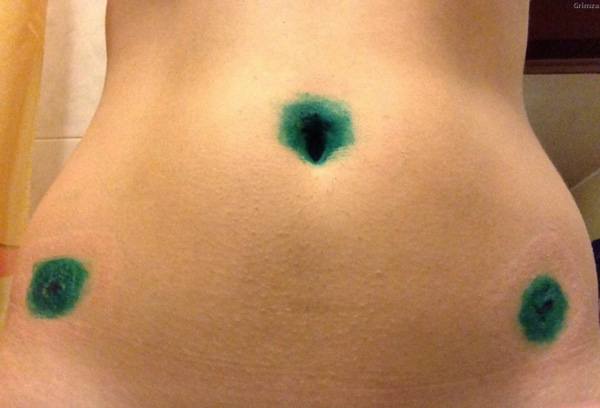
На протяжении месяца после выписки назначают специальную диету, исключающую употребление очень жирного мяса, жареных блюд, молочных продуктов и яиц. В это же время запрещено интенсивно тренироваться в спортзале и изнурять себя физическим трудом.
Лапароскопию делают с диагностической и терапевтической целями. Малоинвазивный метод для многих является более приемлемым, так как реже вызывает осложнения в сравнении с полостной операцией. Новейшие технические разработки минимизируют риски для жизни пациента, поэтому процедуру делают все чаще. Чтобы детальнее ознакомиться с методом лечения, рекомендуется изучить другие тематические статьи на сайте.
Оставьте заявку на прием
и мы перезвоним вам, чтобы уточнить время
Нажимая на кнопку, вы даете согласие на обработку персональных данных и соглашаетесь c политикой конфиденциальности
Оставьте заявку на прием
и мы перезвоним вам, чтобы уточнить время
Нажимая на кнопку, вы даете согласие на обработку персональных данных и соглашаетесь c политикой конфиденциальности
Лапароскопия – это эндоскопическая методика хирургического лечения болезней внутренних органов, расположенных в брюшной и тазовой полости.
Лапароскопическая операция обеспечивает стопроцентную эффективность борьбы с патологиями, малую травматичность и практически не оставляет следов на теле. Для проведения лапароскопии достаточно небольших проколов и специальных инструментов-манипуляторов.
Что такое лапароскопическая хирургия
Еще 30 лет назад термин «малоинвазивность» по отношению к практической хирургии вызывал удивление и считался фантастикой. Оперативное вмешательство ассоциировалось с большими разрезами и длительным реабилитационным периодом. Сегодня лапароскопия получила широкое распространение, и является приоритетным выбором хирургов и их пациентов. Подробнее об этом здесь – https://puzyr.info/osobennosti-provedeniya-laparoskopii/
Суть лапароскопии – проведение внутрибрюшных хирургических манипуляций при помощи эндоскопического оборудования, оснащенного микроскопической видеокамерой с подсветкой. Прибор видеонаблюдения позволяет хирургу выполнять сложные операции, благодаря детальной визуализации операционного поля на экране монитора. Для доступа к пораженному участку делают маленькие проколы, чтобы ввести инструментарий и лапароскоп в полость живота.
Показания и области применения
Лапароскопическая хирургия и оборудование непрерывно модернизируется, а список показаний постоянно пополняется новыми пунктами. Используется лапароскопия в гинекологии, урологии, для иссечения грыж, лечения органов желудочно-кишечного тракта, онкологических заболеваний. В каждой области методика имеет свои нюансы и особенности проведения. В большинстве случаев лапароскопическая операция длится 1,5-2,5 часа.
Лапароскопия в гастроэнтерологии
Для абдоминальных хирургов лапароскопический способ – «золотой стандарт» лечения. Микроразрезы обеспечивают малую травматичность и кратковременность восстановительного периода, на животе остаются маленькие «следы» в виде точек. Метод применяется для лечения и диагностики, в большинстве случаев под общей анестезией.
Показания к проведению лапароскопической операции на органах пищеварения:
- хронический калькулезный холецистит;
- полипы желчного пузыря;
- желчнокаменная болезнь;
- камни в холедохе;
- «отключенный» желчный пузырь;
- свищи, абсцессы билиарной системы (желчного пузыря, печени);
- язва желудка и 12-перстной кишки;
- удаление воспаленного аппендикса;
- неспецифический язвенный колит;
- болезнь Крона;
- кишечная непроходимость и другие патологии.
Самой распространенной является холецистэктомия. Это удаление пораженного желчного пузыря. Она может быть плановой, когда лечение болезни консервативными способами не представляется возможным, и экстренной по неотложным показаниям.
Удаление грыж лапароскопически
Само грыжевое выпячивание уже является показанием к операции. Пластика образования лапароскопическим способ (герниопластика) практикуется для лечения грыж:
- пупка, белой линии живота;
- послеоперационных (вентральных);
- паховых, пахово-мошоночных;
- параколостомических.
Лапароскопия применяется в ходе запланированного лечения, а срочные операции чаще выполняются при помощи лапаротомии – через большой разрез. Если грыжа сочетается с патологией желчного пузыря, лапароскопическое вмешательство выполняется в рамках одной операции.
Лапароскопия в гинекологии
Широкий спектр показаний методика получила в сфере гинекологических заболеваний:
- бесплодие неясной этиологии;
- внематочная беременность;
- киста яичника;
- эндометриоз, разрыв маточных труб;
- миома матки;
- наличие спаечного процесса;
- удаление матки и яичников.
Лапароскопические операции для восстановления женского репродуктивного здоровья делают в определенные дни менструального цикла. Оптимальное время для лапароскопии – период после овуляции. Именно в эти дни выявляются причины и клинические проявления заболеваний женских половых органов. А вот послеоперационные осложнения – внутренние кровотечения, инфицирование, могут развиться после лапароскопии, выполненной женщинам во время месячных.
Лапароскопию активно применяют для хирургической терапии опухолей злокачественного генеза, локализованных в тканях органов малого таза или брюшной полости. В дополнение это отличный диагностический метод, обладающий хорошей информативностью.
Современные разработки и опыт врачей позволяет применять лапароскопическую хирургию, когда разрастание раковых клеток обнаружено внутри органа. В этом случае применяется совокупность методов:
- ангиографию (для оценки состояния сосудов);
- компьютерную томографию, результаты которой в виде объемного изображения выводятся на монитор.
По итогам дополнительного обследования врач при помощи инструментов проводит резекцию опухолевидного образования с частью органа или применяет радикальные меры полного удаления.
Когда лапароскопию делать нельзя
Лапароскопическая операция, как и любая другая медицинская манипуляция, имеет противопоказания:
- шоковое состояние, кома;
- острая кровопотеря;
- нарушение сердечно-сосудистой деятельности в стадии декомпенсации;
- кахексия (критично низкая масса тела);
- наличие гнойных полостей на брюшной стенке;
- стойкое повышение артериального давления;
- нарушение свертываемости крови;
- онкология матки и яичников;
- патологии нервной системы;
- выраженный метеоризм;
- тяжелое течение бронхиальной астмы;
- диафрагмальная грыжа;
- затруднение дыхания.
При любом из перечисленных состояний лапароскопическую операцию проводить опасно. Но существует ряд временных факторов, при которых лапароскопию откладывают:
- инфекционные заболевания;
- обострение хронических патологий;
- высокая степень ожирения;
- беременность, начиная с 14 недели;
- большое количество спаек;
- после операций в брюшной или тазовой полости.
Перед оперативным вмешательством обязательно выявляют аллергические реакции, которые могут стать причиной анафилактического шока в момент выполнения лапароскопии.
Перед плановой лапароскопической операцией больному предстоит пройти предварительный осмотр у врача и сдать анализ для лабораторного исследования:
- крови для определения группы и резус-фактора, биохимию, коагулограмму;
- анализ на ВИЧ, RW;
- общий анализ крови;
- мазок на флору (в гинекологии).
Для оценки работы сердца предоставляются результаты электрокардиограммы. Из инструментальных обследований потребуется сделать УЗИ брюшной полости или органов малого таза. Консультация анестезиолога необходима для выбора оптимального типа наркоза и препаратов в каждом конкретном случае.
Подготовка включает переход на диетическое питание с исключением продуктов, вызывающих брожение и газообразование в кишечнике:
- горох, фасоль, чечевица, соя;
- молочные продукты;
- сырые фрукты и овощи;
- газированные напитки.
Диету начинают соблюдать за 3-4 дня до операции, при необходимости врач назначает ферментные препараты, адсорбенты. Помимо нормализации пищеварения, за неделю больные перестают принимать лекарства, разжижающие кровь.
За 12 часов до лапароскопии нельзя пить и есть. В случае сильной жажды, можно промокнуть губы салфеткой, смоченной в теплой воде. Накануне проводятся мероприятия по очищению кишечника – клизму (традиционным способом или с использованием медикаментов). Перед лапароскопической операцией следует обязательно принять душ, удалить волосы с живота.
Несмотря на малоинвазивность, для проведения лапароскопии требуется общий наркоз. Но для эндоскопического вмешательства возможно применение и местной анестезии. Иногда используется эпидуральная анестезия, после которой больной остается в сознании. Эффект полного отключения чувствительности и миорелаксации мышц нижней половины тела достигается путем введения лекарства через катетер в эпидуральное пространство позвоночника.
На выбор способа обезболивания влияет длительность и расположение оперируемых органов. Чаще всего лапароскопическое вмешательство проводится с применением ингаляционного наркоза, когда жидкие летучие вещества подаются в легкие через трубку. Не исключено использование комбинированного обезболивания – введение препаратов внутривенно параллельно с поступлением средств эндотрахеально.
Независимо от цели выполнения лапароскопии, манипуляция проводится по одной схеме:
- Сначала для усиления действия наркоза проводится предварительная медикаментозная подготовка – комплексное введение препаратов с седативным, антигистаминным и анальгетическим действием.
- Спустя некоторое время (в среднем 1 час) анестезиолог ставит наркоз. Специалист остается в операционной и следит за состоянием больного во время операции.
- Врач обрабатывает операционное поле антисептическим раствором, делает 3 отверстия по 1-1,5 см: 1 – под пупком, 2 – с правого и левого бока.
- Для обеспечения оптимального обзора оперируемых органов и увеличения между ними пространства, в брюшную полость нагнетают углекислый газ. Перед лапароскопией его обязательно увлажняют и нагревают. Данная мера предупреждает переохлаждение органов и внутренние травмы.
- Через разрезы в область живота вводят лапароскоп и инструменты – зажимы, скальпели, устройство для наложения швов, помещенные в полые защитные трубки.
- Лапароскоп снабжен осветительными элементами (галогеновыми или светодиодными), которые дают «холодный свет». Они обеспечивают оптимальную визуализацию, а изображение по оптоволокну передается на экран.
- Современные цифровые матрицы и оптика увеличивают «картинку» в десятки раз, в результате чего хирурги имеют возможность рассмотреть малейшие детали пораженных органов.
- При помощи инструментов врач выполняет необходимые процедуры внутри брюшной или тазовой полости – удаляет орган, грыжевой мешок, опухоль.
- После лечебной манипуляции, место операции еще раз осматривается, после чего манипуляторы извлекаются, а на разрезы накладывают швы и повязку.
После лапароскопической операции больного переводят в реабилитационную палату для дальнейшего мониторинга.
Плюсы и минусы лапароскопии
Лапароскопическая процедура по сравнению с полостной операцией имеет массу преимуществ. Риск ошибки практически исключен – все действия врача плановые и очень хорошо контролируемые. Отличный обзор обеспечивается современными видеокамерами, подсветкой эндоскопического оборудования оперируемой области и четким изображением происходящего внутри живота.
Положительные стороны лапароскопии:
- кровопотеря во время операции часто не превышает 40 мл;
- маленькие разрезы обеспечивают минимальную травматизацию передней брюшной стенки;
- реабилитация в рекордно короткие сроки, поэтому человек возвращается к привычной жизни через неделю после операции;
- быстрое восстановление работы кишечника;
- боль после оперативного вмешательства не наблюдается, а если появляется, то спокойно купируется слабыми ненаркотическими анальгетиками;
- небольшая вероятность инфицирования и расхождения швов;
- за счет отсутствия прямого контакта рук хирурга и перевязочного материала с внутриполостными тканями минимизируется риск спаечного процесса;
- при выполнении манипуляции для постановки диагноза – 100 % точность.
Несмотря на существенные преимущества лапароскопии для пациентов, с точки зрения хирургов механизм проведения намного сложнее по сравнению с традиционной операцией через большой разрез. Положительный исход гарантирует мастерство и опыт специалиста – ловкость рук, умение зрительно воспринимать расстояние до объекта, рассчитывать силу нажима инструментами, обладание не интуитивными двигательными навыками.
Во время выполнения лапароскопии существует риск развития следующих осложнений:
- Травма внутренних органов и кровеносных сосудов при введении троакара. Вероятность повреждения повышена у больных с небольшой массой тела, с ранее проведенными операциями в абдоминальной области.
- Ожоги тканей электродами, подающими ток в ткани организма. Опасность заключается в их малозаметности для хирургов и позднем обнаружении проблемы.
- Переохлаждение вследствие длительного воздействия очень холодного углекислого газа, а также его непереносимость больными с заболеваниями легких.
- Распространение газа в ткани и сосуды, что приводит к эмфиземе подкожной клетчатки или эмболии при повреждении сосудов.
Эти последствия влекут более опасные состояния – внутреннее кровотечение, бактериальный перитонит, перфорация внутренних органов, которые часто становятся показаниями для лапаротомии.
Рекомендации после операции
В первые часы после лапароскопии больному рекомендуется соблюдать постельный режим. Его длительность зависит от вида и сложности хирургической операции, в течение нескольких месяцев физические нагрузки ограничиваются. После выписки нужно в точности соблюдать правила, рекомендованные врачом. Ускорит восстановление соблюдение щадящей диеты с исключением из рациона тяжелой пищи, алкоголя. Не менее важно тщательное соблюдение личной гигиены, своевременная смена повязки (при необходимости), ношение послеоперационного бандажа.
Лапароскопия – это современный лечебно-диагностический метод, применяемый для выявления и устранения патологических процессов в тазовой и брюшной полости. Благодаря минитравматичности, лапароскопическая манипуляция в меньшей степени нарушает обменные и иммунные процессы, а не заметные послеоперационные рубцы для многих решают проблему эстетики. В совокупности малоинвазивная лапароскопия является идеальным способом лечения при отточенном мастерстве врача.
