Операции на голове противопоказания
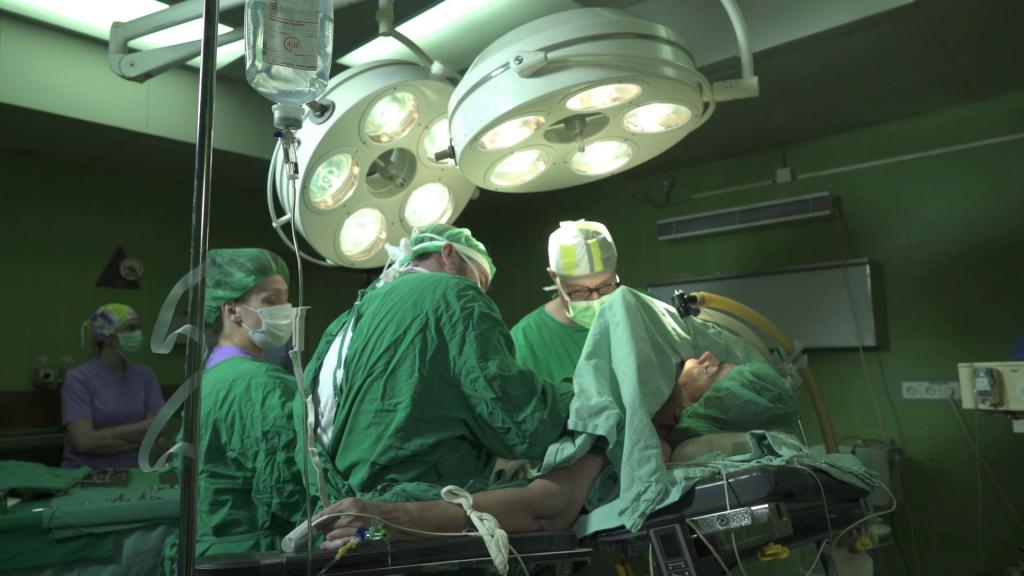
Операции на голове считаются вмешательствами повышенной сложности и травматичности. Они осуществляются только тогда, когда имеется прямая угроза для жизни больного, при отсутствии эффекта от консервативного лечения или при потере трудоспособности. После операции на голове необходим полноценный восстановительный период.
Когда проводятся операции?
Они становятся необходимы:
- при гематомах, опухолях или абсцессах для удаления пораженных участков тканей;
- для восстановления структуры черепа при врожденных дефектах или травмах;
- для восстановления нормального кровотока при повреждениях сосудов (тромбозы, обструкции);
- для восстановления нервных волокон.
Подобные нарушения нередко возникают как раз при травмах головы.
Другой причиной становятся опухоли ГМ:
- злокачественные и доброкачественные (при риске малигнизации или нарушении функций);
- гнойные процессы, связанные с инфекционным проникновением;
- эпилептический статус.
Возможные противопоказания
Операции на голове очень опасны и часто осложняются. Противопоказания не учитываются только в экстренных случаях проведения, когда из 2 зол выбирают меньшее. Запретом может стать:
- пожилой возраст;
- почечная недостаточность;
- патологии сердца и сосудов;
- диабет;
- легочная недостаточность в стадии декомпенсации;
- пониженная свертываемость крови;
- гнойные воспаления и онкология в других органах;
- кома и шок.
Виды операций
Операции на голове состоят из нескольких этапов:
- подготовка;
- создание условий для проникновения в зону поражения;
- проведение хирургических манипуляций;
- период реабилитации.
Существует несколько специфических методов таких хирургических вмешательств.
По своей направленности операции на голове делятся на: радикальные и паллиативные, а также симптоматические для устранения определенных проявлений. Они сродни паллиативным, когда полное излечение невозможно и причина устраняется частично, например, создание новых путей оттока цереброспинальной жидкости из желудочков мозга при неоперабельных опухолях.
Радикальные операции с полным излечением проводят при гематомах, абсцессах, уродствах и повреждениях самого черепа.
По характеру подготовки вмешательства делят на:
- экстренные, или ургентные, для сохранения жизни;
- срочные;
- плановые.
Полноценное исследование возможно только при последнем типе.
Экстренные вмешательства, обычно, проводятся при травматических гематомах, при острой обтурации ликворных путей, при развитии сдавливания стволовых отделов мозга в большом затылочном отверстии. Также операции на мозге бывают открытого типа (трепанация черепа) и стереотаксические (от греч. stereos – пространственный и греч. taxis – расположение), когда доступ к мозгу идет через небольшое фрезевое отверстие. Тогда в точно заданные глубокие отделы мозга вводят различные инструменты: электроды, канюли, приспособления для биопсии.
Все они вводятся при помощи специальных стереотаксических аппаратов, прикрепленных к голове больного. В них имеются устройства, которые служат ориентиром в пространстве и определяют глубину погружения.
Для точной координации применяют при этом стереотаксические атласы и данные КТ или МРТ. При этом соблюдается точность до 1 мм. Такой вид вмешательств особенно активно используют в функциональной нейрохирургии при лечении гиперкинезов, эпилепсии и пр.
В последнее время возможно и отсутствие аппаратов, когда хирург имеет возможность воспроизвести любые срезы мозга посредством КТ, МРТ, а инструменты локацируют с помощью инфракрасного излучения.
Эндоскопические операции – еще одна разновидность операций на ГМ.
Эндоскопия – это, например, операция кисты в голове через проколы. При ослабленном зрении этот вид не применяют.
Трепанация – самый частый и эффективный метод, но он травматичен. Чаще его проводят при манипуляциях на желудочках мозга.
Радиохирургические вмешательства – еще один метод. Здесь также используют пространственное ориентирование, но для строго сфокусированного лучевого воздействия применяют гамма-нож. Эта установка была разработана известным специалистом нейрохирургии из Швеции А. Лекселлом.
Гамма-нож, или Кибер-нож, – это огромный шлем, в который вмонтирован 201 точечный высокочастотный источник гамма-лучей радиоактивного Кобальта-60, которые сфокусированы в изоцентр в виде монолуча.
При этом соседние ткани не облучаются. Эти лучи напрямую разрушают ДНК опухолевых клеток. Проведение облучения прекращает рост опухоли и ее кровоснабжение. Процедура требуется одна и длится она от одного до нескольких часов. Метод очень точен и риск осложнений минимален. Применяется только при заболеваниях ГМ.
Эндовазальные вмешательства – применяют при сосудистых патологиях. Суть метода в том, что под контролем рентгена в крупный сосуд вводят катетеры. По ним к пораженному сосуду доставляются специальные окклюзирующие устройства. Воздействие точное. Для катетеризации используют бедренную или сонную артерию. Анестезия местная, потому что переносимость таких вмешательств легче, чем открытый тип операций с наркозом.
Отзывы о различных методах противоречивы. Все зависит от запущенности болезни и профессионализма медицинского персонала.
Обеспечение доступа к мозгу
Есть 2 технологии: фрезевые отверстия и трепанация черепа. В первом случае с помощью фрезы сверлят несколько отверстий диаметром 18-26 мм. Чаще других применяют корончатую фрезу, она выкраивает круглый лоскут в черепе. После завершения манипуляций лоскут ставят на место. Когда после операции на голове лоскут возвращают, его фиксируют особыми костными швами.

Трепанация — это вскрытие черепной коробки. Тогда появляется возможность работы скальпелем. Трепанацию также проводят 2 способами: резекционным и костно-пластическим.
Резекционный метод – удаление костного участка после сформированного фрезой отверстия костными кусачками. Так делают при повреждении кости или в экстренных случаях. Иногда доступ к мозгу получают через придаточные пазухи (трансназальный) и ротовую полость (транссфеноидальный доступ).
Применяют при срединных или глубинных опухолях в районе турецкого седла.
Что после операции?
Под лоскуты подводят трубки из резины, концы которых находятся под повязкой. По ним вытекает кровяная масса, пропитывающая бинт. Если даже повязка намокла, ее не снимают, а поверх наматывают дополнительный слой.
Если в кровяной массе появляется СМЖ, это говорит о нарушении герметичности ушивания мозговой оболочки и является осложнением, который носит название вторичной ликвореи. За этим должен строго следить персонал. При значительном набухании бинтов принимают срочные меры.
Через сутки выпускные трубки снимают. На их место для предотвращения инфицирования накладывают и завязывают провизорные, или дополнительные швы.
Осложнения
Трепанация очень редко проходит без осложнений.
Степень тяжести при этом зависит от причины операции, возраста больного и общего состояния. Среди осложнений:
- кровотечения;
- инфицирование;
- отечность;
- нарушения мозговой ткани, которые могут вызывать нарушения памяти, речи и зрения;
- судорожность;
- паралич;
- расстройства ЖКТ.
Боли после операции на голову появляются очень часто и сразу из-за повышения ВЧД, даже при правильно проведенном вмешательстве.

Инфекционные осложнения
Чаще они касаются не самого мозга, а легких, кишечника и мочевого пузыря. Связано это с вынужденными ограничениями подвижности человека после операции.
Лечение инфекций подразумевает проведение антибактериальной терапии.
Тромбы и сгустки крови
Операция или сама патология мозга, может вызывать появление сгустков крови.
Чаще тромбы возникают в венах ног. При их миграции возможно развитие тромбоэмболии легочной артерии (ТЭЛА), что часто приводит к летальному исходу. Для разжижения крови назначают антиагреганты.
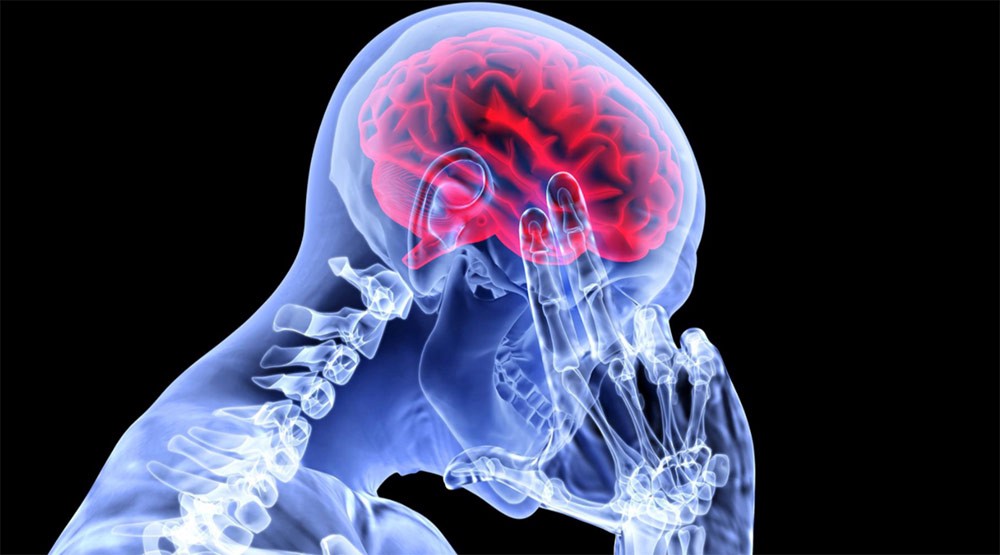
Неврологические нарушения – чаще они временные и обуславливаются отеком соседних мозговых тканей. Прежде всего, выражаются в том, что после операции болит голова. Для снятия отечности тканей назначают стероиды — «Декадрон» и «Преднизон». Также могут возникать судороги, для снятия которых еще перед операцией назначают противосудорожные препараты.
Кровотечения
Они возникают в зоне трепанации из-за повреждения сосудов. Активное просачивание крови, в первые сутки после операции, устраняется при помощи выводных трубок. Если же кровотечение продолжается, делают операцию повторно.
Самые частые последствия трепанации
Негативные последствия могут выражаться в ухудшении слуха или зрения, деформации иссеченного участка черепа. Как правило, при этом после операции болит голова, и данный синдром плохо снимается анальгетиками. Для лечения всех последствий проводится длительное консервативное лечение.
Опухоль мозга
Новообразования возникают, когда запускается процесс бесконтрольного деления незрелых опухолей (первичные) или опухолей из других органов (вторичные).
Частота возникновения опухолей ГМ реже, чем в других органах. Они бывают одиночные и множественные, злокачественные и доброкачественные.
Нераковые опухоли отличаются замедленным ростом, не дают метастазирования и не прорастают в близлежащие ткани. Операция может потребоваться только при сдавливании соседних тканей новообразованием.
Злокачественные ведут себя агрессивно: растут быстро, поражают окружающие ткани и метастазируют. В клинике опухолей выделяют общемозговые и очаговые симптомы.
Общемозговая симптоматика
Чаще она становится следствием повышения ВЧД. Из проявлений можно выделить:
- головокружение;
- интенсивные головные боли, не реагирующие на анальгетики;
- рвота и тошнота без облегчения.
Очаговая симптоматика многообразна. Сюда входят:
- двигательные нарушения в виде параличей и парезов;
- при поражениях мозжечка – нарушенная координация и походка;
- изменения пространственных положений тела;
- нарушения чувствительности – болевой и тактильной;
- нарушение устной и письменной речи, если опухоль локализована в зоне речи, постепенно нарастают изменения в виде нечленораздельности воспроизведения звуков и почерка в виде каракулей;
- нарушения слуха и зрения: больной не может распознать текст и предметы — снижается острота зрения;
- судорожный синдром, возникает из-за раздражения коры растущей опухолью, чаще наблюдается у молодых;
- вегетативные нарушения: неустойчивость пульса и давления, слабость, усталость;
- психоэмоциональная нестабильность, потеря памяти и внимания;
- гормональная дисфункция – при процессах в гипофизе и гипоталамусе.
Диагностика
Применяют рентгенографию черепа, КТ, МРТ с контрастом. При обнаружении каких-либо новообразований проводят гистологическое исследование. Это необходимо для распознавания типа опухоли, от которого зависит дальнейший алгоритм лечения. Также обязательным является проведение ЭЭГ, осмотр глазного дна.
Лечение
Терапия включает в себя 3 подхода:
- операция;
- химиотерапия;
- лучевая терапия и радиохирургия.
По статистике, эти 3 ступени на ранней стадии заболевания дают шансы на 5-летнюю выживаемость у 60-80% больных. При поздно начатом лечении и неоперабельности опухоли выживаемость составляет уже только 30-40% больных.
Проведение операции
Операция на голову при опухоли мозга проводится при ограниченности образования от соседних тканей. Удаление может быть полным или частичным. Длительность и исход зависят от:
- исходного состояния;
- возраста больного;
- опыта врача;
- сопутствующих патологий.
При проведении операции стол приподнят на 20-30 градусов. Важным является адекватное обезболивание, поскольку головная боль после операции присутствует всегда. Чаще других применяют «Морфин» — удобный и безопасный анальгетик, принимаемый даже перорально.
После хирургического вмешательства кружится голова, возникает тошнота и рвота. Эти состояния обязательно должны быть купированы.
Разные опухоли вызывают и разные осложнения:
- Удаление менингиом – такие опухоли длительно сдавливают лобные доли и вызывают отек. Поэтому после операции седацию и вентиляцию продолжают обязательно.
- Резекция височных долей ведет к просоночным состояниям на протяжении нескольких дней.
- Глиомы вызывают отеки, которые могут завершиться отеком всего мозга с летальностью.
- При опухолях задней черепной ямки развивается бульбарная симптоматика, защитные рефлексы верхних дыхательных путей (кашель, например) не работают, что делает пациента совершенно беззащитным перед инфекциями.
Противопоказания к операциям при злокачественных опухолях
К основным противопоказаниям можно отнести следующие факторы:
- выраженная декомпенсация со стороны органов и систем;
- множество метастазов;
- кахексия.
Период после операции
Кроме медикаментов, обязательными являются: физиотерапия и тестирование функций (нейронных связей) ГМ. Пациент обязательно консультируется с невропатологом и психологом. Через 2-3 недели больной направляется на вторичную реабилитацию в амбулаторных условиях.
Процесс послеоперационной реабилитации усложнен тем, что существует множество последовательных этапов, которые одинаково важны и индивидуальны.
Главное при этом – полнейшее исключение шума и стрессов. Наблюдение за процессами заживления и дезинфекции раны.

Никакой перегрузки в первые 10 дней, вплоть до снятия швов.
Из лекарств важным является подбор анальгетиков, потому что боль вызывает дополнительное напряжение и пациент вновь попадает в зону риска. Также обязательно назначают противорвотные препараты.
Полный комплекс восстановления подразумевает:
- физиотерапию;
- восстановление утраченных или поврежденных навыков;
- адаптацию к последствиям операции;
- обучение новым навыкам, трудотерапия;
- ЛФК и массажи;
- прогулки на территории больницы;
- психотерапию.
В восстановительном периоде участвует мультидисциплинарная бригада, в составе которой имеется хирург, химиотерапевт, радиолог, психолог, врач и инструктор ЛФК, физиотерапевт, средний и младший персонал. Только в этом случае реабилитация будет качественной и всесторонней.
Среди методов физиолечения можно назвать миостимуляцию, магнито- и фототерапию. В комплексы ЛФК входят упражнения с мячами, утяжелителями. Они должны выполняться до утомления, но не до боли. Процесс реабилитации в целом длится до 3-4 месяцев.
Для каждого пациента реабилитационная программа своя. Она содержит кратко- и долгосрочные цели.
Краткосрочные цели решаются за короткий период. Например, научиться самостоятельно садиться в кровати.
Далее необходима вертикализация больного, восстановление ходьбы и других утраченных функций и пр. Задачи постепенно расширяются. Это позволяет наблюдать динамику процесса. Реабилитация может и не привести к полному выздоровлению, но научит улучшать свое состояние для качественной жизни в дальнейшем.
Противопоказания после операции
После операции запрещается:
- Спиртное на длительное время.
- Осуществлять авиаперелеты после операции на голове можно только спустя 3 месяца.
- Опасные для головы виды спорта: бокс, футбол и пр. — исключены на год.
- Через день после снятия швов при трепанации черепа можно мыть голову после операции.
- Бег лучше заменить ходьбой.
- Исключена инсоляция ввиду канцерогенности.
- Лечебные грязи и витамины гр. В также лучше не принимать.
Химиотерапия
Направлена на разрушение патологических клеток. Ее сочетают с операцией.
Способы введения цитостатиков:
- непосредственно в опухоль или в соседние ткани;
- в/мышечно;
- в/венно;
- в/артериально;
- в полость после удаления опухоли;
- в СМЖ – интратекально.
Лучевая терапия основана на том, что аномальные клетки более чувствительны к радиации. Данное лечение применяют и при доброкачественных опухолях вместо операции, если нет доступа к мозгу. Или же ее проводят после операции для удаления остатков опухоли при прорастании ее в соседние ткани.
Побочными эффектами могут стать:
- ожоги кожи;
- кровоизлияние в мягкие ткани;
- язвы на коже;
- алопеция;
- действие на организм продуктов распада опухоли;
- может после операции кружиться голова;
- пигментация в месте проведения.
Операция по пересадке головы
17 ноября 2017 г. появилась новость об операции по пересадке головы в Китае.
Подобное хирургическое вмешательство было первым в мире и длилось 18 часов. Но заключалась манипуляция всего лишь в пересадке головы от одного трупа другому, без живого донора.
Начало истории
В начале 2015 г. итальянский врач Серджио Канаверо заявил, что готов провести операцию по удалению головы и пересадить ее от живого добровольца на донорское тело.
32-летний российский программист Валерий Спиридонов предложил себя в качестве пациента, поскольку имеет врожденную патологию — синдром Верднига-Гоффмана (встречается 1 на 100 тыс. больных).
При данном прогрессирующем заболевании все мышцы спины полностью атрофированы. Договоренность была достигнута при личной встрече с хирургом.
Донора планировалось найти среди жертв автомобильных аварий или среди приговоренных к смертной казни. Но правительство Китая, спонсирующее операцию, настояло, что пациентом должен быть китаец, чтобы донор был одной расы с пациентом.
Голова Спиридонова на теле китайца не приживется. Все заморозилось и трудно прогнозировать, как пройдет операция по пересадке головы у Спиридонова в дальнейшем. Успешность операции зависит от соединения спинного мозга с нервами и кровеносными сосудами.
Ранее Серджио делал опыты только на мышах, пересаживая голову от одной мыши к другой. А вот операция по удалению головы и пересадке ее обезьяне была проведена неудачно. Животное испытывало сильные мучения, и врачам пришлось усыпить его через 20 часов. Это последние новости об операции по пересадке головы от российских ученых, которые также планируют провести такой эксперимент, который уже запланирован на 2025 год.
В 2002 году в Японии на крысах также было проведено несколько пересадок головы. Тогда же было выявлено, что для успешного исхода требуется обеспечить низкие температуры.
В случае с человеком потребуется охлаждение мозга до такого состояния, когда вся нейронная активность будет прекращена. Только тогда нейроны не погибнут. По мнению американцев, даже в случае успешности операции нельзя спрогнозировать, как мозг будет работать с новыми органами и какие в нем наступят изменения. Кроме того, нет действенных методов угнетения реакции отторжения чужеродной головы и процессов нагноения.
Хирургические операции на голове представляют собой радикальный и достаточно опасный способ оперативного лечения, и проводятся только в тех случаях, когда других эффективных методов лечения нет, а опасность для жизни человека велика. Под этим понятием подразумеваются различные по степени сложности хирургические вмешательства, но все они вызывают серьезную озабоченность.
Особенности хирургического вмешательства
Любое хирургическое вмешательство в человеческий организм представляет собой прямое воздействие инструментом на пораженный орган (ткань) с целью его излечения, коррекции или удаления. Основные виды воздействия – разъединение, перемещение (удаление) или соединение тканей. Любая операция подразделяется на 3 этапа: обеспечение прямого доступа к зоне поражения, оперативные манипуляции в пораженном очаге и восстановление тканей, вынужденно нарушенных на первом этапе.
По цели и степени излечения операция может быть радикальной (полное устранение патологии), паллиативной (частичное устранение причины патологии) и симптоматической (не устраняет патологию, но облегчает состояние больного). Операции на голове подразделяются на экстренные, срочные (в течение 48 часов после появления или выявления патологии) и плановые, когда проведена нормальная подготовка и терапия.
Схема хирургической операции.
Схема любой хирургической операции включает следующие основные элементы:
- Показание к проведению оперативного лечения, противопоказания и ограничения.
- Условия для операционного воздействия.
- Инструментарий.
- Предоперационная подготовка.
- Место проведения операции и расположение пациента.
- Способ анестезии.
- Методика обеспечения доступа к очагу.
- Способ хирургического воздействия.
- Выход из операции.
- Послеоперационная реабилитация.
- Возможные осложнения.
Показания к операции
Наиболее распространенным показанием к экстренной операции головы являются проникающие ранения и травмы; блокирование кровоснабжения в результате тромб, ударов. Срочные операции проводятся при внутричерепных кровотечениях, инсульте, абсцессах.
Первое место среди причин оперативного лечения головы являются тяжелые черепно-мозговые травмы и ранения, как проникающего, так и не проникающего характера. Показанием к операции могут стать разрывы мягких тканей, переломы и повреждение черепа, отеки мозга, внутричерепные гематомы, повреждение сосудов и внутреннее кровотечение.
Необходимость оперативного вмешательства диктует наличие злокачественных первичных и метастатических образований (рак мозга); в т.ч. одна из самых распространенных разновидностей болезни – глиома. Показанием к операции может стать выявление проникновения инфекции или возникновения отека, способного вызвать злокачественную опухоль.
Оперативное лечение назначается при патологическом нарушении в сосудистой системе головного мозга, вызывающем накопление кровяной массы в оболочках и мембранах мозга. Наиболее опасны артериовенозная мальформия, внутрижелудочковое кровотечение, карвенома, аневризма сосудов. Одной из причин серьезной сосудистой патологии может стать удар, после которого гематома блокирует кровяную циркуляцию. Срочное хирургическое вмешательство может спасти человека при геморрагическом инсульте. Иногда, операция показана и при ишемическом типе инсульта, если возникает опасное сужение сосудов.
Целью операции может стать устранение гнойника и абсцесса при проникновении инфекции. Нередко причиной становится гидроцефалия при попадании инфекции в спинномозговую жидкость, что инициирует расширение головного мозга и требует удаления избыточной жидкости. Хирургия неврологического характера показана и в ряде случаев при остром эпилептическом приступе.
Противопоказания к хирургическому вмешательству
Существует ряд состояний больного, когда хирургическое вмешательство может быть противопоказано и опасно для его жизни. Однако противопоказания должны оцениваться с учетом поражающего воздействия черепно-мозговой патологии, т.е. консилиум врачей должен достоверно оценить, что опаснее для жизни – возможные осложнения или патология.
В качестве противопоказаний оперативного лечения головы следует рассматривать следующие факторы:
- возраст старше 75 лет;
- опасные болезни соматического типа в стадии декомпенсации – сахарный диабет, почечная, печеночная, сердечная или дыхательная недостаточность;
- выраженная аномалия свертываемости крови;
- острые гнойные и онкологические процессы в других органах;
- опасное состояние (кома, шок).
Набор инструментов
При проведении операций на голове используется общехирургический и специальный набор инструментов. В инструментарий, используемый при любом оперативном лечении, входят:
- рассекающий инструмент (скальпели, ножницы);
- кровоостанавливающие приспособления (зажимы, лигатурные иглы, диссектор);
- соединяющие устройства (иглы, иглодержатели) и вспомогательный инструмент (пинцеты, зонды, крючки, корнцанг, шприцы).
В специализированном наборе для внутричерепных операций, подразумевающих трепанацию черепа, должны присутствовать следующие приспособления:
- коловорот с комплектом фрез и сверл;
- кусачки Дальгрена и Люэра;
- распаторы прямой и изогнутой формы;
- костная ложечка Фолькмана;
- пила Джигли и проводник Паленова;
- а также элеватор, рашпиль, комплект мозговых шпателей, резиновая груша, нейрохирургические зажимы.
Подготовка к операции
Перед проведением оперативных действий необходимо выполнить следующие рекомендации:
- Проведение комплексных исследований: анализ крови, в т.ч. на свертываемость, ЭКГ, компьютерная и магнитно-резонансная томография мозга и ангиография.
- Прекращение потребления пищи и питья за 6 часов до операции, исключение курения.
- Бритье головы: при травмах и ранах, в связи с болевым синдромом, бритье проводится под местной анестезией; обработка кожи антисептиком.
Хирургический доступ
Первый этап операции – обеспечение доступа к очагу поражения проводится в зависимости от локализации и степени повреждения. При не проникающих ранах (без нарушения черепа) доступ обеспечивается раздвиганием мягких тканей и необходимыми надрезами.
В случае наличия гнойных очагов, абсцессов в лобной, височной, теменной или затылочной областях головы без проникновения под твердую оболочку мозга, производятся соответствующие разрезы кожи и мягких тканей в зоне патологии.
Глубина рассечения зависит от размеров и расположения очага.
При внутричерепной патологии производится трепанация черепа (краниотомия), т.е. вскрытие черепной коробки для обеспечения доступа к очагу поражения. Краниотомия может осуществляться в виде костно-пластической или декомпрессионной трепанации. В первом случае, хирургический доступ обеспечивается путем извлечения лоскутов тканей и небольшого участка черепной кости, которые после операции возвращаются на свое место. Порядок такой трепанации следующий: остановка кровотока в удаляемых тканях путем обкалывания зоны шва; поэтапное вырезание лоскута мягких тканей (разрезание кожи с подкожной клетчаткой, апоневроза с мышцами, надкостницы); вскрытие черепной кости и удаление костного лоскута; разрезание твердой мозговой оболочки.
Декомпрессионная трепанация относится с паллиативному типу и обеспечивает вскрытие черепной коробки и снижения внутричерепного давления путем люмбальной пункции. Для осуществления такой операции в височной кости фрезеруется отверстие, которое расширяется костными щипцами до нужного размера; в твердой мозговой оболочке делается небольшой крестообразный надрез. Хирургическое воздействие осуществляется со стороны недоминантного полушария мозга.
Проведение операции
Современные операции на голове проводятся с использованием высокоточной навигационной системы, позволяющей очень точно навести скальпель хирурга, и точных методов контроля – автоматического и визуального.
Работы ведутся под микроскопом с использованием лазерных и ультразвуковых «скальпелей». Особая точность приборов позволяет минимизировать участок черепного повреждения, а лазерная технология способна легко обрабатывать кровеносные сосуды, предотвращая кровотечения.
