Парацентез показания и противопоказания
Буквально несколько десятков лет назад врачи опасались применять данную процедуру, так как парацентез мог спровоцировать серьезные осложнения на почки. Во время извлечения 5 литров жидкости из брюшной полости, содержание белка в организме уменьшалось на 50 г, что приводило к истощению пациента.
Были ли у Вас когда-нибудь боли в правом подреберье?
БылиНет
Однако со временем, ученые усовершенствовали методику: с тех пор во время удаления жидкости, больному вводится бессолевой альбумин, дозировка которого зависит от количества извлекаемой жидкости. В настоящее время парацентез при асците относится к разряду необходимых процедур, позволяя быстро и точно определить причины патологии и облегчить состояние пациента.
Пациент с установленным при парацентезе дренажом
Показания и противопоказания к выполнению парацентеза
Зачастую пункция живота при асците осуществляется для облегчения состояния пациента или для взятия ее содержимого для анализа, не прибегая к масштабному хирургическому вмешательству, облегчая тем самым методы диагностики. Показания к парацентезу:
1. Удаление внутрибрюшинной жидкости для диагностики при:
- бактериальном перитоните (спонтанного характера);
- асците.
2. В терапевтических целях для:
- облегчения при нарушении дыхания;
- ослабления болезненных ощущений и дискомфорта в животе.
Парацентез применяют при следующих состояниях:
- Напряженный асцит.
- Осложнения асцита, в виде отеков.
- Асцит у людей с циррозом печени типа В по Чайлду.
- Концентрация протромбина выше 40%.
- Концентрация сывороточного билирубина не достигает 170 ммоль/л (10 мг/%).
- Содержание тромбоцитов превышает 40 000 в 1 мм3.
- Концентрация кровяного креатинина не достигает 3 мг%.
- Суточная экскреция натрия превышает отметку 10 ммоль.
Нельзя применять парацентез при следующих состояниях:
- коагулопатия с протромбиновым индексом превышающим 1.3;
- тромбоцитопения с концентрацией тромбоцитов ниже < 50,000/мкл;
- непроходимость кишечника;
- любой триместр беременности;
- воспалительный процесс кожного покрова или мышц в месте прокола.
Техника проведения парацентеза при асците
За время процедуры удаляется от 5 до 10 литров асцитического содержимого.
На каждый литр извлекаемой жидкости больному вводится 6 г бессолевого альбумина, чтобы сохранить баланс веществ и избежать истощения пациента.
Как проводится парацентез при асците:
- Больной лежит на спине.
- Место прокола (чистое, без патологий) уровень пупка в центре живота или немного ниже.
- Перед началом процедуры место прокола простукивается, чтобы удостовериться в наличии жидкости и убедиться в отсутствии лежащей сразу за брюшной стенкой кишки.
- Обработанный антисептиком участок кожи обезболивается.
- С помощью скальпеля рассекается кожа, слой подкожной клетчатки, мышца.
- Троакаром прокалывают брюшину и вводят через него трубку ПХВ.
- Жидкость выходит, и какая-то ее часть берется для анализа (цитологическое исследование, посев).
- Содержимое спускают медленно, около 1 литра за 5 минут.
Время проведения процедуры – 1 час.
Если парацентез проводится при закрытой травме живота, а кровь отсутствует, через трубку вводят литр физиологического раствора (изотонического). После чего соержимое исследуется. Если оно имеет грязно-красный цвет, значит в брюшной полости началось кровотечение. В таком случае необходимо срочное вмешательство хирурга.
Осложнения парацентеза
- Артериальная гипотензия развивается в процессе или после процедуры, как следствие быстрого пропотевания экссудата из сосудов брюшной полости.
- Сквозное повреждение стенки кишечника практически невозможно заметить во время процедуры. Может спровоцировать перитонит, сепсис.
- Кровотечение случается крайне редко и возникает при повреждении сосудов. Прекращается само по себе либо после хирургического вмешательства.
- Асцитическая жидкость продолжает стекать более 14 дней, что может привести к перитониту.
- Прокол мочевого пузыря. Предварительная консультация уролога позволяет снизить риск данного осложнения.
Следует помнить, что выведение некоторого количества асцита не излечивает болезнь, а просто снимает неприятный симптомы, уменьшает живот.
Поэтому парацентез должен проводиться в комплексе с адекватной комплексной терапии.
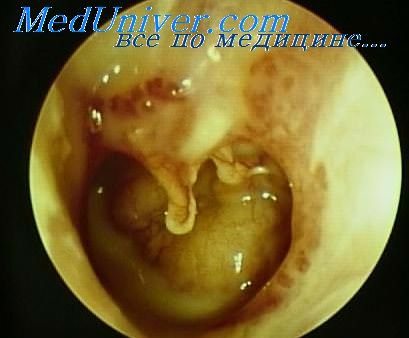
Парацентез (от греческого parakentesis — прокалывание, прокол), — это разрез барабанной перепонки, проводимый с лечебно-диагностической целью. Синонимы термина «парацентез» — тимпанотомия, миринготомия. Цель такого разреза — опорожнение барабанной полости от экссудата при остром гнойном среднем отите. После парацентеза обычно исчезает боль в ухе, падает температура, улучшается общее состояние больного. Когда лор-врач предлагает пациенту провести парацентез?Показанием к парацентезу является наличие следующих симптомов: резкая боль в ухе, особенно если она сопровождается сильной головной болью, высокая температура и выпячивание барабанной перепонки — ограниченное или диффузное. Чаще всего парацентез выполняют при остром среднем отите и при экссудативном отите. При среднем отите данную операцию делают, когда консервативное лечение не помогает, когда на фоне антибактериальной терапии сохраняются боли в ухе. Также разрез барабанной перепонки может быть необходим сразу, если на фоне отита есть сильная интоксикация. Появление признаков раздражения внутреннего уха или мозговых оболочек (резкая головная боль, головокружение, тошнота, озноб и т.д.) является показанием к срочному парацентезу. При остром среднем отите боль обусловлена давлением воспалительной жидкости на стенки барабанной полости и на перепонку. Парацентез позволяет выпустить гной из замкнутого пространства барабанной полости, сбросить напряжение внутри уха. Правильно выполненный разрез часто позволяет практически мгновенно успокоить ушную боль. Вскоре за исчезновением боли обычно снижается температура. Кроме того, отметим, что средний отит иногда является причиной общей интоксикации, особенно у детей. В таких случаях показания к парацентезу расширены. При экссудативном отите боли, как правило, нет, но в барабанной полости скапливается жидкость, которая ограничивает подвижность барабанной перепонки. Из-за этого снижается слух. Парацентез позволяет выпустить жидкость (экссудат) наружу и за счет этого вернуть барабанной перепонке ее подвижность. При необходимости через разрез в барабанную полость можно ввести шунт (трубочку), чтобы отверстие в перепонке некоторое время не затягивалось, и отток содержимого барабанной полости был более эффективным. После прекращения гноетечения из уха края разреза самостоятельно срастаются. Есть ли противопоказания к парацентезу?Существует мнение, что парацентез опасен для слуховой функции уха. В действительности же созданный при прокалывании барабанной перепонки дренаж гнойного очага предупреждает возникновение экссудата и образование сращений и рубцов в полости среднего уха. А именно эти сращения и рубцы и являются причиной стойкого понижения слуха после острого отита. Противопоказаний к парацентезу практически нет. |
Способы проведения парацентеза
Разрез барабанной перепонки обязательно проводят с обезболиванием. Обезболивание при парацентезе может быть инфильтрационным, аппликационным или общим.
При инфильтрационном обезболивании за ухом делается укол, «замораживающий» нервы, которые снабжают барабанную перепонку своими чувствительными веточками.
При аппликационной анестезии обезболивающее лекарство наносится на саму барабанную перепонку (на ватке или турунде), делая ее нечувствительной к боли.
Общий наркоз может потребоваться у эмоционального ребенка.
Разрез выполняется специальной парацентезной иглой, имеющей копьевидное лезвие. Место разреза — передне-нижняя или задне-нижняя часть барабанной перепонки. Длина разреза — всего несколько миллиметров.
После парацентеза в слуховой проход вводят стерильный тампончик или кусочек ваты, который затем меняют по мере пропитывания.
Осложнения парацентеза
«А я не оглохну?» — это самый частый вопрос, который задают люди перед парацентезом. Многолетняя практика оториноларингологов показывает, что правильно выполненный парацентез приводит к улучшению слуха, а не к его снижению. Риск осложнений при этой операции крайне мал.
Но, к сожалению, нередко больной или его близкие противятся этой небольшой операции, основываясь на распространенном ложном мнении, что парацентез вызывает ухудшение слуха и что после него может остаться стойкое отверстие в барабанной перепонке. Еще раз повторимся, что в действительности парацентез не ухудшает слуха, а, наоборот, обеспечивая отток скопившегося гноя, способствует улучшению слуха.
Что же касается опасения, что отверстие в барабанной перепонке не зарастет, то предлагаем вспомнить, какая рана быстрее заживает, с гладкими или рваными краями?
Да-да, отверстие, образовавшееся при самостоятельном прободении перепонки, чаще зарастает дольше или не зарастает вовсе, в отличие от ранки после разреза. А отверстие после парацентеза, ввиду его линейной формы и гладких краев, быстро заживает, не оставляя никаких следов.
В последнее время, в связи с успешным лечением среднего отита антибиотиками парацентез стали применять реже. Некоторые врачи считают парацентез даже излишним. Однако такой взгляд не обоснован. Отказ от парацентеза при наличии показаний к нему может привести к стойкому и резкому снижению слуха после острого отита. Иногда парацентез остается наиболее эффективным способом лечения отита и профилактики обусловливаемой им тугоухости.
Однако не следует обнадеживать больного или его окружающих, что парацентез гарантирует выздоровление или что после него не понадобится операции. При неблагоприятных условиях, зависящих от пониженной сопротивляемости организма или особо вирулентной и резистентной к сульфаниламидам и к пенициллину инфекции, даже при своевременном и свободном оттоке гноя из барабанной полости дальнейшее распространение процесса не приостанавливается. Так, при некоторых инфекционных заболеваниях, осложняющихся некротическим отитом, влияние парацентеза на течение заболевания не проявляется достаточно убедительно. Все же в подавляющем большинстве случаев произведенный по соответствующим показаниям парацентез является благодетельным мероприятием, вызывающим резкий перелом в сторону улучшения течения заболевания.
И, важная информация для родителей: особенно ярко сказывается эффект парацентеза у детей.

Альтернативные названия: тимпанотомия, англ.: paracentesis of the tympanic membrane.
Парацентезом барабанной перепонки называется медицинская манипуляция, в ходе которой ЛОР-врач производит прокол или разрез барабанной перепонки. Парацентез производится при среднем отите, когда воспалительный экссудат заполняет полость среднего уха и приводит к значительному повышению давления в нем. В такой ситуации парацентез является единственным способом лечения среднего отита и избавления от признаков раздражения внутреннего уха (головной боли, тошноты, головокружения).
Хотя парацентез является достаточно инвазивной процедурой, отказ от него чреват серьезными осложнениями. Острый средний отит может привести к следующим осложнениям: отогенный паралич лицевого нерва, тугоухость, лабиринтит, мастоидит, менингит и др.
Показания
Показания к парацентезу следующие:
- Острый гнойный средний отит.
- Долго не разрешающийся вялотекущий средний отит.
- Скарлатинозный отит.
Клиническими признаками, при которых проведение парацентеза не стоит откладывать, являются:
- болевой синдром в ухе;
- гипертермия (высокая температура);
- наличие вышеуказанных осложнений;
- выбухание барабанной перепонки.
Парацентез барабанной перепонки – техника выполнения
Предварительно наружный слуховой проход очищают механически – удаляют серу, сальные выделения, производят дезинфекцию кожи наружного слухового похода спиртом или другим антисептиком.
Парацентез можно проводить без анестезии, но эмоциональным людям, детям и по желанию пациента возможно проведение процедуры под местной анестезией. Для этого под зрительным контролем в слуховой проход вплотную к барабанной перепонке вводят ватку, пропитанную местным анестетиком, и оставляют ее на 5-7 минут, после чего удаляют.
Положение пациента во время процедуры – сидя или лежа. Голову фиксирует помощник врача во избежание случайных движений. В слуховой проход вводится ушная воронка большого размера. Освещение производится налобным рефлектором. Под визуальным контролем в воронку вводитсяпарацентезная игла. Не касаясь иглой стенок ушного прохода. Ее доводят до барабанной перепонки, выполняют вкол и вертикальный разрез в заднем отделе перепонки.
При правильно выполненном парацентезе через разрез начинает отходить гнойное содержимое барабанной полости. После процедуры в наружный слуховой проход вводят стерильную марлевуютурунду.
Рекомендации после проведения парацентеза
Обязательно продолжение антибактериальной терапии отита. Турунду в ухе меняют каждые 3-4 часа или по мере пропитывания ее гнойным отделяемым. При уменьшении количества отделяемого обязательно проводят контрольную отоскопию. При слипании краев разреза барабанной перепонкипарацентез выполняют повторно.
Осложнения парацентеза барабанной перепонки
К осложнениям следует отнести:
- травма стенки слухового прохода парацентезной иглой;
- травма медиальной стенки барабанной полости, возникающая при чрезмерно глубоком введении иглы.
При выполнении парацентеза неопытным специалистом возможно неполноценное выполнение процедуры – выполняется неполноценный прокол перепонки, а только царапанье. В этом случае процедуру приходится повторять.
Дополнительная информация
Довольно распространено мнение о том, что парацентез опасен для слуховой функции уха и может привести к тугоухости и глухоте. Однако данное утверждение является ошибочным. Многочисленные исследования доказали, что своевременное проведение парацентеза значительно снижает риск развития осложнений гнойного отита. К тому же, при лечении гнойного среднего отита консервативными методами, происходит организация гнойного экссудата, что сопровождается риском появления в барабанной полости рубцов и сращений. А рубцы и сращения в 100% случаев приводят к нарушениям слуха.
Наличие отверстия в барабанной перепонки после парацентеза никак не влияет на функцию слуха, к тому же отверстие самостоятельно зарастает через несколько дней.
Литература:
- Оториноларингология: Национальное руководство / под ред. B.T. Пальчуна. — М.: ГЭОTАP-Mедиа, 2008. — С. 644-651.
- Лучихин Л.А. Оториноларингология с курсом видео- и медиалек-ций / под ред. B.T. Пальчуна. — М.:ЭКСМО, 2008. — 319 с.
Парацентез при среднем отите. Показания к парацентезу
В последние годы имеет широкое применение парентеральное введение антибиотиков с первых дней острого среднего отита и сульфаниламидов внутрь в различных их комбинациях и в сочетании с другими методами лечения. Разумеется, необходимо одновременно лечить основное (чаще всего инфекционное) заболевание, при котором развивается отит.
При таком лечении часто удается уже в течение 2—3 дней добиться улучшения (ослабления или полного успокоения боли, снижения температуры, улучшения общего состояния) или по крайней мере какой-то тенденции к этому) В противном случае нужно считать, что воспаление среднего уха перешло в фазу нагноения, если даже это и не проявляет себя прорывом барабанной перепонки и опорожнением гноя в слуховой проход.
При таких условиях должен быть решительно поставлен вопрос о необходимости парацентеза.
Парацентез. Вопрос о парацентезе, показаниях к этой операции и сроке производства ее, являвшийся в течение ряд лет дискуссионным, за последнее десятилетие несколько отошел на второе место. Эффективное применение антибиотиков в лечении острого среднего отита значительно сократило или, казалось, почти свело на нет показания к парацентезу.
Однако накопленный за эти же годы опыт показал и обратную сторону такого поведения: отмечается большой процент стойкой тугоухости, связанный с недостаточным рассасыванием эксудата при отитах, закончившихся без прободения барабанных перепонок (Я. С. Темкин, Г. Левенфиш и др.); все чаще появляются указания на переход отита при отказе от парацентеза и лечения только антибиотиками в латентную форму.

Классическими показаниями к парацентезу [Шварце (Schwartze), Л. Т. Левин и др.] является наличие триады: 1) резкая боль в ухе, не уступающая вышеуказанным методам лечения; 2) высокая температура (38,5—39гр); 3) выпячивание барабанной перепонки. Было бы, однако, неправильным принять указанную триаду за догму без критической оценки.
Не всегда нужно ждать появления всех трех симптомов; иногда два симптома (боль и повышенная температура или боль и выпячивание барабанной перепонки, особенно при учете того, что температура могла снизиться под влиянием антибиотиков) являются уже достаточным показанием к парацентезу. Нужно все же не забывать, что повышенная температура может зависеть и от основного заболевания, а выпячивание барабанной перепонки тоже нужно оценивать относительно, учитывая особенности детского и старческого возраста, когда может наблюдаться выпячивание за счет отека и утолщения барабанной перепонки (у лиц преклонного возраста).
Существенное значение имеет симптом боли и общее самочувствие больного.
Однако, разумеется, не требуется особой выраженности вышеупомянутых показаний к парацентезу при наличии хотя бы намека на внутричерепное осложнение (менингеальные симптомы) или заболевание лабиринта. В этих случаях парацентез должен производиться немедленно. Необходимость в парацентезе может возникнуть и после самопроизвольного прободения барабанной перепонки, если перфорация закрывается выпавшей слизистой оболочкой или если она недостаточна для оттока гноя.
Время производства парацентеза тоже не может быть регламентировано определенным сроком после начала заболевания. Старое положение Шварце о том, что парацентез производится на 3-й день, и принципиально и по существу неверно. Иногда уже в первый или второй день болезни показания к парацентезу могут быть абсолютными, но они могут быть относительными и позже, в силу ли тенденции болезни к разрешению или атипичного течения ее.
Помимо того, что парацентез ведет, как правило, к выделению гноя из среднего уха, к значительному уменьшению боли, эта операция способствует более быстрому разрешению процесса и улучшению слуха, предупреждению в ряде случаев мастоидита и лучшему заживлению барабанной перепонки, так как рана с линейным разрезом при парацентезе лучше заживает, чем рана с рваными краями, бывающая нередко при самопроизвольном прободении барабанной перепонки.
— Также рекомендуем «Подготовка к парацентезу. Техника парацентеза»
Оглавление темы «Лечение среднего отита»:
1. Диагностика среднего отита. Дифференциация среднего отита
2. Течение острого среднего отита. Атипичные формы среднего отита
3. Исход среднего отита. Острый мастоидит при среднем отите
4. Консервативное лечение среднего отита. Карболовый глицерин при среднем отите
5. Применение тепла при среднем отите. Мази и капли при среднем отите
6. Парацентез при среднем отите. Показания к парацентезу
7. Подготовка к парацентезу. Техника парацентеза
8. Осложнения парацентеза. Трудности парацентеза
9. Стимуляция оттока гноя при среднем отите. Препараты для стимуляции оттока гноя при отите
10. Антибактериальаная терапия при среднем отите. Сохранение слуха при среднем отите
