Побочные действия от кортикостероидов
Общий рейтинг статьи/Оценить статью
[Всего голосов: 2 Общая оценка статьи: 5]
Кортикостероиды – гормоны коры надпочечников. Периодически нам приходится слышать – “врач назначил мне гормональную мазь”, или “мне колют гормоны”. Так вот, чаще всего, кортикостероиды и есть те самые “гормоны”, а точнее их синтетические аналоги. Обычно эти препараты вызывают у людей некое опасение и даже страх, при чем никто толком не может объяснить, с чем эти фобии связаны. Давайте узнаем, что такое кортикостероиды, как они работают и почему их так боятся.
Кортикостероиды объединяют два класса гормонов – глюкокортикоиды (кортизон и гидрокортизон) и минералокортикоиды (альдостерон). Строго говоря, речь сегодня пойдет о глюкокортикоидах, но поскольку очень часто пациенты, да и врачи тоже называют их кортикостероиды, то и мы продолжим эту традицию. В принципе это не является грубой ошибкой, просто кортикостероиды более широкое понятие.
Механизм действия кортикостероидов
Синтетические кортикостероиды работают так же, как натуральные гормоны коры надпочечников. Гидрокортизон (он же кортизол) называют гормоном стресса. В организме он выполняет ряд функций, как полезных, так и не очень. Так как гидрокортизон способен превращаться в кортизон и наоборот, то и механизм действия этих кортикостероидов очень похож:
- Повышение уровня сахара в крови
- Стимуляция распада белка в тканях, в том числе и в мышцах
- Подавление синтеза коллагена
- Уменьшение количества лейкоцитов в крови
- Подавление иммунных реакций
- Снижение интенсивности воспаления
- Повышение артериального давления
- Увеличение частоты сердечных сокращений
- Активизация работы мышц и снижение потребления глюкозы
- Задержка выведения натрия и воды из организма
- Снижают выработку половых гормонов и инсулина
- Участие в биоритмах сон-бодрствование.
Кортикостероиды нужны организму для мобилизации во время стресса. Также, кортизол является естественным будильником, ведь именно он дает сигнал организму проснуться утром. Кортикостероиды являются естественными лекарствами внутри нас. Благодаря этим гормонам снижается интенсивность аллергических и воспалительных реакций.
Вместе с тем, повышение уровня сахара в крови приводит к отложению его излишков виде жира. Тем самым гормоны коры надпочечников повышают риск ожирения и сахарного диабета. Постоянный избыток кортикостероидов приводит к гипертонии и другим заболеваниям сердечно-сосудистой системы. А угнетение работы иммунитета повышает восприимчивость организма к различным заболеваниям. Вот почему при стрессе или длительном приеме препаратов с кортикостероидами люди часто болеют простудами, гриппом и другими инфекционными болезнями.
Как мы видим, действие кортикостероидов нельзя оценить однозначно. С одной стороны, они необходимы, а с другой – причиняют вред. Как говорится, все хорошо в меру.
Применение кортикостероидов
Синтетические кортикостероиды применяются в медицине достаточно давно. Эти препараты нашли широкое применение за счет способности подавлять иммунитет и снимать воспаление. Кортикостероиды действуют быстро, и поэтому служат средством скорой помощи при неотложных состояниях.
Кортикостероиды назначают при:
- Сезонной и пищевой аллергии, а также при аллергических дерматитах.
- Анафилактическом шоке, отеке Квинке и бронхиальной астме. Это угрожающие жизни состояния, где кортикостероиды являются без преувеличения спасительным средством.
- Аутоиммунных заболеваниях – ревматизме, псориазе, амилоидозе почек, волчанке, склеродермии, болезни Крона и многих других.
- Болезнях крови – гемолитической анемии и лейкозах.
- Заболеваниях кожи – экземах, нейродермитах.
- Воспалительных заболеваниях – гломерулонефрите, остром панкреатите.
- При пересадке органов для предупреждения реакции отторжения.
- Опухоли, связанные с активным воспалительным процессом.
На самом деле, список болезней и состояний, при которых показаны кортикостероиды намного больший. Но даже из этого небольшого обзора понятно, что без них современная медицина никак не может обойтись.
Кортикостероиды. Препараты
Все кортикостероидные препараты являются аналогами натуральных гормонов надпочечников. С той лишь разницей, что эффект их выражен сильнее и действуют они намного быстрее. В зависимости от формы выпуска различают местные и системные кортикостероиды.
Системные кортикостероиды применяют в виде инъекций и таблеток. К ним относятся:
- Бетаметазон
- Дексаметазон
- Преднизолон
- Метилпреднизолон
- Триамцинолон
- Кортизон
- Гидрокортизон
Местные кортикостероиды применяют в виде назальных капель и спрея, ингаляций, либо в виде мази и крема (в дерматологии).
Интраназальные кортикостероиды содержат в составе мометазон или флутиказон.
Кортикостероиды в виде мази или крема, иначе называют топическими кортикостероидами. К ним относятся:
- Бетаметазон
- Гидрокортизон
- Мометазон
- Флуцинолон
- Преднизолон
Мази на основе кортикостероидов не одинаковы по силе действия. Различают 4 класса топических кортикостероидов:
Но это ни в коем случае не говорит о том, что при любом комарином укусе нужно сразу же использовать самый сильный топический кортикостероид. Конечно, у многих возникает такое искушение, ведь сильный препарат быстро уберет зуд, жжение и покраснение кожи. Так и есть, но вместе с хорошим лечебным эффектом, кортикостероиды 4 класса обладают и более выраженными побочными действиями.
У местных кортикостероидов в сравнении с системными формами, побочные эффекты будут минимальны. Тем не менее, нужно помнить о том, что есть обратная сторона медали.
Кортикостероиды. Побочные эффекты
Итак, мы подошли к важному вопросу – а чем же опасны синтетические кортикостероиды. Давайте перечислим побочные эффекты этих препаратов.
1. Подавление иммунитета
Любое вмешательство в работу иммунной системы может обернуться непредсказуемыми последствиями. В первую очередь, это проявляется восприимчивостью к инфекционным заболеваниям. На фоне приема кортикостероидов могут обостряться хронические заболевания. Степень угнетения иммунитета напрямую зависит от дозировки и длительности применения кортикостероидов.
2. Угнетение функции надпочечников
С точки зрения физиологии, прием кортикостероидов является заместительной терапией. То есть мы как бы замещаем функцию надпочечников. Этот эндокринный орган работает по принципу обратной связи. Чем больше кортикостероидов в крови, тем меньше естественных гормонов синтезируется. Такой вынужденный отдых надпочечников может привести к полному прекращению выработки собственных гормонов. Получается так, что лечим одну болезнь, а в итоге получаем другую.
3. Сахарный диабет
При длительном лечении кортикостероидами может развиться сахарный диабет. Это особая форма заболевания, которая называется стероидный сахарный диабет. Длительное угнетение синтеза инсулина в сочетании с повышенным сахаром в крови не могут пройти бесследно для организма. Нарушается обмен углеводов и снижается чувствительность клеток к инсулину, что является пусковым механизмом для развития диабета.
4. Ожирение
Кортикостероиды оказывают влияние на жировой обмен. Они приводят к отложению жира в области живота, шеи и лица. Избавиться от лишних килограммов на фоне систематического приема кортикостероидов очень сложно.
5. Остеопороз
Остеопороз, говоря простым языком – это разрушение костной ткани. Кортикостероиды нарушают усвоение кальция и выводят фосфор из организма. В первую очередь, страдает костная ткань. Кости становятся более хрупкими и повышается риск переломов.
6. Язва желудка
Кортикостероиды влияют и на пищеварительную систему. Они повышают кислотность желудочного сока. На фоне снижения естественной иммунной защиты слизистой оболочки, может развиться язва.
7. Гипертония
Кортикостероиды повышают тонус кровеносных сосудов и увеличивают частоту сердечных сокращений. Получается, что сердце быстрее нагнетает кровь, а сосудистое сопротивление высокое. После отмены кортикостероидов артериальное давление может восстановиться, но, к сожалению, это происходит не всегда.
8. Миопатии
Как мы уже говорили, кортикостероиды стимулируют распад белка. В первую очередь, страдает мышечная ткань. Разрушение белка мышц приводит к их атрофии и снижению мышечной массы. Кстати, не всегда прием кортикостероидов сопровождается набором веса. Человек может и похудеть, но не за счет расщепления жира, а за счет потери мышечной массы.
9. Нарушение сна
Кортикостероиды оказывают непосредственное влияние на циркадные ритмы. Ночью уровень кортизола минимальный, и поэтому мы можем уснуть. А утром, наблюдается пик его концентрации, что заставляет нас проснуться в бодром настроении. На фоне высокого кортизола уснуть очень сложно, сон не глубокий, и человек весь день ощущает слабость. Длительный прием кортикостероидов может привести к психическим нарушениям.
10. Синдром отмены
Еще одним неприятным моментом при длительном приеме кортикостероидов является синдром отмены. Он проявляется болью в мышцах, костях и суставах, тошнотой, головной болью и потерей веса. Резко отменять кортикостероиды после длительного курса нельзя. Есть специальные схемы, которые путем постепенного понижения дозы позволяют свести к минимуму симптомы.
Не смотря на внушительный список побочных эффектов, альтернативы кортикостероидам пока нет. Поэтому единственный способ избежать осложнений, или хотя бы снизить их риск, строго следовать рекомендациям врача. Самостоятельно принимать “гормоны” категорически не рекомендуется.
Применяйте кортикостероиды грамотно — это залог успеха!
Кортикостероиды — побочные эффекты[править | править код]
При лечении кортикостероидами риск побочных эффектов особенно велик в двух случаях: при отмене препаратов и при длительном использовании этих препаратов в дозах, превышающих физиологические. Побочные эффекты могут быть смертельно опасными, поэтому при назначении кортикостероидов необходимо тщательно взвешивать пользу и риск для каждого больного.
Отмена глюкокортикоидов[править | править код]
При отмене глюкокортикоидов перед врачом возникает ряд трудных вопросов. Чаще всего следует опасаться обострения того заболевания, по поводу которого и назначались препараты. Но их отмена чревата и другими осложнениями (Sullivan, 1982), самое серьезное из которых — ятрогенная надпочечниковая недостаточность. Она возникает при слишком быстрой отмене глюкокортикоидов после длительного их применения, обусловившего угнетение гипоталамо-гипофизарно-надпочечниковой системы. Лечение ятрогенной надпочечниковой недостаточности обсуждается ниже. Степень и длительность подавления функции надпочечников при лечении глюкокортикоидами у разных больных может значительно различаться, что затрудняет оценку риска отмены препаратов. Часто восстановление функции гипоталамо-гипофизарно-надпочечниковой системы занимает недели и месяцы, изредка этот срок растягивается до года и более.
Для снижения риска ятрогенной надпочечниковой недостаточности предложен ряд схем отмены глюкокортикоидов после длительного лечения (Вуупу, 1976). У больных, получавших за последний год глюкокортикоиды (в дозах выше физиологических) в течение 2 нед, реакция гипоталамо-гипофизарно-надпочечниковой системы на стресс, как правило, несколько снижена, и в таких случаях необходимо обеспечивать соответствующую фармакологическую поддержку.
Кроме этого, наиболее тяжелого, побочного эффекта для отмены глюкокортикоидов характерны гипертермия, миалгия, артралгия и общее недомогание, что трудно иногда отличить от симптомов основного заболевания. Наконец, после уменьшения доз или полной отмены глюкокортикоидов иногда развивается внутричерепная гипертензия с застойным диском зрительного нерва.
Длительное применение высоких доз кортикостероидов. Помимо угнетения гипоталамо-гипофизарно-надпочечниковой системы длительное применение кортикостероидов чревато и другими побочными эффектами. К ним относятся нарушения водно-электролитного баланса, артериальная гипертония, гипергликемия, повышенная восприимчивость к инфекциям, остеопороз, миопатия, изменения поведения, катаракта, остановка роста и изменения внешнего вида, включая перераспределение жировой ткани, стрии, экхимозы, угревая сыпь и гирсутизм. Нарушения водно-электролитного баланса. Эти нарушения могут проявляться гипокалиемическим алкалозом, отеками и артериальной гипертонией, особенно при первичном гиперальдостеронизме вследствие аденомы надпочечников или при введении мощных минералокортикоидов. Артериальная гипертония часто наблюдается и при избытке эндогенных глюкокортикоидов, а также у больных, получающих глюкокортикоиды даже со слабой минералокортикоидной активностью. Соблюдение диеты и назначение инсулина обычно позволяют снизить гипергликемию (и, соответственно, глюкозурию), поэтому гипергликемия не является серьезным противопоказанием к продолжению глюкокортикоидной терапии или ее проведению у больных сахарным диабетом.
Рисунок 60.7. Структурные формулы кортикостероидных препаратов. Приведены двумерные изображения; следует помнить, что в действительности система стероидных колец не совсем плоская, а биологическая активность во многом зависит от ориентации групп, присоединенных к стероидным кольцам. Некоторые группы, например метильные группы у атомов С-18 и С-19 и гидроксильная группа у атома С-11, располагаются над плоскостью молекулы (β-конфигурация), и соответствующие химические связи показаны сплошными линиями. Другие группы, например гидроксильная группа у атома С-17, располагаются за плоскостью молекулы (a-конфигурация), и химическая связь между группой и кольцом показана пунктирной линией.
Инфекции[править | править код]
Так как глюкокортикоиды подавляют активность иммунной системы и оказывают противовоспалительное действие, применение этих средств повышает восприимчивость к инфекциям и сопряжено с риском обострения латентного туберкулеза. При некоторых инфекционных заболеваниях глю-кокортикоиды следует использовать только в случае крайней необходимости и одновременно с надежными антимикробными или противогрибковыми средствами.
Язвенная болезнь[править | править код]
Возможная связь между лечением глюкокортикоидами и развитием язвенной болезни привлекает большое внимание. Особенную опасность представляет риск желудочно-кишечного кровотечения и перфорации язвы, а также незаметное начало заболевания. Риск развития язвы при приеме глюкокортикоидов оценивался во многих исследованиях. В одном из них отмечалось, что большинство больных, у которых во время лечения глюкокортикоидами возникали желудочно-кишечные кровотечения, одновременно принимали и НПВС, способствующие, как известно, развитию язвы. Таким образом, патогенетическая роль глюкокортикоидов остается спорной (Piper et al., 1991). Тем не менее следует проявлять большую настороженность в отношении развития язвенной болезни у больных, получающих глюкокортикоиды, — особенно при одновременном назначении НПВС.
Стероидная миопатия[править | править код]
При синдроме Кушинга или приеме больших доз глюкокортикоидов иногда развивается стероидная миопатия, для которой характерна слабость проксимальных мышц конечностей. Подчас она бывает настолько тяжелой, что лишает больного способности ходить и заставляет отказаться от лечения глюкокортикоидами. Особого внимания требует стероидная миопатия дыхательных мышц, которая может ухудшать дыхательную функцию у больных бронхиальной астмой или ХОЗЛ. После отмены глюкокортикоидов функция мышц не всегда восстанавливается полностью.
Психические нарушения[править | править код]
При приеме глюкокортикоидов или синдроме Кушинга часто отмечаются психические расстройства, включая раздражительность, бессонницу, перепады настроения и даже явный психоз (Haskett, 1985). Нередко имеют место суицидальные попытки. Тем не менее психические заболевания в анамнезе не являются противопоказанием к назначению глюкокортикоидов. И наоборот, отсутствие таких заболеваний в анамнезе не гарантирует, что психические нарушения не разовьются при приеме этих препаратов.
Катаракта[править | править код]
Катаракта — хорошо известное осложнение глюкокортикоидной терапии, зависящее как от продолжительности последней, так и от используемых доз. У детей риск развития катаракты особенно высок. Отмена глюкокортикоидов не всегда приводит к восстановлению прозрачности хрусталика, и катаракта может прогрессировать, несмотря на уменьшение дозы или даже полную отмену препаратов. Больных, длительно получающих преднизон в дозе 10—15 мг/сут или больше, необходимо периодически обследовать со щелевой лампой, чтобы не пропустить развития задней субкапсулярной катаракты.
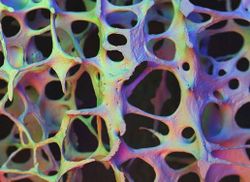
Остеопороз[править | править код]

Кость позвонка человека, больного остеопорозом. Сканирующий электронный микроскоп
Это частое и тяжелое осложнение глюкокортикоидной терапии встречается у больных любого возраста. Его развитие зависит от применяемых доз и длительности лечения (Lane and Lukert, 1998). Риск обусловленных остеопорозом переломов у бальных, длительно получающих глюкокортикоиды, оценивают в 30—50%. Эти препараты влияют преимущественно на губчатое вещество костей и наружное компактное вещество тел позвонков, поэтому наиболее распространены переломы ребер и позвонков. Снижение плотности костной ткани под влиянием глюкокортикоидов вызвано многими причинами, в том числе: 1) подавлением секреции стероидных гормонов половыми железами, 2) уменьшением всасывания кальция в ЖКТ, 3) нарушением остеогенеза из-за снижения активности остеобластов. Подавление всасывания кальция в ЖКТ может приводить к вторичному повышению секреции ПТГ и к усилению резорбции костной ткани.
Из-за значительной распространенности остеопороза при приеме глюкокортикоидов предпринимаются попытки выявления больных с высоким риском переломов и принятия мер для предотвращения или замедления потери массы костной ткани у больных, нуждающихся в длительной глюкокортикоидной терапии. Назначение глюкокортикоидов служит показанием к проведению денситометрии поясничных позвонков или бедренной кости, предпочтительнее методом двухфотонной рентгеновской абсорбциометрии, который лучше других выявляет поражение губчатого вещества кости. Поскольку потеря массы костной ткани обычно происходит в первые шесть месяцев глюкокортикоидной терапии, денситометрические исследования и профилактические мероприятия следует начинать одновременно или вскоре после начала лечения. Большинство специалистов рекомендуют принимать кальций в дозе 1500 мг/сут (с пищей, а также с кальциевыми добавками) и витамин D в дозе 400 МЕ/сут при условии, что экскреция кальция с мочой при этом остается в норме. У отдельных групп больных (женщины в постменопаузе, женщины детородного возраста со сниженным уровнем эстрадиола, мужчины со сниженным уровнем тестостерона), длительно получающих глюкокортикоиды, следует проводить заместительную терапию половыми гормонами (при отсутствии противопоказаний).
Важнейшим достижением в профилактике остеопороза явилось использование дифосфонатов, замедляющих снижение плотности костной ткани. Показано, в частности, что алендронат натрия (Saag et al., 1998) и периодические курсы этидроната натрия не только предотвращают снижение плотности костной ткани, но и восстанавливают ее на фоне длительной глюкокортикоидной терапии.
Асептический некроз кости[править | править код]
Это довольно распространенное осложнение глюкокортикоидной терапии (Lane and Lukert, 1998). Обычно поражается головка бедренной кости, но иногда и головка плечевой кости, а также дистальная часть бедренной кости. Наиболее ранние симптомы — боль в суставе и его тугоподвижность. Внезапное возникновение боли в бедренных, плечевых или коленных суставах у больных, получающих глюкокортикоиды, указывает на возможный асептический некроз кости. Хотя риск этого осложнения возрастает с увеличением продолжительности лечения и доз глюкокортикоидов, асептический некроз кости встречается и при кратковременном введении высоких доз глюкокортикоидов. Асептический некроз кости, как правило, прогрессирует, и в особенно тяжелых случаях приходится прибегать к протезированию суставов.
Нарушения роста и развития[править | править код]
Даже относительно небольшие дозы глюкокортикоидов могут вызвать задержку роста у детей. Причина этого точно не известна, но, согласно некоторым данным, синтез коллагена у таких детей и их рост можно восстановить с помощью СТГ. Целесообразность введения СТГ в этих условиях требует дальнейшего изучения. Плохо изучено и влияние глюкокортикоидов на развитие плода. В опытах на животных показано, что действие глюкокортикоидов приводит к нарушению развития нервной ткани у плода, что обусловливает сложные поведенческие расстройства, и к увеличению риска расщелины неба. Таким образом, хотя глюкокортикоиды способствуют клеточной дифференцировке и играют важную роль в нормальном развитии новорожденного (например, в индукции печеночных ферментов глюконеогенеза и в выработке сурфактанта в легких), не исключено, что они могут нарушать развитие плода.
Читайте также[править | править код]
- Надпочечники
- Кортикостероиды. Кортикостероидные препараты
- Кортикостероиды — показания к применению
- Ингибиторы синтеза (блокаторы) кортикостероидов
- Глюкокортикоиды
- Глюкокортикоиды (местные и системные препараты)
- Глюкокортикостероиды и спорт
