Показания противопоказания к общему наркозу

В хирургии без анестезии не обходится практически не одна манипуляция. В зависимости от вида оперативного вмешательства и индивидуальных показателей пациента применяют ее виды: местную, региональную или общую. Каждый вид оказывает воздействие на нервные окончание и блокирует чувствильность, при общем же наркозе временно отключается сознание, и пациент впадает в кратковременный, но глубокий сон.
Обширные и длительные оперативные вмешательства проводятся преимущественно под общим наркозом. В общих чертах, что это такое знает каждый. Люди, которым предстоит операция, сразу же рисуют в своем воображении картину: им вкалывают укол, и они засыпают. И у них тут же возникает ряд вопросов:
- сколько времени длится наркоз;
- действительно ли они ничего не будут чувствовать;
- а они точно проснуться;
- как они будут отходить от анестезии;
- какие препараты используются для блокировки сознания;
- есть ли у них побочные эффекты;
- а не вреден ли наркоз для организма и т.д.
На эти и ряд других вопросов, которые обязательно возникают у пациента перед операцией должен ответить анестезиолог, который будет принимать непосредственное участие в ней. Это крайне необходимо для того, чтобы больной успокоился, отбросил все страхи, адекватно оценил свое положение и подготовился к предстоящему ему хирургическому вмешательству.
 Пациент должен понимать, что у каждого человека индивидуальный организм, сюда мы отнесем и физиологические особенности и психосоматические, поэтому не один доктор не даст вам гарантированный ответ по поводу того, что вы будете чувствовать после общего обезболивания. Люди отходят от наркоза по – разному, но у них много общих ощущений, именно о них вам и поведает врач. Однако это не значит, что все они сто процентов проявятся у вас. Кто-то переносит наркоз легко, а кто не может полностью отойти от него часами. Все это сугубо индивидуальные показатели.
Пациент должен понимать, что у каждого человека индивидуальный организм, сюда мы отнесем и физиологические особенности и психосоматические, поэтому не один доктор не даст вам гарантированный ответ по поводу того, что вы будете чувствовать после общего обезболивания. Люди отходят от наркоза по – разному, но у них много общих ощущений, именно о них вам и поведает врач. Однако это не значит, что все они сто процентов проявятся у вас. Кто-то переносит наркоз легко, а кто не может полностью отойти от него часами. Все это сугубо индивидуальные показатели.
На то как подействует на организм анестезия, влияют многие физиологические показатели пациента:
- возраст и половая принадлежность;
- гормональный фон;
- вредные привычки;
- аллергические реакции;
- соответствующая подготовка к операции.
Исходя из этого, не трудно предположить, что весь груз ответственности за обезболивание и его последствия во время и после операции лежит на анестезиологе. Врач обязан глубоко изучить анамнез пациента и подобрать необходимые препараты для наркоза, рассчитать дозировку, схему и способы их введения, кроме того, предвидеть возможные осложнения и реанимационные действия при их возникновении.
Что нужно знать об анестезии
 Анестезия или наркоз – это специальные манипуляции, которые заключаются во введении в организм человека специального вещества, которое воздействует на нервную систему, блокирует чувствительность, способствует расслаблению мышц и потере определенных рефлексов. Организм в таком состоянии погружается в искусственный сон, что позволяет врачу качественно выполнить свою задачу.
Анестезия или наркоз – это специальные манипуляции, которые заключаются во введении в организм человека специального вещества, которое воздействует на нервную систему, блокирует чувствительность, способствует расслаблению мышц и потере определенных рефлексов. Организм в таком состоянии погружается в искусственный сон, что позволяет врачу качественно выполнить свою задачу.
Очень важно правильно подобрать препарат и рассчитать дозировку. Ошибки в этом деле быть не может, поскольку она может стоить жизни больному.
Операция – это травма для человека, ведь была нарушена целостность его организма, возможно пришлось удалить определенные органы или их часть, поэтому стресс и боль просто неизбежны. Обезболивание защищает человека от болезненных ощущений и во время операции, и после нее, что значительно облегчает течение восстановительного периода.
Сегодня с успехом используют несколько видом анестезии:
- общую;
- региональную;
- местную.
Если региональная и местная не вызывает такого беспокойства у пациентов (они все время находятся в сознании), то общему стоит уделить особое внимание. Данный вид наркоза является самым сложным и полностью приводит к бессознательному состоянию. К такому виду анестезии прибегают в случаях сложных операций, длительность которых может быть более десяти часов. Пациента вводят в глубокий сон и постоянно контролируют его показатели. Также для предотвращения аспирации, ему вставляют специальную трубку для дыхания или одевают маску и подключают к аппарату искусственной вентиляции легких. Дыхательная трубка устанавливается уже после того, как пациент заснул, поэтому данная процедура не причиняет ему дискомфорта и боли.
Общий наркоз вводят несколькими способами: внутривенно, эндотрахеально, при помощи специальной трубки, вставленной в разрез трахее (выполняется совместно в венозным) и масочно. Для применения того или иного способа у пациента должны быть абсолютные показания. Врач может комбинировать способы. При необходимости увеличивать глубину наркоза, вводя новые дозы препарата. Выводить пациента из состояния глубоко сна должен анестезиолог, предварительно снижая количество действующего вещества.
Преимущества и недостатки общего наркоза
 Те, кто хоть раз перенес общий наркоз, не понаслышке знают, что выход из него малоприятен, а порой бывает очень тяжелый. Но обойтись без него нельзя. Ведь чтобы провести любую хирургическую операцию необходимо взять в руки скальпель. А если необходимо еще что-то удалить, исправить, а потом все это зашить, да не абы как, а сосудик к сосудику? Тут нужна точность и аккуратность действия врача. Достичь этого можно только тогда, когда человек будет в расслабленном и спокойном состоянии. Именно наркоз влияет на то, чтобы обеспечить хирургам благоприятное поле действия. После введения препарата, человек засыпает глубоким сном, полностью утрачивает чувствительность, рефлексы, его мышечная ткань расслабляется, и доктор начинает выполнять нужные ему манипуляции.
Те, кто хоть раз перенес общий наркоз, не понаслышке знают, что выход из него малоприятен, а порой бывает очень тяжелый. Но обойтись без него нельзя. Ведь чтобы провести любую хирургическую операцию необходимо взять в руки скальпель. А если необходимо еще что-то удалить, исправить, а потом все это зашить, да не абы как, а сосудик к сосудику? Тут нужна точность и аккуратность действия врача. Достичь этого можно только тогда, когда человек будет в расслабленном и спокойном состоянии. Именно наркоз влияет на то, чтобы обеспечить хирургам благоприятное поле действия. После введения препарата, человек засыпает глубоким сном, полностью утрачивает чувствительность, рефлексы, его мышечная ткань расслабляется, и доктор начинает выполнять нужные ему манипуляции.
Абсолютные преимущества такой анестезии в том, что организм человека надежно защищен от болевого шока. Человек находится в бессознательном состоянии, а значит не чувствует страха, он спокоен, его тело расслаблено. Такое состояние позволяет хирургам спокойно выполнять свою работу, которая требует от них ответственности, точности и профессионализма.
Но для успешного наркоза, необходимо поведать анестезиологу о тех лекарствах, которые принимались ранее, даже если они относятся к запрещенным средствам. Их взаимодействие с анестетиком может иметь негативные последствия.
Поэтому врач, перед тем как определиться какие препараты он будет использовать во время операции, должен обладать полной клинической информацией.
Среди недостатков общей анестезии отмечаются побочные эффекты, которые возникают после наркоза. Но все они при правильной медицинской корректировке вскоре проходят.
Самым распространенным симптомом, который испытывает каждый третий пациент после общего наркоза является тошнота и даже рвота. Это вполне оправданная реакция организма на те вещества, которые были введены. Хоть сегодня и используются менее токсичные анестетики, всеже они относятся к наркотическим, а значить вполне вероятно, что организм будет пытаться справиться с ними самостоятельно, провоцируя тошноту и рвоту. При сильно выраженных симптомах назначают специальные лекарства, которые помогают справиться с тошнотой.
Никуда не деться и от болезненных ощущений в гортани, если в ходе операции использовалась дыхательная трубка.
Так как анестетик понижает артериальное давление, то очень часто пациенты после пробуждения испытывают головокружение и головную боль.
У взрослых, в частности у пациентов преклонного возраста могут возникать проблемы с сознанием, галлюцинации.
Это наиболее характерные симптомы, которые возникают после наркоза. Иногда может развиться пневмония, поражение нервов и головного мозга, анафилактический шок. Но это редкие осложнения, которые являются показаниями к немедленной реанимации.
Но если была проведена правильная подготовка к операции и у больного отсутствовали противопоказания к общей анестезии, то осложнения возникают крайне редко, и пациент достаточно быстро и легко отходит от наркоза.
Сколько отходят от общего наркоза
 Сколько часов потребуется для того, чтобы человек полностью отошел от наркоза зависит от многих факторов. Огромное значение в данном случае играет все та же физиологическая индивидуальность организма. Плюс к этому нужно учитывать и другие субъективные и объективные обстоятельства. У одного человека этот процесс займет всего ничего и уже через час он будет полностью в сознании и даже сможет сделать глоток воды. А вот у других выход продолжается в течении нескольких суток, при этом он будет испытывать массу неприятных ощущений.
Сколько часов потребуется для того, чтобы человек полностью отошел от наркоза зависит от многих факторов. Огромное значение в данном случае играет все та же физиологическая индивидуальность организма. Плюс к этому нужно учитывать и другие субъективные и объективные обстоятельства. У одного человека этот процесс займет всего ничего и уже через час он будет полностью в сознании и даже сможет сделать глоток воды. А вот у других выход продолжается в течении нескольких суток, при этом он будет испытывать массу неприятных ощущений.
От чего это зависит? От многих факторов. Прежде всего стоит учитывать сколько длится операция и уровень ее сложности.
При сравнительно простых хирургических манипуляциях, которые заканчиваются в течении одного — трех часов, вывод из наркоза начинается еще в операционной. И уже спустя несколько часов пациент полностью возвращается в сознание, что позволяет ему поддерживать беседу, принимать разрешенную пищу, и по разрешению доктора, даже передвигаться. Однако, после прекращения действия наркоза, пациент будет ощущать боль в области где были проведены определенные манипуляции, поэтому первое время ему нужно будет делать обезболивающие уколы.
Если операция длилась более трех часов, то нужно быть готовым, что отходить от наркоза человек будет долго. Это может занять несколько дней.
В первые часы пациент будет приходить в сознание и периодически его терять. Все это время с ним находится медицинский работник, который контролирует ее состояние, задает вопросы, контролирует физиологические показатели организма. Также после окончания анестезии появляется боль, терпеть не нужно, необходимо сообщить врачу, которые сделает обезболивающую инъекцию, тоже касается и тошноты, и рвоты.
Как влияет наркоз на организм человека
Несмотря на то, что медицина не стоит на месте, а постоянно развивается и совершенствуется, мы все также с опаской относимся к анестезии, особенно к общей. В обществе, далеком от медицины, прочно закрепилось мнение, что наркоз отнимает 5 лет жизни. Но врачи, в один голос уверяют своих пациентов, что это неверное утверждение, здоровье и жизнь, в конечном итоге, у человека забирает болезнь. А наркоз, это способ провести успешное лечение того или иного недуга, которое в некоторых случаях было бы невозможно без него сделать. Также не верно и то утверждение, что каждое последующее введение наркоза требует увеличение дозы препарата. Действующее вещество в организме не накапливается, а выводится, следственно привыкания не возникает. Поэтому человеку в течении года могут провести не одно хирургическое вмешательство с использованием наркоза, если отсутствуют другие физиологические противопоказания к операции.
Хотя противопоказания к наркозу естественно есть. И их нужно учитывать при выборе способа его введения, вида и самих препаратов. Нужно отметить, что адекватно подобранный вид анестезии не может отнять у пациента здоровье и жизнь. Но если были упущены какие-то важные моменты в анамнезе, то последствия неизбежны. Наиболее длительными побочными эффектами являются:
- панические атаки, могут случаться ежедневно;
- частичные потери памяти;
- нарушения в работе сердца, аритмия, повышение пульса и артериального давления;
- нарушения в работе печени, почек, но они случаются крайне редко.
Данные состояния поддаются корректировке медицинскими препаратами, а со временем полностью проходят. Организм восстанавливается после хирургического вмешательства.
Стоит отметить воздействие общего наркоза на детский организм. Он оказывает влияние преимущественно на головной мозг, вследствие чего может быть снижет уровень концентрации, снижена память и скорость мышления, возникает чрезмерная активность ребенка. Ученые объясняют это тем, что анестетик воздействует на еще не сформировавшийся в полной мере мозг, поэтому возникают такие последствия. Исходя из этого, если есть такая возможность, детей до двух лет не оперируют.
Для женщины наркоз также представляет опасность. Он крайне нежелателен при беременности, хоть сегодня медицина и отошла от использования высокотоксичных препаратов, все же анестетики проникают через плаценту и могут оказать негативное влияние на развитие ребенка. Общий наркоз категорически противопоказан со второй и по десятую неделю беременности, поскольку могут быть аномалии в развитии плода. Не используют его и на восьмом месяце, в связи с большой угрозой выкидыша и преждевременных родов. Но если стоит острая необходимость в проведении экстренной операции с наркозом, то решение принимает врач совместно с пациенткой или ее родными (в случае, когда она находится без сознания).
Кроме того, наркоз может нарушить менструальный цикл. Но со временем он самостоятельно восстанавливается. В редких случаях требуется консультация с гинекологом.
Но все описанные осложнения не являются закономерностью, а развиваются только лишь при определенных условиях, которых в большинстве случаев удается избежать. Благодаря общему наркозу сегодня проводятся уникальные многочасовые операции, которые возвращают пациентов с того света и дарят им новую жизнь.
 Общий наркоз — это искусственное погружение пациента в сон с обратимым снижением всех видов чувствительности благодаря использованию фармакологических препаратов. Препараты, используемые при наркозе, называются анестетиками. Для наркоза используют ингаляционные и неингаляционные анестетики.
Общий наркоз — это искусственное погружение пациента в сон с обратимым снижением всех видов чувствительности благодаря использованию фармакологических препаратов. Препараты, используемые при наркозе, называются анестетиками. Для наркоза используют ингаляционные и неингаляционные анестетики.
Ингаляционые анестетики — это препараты, которые вводятся в организм пациента непосредственно через дыхательные пути, посредством газа. Ингаляционные анестетики применяются в качестве моноанестезии, т.е. с использованием только газа, или же в составе комбинации с другими препаратами. Наиболее часто используемые ингаляционные анестетики: закись азота (NO), севофлюран (севоран), изофлюран, галотан, десфлюран.
Неингаляционные анестетики — это препараты, вводимые пациенту непосредственно в вену (внутривенно). Препараты, используемые для неингаляционного наркоза: группа барбитуратов (тиопентал натрия и гексонал), кетамин, пропофол (пофол, диприван), группа бензодиазепинов (дормикум). Они также могут быть использованы в качестве моноанестезии, либо в составе комбинации (например, пропофол+севоран).
В отдельности каждый препарат обладает своим спектром фармакологических эффектов.
При комбинации ингаляционных и неингаляционных анестетиков наркоз будет называться общей комбинированной анестезией.
Общая анестезия чаще всего дополняется ещё двумя немаловажными компонентами — это миорелаксанты и наркотические анальгетики.
Миорелаксанты — фармакологические препараты, вводимые внутривенно, которые вызывают обратимое расслабление всех мышечных волокон, с дальнейшей неспособностью к их сокращению. Этот компонент наркоза необходим в том случае, когда идёт речь о крупной, например полостной операции, на брюшной стенке (животе) и есть необходимость в выполнении интубации трахеи.
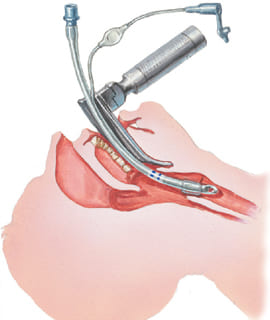 Интубация трахеи — это врачебная манипуляция, необходимая для поддержания проходимости дыхательных путей. Через рот в трахею вводится трубка. После этого раздувается манжетка у трубочки для создания герметичного контура. Другой конец трубки подключается через систему контуров (шлангов) к аппарату искусственной вентиляции лёгких (ИВЛ).
Интубация трахеи — это врачебная манипуляция, необходимая для поддержания проходимости дыхательных путей. Через рот в трахею вводится трубка. После этого раздувается манжетка у трубочки для создания герметичного контура. Другой конец трубки подключается через систему контуров (шлангов) к аппарату искусственной вентиляции лёгких (ИВЛ).
В такой ситуации необходимо полное отсутствие самостоятельных сокращений мышц пациентом.
Наркотические анальгетики, например фентанил, используются в качестве компонента анестезии для полного купирования болевого синдрома у пациента во время операции.
Показания к общему наркозу
Показания для общей ингаляционной анестезии (моноанестезии): малоинвазивные операции, т.е. операции с минимальным повреждением кожного покрова, малым доступом. К таким операциям относятся: удаление поверхностно расположенных структур и новообразований; гинекологические операции в виде выскабливания матки; травматологические операции — вправление вывихов; также тяжёлые перевязки.
Показания для общей неингаляционной анестезии схожи с моноанестезией газом. Они дополняются проведением различных инструментальных исследований (гастроскопия, колоноскопия).
Показания для общей комбинированной анестезии с интубацией трахеи и ИВЛ: оперативные вмешательства средней степени, в их число входят — операции в области лицевого черепа; ЛОР операции; некоторые гинекологические операции; ампутации сегментов верхних и нижних конечностей; операции в брюшной полости (аппендэктомии, холецистэктомии, грыжесечения и т.д.); диагностические лапаротомии, лапароскопии; в грудной полости в виде диагностических торокотомий и торакоскопий. Обширные хирургические операции: расширенные операции в брюшной и грудной полостях; расширенные ампутации конечностей; операции на головном мозге. А также операции на сердце, спинном мозге, крупных сосудах и другие сложные оперативные вмешательства, требующие дополнительных специальных условий — присоединение аппарата искусственного кровообращения (АИК) или создания условий гипотермии.
Противопоказания к общему наркозу
Противопоказаниями для проведения плановой общей анестезии являются:
Со стороны сердечно-сосудистой системы: недавно перенесённый (1-6 месяцев) инфаркт миокарда, нестабильная стенокардия или стенокардия напряжения 4 функционального класса, низкое артериальное давление, нарастающая сердечная недостаточность, тяжёлые заболевания клапанов сердца, нарушения проводимости и ритма сердца, несостоятельностью сократительной функции сердца.
Со стороны нервной системы: психиатрические заболевания, тяжёлые травмы и контузии головного мозга (1-6 месяцев).
Со стороны дыхательной системы: бронхиальная астма в стадии обострения, пневмония, тяжелый бронхит.
Наркоз не безвреден и не безопасен, но потенциальная опасность наркоза в тысячи раз меньше вреда, который несет заболевание в случае отказа от его хирургического лечения. Другое дело, что вероятный вред и опасность наркоза могут всегда быть минимизированы, для этого нужно просто довериться твёрдо знающему своё дело анестезиологу-реаниматологу.
Обратите внимание, что не существует каких-либо противопоказаний для проведения экстренной операции и экстренной анестезии, и в случаях прогрессирования заболевания онкологического больного. В таких ситуациях разговор идёт о спасении жизни пациента, а не об оценке имеющихся у него противопоказаний.
Подготовка пациента к предстоящей плановой операции под наркозом
Чаще всего, вся подготовка пациента к плановой операции проходит непосредственно накануне операции в стационаре. Накануне с пациентом беседует врач анестезиолог-реаниматолог, собирает анамнез, рассказывает о предстоящем наркозе, заполняет необходимую врачебную документацию, берёт с пациента письменное согласие на проведение анестезии.
Врач обязательно задаст вам вопрос о наличии у вас аллергии на что-либо. Любая аллергия, имеющаяся у пациента, должна быть озвучена, в особенности на лекарственные препараты. Важна и аллергия на пищевые продукты. Например: неингаляционный анестетик — пропофол (гипнотик) производится на основе лецитина яйца. Соответственно, для пациентов с аллергией на яичный желток этот препарат будет заменён на другой гипнотик, к примеру тиопентал натрия, но это крайне редкая ситуация.
Любое проявление аллергии в обязательном порядке фиксируется в истории болезни и строго не допускается к приёму или введению пациенту.
Если у вас имеется патология какой-либо системы, и вы принимаете препараты согласно назначению специалиста, то вам необходимо обязательно об этом сообщить вашему врачу анестезиологу-реаниматологу, и далее следовать его инструкциям. Врач анестезиолог-реаниматолог либо полностью отменяет приём вашего лекарства и вы его уже возобновляете только после оперативного вмешательства, когда вам разрешат, либо продолжаете принимать свои препараты согласно схеме, которую разработал ваш специалист.
Основная подготовка пациента к предстоящей операции заключается в строгом соблюдении всех требований врача анестезиолога-реаниматолога.
Они включают в себя: в вечернее время перед сном и утром – запрет приема любой пищи и воды. Утром разрешается почистить зубы и прополоскать рот. Обязательно снять с себя все украшения: кольца, серьги, цепочки, пирсинг, очки. Вынуть съёмные зубные протезы.
Ещё одной важной составляющей предоперационной подготовки для пациента является премедикация.
Премедикация — это заключительная ступень предоперационной подготовки. Премедикация заключается в приёме фармакологических препаратов для снятия психо-эмоционального напряжения перед операцией и улучшения введения в общую анестезию. Препараты могут быть в виде таблеток для приема внутрь, или же в виде инъекций для внутривенного или же внутримышечного введения. Основными группами препаратов для премедикации являются транквилизаторы. Они способствуют быстрому засыпанию пациента вечером перед операцией, снижению тревоги и стресса. Утром эти препараты также назначаются для более мягкого и комфортного для пациента введения в анестезию.
Как делают наркоз
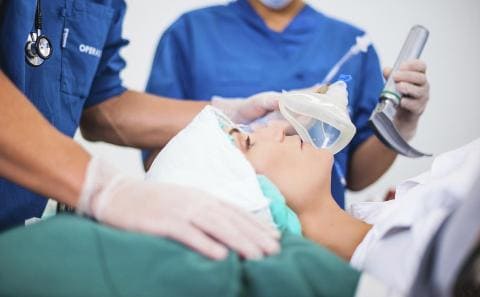
Разберём на примере общей комбинированной анестезии с интубацией трахеи и ИВЛ.
После плановой подготовки пациента к операции, соблюдению всех требований утренней премедикации, пациент, лёжа на каталке в сопровождении медицинского персонала, подаётся в операционный блок. В операционной пациент перекладывается с каталки на операционный стол. Его там ожидает анестезиологическая бригада, состоящая из врача и медсестры-анестезистки.
Обязательной, первой манипуляцией, с которой все начинается, является получение сосудистого (венозного) доступа. Эта манипуляция заключается в чрезкожном введении стерильного сосудистого катетера в вену. Далее этот катетер фиксируется и к нему подсоединяется система для внутривенных вливаний с физиологическим раствором натрия хлорида. Данная манипуляция необходима для того, чтобы был постоянный доступ для введения препаратов внутривенно.
После этого к пациенту подсоединяется манжетка для изменения артериального давления (АД) и на грудь подсоединяются электродные датчики для постоянной регистрации электрокардиограммы (ЭКГ). Все параметры выводятся врачу прямо на монитор.
После этого доктор даёт команду медицинской сестре набирать препараты. Пока медсестра занята, врач начинает подготовку для введения пациента в анестезию.
Первый этап наркоза — это преоксигенация. Преоксигенация заключается в следующем: врач анестезиолог-реаниматолог подсоединяет к системе контуров лицевую маску и задаёт на мониторе аппарата ИВЛ параметры с высокой подачей кислорода, после чего прикладывает маску к лицу пациента. В этот момент пациенту необходимо дышать как обычно, делать стандартные, обычные жизненные вдохи и выдохи. Данная процедура продолжается 3-5 минут. После готовности медсестры и хирургической бригады начинается введение пациента в анестезию.
Первый препарат, который вводится внутривенно, — это наркотический анальгетик. Пациент в этот момент может ощутить слабое чувство в виде головокружения и легкое неприятное чувство в виде жжения в вене.
После этого вводятся гипнотические препараты (неингаляционный анестетик). Пациента предупреждают, что сейчас начнёт кружиться голова и он будет медленно засыпать. Появится чувство тяжести головы, мышц лица, чувство эйфории и усталости. Счёт времени идёт на секунды. Пациент засыпает. Пациент спит.
Дальнейшие манипуляции анестезиологической бригады пациент не будет чувствовать и помнить.
Следующим препаратом, вводимым внутривенно, является миорелаксант.
После его введения врач анестезиолог-реаниматолог выполняет интубацию трахеи и подключает пациента через трубку к герметичному контуру аппарата ИВЛ, включает подачу ингаляционных анестетиков через специальный испаритель. После этого проверяет равномерность дыхания пациента, с помощью фонендоскопа (медицинский прибор для прослушивания дыхательных и сердечных шумов), фиксирует интубационную трубку к пациенту, выставляет необходимые параметры на аппарате ИВЛ. После того как врач анестезиолог-реаниматолог убедился в полной безопасности пациента и все проверил, он даёт команду хирургической бригаде к началу операции.
При ингаляционной моноанестезии схема упрощается.
Длительность операции определяется квалификационным уровнем хирургической бригады, сложностью оперативного вмешательства и анатомическими особенностями пациента.
Осложнения во время общего наркоза
Главная опасность любой анестезии — это гипоксия (недостаточность потребления пациентом кислорода) и гиперкапния (нарастание в организме избыточного количества углекислого газа). Причинами этих тяжелых осложнений могут быть: неисправность наркозной аппаратуры, нарушение проходимости дыхательных путей, чрезмерное погружение пациента в наркозный сон.
Также выделяют осложнения анестезии в виде:
— западения языка, что способствует нарушению проходимости дыхательных путей, чаще всего это осложнение встречается при проведении моноанестезии только ингаляционными анестетиками при помощи подачи газа через лицевую маску;
— ларингоспазма — смыкания голосовых связок гортани. Связано это осложнение с рефлекторной реакцией организма на чрезмерное раздражение слизистых оболочек гортани, или же чрезмерными болевыми воздействиями на организм во время операции при слишком поверхностном медикаментозном сне;
— закупорки дыхательных путей рвотой при регургитации. Регургитация — это поступление содержимого желудка в полость рта и возможное попадание в дыхательные пути;
— угнетения дыхания – осложнение, связанное со слишком глубоким погружением пациента в наркоз;
— изменения АД и пульса в виде тахикардии (подъём пульса) и брадикардии (снижение пульса), что напрямую связано с хирургическим вмешательством и наиболее болезненными этапами операции.
Возможные последствия общего наркоза после операции
 Наиболее частые последствия — это сонливость, головокружение, слабость. Проходят они самостоятельно. В среднем, после плановой, средней тяжести операции без осложнений, пациенты приходят в состояние ясного сознания через 1-2 часа.
Наиболее частые последствия — это сонливость, головокружение, слабость. Проходят они самостоятельно. В среднем, после плановой, средней тяжести операции без осложнений, пациенты приходят в состояние ясного сознания через 1-2 часа.
После общего наркоза может наблюдаться тошнота и рвота. Лечение данного осложнения сводится к применению противорвотных препаратов, таких как например метоклопромид (церукал).
Головная боль (цефалгия) после наркоза проявляется в виде чувства тяжести в голове и давлении в области висков. Данное последствие проходит самостоятельно и не требует дополнительного применения препаратов. Если же головная боль не проходит, лечащий врач скорее всего назначит вам анальгин.
Боль в послеоперационном рубце (ране) — наиболее выраженное, частое последствие проведённой операции, когда действие наркоза заканчивается. Боль в ране будет сохраняться до формирования первичного рубца, т.к. болит не сама рана, а непосредственно кожный покров, который разрезали. Для предотвращения послеоперационной боли, при операциях средней степени, достаточно применения спазмолитических, обезболивающих препаратов. В некоторых случаях могут применять более сильные опиоидные препараты (например промедол, трамадол). При обширных операциях врачи анестезиологи-реаниматологии выполняют катетеризацию эпидурального пространства. Этот метод заключается во введении катетера в позвоночник и продлённого обезболивания путём введения в катетер местных анестетиков.
Подъёмы или снижения артериального давления (АД). Снижение АД характерно для пациентов, перенёсших операции с обширными кровопотерями и переливаниями крови (множественные травмы, операции, связанные с внутренними и наружными кровотечениями). Общий объём циркулирующей крови постепенно восстанавливается и пациент к следующему дню после операции чувствует себя лучше без дополнительных лекарств. Подъёмы АД характерны для пациентов после операций на сердце и крупных кровеносных сосудах. Чаще всего такие пациенты уже получают необходимое лечение и их показатели АД находятся под постоянным контролем.
Повышение температуры тела является нормой и чаще всего свидетельствует о проведённой операции. Необходимо обратить внимание только на повышение температуры тела в том случае, если она достигла субфебрильных цифр (выше 38,0 С), что скорее всего свидетельствует об инфекционном осложнении операции. В данной ситуации не стоит паниковать. Ваш лечащий врач обязательно назначит вам антибиотикотерапию и устранит причину лихорадки.
В зарубежной литературе встречаются сообщения о негативных последствиях наркоза у детей, в частности, о том, что наркоз может вызывать у ребенка развитие когнитивных расстройств — нарушения памяти, внимания, мышления и способности к обучению. Кроме того, высказываются предположения, что перенесённая в раннем возрасте анестезия может быть одной из причин развития синдрома дефицита внимания с гиперактивностью. Отсюда следуют рекомендации отложить планируемое оперативное лечение ребенка до четырёхлетнего возраста, при четком условии, что отсрочка операции не принесёт вреда здоровью ребёнка.
Слаженная и профессиональная работа анестезиологической и хирургической бригад гарантирует безопасное, безболезненное, комфортное проведение любой операции без каких-либо медицинских осложнений. Психологически настроенный на общий наркоз пациент только поможет врачу анестезиологу-реаниматологу качественно работать. Поэтому важно перед операцией задать все интересующие вопросы специалисту и строго соблюдать назначенные рекомендации.
Врач анестезиолог — реаниматолог Старостин Д.О.
