Противопоказанием к радикальной операции при раке ободочной кишки является
Операция при раке ободочной кишки. Оперативная тактика при раке ободочной кишки
Выбор хирургического вмешательства зависит от многих фахторов, из которых наиболее важное значение имеют обшее состояние больного, локализация опухоли, ее размеры и наличие осложнений (кишечная непроходимость, воспаление, перфорация и др.). Операции при раке ободочной кишки делятся на радикальные и паллиативные. Первые заключаются в удалении сегмента кишки, несущего опухоль, в пределах здоровых тканей вместе с брыжейкой и лимфатическими узлами. Вторые производятся при неудалимых раковых опухолях ободочной кишки и состоят в наложении обходного анастомоза или создании калового свища и искусственного ануса. Важным элементом хирургического вмешательства является рациональный доступ.
Срединная (нижняя срединная) лапаротомия чаше всего производится при раке поперечной ободочной, сигмовидной и ректосигмовидного отдела толстой кишки, а также в тех случаях, когда локализация опухоли точно не установлена или имеются осложнения (перитонит, кишечная непроходимость). Опухоли правой и левой половины ободочной кишки обнажают с помощью пара ректальных или транеректальиых разрезов. Окончательное суждение о характере операции можно вынести только после тщательном ревизии органов брюшной полости.
При решении вопроса о характере операции обычно исходят из следующих принципов. При неосложненном раке слепой и восходящей кишок, печеночного угла и правой половины поперечной ободочной кишки производят правостороннюю гемиколэктомию с наложением илеотрансверзоанастомоза конец в бок или бок в бок. В этом случае резекции подлежат слепая, восходящая, печеночный угол, правая половина поперечной ободочной кишки и небольшой сегмент подвздошной кишки единым блоком с брыжейкой, a. ileocolica, a. colica, dextra, правой ветвью a. colica media и большим сальником. При раке средней трети поперечной ободочной кишкн выполняют сегментарную резекцию с анастомозом коней в конец или бок в бок вместе с большим сальником и a. colica media.
При раке левой половины поперечной ободочной, селезеночного угла. нисходящей и проксимального отделов сигмовидной кишкн показана левосторонняя гемнколэктомня. Мобилизации н удалению подлежат левая половина поперечной ободочной кишки, нисходящая и большая часть сигмовидной с включением в препарат брыжейки н a. colica sinistra. Операцию заканчивают наложением трансверзосигмо- или трансвсрзоректоанастомоза конец в конец. При раке средней трети сигмовидной кишки производят се резекцию с анастомозом конец в конец. Раковую опухоль дистального отдела сигмовидной кншкн. ректосигмоидного угла и верхнеампулярного отдела прямой кишки резецируют с наложением сигморектоанастомоза конец в конец (нижняя передняя резекция).

Тактика хирурга при осложненном раке ободочной кишки имеет свои особенности. При поражении опухолью слепой, восходящей кишок н печеночного угла ввиду наличия жидкого содержимого, более частого экзофитного характера опухоли и большого диаметра кишки полная кишечная непроходимость развивается редко. По этой причине большинству больных с частичной непроходимостью и удалимой опухолью показана правосторонняя гемнколэктомня. Несколько иначе дело обстоит при раке левой половины ободочной кишки, осложненном кишечной непроходимостью.
В этих условиях одномоментная резекции опухоли сопряжена с очень большим риском из-за частой недостаточности швов анастомоза и перитонита, развивающегося вследствие тяжелых патологических изменений в приводящей петле толстой кишкн (выше опухоли) и переполнения ее кишечным содержимым с чрезвычайно вирулентной бактериальной флорой. В таких случаях более целесообразно применение двух-или значительно реже, трсхмомеитиых операций. При первых после осмотра опухоли и установления операбельности выполняют ее резекцию с ушиванием дистального конца и выведением проксимального в виде одноствольного ануса или наложение двухствольного искусственного заднего прохода. Второй эгап — восстановление непрерывности кишечника — производят после улучшения состояния больного (через 2— 6 мес).
При перфорации раковой опухоли ободочной кишки, если позволяет состояние больного, ее резецируют с наложением одно- или двухствольного ануса. Лечение перитонита осуществляют по общепринятой методике. У тяжелых и ослабленных больных ограничиваются ушиванием прободного отверстия с широким дренированием брюшной полости н созданием проксимальной разгрузочной колостомы.
Если во время лапаротомии обнаружена запущенная опухоль ободочной кишки, прорастающая в другие органы, или опухоль с отдаленными метастазами, производят паллиативные операции. В большинстве случаев они наплавлены на ликвидацию или предупреждение кишечной непроходимости. При удовлетворительном состоянии больного, если опухоль удалима, но имеются отдаленные метастазы, в ряде случаев может быть выполнена паллиативная резекция. Избавление больного от опухоли, которая служит основным очагом интоксикации и инфекции, нередко положительно влияет на течение болезни, хотя и не отражается заметно на продолжительности жизни.
При неудалимых опухолях правой половины ободочной кишки отдают предпочтение наложению обходного илеотрансверзоанастомоза. При неоперабельных опухолях селезеночного угла и нисходящей кишки оправдано создание обходного трансверзосигмоанастомоза. Поражение опухолью дистального отдела толстой кишки может потребовать наложения проксимальной колостомы, одно- или двухствольного противоестественного ануса.
Прогноз при раке ободочной кишки серьезный. Пятилетняя выживаемость при опухоли, не прорастающей всех слоев стенки кишки, при отсутствии метастазов составляет 81%, при наличии метастазов в лимфатических узлах — 32%.
— Также рекомендуем «Врожденная кишечная непроходимость. Анатомия и физиология червеобразного отростка»
Оглавление темы «Рак толстой кишки. Аппендицит»:
1. Лечение язвенного колита. Толстокишечные свищи
2. Доброкачественные опухоли толстой кишки. Семейный полипоз
3. Рак ободочной кишки. Клиника рака ободочной кишки
4. Диагностика рака ободочной кишки. Лечение рака ободочной кишки
5. Операция при раке ободочной кишки. Оперативная тактика при раке ободочной кишки
6. Врожденная кишечная непроходимость. Анатомия и физиология червеобразного отростка
7. Острый аппендицит. Этиология и классификация острого аппендицита
8. Клиника острого аппендицита. Диагностика острого аппендицита
9. Лечение острого аппендицита. Операция при аппендиците
10. Осложнения острого аппендицита. Послеоперационные осложнения аппендэктомии
История хирургического лечения рака ободочной кишки насчитывает более 150 лет. Первую резекцию толстой кишки по поводу опухоли выполнил Reybard в 1833 году.
За прошедшее время на фоне научно-технического прогресса развивалась и медицина, совершенствовался хирургический инструментарий, изменился подход к лечению, принципы операций, однако, до сегодняшнего дня основным методом лечения рака ободочной кишки является хирургический метод – операция.
Уважаемые пациенты! Обратите внимание на следующие материалы сайта:
- Наши сотрудники оказывают оперативную помощь в оформлении квоты на высокотехнологичные виды медицинской помощи
- В нашей больнице применяется малоинвазивное хирургическое лечение различных видов рака с использованием робота Да Винчи по квотам на ВМП
Объем и характер операции по поводу рака ободочной кишки зависит от ряда факторов, основными из которых являются: локализация опухоли, протяженность опухоли, глубина инвазии опухоли в стенку кишки, распространение опухоли на соседние органы, а также общее состояние больного.
Адекватный выбор объема оперативного вмешательства является залогом успешного лечения и не должен сопровождаться нарушением основных онкологических принципов: абластики и антибластики. Абластикой называют комплекс профилактических мероприятий, направленных на предотвращение метастазирования опухоли, в частности рака ободочной кишки. К этим мероприятиям относятся в первую очередь удаление опухоли ободочной кишки в едином блоке с регионарными лимфатическими узлами; удаление в пределах анатомических фасциально-жировых и серозно-жировых футляров как анатомических барьеров; перевязка сосудов в начале операции для предотвращения метастазирования; и конечно, предотвращение травмирования раковой опухоли в ходе операции.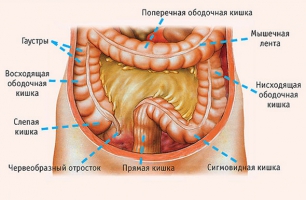
Комплекс мероприятий, направленных на удаление распределенных клеток раковой опухоли ободочной кишки, называют антибластикой. К ней относятся специальные виды обработки тканей, контактирующих с опухолью, в том числе химиопрепараты.
Основными операциями при резекции пораженного сегмента ободочной кишки и объем лимфодиссекции, необходимые для соблюдения радикализма оперативного вмешательства являются: правосторонняя гемиколэктомия (хирургическая операция резекции правой половины ободочной кишки), резекция поперечной ободочной кишки, левосторонняя гемиколэктомия, резекция сигмовидной кишки.
Правосторонняя гемиколэктомия
Правосторонняя гемиколэктомия (удаление правой половины толстой кишки) – объем операции выполняемый при локализации опухоли в слепой кишке (1), восходящем отделе ободочной кишке (2), печеночном изгибе ободочной кишки (3) и начальном отделе поперечной ободочной кишки (4) с перевязкой и пересечением стволов подвздошно-ободочной и правой толстокишечной артерий в месте их отхождения от верхней брыжеечной артерии.
Расширенная правосторонняя гемиколэктомия
При локализации опухоли в печеночном изгибе ободочной кишки (3) или в начальном отделе поперечной ободочной кишки (4) есть вероятность наличия пораженных метастазами лимфатических узлов расположенных вдоль ствола средней толстокишечной артерии. В этом случае необходимо выполнять расширенную правостороннюю гемиколэктомию, которая расширяется за счет перевязки и пересечения средней толстокишечной артерии.
Резекция поперечной ободочной кишки
Резекция поперечной ободочной кишки – объем операции выполняемый при локализации опухоли в средней трети поперечной ободочной кишки. Лимфодиссекция обеспечивается за счет перевязки и пересечения средней толстокишечной артерии и вены.
Левосторонняя гемиколэктомия
Левосторонняя гемиколэктомия (удаление левой половины толстой кишки) – объем операции выполняемый при локализации опухоли в дистальной трети поперечной ободочной кишки (5), селезеночном изгибе ободочной кишки (6), нисходящем отделе ободочной кишки (7) с перевязкой и пересечением стволалевой толстокишечной артерий в месте её отхождения от нижней брыжеечной артерии.
Резекция сигмовидной кишки
Резекция сигмовидной кишки – операция выполняемая при локализации опухоли в сигмовидной кишке (8). Лимфодиссекция осуществляется за счет перевязки и пересечения нижней брыжеечной артерии в месте её отхождения от аорты.
Виды операции при раке ободочной кишки
Традиционная операция удаления рака ободочной кишки и её особенности всем хорошо известны – это большой разрез необходимый для обзора всей брюшной полости и выполнения запланированного объема операции. Течение послеоперационного периода в данном случае сопряжено с выраженным болевым синдромом, длительным заживлением послеоперационной раны, косметическим дефектом.
Несмотря на наличие современных высокотехнологичных миниинвазивных (малотравматичных) операций (лапароскопических и роботических) традиционные операции сохраняют свою актуальность, особенно если речь идет о необходимости выполнения обширной комбинированной операции.
Лапароскопические и роботические операции резекции рака ободочной кишки относятся к разряду высокотехнологичных. Их особенность заключается в том, что операция выполняется с помощью специальных инструментов, которые вводятся в брюшную полость через маленькие проколы (от 5 до 12 мм) в передней брюшной стенке и выполняется тот же объем операции, как если бы она выполнялась традиционным способом – без ущерба онкологической радикальности.
Принципиальное различие между лапароскопической и роботической операции в том, что в случае лапароскопической операции инструменты находятся в руках хирурга, а в случае роботической операции инструменты находятся в манипуляторах робота, которыми с помощью джойстиков управляет хирург.
Основными преимуществами малотравматичных (миниинвазивных) операций являются: минимальная травматизация, минимальная кровопотеря, ранняя активизация пациента, уменьшение или отсутствие болевого синдрома, снижение сроков пребывания в стационаре, а также более быстрое восстановление пищеварительной функции и моторики кишки и косметический эффект.
В нашем стационаре доступны все перечисленные виды и методы операций. Наши специалисты прошли обучение и стажировались в крупнейших клинических и научных центрах США и Европы. Накоплен серьезный собственный опыт выполнения подобного рода операций, особенно миниинвазивных высокотехнологичных методов.
Прогноз после операции при раке восходящей и нисходящей ободочной кишки
После операции по удалению рака ободочной кишки, как восходящего отдела, так и нисходящего отдела ободочной кишки при наличии метастазов в регионарных лимфатических узлах и/или отдаленных метастазов необходимо химиотерапевтическое лечение.
Химиотерапия позволяет улучшить результаты оперативного лечения, а также стабилизировать процесс развития заболевания при запущенных опухолях.
Прогноз при раке ободочной кишки серьезный или умеренно неблагоприятный и, как правило, не зависит от размеров самой опухоли. Основным фактором риска является обширное метастазирование в регионарные лимфоузлы и в печень, которая отмечена специалистами как чаще всего поражаемый метастазами орган.
Усредненный показатель выживаемости пациентов после операции удаления рака ободочной кишки составляет 50% в течение пяти лет после проведения самой операции. Естественно, чем раньше поставлен диагноз рака ободочной кишки, тем выше прогноз выживаемости.
← Назад
Рак ободочной кишки (или рак толстой кишки) – заболевание конечного отдела кишечной трубки, при котором на определённом её участке начинает расти опухоль, постепенно суживающая её просвет. В зависимости от конкретной локализации к этой группе заболеваний относятся: рак аппендикса (или рак червеобразного отростка), рак слепой кишки, рак восходящей ободочной кишки, рак печёночного изгиба ободочной кишки, рак поперечной ободочной кишки, рак селезёночного изгиба ободочной кишки, рак нисходящей ободочной кишки, рак сигмовидной кишки, рак ректосигмоидного отдела толстой кишки. Подходы к лечению всех этих заболеваний одинаковы. Отдельно следует рассматривать только рак прямой кишки, информация о нём приведена в следующем разделе.
Основная опасность рака ободочной кишки состоит в том, что на поздних стадиях развития он может вызывать кишечную непроходимость (то есть полностью перекрывать просвет кишки и препятствовать прохождению пищи), а также может метастазировать (т.е. формировать новые очаги болезни) в окружающих лимфатических узлах и других органах. К счастью, на сегодняшний день большинство даже запущенных форм рака ободочной кишки могут успешно излечиваться, при условии, что лечением исходно занимается квалифицированный специалист в этой области. Большинство пациентов могут полностью выздороветь и полноценно вернуться к привычному образу жизни. Исключение составляют ситуации, когда исходно выявляются множественные метастазы рака ободочной кишки в других органах. Но даже в таких случаях, при невозможности полного излечения, пациентам можно значительно увеличить продолжительность жизни и облегчить симптомы заболевания.
Лечение рака ободочной кишки – задача не одного специалиста. В зависимости от конкретной ситуации, требуется наличие в клиники квалифицированного хирурга-онколога, специализирующегося на лечении рака толстой кишки, химиотерапевта, специалиста по лучевой диагностике, патоморфолога, терапевта, анестезиолога, реаниматолога, хирурга-гепатолога и торакального хирурга. В НМИЦ Онкологии им. Н.Н.Блохина индивидуально подходят к лечению каждого пациента, план лечения составляется и обсуждается на консилиуме до госпитализации, привлекаются все необходимые специалисты с учёной степенью не ниже кандидата медицинских наук.
Как проявляется рак ободочной кишки? Симптомы рака ободочной кишки.
Как и многие другие онкологические заболевания, рак ободочной кишки может длительное время протекать бессимптомно. Поэтому большое значение имеет профилактическое обследование и скрининг рака ободочной кишки. При локализации опухоли в левых отделах толстой кишки ближе к заднему проходу возможно выделение крови с калом. Не только многие пациенты, но и многие врачи не придают значения этому важному симптому, трактуя его как проявление гораздо более распространённого заболевания – геморроя. Появление крови в кале, особенно появление его впервые, обязательно должно быть поводом обращения к врачу. Другие распространённые проявления заболевания – нерегулярный стул, чередование запоров и поносов – могут наблюдаться и при ряде доброкачественных заболеваний. Симптомом заболевания может быть внезапное выявление анемии (снижение гемоглобина). Снижение гемоглобина редко происходит без какой-то определённой причины и должно быть поводом для проведения обследования. Назначение препаратов железа без выяснения причины анемии является большой ошибкой.
Нередко первым проявлением рака ободочной кишки может быть кишечная непроходимость. Подобная ситуация развивается при полном или практически полном перекрытии просвета кишки и проявляется вздутием живота, отсутствием отхождения стула и газов, рвотой. В таких случаях требуется срочная госпитализация в скоропомощную клинику. В ряде случаев первый приступ кишечной непроходимости удаётся устранить без операции с использованием различных лекарств и процедур. Часто требуется операции. Если пациент попадает в подобную ситуацию – необходимо уточнить, есть ли в штате скоропомощной клиники хирург-онколог. Если такого специалиста нет, то пациент может и должен настаивать на том, чтобы операция по устранению кишечной непроходимости проводилась без удаления опухоли. В данном случае отсрочка удаления опухоли значительно менее опасна, чем возможные последствия операции по удалению опухоли, проведённой специалистом без должно подготовки.
Диагностика рака ободочной кишки. Какие обследования необходимо выполнить при выявлении рака ободочной кишки до начала лечения?
Постановка диагноза рака ободочной кишки невозможна без проведения колоноскопии и биопсии. Лечение нельзя начинать до получения результатов гистологического исследования образца ткани, взятого при биопсии. Колоноскопия может быть неприятным для пациента исследованием, однако опытные специалисты знают, как минимизировать дискомфорт во время данной процедуры. Врачи отделения эндоскопии НМИЦ Онкологии им. Н.Н. Блохина имеют большой опыт проведения таких исследований и могут сделать эту процедуру максимально быстрой и безболезненной. После постановки диагноза проводится уточняющая диагностика. Она проводится с целью решения нескольких задач:
- Оценка локализации опухоли в кишке и её распространения. С этой целью проводится колоноскопия и ирригоскопия. Оба метода требуют предварительного очищения кишечника слабительными средствами. При колоноскопии используется специальная тонкая камера. При ирригоскопии кишка через специальную клизму заполняется взвесью бария, после чего выполняется рентгенологический снимок, на котором становятся видны контуры ободочной кишки. Если опухоль достигает больших размеров, целесообразно дополнительное проведение компьютерной томографии (КТ), которая позволяет оценить наличие врастания опухоли в другие структуры.
- Исключение наличия метастазов в другие органы. Рак ободочной кишки наиболее часто метастазирует в печень и лёгкие. Обследование этих органов обязательно должно быть выполнено до начала лечения. Минимальное обследование включает проведение УЗИ органов брюшной полости и малого таза и рентгенографии органов грудной клетки. Желательно выполнение компьютерной томографии (КТ) грудной и брюшной полости с внутривенным контрастированием. [u5]
- Исключение наличия других опухолей или полипов в толстой кишке. Оптимальный метод – колоноскопия. Часто встречаются ситуации, при которых во время колоноскопии невозможно исследование участков ободочной кишки, находящихся выше опухоли из-за значительно сужения просвета кишки. В такой ситуации выполняется ирригоскопия. Если при ирригоскопии также не получается добиться достаточно информативных изображений, врач должен рекомендовать выполнение колоноскопии в течение 3 месяцев после операции по удалению опухоли.
- Оценка прогноза заболевания, возможностей дальнейшего контроля эффективности лечения. Выполняются анализы крови на маркеры РЭА, СА 19.9. Маркеры не имеет смысла использовать для профилактического обследования здоровых людей. У большинства пациентов с ранними формами рака ободочной кишки маркеры не повышены. Их повышение является одним из факторов, отражающих более агрессивное течение заболевания. Однако у пациентов с исходно повышенными маркерами их измерение после лечения может служить удобным и эффективным методом контроля эффективности проведённого лечения.
- Оценка общего состояния пациента, степени риска проведения операции. Эти обследования назначаются индивидуально и обычно включают ЭКГ, консультацию терапевта, ЭХОКГ, гастроскопию, УЗИ вен нижних конечностей.
- Молекулярно-генетические исследования для определения подтипа опухоли. Включают анализы ткани опухоли на мутации KRAS, NRAS, BRAF. Обычно назначаются пациентам с распространёнными формами рака ободочной кишки, которым в дальнейшем может потребоваться проведение таргетной терапии.
Как устанавливается стадия рака ободочной кишки? Что такое TNM?
У больных раком ободочной кишки стадия заболевания окончательно устанавливается только после операции и тщательного морфологического исследования удалённого препарата. Врач на основании данных обследования может лишь разделить пациентов на три группы для выбора правильной тактики лечения: «ранний рак ободочной кишки», «рак ободочной кишки без метастазов», «рак ободочной кишки с метастазами в другие органы». Более детальная оценка стадии заболевания может повлиять только на тактику послеоперационного лечения.
Стадия выставляется на основании 3 параметров:
— Т (с возможными значениями is, 1, 2, 3, 4) – отражает глубину врастания опухоли в стенке кишки, от Тis – единичные клетки рака на фоне полипа до Т4 – врастание в соседние органы;
— N – наличие поражения регионарных лимфатических узлов (с возможными значениями 0, 1, 2). Наличие метастазов в лимфатических узлах рядом с опухолью не приравнивается к метастазам в другие органы. Это локальное распространение заболевания и даже при наличии таких метастазов у большинства пациентов возможно достичь полного излечения заболевания.
— М (с возможными значениями 0 или 1) – отражает наличие отдалённых метастазов.
На основании сочетания параметров Т, N и М устанавливается стадия заболевания – I, II, III или IV.
I стадия – небольшая опухоль без метастазов
II стадия – более крупная опухоль без метастазов
III стадия – любая опухоль с метастазами только в ближайшие лимфатические узлы
IV стадия – любая опухоль с метастазами в другие органы, вне зависимости от наличия метастазов в ближайших лимфатических узлах.
Лечение рака ободочной кишки. Что нужно знать перед тем, как соглашаться на лечение?
Существует 3 наиболее распространённые ситуации, требующие различных лечебных подходов:
- Рак ободочной кишки на фоне полипа ободочной кишки. Данная ситуация встречается редко, в основном у пациентов, которые проходят профилактическое обследование. Такие формы рака не имеют симптомов. Возможно безболезненное удаление опухоли во время колоноскопии. Однако такую процедуру может выполнить не любой эндоскопист. В идеале врач должен обладать техникой выполнения эндоскопической подслизистой диссекции для более полноценного удаления поражённого участка. Специалисты отделения эндоскопии НМИЦ Онкологии им. Н.Н.Блохина могут проконсультировать Вас о преимуществах данной методики. После удаления опухоль обязательно должна отправляться на морфологическое исследование. Исследование полностью удалённого полипа гораздо информативнее биопсии. При окончательном морфологическом исследовании могут выявляться дополнительные факторы риска, в том числе может встать вопрос о необходимости выполнения более крупной операции с удалением соответствующего участка ободочной кишки.
- В большинстве случаев рака ободочной кишки без метастазов в соседние органы лечится хирургически. В некоторых случаях при наличии у пациента исходно распространённой формы заболевания до операции проводится несколько курсов химиотерапии. Операция по поводу рака ободочной кишки подразумевает удаление поражённого участка кишечника с комплексом регионарных лимфатических узлов. Лимфатические узлы должны удаляться профилактически, вне зависимости от данных обследованиях об их поражении. Для большинства пациентов удаление участка ободочной кишки не имеет долгосрочных последствий, и пациенты могут полноценно вернуться к привычному образу жизни. За исключением случаев, когда на момент операции имеются признаки кишечной непроходимости, не требуется формирования кишечной стомы. Такие операции могут выполняться как традиционным открытым способом (с использованием большого разреза), так и лапароскопически (через проколы с использованием маленького разреза только для удаления опухоли). При любом хирургическом доступе по показаниям выполняются как стандартные (D2), так и расширенные (D3) объёмы лимфодиссекции. Объём и качество операции не зависят от использованного открытого или лапароскопического доступа. Операции в НМИЦ Онкологии им. Н.Н.Блохина проводятся с использованием самого современного оборудования, включая современные электроинструменты, ультразвуковой скальпель, сшивающие аппараты. Использование данного оборудования позволяет снизить кровопотерю во время большинства стандартных операций до минимальных значений. Во время лапароскопических операций используется камера, которая позволяет получать трёхмерно изображение брюшной полости для максимально точного и тщательного проведения любых манипуляций. Также используются методики так называемой «хирургии под визуальной навигацией» с использованием индоцианинового зелёного для уточнения индивидуальных особенностей лимфооттока и кровоснабжения ободочной кишки у пациента. В проктологическом отделении НМИЦ Онкологии им. Н.Н.Блохина [u7] широко используется методика ускоренной реабилитации пациентов, благодаря которой большинство пациентов могут вставать и принимать жидкую пищу уже через несколько часов после операции, а использующиеся методы комбинированного обезболивания позволяет практически исключить неприятные ощущения со стороны послеоперационных ран. После операции, в зависимости от результатов морфологического исследования удалённого заболевания, может быть назначена профилактическая (или адъюватная) химиотерапия. Назначение такой химиотерапии вовсе не означает, что в организме остались проявления заболевания. Такая химиотерапия назначается, если при изучении удалённых тканей морфолог выявил определённые факторы риска более агрессивного течения болезни. Наиболее часто это бывает при выявлении метастазов в удалённых лимфоузлах. В этом случае проведение профилактической химиотерапии может снизить риск возврата заболевания на 10-15%. При условии проведения профилактической химиотерапии возможное полное выздоровление у большинства пациентов даже при наличии факторов негативного прогноза.
- Рак ободочной кишки с метастазами в другие органы. Выбор плана лечения зависит от количества метастазов и риска развития кишечной непроходимости. До определения плана лечения пациент должен обязательно получить консультацию химиотерапевта, при наличии небольшого количества метастазов, локализующихся только в печени или лёгких – консультацию хирурга-гепатолога или торакального хирурга. При наличии небольшой опухоли в кишке и метастазов в других органах на первом этапе лечения может проводиться не операция, а химиотерапия. Каждый из очагов рака ободочной кишки является самостоятельным, и, при невозможности удаления всех проявлений заболевания, удаление отдельных метастазов или первичной опухоли может быть нецелесообразным. В НМИЦ Онкологии им. Н.Н.Блохина используется индивидуальный подход к лечению больных с метастатическим раком ободочной кишки. К обсуждению плана лечения привлекаются все необходимые специалисты. Доступен широкий спектр методов лечения, выполняются одномоментные и последовательные операции на кишке и печени или лёгких, используются методы радиочастотной аблации (РЧА) метастазов в печени («выжигание» метастазов через тонкие проколы без необходимости удаления участка печени).
Основным методом лечения для большинства пациентов с метастатическим раком ободочной кишки является химиотерапия. В НМИЦ Онкологии им. Н.Н.Блохина применяются все современные схемы химиотерапии, включая использование таргетных препаратов (моноклональных антител). Кроме того, в клинике постоянно проводятся национальные и международные клинические исследования, в рамках которых пациенты могут получить лечение с использованием новейших научных разработок. Вы можете узнать об участии в клинических исследованиях на консультации у врача-онколога в поликлинике или у химиотерапевта.
Наблюдение после лечения
Правильный контроль после завершения основного этапа лечения – залог успеха в борьбе против рака ободочной кишки. Наблюдение после лечения проводится для пациентов в поликлинике НМИЦ Онкологии им. Н.Н.Блохина по индивидуальным программам. Контрольные визиты после операции обычно проводятся не реже 1 раза в 6 месяцев и не чаще 1 раза в 3 месяца. На каждом осмотре выполняются осмотр хирурга-онколога, анализ крови на маркеры, УЗИ брюшной полости и малого таза. Не реже одного раза в год должна выполняться колоноскопия и рентгенография органов грудной клетки. По показаниям выполняется компьютерная (КТ) или магнитно-резонансная (МРТ) томография брюшной полости.
Генетическое консультирование. Наследуется ли рак ободочной кишки?
Рак ободочной кишки чаще всего не наследуется. Только у 5%-10% пациентов наследственность может играть роль в развитии заболевания. В НМИЦ Онкологии им. Н.Н.Блохина можно получить консультацию генетика для исключения наследственных форм заболевания. Проводится генетическое тестирование с изучением всех клинически значимых мутаций для исключения синдрома Линча, Диффузного Семейного Аденоматоза и других заболеваний.
