Противопоказания для хирургических вмешательств
Как правило, на пластическую операцию приходят здоровые люди. И наша главная задача — чтобы Вы и покинули нашу клинику здоровыми. Для этого важно понимать, что при ряде состояний пластическая хирургия противопоказана.
Пластические операции объединены рядом общих методов и принципов:
- Мобилизация и перемещение тканей
- Формирование временных и постоянных полостей
- После пластической операции следы в виде рубцов должны быть минимальными и незаметными
- И показания к операции, и критерии её успешности исходят главным образом из головы пациента
Из этих особенностей логически вытекают и общие для всей пластической хирургии противопоказания.
1. Злокачественные новообразования
Онкологические заболевания считаются системными, потому что поражают в той или иной степени весь организм. У онкологических больных перемещение тканей в ходе пластической операции может приводить к перемещению потенциально опасных клеток в здоровые участки тела. Кроме того, склонность к тромбообразованию после лечения злокачественных опухолей остаётся на долгие годы и повышает риск любых хирургических вмешательств.
Однажды году в 2013 пациентка, которую я раньше уже оперировал, обратилась ко мне с просьбой сделать ей липофилинг лица — она сильно похудела. Увидев её в коридоре клиники, я очень испугался за неё и настоял, чтобы она шла обследоваться к онкологу — лицо похудело как-то очень нехорошо. Пациентка расстроилась, спорила со мной и протягивала свои нормальные анализы. Мне пришлось потратить много времени на уговоры, даже подключил её взрослую дочь. Администратор клиники была очень зла — глупый доктор «выгоняет» из клиники деньги, которые уже пришли. Пациентка ушла в слезах. Я чувствовал себя очень непопулярным в этот момент. Но я знал, что поступил правильно. Подтверждение пришло через несколько месяцев в виде звонка мамы этой пациентки, которая очень сердечно благодарила меня за то, что вовремя направил дочь на обследование — у неё был выявлен рак пищевода, и было еще не поздно сделать операцию в этой связи.
2. Некомпенсированная гипертоническая болезнь
Как сказано выше, при пластической операции создаётся полость. В её стенках остаются поврежденные кровеносные сосуды, кровотечение из которых в ходе операции остановлено тем или иным способом. Со стороны организма в эти культи сосудов стучится кровь. Если давление крови нормальное, то она так никогда и не достучится. Если же давление повышается, тромбы вылетают, как пробка из шампанского, и кровь устремляется в полость, формируя осложнение — гематому. Гематома натягивает кожу, и без того пострадавшую от операции, что чревато её гибелью (некрозом).
Чтобы этого не случилось, перед операцией следует пройти обследование.
Если на консультации мы советуем Вам проконсультироваться у кардиолога, сделать суточное мониторирование артериального давления (АД), надо сделать.
Пациенты, знающие о своей гипертонии, с адекватно подобранной терапией, находятся вне зоны риска. Важно перед операцией и после операции не прерывать приём препаратов, и всё будет хорошо.
3. Сахарный диабет и курение
При сахарном диабете и при курении страдают сосуды кожи. В повседневной жизни это не очень заметно, но при пластической операции мы отслаиваем (мобилизуем) покровные ткани, их кровоснабжение при этом резко снижается. Если же сосуды при этом скомпрометированы сахарным диабетом или курением, кожа может погибнуть.
Поэтому перед пластической операцией следует подобрать лечение сахарного диабета таким образом, чтобы в течение нескольких месяцев уровень глюкозы крови был нормальным.
Если Вы курите, нужно бросить курить за месяц до операции и не возобновлять курение хотя бы в течение недели после.
В России не принято делать анализ на никотин перед операцией, поэтому я очень прошу пациентов не лгать относительно курения перед операцией. Гибель кожи у курильщиков — это не страшилки, мне приходилось это видеть и лечить. Это очень неприятное осложнение, поверьте.
4. Острые инфекционные заболевания, хронические инфекционные заболевания в стадии обострения и хронические болезни внутренних органов в стадии декомпенсации
Любая операция представляет собой риск, как хирургический, так и анестезиологический — риск наркоза. Если человек страдает тяжёлой болезнью, не следует испытывать судьбу и усугублять её дополнительными испытаниями.
Если у пациента при обследовании выявляются антитела к вирусу гепатита С или В, то следует сделать анализ на наличие вируса в крови. Если будет выявлен и вирус, то нужно пролечиться у инфекциониста до полной элиминации вируса из крови. Потом можно делать пластику.
Однажды коллега направил ко мне женщину на абдоминопластику. Она непрерывно кашляла, и уже через пару минут я велел своей беременной ассистентке выйти из кабинета. У больной оказался туберкулёз со скоплением жидкости в животе — асцитом.
5. Беременность
Многочисленные медикаменты, которые мы применяем при пластической операции, могут негативно повлиять на плод. Поэтому при малейших сомнениях перед операцией лучше сделать тест на беременность.
6. Склонность к келоидозу
Келоидоз — это системное заболевание соединительной ткани, которое проявляется формированием плохого рубца после любых повреждений кожи.
Настоящий келоидный рубец:
- Постоянно растёт
- Не зависит от степени повреждения кожи и срока заживления раны
- Доставляет беспокойство — боли, зуд даже после того, как все сроки созревания рубца, то есть год-полтора уже прошли
При келоидозе пластическая хирургия противопоказана. Однако следует понимать, что очень часто келоидным рубцом называют совершенно другое явление — гипертрофический рубец. Рубец становится гипертрофическим из-за своей локализации, или слишком длительного заживления раны, или других хирургических проблем. Гипертрофический рубец — не только не противопоказание, но и разумная причина обратиться к пластическому хирургу.
7. Психологические показания и психиатрические противопоказания
Пластическая хирургия — это лечение психологических проблем хирургическими методами. Но на первичной консультации очень важно установить, является проблема психологической или психиатрической. Не случайно все учебники по пластической хирургии начинаются с главы о психологической оценке пациента, его мотивации, и правильном информировании.
Ночной кошмар пластического хирурга — это психопатия в варианте дисморфофобии. Это отклонение, когда человек очень не любит, буквально ненавидит какую-то часть своего тела. Естественно, операцией такой пациент будет недоволен — ведь проблема в голове никуда не денется.
После операции, если она, не дай бог, всё-таки состоится, хирургу достанется сомнительная радость долгого общения с неудовлетворенной психопатической личностью, а пациенту — усугубление его страданий.
Ещё одна очень неприятная ситуация — шизофрения, либо не диагностированная до пластической операции, либо дебютирующая после операции. Путь к правильному диагнозу и адекватному лечению в таких ситуациях бывает непростым, и пластика может ещё более его запутать и усложнить. При шизофрении и маниакально-депрессивном психозе пластические операции противопоказаны.
Так, в нашей среде известен случай о бредовой симптоматике у пациентки после подтяжки лица, которая была уверена, что под кожу ей в ходе операции имплантировали подслушивающую аппаратуру. Разумеется, ни один хирург не согласился эту аппаратуру извлекать, что окончательно убедило бедную больную женщину в том, что все сговорились против неё.
Что делать, если у Вас обнаружили противопоказания к пластике?
Во-первых, надо обрадоваться тому, что проблема, о которой Вы, возможно, и не подозревали, или недооценивали её, выявлена ДО операции. Потому что любую проблему нужно решать, пока она маленькая и разрешимая. Решать проблему, когда она стала катастрофой — это неправильно.
Конечно, в каждом случае выявления противопоказаний вопрос о том, можно ли делать операцию, решается индивидуально.
Показания.
1.
Абсолютные
– когда отказ от операции приведет к
ухудшению состояния или смерти.
А)
абсолютные к экстренной операции
(жизненные) – когда отказ от операции
приведет к ухудшению состояния или к
смерти в настоящий момент: асфиксии,
острые кровотечения, острые гнойные
заболевания.
Б)
абсолютные к плановой операции – когда
отказ от операции не приведет к ухудшению
состояния или смерти в настоящий момент,
но иным способом излечение невозможно:
злокачественные опухоли.
2.
Относительные
– когда отказ от операции не приведет
к ухудшению состояния или смерти.
А)
заболевания которые в настоящий момент
не опасны, но могут быть излечены только
хирургически: доброкачественные опухоли.
Б)
заболевания, лечение которых может быть
как консервативным так и хирургическим:
язвенная болезнь желудка, ишемическая
болезнь сердца.
Противопоказания.
1.
Абсолютные
– когда хирургическая операция с высокой
степенью вероятности приведет к ухудшению
состояния или смерти больного: свежий
инфаркт миокарда, острая недостаточность
мозгового кровообращения
2.
Относительные
– когда хирургическая операция ухудшит
течение сопутствующих заболеваний:
бронхиальная астма, гипертоническая
болезнь, сахарный диабет.
44)
Предоперационная подготовка больных
к экстренным и плановым операциям.
Общая
подготовка:
— Улучшение сосудистой деятельности,
коррекция нарушений микроциркуляции;
— Борьба с дыхательной недостаточностью;
— Дезинтоксикационная терапия; — Коррекция
нарушений в системе гемостаза.
Специальная
подготовка:
Зависит от специфики проводимого
оперативного вмешательства.
45)
Этапы хирургической операции.
Хирургический
доступТребования,
предъявляемые к хирургическому доступу,
— минимальная травматичность, обеспечение
хорошего угла оперативной деятельности,
а также условий для тщательного выполнения
основного этапа операции. Хороший доступ
определяет минимальную травматизацию
тканей крючками, обеспечивает хороший
обзор операционного поля и тщательный
гемостаз. Для всех существующих типичных
операций разработаны соответствующие
хирургические доступы, лишь при нетипичных
операциях (например, при обширных
повреждениях тканей при травме,
огнестрельных ранениях) приходится
выбирать хирургический доступ с учётом
изложенных выше требований.
Хирургический
приёмОсновные
приёмы при выполнении операции, техника
конкретных оперативных вмешательств
излагаются в курсе оперативной хирургии,
окончание основного этапа операции
(перед ушиванием раны) обяза- тельно
включает тщательную проверку гемостаза
— остановки кровотечения, что является
важным моментом профилактики вторичных
кровотечений.
Ушивание
раны
Завершающий
этап операции — ушивание раны. Оно должно
проводиться тщательно во избежание
прорезывания швов, развязывания лигатур,
расхождения краёв операционной раны.
Значительные трудности с ушиванием
раны возникают при нетипичных операциях,
когда приходится закрывать рану
перемещёнными лоскутами тканей, кожи
или свободной пересадкой кожи.
46)
Наблюдение за состоянием больного в
послеоперационном периоде.
При
наблюдении и уходе за оперированным
больным медсестра должна
с полным вниманием относиться ко всем
его жалобам, оценивать вид и выражение
его лица, поведение, особенности дыхания,
проверять пульс,
следить за правильностью и удобством
положения больного на койке, за состоянием
повязки, за чистотой нательного и
постельного белья, кожи и полости рта
больного. Просьбы больного, не
противоречащие назначенному режиму,
должны быть тотчас удовлетворены. О
всех тревожных изменениях в состоянии
больного и о его неотложных просьбах,
вызывающих у медсестры сомнение, нужно
немедленно уведомить дежурного
хирурга.
Сама операционная рана после
операций, законченных наложением швов,
почти не требует ухода. Сразу по окончании
операции на рану поверх повязки кладут
мешочек с песком (давление предупреждает
образование гематомы), который снимают
через 5—6 час. В дальнейшем нужно только
следить за повязкой — не сбилась ли
она, не промокла ли кровью. В последнем
случае кровавое пятно смазывают спиртовым
раствором йода и подбинтовывают повязку.
Обильное промокание повязки кровью
заставляет срочно вызвать врача. Все
лечение раны при
заживлении ее первичным натяжением
заканчивается снятием швов на 7— 10-й
день, после чего на несколько дней
закрывают неокрепший рубец наклейкой.
В остальном послеоперационный уход
проводится по общим правилам.
47)
Осложнения послеоперационного
периода.
Осложнения,
проявившиеся непосредственно во время
операции.
Кровотечение
(малая потеря крови, большая потеря
крови)., Повреждение органов и тканей.,
Тромбоэмболические осложнения.,
Осложнения анестезии.
Осложнения
в органах и системах, на которых
проводилось оперативное
вмешательство.
Вторичные
кровотечения (причины: соскальзывание
лигатуры с кровеносного сосуда; развите
гнойного процесса -эрозивное)., Развитие
гнойных процессов в зоне оперативного
вмешательства., Расхождение швов.,
Нарушение функций органов после
вмешательств на них (нарушение проходимости
ЖКТ, желчевыводящих путей).
В значительном
числе случаев указанные осложнения
требуют повторных оперативных
вмешательств, часто в неблагоприятных
условиях.
Осложнения,
проявившиеся в послеоперационном
периоде.
(Осложнения
в органах, на которые оперативное
вмешательство непосредственного влияния
не оказывало).
Осложнения
со стороны сердечно-сосудистой
системы.
Первичные
– когда имеет место развитие сердечной
недостаточности из-за болезни самого
сердца;
Вторичные – сердечная
недостаточность развивается на фоне
тяжелого патологического процесса
(гнойная интоксикация, кровопотеря и
др.);
Острая сердечно-сосудистая
недостаточность; Инфаркт миокарда;
аритмии и др.; Коллапс /токсический,
аллергический, анафилактический, кардио-
и неврогенный/; Тромбозы и эмболии /в
основном замедление кровотока в сосудах
вен нижних конечностей при варикозной
болезни, тромбофлебитах и др., пожилой
и старческий возраст, онкологическая
патология; ожирение, активация свертывающей
системы, нестабильная гемодинамика,
повреждение стенок сосуда и др./.
Осложнения
со стороны дыхательной системы.
Острая
дыхательная недостаточность;
Послеоперационная пневмония; Бронхит;
Плеврит; Ателектаз; Отек легких.
Принципы
профилактики.
Ранняя активизация больных; Дыхательная
гимнастика; Адекватное положение в
постели; Адекватное обезболивание;
Антибиотикопрофилактика; Санация
трахеобронхиального дерева (отхаркивающие
средства, санация через интубационную
трубку; санационная бронхоскопия);
Контроль за плевральной полостью
(пневмо-, гемоторакс, плеврит и др.);
Массаж, физиотерапия.
Осложнения
со стороны органов пищеварения чаще
имеют функциональный характер.
Паралитическая
непроходимость (приводит к повышению
внутрибрюшного давления, энтеральной
интоксикации).
Пути профилактики
паралитической непроходимости: во время
операции – бережное отношение к тканям,
гемостаз, блокада корня брыжейки кишки,
минимальное инфицирование брюшной
полости; ранняя активизация больных;
адекватный режим питания; декомпрессивные
мероприятия; коррекция электролитных
расстройств; перидуральная анестезия;
новокаиновые блокады; стимуляция
кишечника; физиотерапевтические
мероприятия.
Послеоперационная диарея (понос)
– истощает организм, приводит к
обезвоживанию, снижает иммунобиологическую
резистентность;
Причины:
ахолитические поносы (обширные резекции
желудка); укорочение длины тонкой кишки;
нервно-рефлекторные; инфекционного
происхождения (энтериты, обострение
хронического заболевания кишечника);
септические поносы на фоне тяжелой
интоксикации.
Осложнения
со стороны печени.
Печеночная
недостаточность /желтуха,
интоксикация/.
Осложнения
со стороны мочевыделительной системы.
острая
почечная недостаточность /олигурия,
анурия/; острая задержка мочи /рефлекторная/
ишурия; обострение имеющейся патологии
/пиелонефрит/; воспалительные заболевания
/пиелонефрит,цистит, уретрит/.
Осложнения
со стороны нервной системы и психической
сферы.
боли;
нарушение сна; п/о психозы; парестезии;
параличи.
Пролежни –
асептический некроз кожи и предлежащих
тканей вследствие компрессионного
нарушения микроциркуляции.
Наиболее
часто возникают на крестце, в области
лопаток, на затылке, задней поверхности
локтевых суставов, пятках. Вначале ткани
становятся бледными, в них нарушается
чувствительность; затем присоединяется
отечность, гиперемия, развитие участков
некроза черного или коричневого цвета;
появляется гнойное отделяемое, вовлекаются
предлежащие ткани вплоть до
костей.
Профилактика:
ранняя
активизация; разгрузка соответствующих
областей тела; гладкая поверхность
кровати; массаж; обработка антисептиками;
физиотерапия; противопролежневый
массаж;
Лечение.
Стадия ишемии – обработка кожи камфорным
спиртом. Стадия поверхностного некроза
– обработка 5% раствором перманганата
калия или 1% спиртовым раствором
бриллиантового зеленого для образования
струпа. Стадия гнойного воспаления –
по принципам лечения гнойной
раны.
Осложнения
со стороны операционной раны.
Кровотечение
(причины: соскальзывание лигатуры с
кровеносного сосуда; развите гнойного
процесса – эрозивное; изначально
недостаточный гемостаз); Образование
гематом; Формирование воспалительных
инфильтратов; Нагноение с образованием
абсцессов или флегмоны (нарушение правил
асептики, первично-инфицированная
операция); Расхождение краев раны с
выпадением внутренних органов (эвентрация)
– вследствие развития воспалительного
процесса, снижении регенеративных
процессов (онкопатология, авитаминоз,
анемия и др.);
Профилактика
раневых осложнений:
Соблюдение асептики; Бережное отношение
к тканям; Предупреждение развития
воспалительного процесса в зоне
оперативного вмешательства (адекватная
антисептика).
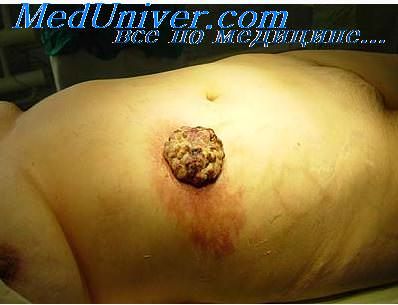
Показания и противопоказания к оперативному лечению опухолей.Показаниями для хирургического лечения являются новообразования небольшого размера — диаметром до 2 см, эпителиальные новообразования кожи, развившиеся на фоне руб-цовой ткани, радиорезистентные опухоли. Как правило, хирургический метод лечения может быть рекомендован при кожном роге, опухолях из придатков кожи, гигантской кондиломе Бушке—Левенштейна, базальноклеточном раке, плоскоклеточном раке кожи и ряде дру гих злокачественных новообразованиях. Частота рецидивирования эпителиальных новообразований кожи после их хирургического иссечения при сроках наблюдения в течение 5 лет варьируется от 6,8 до 41,4%, а при сроке наблюдения до 10 лет — от 16 до 50%. Столь существенные различия в частоте рецидивирования после хирургического метода лечения (хотя это относится и ко всем методам лечения) обусловлены различиями размеров новообразований, клинико-мор-фологических форм, степени инвазии, лока-изации и доступности новообразования для полного хирургического иссечения. Так, при диаметре базалиомы менее 2 см рецидив после хирургического лечения наступает в 0,5%, при диаметре от 2 до 4 см — в 10%, при диаметре, превышающем 4 см, и наличии явлений деструирующего роста в подлежащие тка-ни — в 22% случаев. Чаще всего рецидивирует базальноклеточный рак с краевой инфильтрацией и инфильтрирующие формы со склерозированием опухоли, расположенные на коже носа (40%), щек и периорбиталь-ной области (соответственно 21 и 18%), а также волосистой части головы (10%). Как было отмечено ранее, одним из главных принципов хирургического иссечения эпителиальных новообразований кожи является обязательное иссечение опухоли в пределах здоровой гкани, при базалиоме и кератоакантоме следует отступать на 0,5-1,0 см. а при плоскоклеточном раке кожи и базалиоме типа ulcus rodens — на 1-2 см от края опухоли. В ряде случаев при обширных очагах поражения для закрытия раневого дефекта применяются кожно-пластические операции, которые осуществляются, в основном, путем пересадки кожи на питающем лоскуте или с использованием свободного кожного лоскута. Наиболее часто встречающимся осложнением после хирургического метода лечения является формирование келоидного рубца, который развивается примерно в 11% случаев. С целью предотвращения этого осложнения следует учитывать ряд факторов, способствующих его развитию. В частности, хирургическое вмешательство не следует проводить ранее чем через год после окончания приема изотретиноина. К развитию келоида предрасполагают и анатомические особенности — он чаще развивается после хирургических вмешательств на участках кожи, испытывающих натяжение или непосредственно покрывающих костные выступы, а также на верхней части рук, спины, грудине, плечах, углу нижней челюсти и мочке уха.
Противопоказаниями для хирургического метода лечения эпителиальных новообразований кожи являются сахарный диабет, непереносимость обезболивающих средств, а также невозможность технически полного иссечения опухоли ввиду особой ее локализации (периорбитальная область, нос и ушные раковины). После хирургического удаления опухоли косметический эффект обычно бывает очень хорошим. Однако этот метод не предотвращает развития рецидивов. В частности, после хирургического иссечения рецидивируют от 3.4 до 55% базалиом. Исключительно важным обстоятельством при хирургическом иссечении является использование метода микроскопического контроля краевой зоны опухоли, удаленной в момент оперативного вмешательства. При удалении опухоли под гистологическим контролем удается получить наименьший процент рецидивов — 4,5%. Метод «микрографической хирургии по Мохсу», разработанный в 1936 г. F.E. Mohs, является самым аккуратным методом удаления злокачественной опухоли, обеспечивающим контролируемое серийное микроскопическое исследование ткани, взятой непосредственно у больного и зафиксированной химическим способом in situ при помощи пасты с хлоридом цинка. Ткань для замораживания, получения срезов и последующей микроскопии систематически удаляется по специальной схеме до тех пор пока в срезе не перестают определяться признаки злокачественной опухоли. Методика операции по Мохсу. В зоне расположения опухоли хирургическим лезвием, наклоненным под углом 45°, иссекается блюдцеобразный кусочек ткани. При традиционном хирургическом удалении, в отличие от метода Мохса, разрез проводится перпендикулярно коже. Взятый биоптат разрезается на части, как пирог. Срезы маркируют и помещают в специальный контейнер (чашку Петри) Используя рисованное изображение пациента, составляют карту для точного нанесения участка, откуда была взята ткань опухоли. После этого ткань передают гистологу, который производит гистологические срезы в горизонтальной плоскости таким образом, чтобы ткани, лежащие в глубине, и периферические края кожи вокруг всей опухоли стали доступными для микроскопического исследования. При обнаружении опухоли удаляют дополнительные слои ткани, операция же продолжается до тех пор, пока хирург не достигает слоя, свободного от опухолевых клеток. Процедура «микрографической хирургии по Мохсу» весьма сложна, требует большой точности и специального обучения хирургов. Обычно она проводится амбулаторно, под местной анестезией. Вмешательство может состоять из нескольких циклов. Метод чаще используется при лечении опухолей лица и при других важных в косметическом отношении локализациях, а также при рецидивирующих раках кожи, особенно в случаях, когда раковые клетки продолжают находиться в рубце и границу рецидивирующей опухоли нельзя определить точно. Он показан при склеродермоподобной базалиоме, выбухающей дерматофибросаркоме; базалиоме и плоскоклеточном раке кожи, располагающихся в местах, где велика вероятность рецидива (носогубная складка, внутренний угол глаза, ушная раковина и др.) или в местах, где необходимо максимальное сохранение здоровой ткани (кончики крыло носа, губа, ухо, головка полового члена и др.). — Также рекомендуем «Кюретаж. Электрокоагуляцию.» Оглавление темы «Принципы лечения опухолей кожи.»: |
