Противопоказания для операции по удалению простаты
Хирургические бригады, возглавляемые главным урологом МУ Управления делами Президента РФ профессором Сергеем Петровичем Даренковым, эффективно практикуют исследование, медикаментозное и хирургическое лечение урологических заболеваний. Будучи сторонником принципа: «Хирургическое вмешательство – крайняя мера», доктор Даренков все же имеет богатый опыт (35 лет трудового стажа) в проведении сложнейших и уникальных онкоурологических операций.
В данной статье мы намерено ушли от строго научной терминологии, чтобы прояснить некоторые моменты в диагностике и лечении аденомы предстательной железы.
К сожалению, огромное число мужчин считают затрудненное и ослабленное мочеиспускание, необходимость при этом напрягать брюшной пресс обычными возрастными изменениями мужского организма. Они просто не обращают на это должного внимания, привыкают терпеть неудобства и этим позволяют недугу прогрессировать. Без операции лечение аденомы простаты на начальном этапе болезни вполне эффективно и возможно.
Следующий этап аденомы предстательной железы выражается уже следующими признаками:
• Появление крови, а затем и гноя в моче (гематурия);
• Эякуляция происходит болезненно;
• Мочеиспускание происходит мучительно, по каплям;
• Подтекание и недержание мочи;
• Потребность в частых ночных мочеиспусканиях.
И, хотя настоящий врач-уролог будет стремиться не допустить оперативного вмешательства, но теперь уже нельзя исключать такое развитие событий. И дело не в том, насколько выражено затруднительное мочеиспускание. Когда моча полностью не выходит , в мочеполовой системе в остаточной моче развивается инфекция, приводящая к появлению мочекаменной болезни. Возникает и прогрессирует почечная недостаточность.
• Ломота в теле;
• Озноб;
• Болезненное мочеиспускание;
• Острый болевой синдром в пояснице;
• Гной и кровь в моче (гематурия).
Необходимо обратить внимание на схожесть симптомов аденомы простаты мужчин, стриктуры уретры и рака простаты. Только путем оперативного вмешательства лечится стриктура простаты и рак.
• В мочевом пузыре скапливается большое (до 2-х литров!) количество мочи;
• Функция почек нарушена, интоксикация;
• Гематурия явно выражена;
• Проявляется дисфункция сердечнососудистой системы и печени;
• Мочекаменная болезнь;
На этом этапе о необходимости оперативного вмешательства даже нет никаких разногласий. Осложнениями аденомы являются следующие инфекционные формы заболеваний:
• Хронический и острый пиелонефрит;
• Эпидимит;
• Аденомит;
• Везикулит;
• Простатит;
• Уретрит.
В силу запущенности болезни, перед проведением операции проводится ряд мероприятий:
• Азотемическая детоксикация дренированием мочевых путей;
• Улучшаются функциональные способности печени;
• Налаживается функциональное состояние сердечнососудистой системы.
Прямыми противопоказаниями к операции являются:
• Аневризма аорты;
• Почечная недостаточность (гипоизостенурия, азотемия);
• Сердечная недостаточность;
• Атеросклероз сосудов мозга;
• Легочное сердце;
• Острая форма цистита и пиелонефрит.
• Безусловно, здоровый и подвижный образ жизни — это важнейший компонент предотвращения такой болезни как аденома простаты;
• Приходите на прием к урологу как минимум раз в году (для людей без признаков болезни). При сидячем образе жизни советуем посещать специалиста в году уже два-три раза;
• При первых признаках болезни срочно обратитесь к врачу. Помните, что на начальном этапе аденома простаты лечится медикаментозно;
• Аденома предстательной железы диагностирована? — Уточните, исключены ли рак или стриктура уретры. Не удовлетворяйтесь поверхностным обследованием.
Помимо стандартного обследования, необходимого для выполнения абсолютно любой операции, существует ряд исследований, нужных именно при планировании лапароскопической и робот-ассистированной радикальной простатэктомией (РПЭ). Важно понимать, что «универсального списка» таких исследований не существует, он формируется для каждого пациента индивидуально, с учётом стадии заболевания, степени злокачественности рака, сопутствующих заболеваний и т.д. Тем не менее, в данном разделе мы вкратце разберём, какую информацию даёт обследование, и почему оно необходимо.
Обследования перед лапароскопической и робот-ассистированной радикальной простатэктомией
-
 МРТ малого таза с контрастированием даёт исчерпывающую информацию об анатомии предстательной железы, распространённости опухоли (есть ли инвазия в капсулу простаты, сосудисто-нервные пучки, семенные пузырьки?), статусе тазовых лимфоузлов. Соответственно, оно позволяет планировать ход операции. Данное исследование не обязательно при низкой злокачественности опухоли (сумма баллов по Глисону 6) и низком уровне ПСА (не более 10 нг/мл).
МРТ малого таза с контрастированием даёт исчерпывающую информацию об анатомии предстательной железы, распространённости опухоли (есть ли инвазия в капсулу простаты, сосудисто-нервные пучки, семенные пузырьки?), статусе тазовых лимфоузлов. Соответственно, оно позволяет планировать ход операции. Данное исследование не обязательно при низкой злокачественности опухоли (сумма баллов по Глисону 6) и низком уровне ПСА (не более 10 нг/мл). - Остеосцинтиграфия — это радиоизотопный метод диагностики, который позволяет исключить метастазы в костях. При этом сканируется всё тело, от стоп до головы. Аналогично МРТ малого таза, данное исследование не показано при низком онкологическом риске.
- МСКТ с контрастированием (компьютерная томография) практически не применяется в диагностике рака простаты ввиду более высокой информативности МРТ. Как вспомогательный метод, КТ может быть полезна при неоднозначных результатах остеосцинтиграфии, а также для исключения метастазов в лёгких и других органах. На практике такая необходимость возникает крайне редко.
- ПЭТ-КТ (позитронно-эмиссионная томография) – метод, сочетающий КТ всего тела и оценку распределения специфического радиоактивно меченого контрастного препарата. Важный вопрос, с каким именно препаратов выполнять ПЭТ-КТ? Глюкоза не применяется в обследовании при раке простаты. Наиболее информативно исследование с ПСМА (простат-специфический мембранный антиген). Существуют препараты с Галлием+ПСМА и Фтором+ПСМА. Несколько уступает в информативности исследование с Холином (в препарате Фтор+Холин). Для первичного обследования при раке простаты метод не рекомендован из-за высокой стоимости и отсутствия преимуществ перед комбинацией МРТ + остеосцинтиграфия. Зато он незаменим в случае рецидива после операции. В такой ситуации ПЭТ-КТ всего тела позволяет выявить подозрительные участки любой локализации и предпринять соответствующие шаги (сальважная лимфаденэктомия, Hi-fu анастомоза, прицельное облучение и т.д.)
-
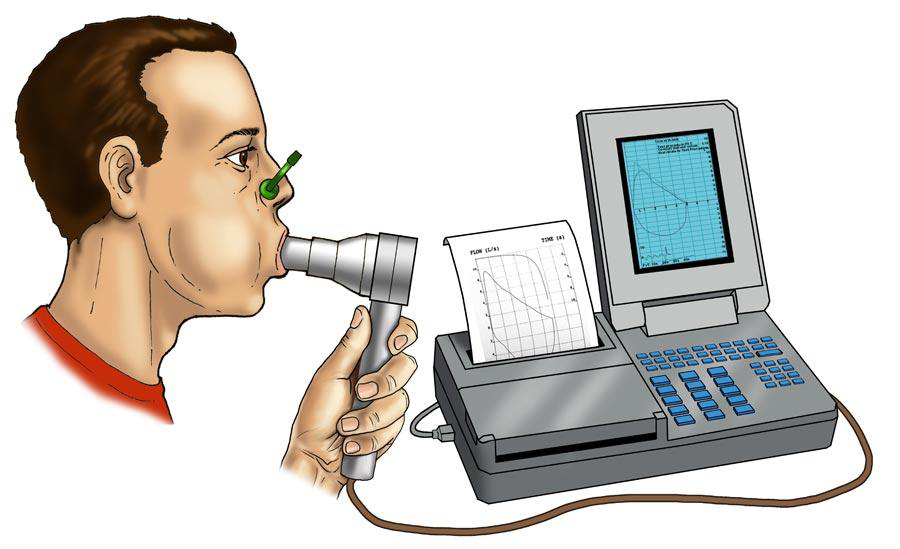 ФВД (функция внешнего дыхания) – обязательный тест перед любой лапароскопической и роботической операцией. Данные вмешательства делаются в условиях карбоксиперитонеума: в брюшную полость нагнетается углекислый газ с целью создания рабочего пространства. Давление газа в брюшной полости передаётся на диафрагму и может уменьшать дыхательный объём лёгких. В случаях, когда исходно присутствуют патологические изменения лёгких, может даже развиться дыхательная недостаточность. ФВД позволяет заранее диагностировать распространённые нарушения вентиляционной функции лёгких (хронический бронхит, ХОБЛ, бронхиальная астма и т.д.) и своевременно принять профилактические меры.
ФВД (функция внешнего дыхания) – обязательный тест перед любой лапароскопической и роботической операцией. Данные вмешательства делаются в условиях карбоксиперитонеума: в брюшную полость нагнетается углекислый газ с целью создания рабочего пространства. Давление газа в брюшной полости передаётся на диафрагму и может уменьшать дыхательный объём лёгких. В случаях, когда исходно присутствуют патологические изменения лёгких, может даже развиться дыхательная недостаточность. ФВД позволяет заранее диагностировать распространённые нарушения вентиляционной функции лёгких (хронический бронхит, ХОБЛ, бронхиальная астма и т.д.) и своевременно принять профилактические меры. - УЗДГ вен нижних конечностей позволяет диагностировать варикозное расширение поверхностных и глубоких вен, выявить тромбы в них. Данное исследование обязательно назначается перед любой длительной операцией. В случае выявления тромбов может потребоваться коррекция дозы антикоагулянтов и консультация сосудистого хирурга. Не выявленные до операции флотирующие тромбы могут увеличиваться в размерах на фоне постельного режима, а после активизации пациента вызвать одно из самых тяжёлых послеоперационных осложнений с высокой частотой летального исхода – ТЭЛА (тромбоэмболия лёгочной артерии).
В добавок к перечисленным исследованиям, по рекомендации терапевта и анестезиолога могут быть назначен ряд других с целью углублённой диагностики. К ним могут относиться Эхо-КГ, ЭГДС, холтеровское мониторирование, тредмил-тест и т.д.
