Противопоказания фгдс при химическом ожоге
Полный текст статьи:
Щелочи
К сожалению щелочи безвкусны и практически не имеют запаха, что делает их случайное употребление более вероятным. Ожоги ротовой полости характерны для употребления щелочи, но их отсутствие ни в коем случае не говорит об отсутствии повреждения пищевода, в 25 % случаев у детей с отсутствием патологии в ротовой полости после употребления щелочей наблюдалось тяжелое поражение пищевода. Желудок поражается в 20-25 % случаев. При воздействии щелочи на слизистую пищевода возникает колликвационный некроз быстро распространяющийся на нижележащие слои до тех пор пока щелочь не нейтрализуется тканевой жидкостью. Соответственно чем выше концентрация щелочи, тем более глубокое поражение она вызывает вплоть до перфорации. Выделяют три стадии воздействия щелочи на пищевод: стадия колликвационного некроза, стадия репарации и стадия рубцевания. Репарация начинается на 5-6 день и может продолжатся до 2-3 и более недель. В эту фазу происходит отторжение струпа, появление грануляционной ткани и реэпителизация. Массивное отложение коллагена в третью фазу приводит к возникновению рубцовых стриктур.
Кислоты
Кислоты имеют ярко выраженный вкус и запах и их случайное употребление менее вероятно. Они вызывают коагуляционный некроз. Т.к. для кислот требуется более длительная экспозиция для патологического влияния на ткани, пищевод при их употреблении, как правило, поражается меньше, чем в случае щелочей. По разным данным при проглатывании кислоты пищевод повреждается в 6-20 % случаев.
Клиника
В клинической картине преобладают следующие симптомы: боль (загрудинная или эпигастральная), затруднение дыхания, слюнотечение, дисфагия, отказ от приема жидкости, рвота. Клиническая картина не всегда позволяет предсказать степень повреждения пищевода. Одно исследование, направленное на изучение корреляции между тяжестью эзофагита и наличием таких трех симптомов как тошнота, слюнотечение и затруднение дыхания показало, что при отсутствии всех трех симптомов, как и при наличии только одного из них существенных поражений пищевода не наблюдалось, тогда как сочетание двух симптомов всегда ассоциировалось с тяжелым его повреждением.
Классификация
Нами используется следующая классификация каустических повреждений пищевода:
- 0 — повреждение отсутствует
- 1 — эритема и отек
- 2 — изъязвление не циркулярное
- 3 — изъязвление циркулярное
- 4 — перфорация
Существует и более детальные классификации:
- 1 степень — эритема и отек (поражение ограниченно поверхностными слоями слизистой, возможно их отторжение с последующей эпителизацией без образования рубца).
- 2а степень — ранимость, геморрагии, эрозии, экссудат, образование пузырей (вовлечены слизистый, подслизистый и мышечные слои).
- 2в степень — тоже, что и 2а плюс глубокие или циркулярные язвы.
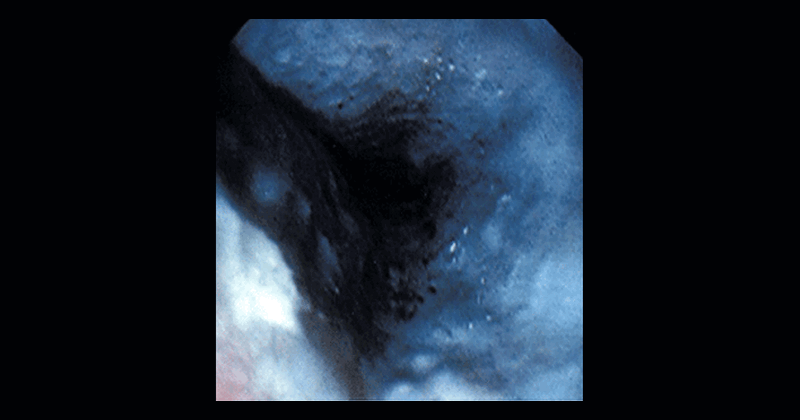
- 3а степень — глубокие язвы, «серый или черный пищевод» (трансмуральное поражение).
- 3в степень — обширный некроз.
Когда выполнять эндоскопическое обследование?
Первичное эндоскопическое обследование должно выполняться в течение первых 2-3 дней после повреждения. Противопоказанием к нему являются: шок, дыхательные расстройства, перфорация, медиастенит.
В период от 5 дней до 3 недель, в стадию репарации, стенка пищевода наиболее тонка и риск перфорации при эндоскопии весьма высок, следовательно, в это время ее проведение крайне не желательно. Через три недели, как правило, формируются плотные фиброзные ткани, и выполнение эндоскопии становится более безопасным. Кроме эндоскопического обследования показаны рентгенография грудной и брюшной полости, клинический анализ крови, мочевина, печеночные тесты.
Лечение и прогноз
Прогноз в значительной степени обусловлен объемом повреждения. Так два независимых исследования, выполненных в 70-х годах прошлого века показали, что при 0-1 степени повреждения вероятность формирования стриктуры равна 0, при 2 степени она достигает 17-23 %, а при 3 степени — 100 %. Более современные данные также говорят о том, что смертность в остром периоде и процент формирования стриктур при стадиях 1-2а минимальны, ожег 2в-3а приводит к возникновению стриктур в 70-100 % случаев, а степень повреждения 3в связанна со смертностью 65 %. Важную роль играет и рН продукта, если она больше 12,5 или меньше 2,0 вероятность тяжелого повреждения очень высока.
Лечение каустических поражений пищевода сложно, их легче предотвратить, чем лечить. В первую очередь необходимо установить вид каустического агента. На до госпитальном этапе лечение должно быть направлено на поддержание жизненных функций. Рекомендовавшиеся ранее попытки нейтрализации каустического агента слабыми кислотами (в случае щелочи) и слабыми щелочами (в случае кислоты) в настоящее время считаются вредными т.к. повышенное теплообразование в результате химической реакции может еще больше повредить ткани. Кроме того, в эксперименте доказано, что 3,8 % раствор щелочи поражает слизистую и подслизистый слой уже через 10 секунд после введения (более высокая концентрация щелочи за приблизительно такой же период времени повреждает и мышечный слой), что делает попытки нейтрализации бессмысленными. Единственным исключением является применение 200-250 мл воды или молока в течение 30 минут после употребления щелочей в гранулах, но даже в этом случае должен учитываться риск появления рвоты. Попытки «разбавления» кислоты водой противопоказаны т.к. приводят к повышению теплообразования в результате химической реакции. Рвотные так же противопоказаны т.к. приводят к повторному воздействию агента на слизистую пищевода. Можно позволить пациенту поласкать рот водой (выплевывая ее).
Крайне важно как можно быстрее начать питание. Пациентов с поражением 1-2а степени начинают кормить уже в первые 24 часа (конечно пища не должна носить грубый характер, быть горячей или холодной). У больных с более тяжелым повреждением наблюдение в течение 48 часов необходимо для исключения перфорации, затем можно осторожно начинать кормление. При повреждении пищевода степени 2в-3 при проведении эндоскопии разумно оставить назогастральный зонд для энтерального питания (но не более чем на 2 недели). Этот же зонд может пригодиться для проведения струны для бужирования возникших стриктур пищевода. Для уменьшения болей за грудиной (у пациентов могущих принимать жидкость) можно использовать содержащие анестетики жидкие средства, например Альмагель А. Несмотря на то, что существуют исследования говорящие о снижении формирования послеожоговых стриктур пищевода при применении гормонов, в настоящее время они широко не используются в связи с риском развития инфекционных осложнений. Если гормоны применяются то их дозы варьируют от 1 до 2 мг/кг в сутки, а лечение надо начать не позднее чем через 48 (а лучше 24 часа) после ожога, с постепенной отменой препарата в течение 2-х месяцев. Антибиотикотерапия препаратами широкого спектра при применении гормонов обязательна. После дилатации стриктур применение стероидов оправданно, так как приводит к снижению числа их рецидивов. Иногда рекомендуемая антисекреторная терапия блокаторами протонной помпы и Н2 блокаторами имеет сомнительную эффективность. На хирургическом лечении данной патологии мы останавливаться не будем.
Далее подробно излагается весь комплекс лечебных и диагностических мероприятий, которые ДОЛЖНЫ проводится больному со свежим ожогом пищевода
По данным литературы авторами определяется четыре основных момента в лечении больных с химическими ожогами пищевода и желудка: промывание желудка, купирование болевого синдрома, профилактика и лечение эндотоксинового шока, лечение пищеводно-желудочного кровотечения и токсического нефрита [6].
Промывание желудка теплой водой должно осуществляться на этапе скорой медицинской помощи. (Мы не выделяем каких-либо предпочтений в плане промывания слабокислотными или слабощелочными растворами с учетом реакции нейтрализации.) Промывание проводится водой в объеме 5-8 литров до «чистой воды», в случае отравления агентами, имеющими запах (уксус, нашатырный спирт) – до его исчезновения. Перед промыванием желудка, до введения зонда пострадавший должен 2-3 раза прополоскать рот и обязательно выплюнуть эту воду, так как в противном случае при изолированном ожоге ротовой полости и глотки яд попадет в пищевод и желудок, расширяя таким образом площадь повреждения. Если желудок не промыт или возникает сомнение в качестве сделанной процедуры, следует промыть желудок в приемном отделении больницы.
Проводится консультация стоматолога и отоляринголога. Оценивается повреждение полости рта и глотки и, что особенно важно – гортани. Ожог гортани может привести к развитию ее стеноза. Попутно сразу назначаются необходимые лечебные мероприятия.
Здесь же в приемном отделении выполняются общие анализы крови и мочи, сахара крови, билирубина, трансаминаз, мочевины, креатинина, калия, натрия, определяется группа крови и резус – фактор так как в последующем не исключена вероятность оперативных пособий, проведения гемодиализа.
Затем проводится оценка состояния крови для обнаружения гемолиза эритроцитов, особенно, в случае приема гемолитических ядов, например, уксусной кислоты. Больному предлагается помочиться в банку и макроскопически оценивается цвет мочи: примесь бурых оттенков будет указывать на наличие гемолиза, а интенсивно бурый цвет мочи, напоминающий гранатовый сок, свидетельствующий о крайней степени гемолиза и эта порция мочи может оказаться последней, так как развивается острая почечная недостаточность (ОПН). Для любого уровня больницы доступно проведение центрифугирования крови – если плазма в пробирке с кровью окрашена в красноватый цвет – гемолиз есть. Необходимо отправить пробирку с кровью в лабораторию больницы для количественного определения свободного гемоглобина в крови.
Проводится рентгенография органов грудной клетки в двух проекциях для определения наличия или отсутствия аспирационной пневмонии, а также для оценки состояния средостения – определения его расширения или наличия свободного газа в клетчатке средостения.
Решается вопрос о месте лечения больного. Это может быть терапевтическое отделение в случае однопрофильной больницы, хирургическое, ЛОР-отделение, реанимационное отделение, особенно в случае развития острой почечной недостаточности и тяжелых нарушений дыхания, или специализированное торакальное отделение. Безусловно, последний вариант в самом начале оказания помощи встречается не часто, да, и показан не для всех пострадавших.
С целью устранения болевого синдрома пригодны все виды анальгетиков: анальгин с димедролом, промедол, омнопон, кеторол, комбинированные препараты, такие как баралгин, максиган при условии стабильной гемодинамики так как они обладают гипотензивным эффектом.
Учитывая расположение пищевода в рыхлой клетчатке заднего средостения, назначение антибиотиков является обязательным, так как возможно развитие периэзофагита даже при отсутствии перфорации стенки органа. Предпочтение можно отдать группе цефалоспоринов, метранидазола, а аминогликозиды можно использовать только при отсутствии почечной недостаточности.
Наличие выраженной дисфагии исключает возможность энтерального питания больного, когда пострадавший не может проглотить даже собственную слюну. Обычно чаще всего это не кахектичные, исхудавшие люди (обратное будет наблюдаться в случае поступления больного с длительно существующим стенозом пищевода после химического ожога) и здесь не стоит вопрос о каком-либо белковом восполнении, а вот восполнение объема жидкости и электролитов является обязательным. Как правило пригодны глюкозо-солевые растворы: раствор Рингера, физиологический раствор хлорида натрия, растворы типа «Дисоль», «Трисоль» с добавлением препаратов калия, 1% раствора хлористого кальция, Объем инфузионной терапии индивидуален и может варьировать от 1,5 до 3,0 литров в зависимости от возраста, состояния сердечно-сосудистой системы, функции почек (почасовой диурез). Попутно возможна стимуляция функции почек назначением лазикса, дозы которого определяются индивидуально в зависимости от мочевыделения. В случае развития ОПН они будут большими – 120-200 мг. При незначительно выраженном гемолизе последующие порции мочи будут постепенно просветляться. Развитие острой почечной недостаточности диктует необходимость перевода больного в отделение гемодиализа, количество же проведенных сеансов диализа будет определяться степенью тяжести поражения почек – 3-5 и более с появлением первых порций мочи, в конечном счете с выходом на фазу полиурии – так почка восстанавливает свою функцию.
В опыте работы торакального отделения имеют место случаи развития тотального некроза желудка (случай ожога щавелевой кислотой) и некроз 12-перстной кишки с развитием перитонита и летальным исходом, а также случаи массивных пищеводно-желудочных кровотечений на фоне острого периода ожогов, иногда спасти таких больных не удавалось. Поэтому необходимо проведение гемостатической, заместительной терапии в случае острой кровопотери, назначение блокаторов рецепторов гистамина (квамател, омепразол), нужно быть готовыми к проведению экстренной операции при перитоните или продолжающемся кровотечении.
Местное лечение при химических ожогах полости рта, глотки, пищевода заключается в назначении анестезина (держать таблетку во рту и глотать слюну, орошение полости рта аэрозолем лидокаина (осторожно — не передозировать!). Давать больному пить ложками 0,5% раствор новокаина с местноанестезирующей целью – заблуждение, так как местную поверхностную анестезию слизистых может обеспечить только 10% раствор новокаина, который очень токсичен. С противовосполительной целью можно давать теплые отвары ромашки, шалфея. Показано назначение масел, лучше облепихового по 12 чайной ложки 4-6 раз в день. При отсутствии последнего – возможен прием подсолнечного растительного масла.
В конце недельного периода отек в пищеводе, а вместе с ним и дисфагия исчезает, проходимость пищевода восстанавливается, больной переходит к обычной диете. Вот здесь, чаще всего и наступает та роковая ошибка – врач и больной взаимно довольные друг другом расстаются (один не мог проглотить слюну – ест хлеб и котлеты, второй горд тем, что спас такого тяжелого больного.) Это и есть первая ступенька на пути к стенозу пищевода.
На 7 сутки после химического ожога (в этот период времени больной начинает глотать) проводится рентгеноскопия пищевода с барием. Ошибочно утверждать, что в данной ситуации мы уточняем проходимость пищевода, раз больной глотает, то он уже проходим. Здесь идет уточнение наличия или отсутствия каких – либо анатомических или патологических неожиданностей в пищеводе, например, дивертикулов или перфорации стенки пищевода.
На 8 сутки выполняется фиброэзофагогастродуоденоскопия. Вот ее законное место, наработанное почти полувековым опытом работы торакального отделения. В ряде больниц эту процедуру делают в день поступления больного или назавтра. При попытке уточнить показания к исследованию объясняют необходимостью уточнить наличие ожога и его протяженность, степень. Если больной не глотает, то ожог есть и не глотает потому, что есть отек. Это абсолютно достоверно, тем более что больной недавно испытал процедуру введения желудочного зонда через обожженный пищевод при промывании желудка. Выполненная ФГДС решает дальнейшую лечебную тактику и судьбу больного. Если имеет место катаральный эзофагит (гиперемия слизистой пищевода), такой больной может быть выписан, ибо он трудоспособен. Можно порекомендовать пить теплый отвар ромашки в течение недели. Если в пищеводе имеются эрозии, язвы, налеты фибрина, — т.е. картина фибринозного эрозивно-язвенного эзофагита – у данного пациента существует реальная угроза развитию стеноза пищевода и необходимо раннее профилактическое его бужирование. Данное обстоятельство объясняется тем, что эрозии эпителизируются полностью, а в язве процесс заживления будет идти двояко: частично эпителизацией, частично рубцеванием, что характерно для механизма формирования стеноза.
Раннее профилактическое бужирование пищевода начинается с выполнения ФЭГДС на 8 сутки. Она приравнивается к бужированию № 1 так как диаметр гастроскопа для взрослых равен диаметру бужа № 40 (в нечетном комплекте пищеводных бужей это буж № 39-их разница ничтожно мала). Далее бужирование осуществляется утром натощак через день. Пластмассовый буж согревается в горячей воде (не должен обжигать кожу щеки пациента или передней поверхности предплечья!). Больной сидит на стуле прямо, руки положены на колени. Больного просят дышать носом. Врач укладывает указательный палец своей левой руки на корень языка больного, возникает рвотный рефлекс, вход в пищевод раскрывается, врач проводит буж в пищевод и желудок, затем также плавно извлекает его. В принципе это напоминает процедуру введения желудочного зонда. В нашей клинике мы не удерживаем буж в желудке по времени, как это иногда описывается в литературе. Буж сырой, в пищеводе слюна, слизь, поэтому дополнительного смазывания бужа мазями не проводим. Если у больного нет каких-либо неврологических или психических нарушений, то можно обучить его процедуре самобужирования, что легко осваивают большинство пациентов после 2-3 бужирований в присутствии врача. Это значительно упрощает дальнейшее проведение курса бужирования по схеме в амбулаторных условиях, а по сути – самостоятельно на дому. Остается только купить свой буж в магазине медтехники. Чтобы у больного не появлялось соблазна бросить бужирование ему показываем 1-2 больных с ниткой, намотанной на ухо (бужируются за нить по поводу стеноза пищевода), тут же надо упомянуть о длительности их лечения в отделении. Схема профилактического бужирования проста: 3 месяца – 3 раза в неделю; 3 месяца – 2 раза в неделю; 3 месяца – 1 раз в неделю; 3 месяца – 1 раз в две недели и рентгеноскопия пищевода с барием (контроль проходимости пищевода). В общей сложности получается год. Остается ответить на вопрос: будет ли образовываться рубец в пищеводе на фоне бужирования? Рубец будет образовываться, мы не можем конкурировать с природными закономерностями, но он будет формироваться на сороковом номере бужа и проходимость пищевода не нарушится.
Считаем, что раннее профилактическое бужирование пищевода можно начинать до 14 суток после получения травмы. При более поздних сроках имеется большая вероятность перфорации пищевода бужом так как в это время происходит массовое отторжение струпов и формирование язв. В данной ситуации проводится динамическое наблюдение за больным, и в случае появления дисфагии (начало формирования стеноза) – накладывается гастростома и начинается бужированние пищевода за нить (см. ниже).
Многие авторы [5, 8, 10] рекомендуют использование стероидных гормонов с целью профилактики рубцовых стенозов пищевода. Мы подобное лечение не используем.
В литературе имеется сообщение об успешном применении фитоэкзостероида из Левзеи Софраловидной в оливковом масле после еды в течение 10-14 дней с противовоспалительным, иммуномодулирующим и репаративным действием [4], а также о положительном влиянии инфракрасного лазера на регенерацию тканей [2].
В последние 10 лет мы несколько изменили схему раннего профилактического бужирования пищевода. Через 4 месяца после начала бужирования назначаем контрольную ФЭГДС: если не находим язв в пищеводе, то бужирование можно прекратить, если же имеются язвы то бужирование продолжается по старой схеме – до года.
