Противопоказания к аортокоронарному шунтированию

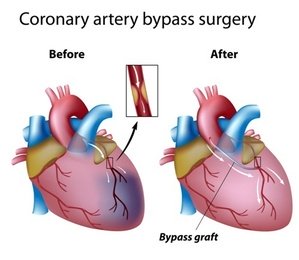 Шунтирование (АКШ) проводится для восстановления нормального тока крови в артериях сердечной мышцы. Нарушенное в результате ИБС кровоснабжение возвращают в норму специализированной операцией. Проводится хирургическое вмешательство для организации альтернативного сосудистого пути. Процедура названа в соответствии с применяемыми анастомозами – шунтами, которые ставит врач.
Шунтирование (АКШ) проводится для восстановления нормального тока крови в артериях сердечной мышцы. Нарушенное в результате ИБС кровоснабжение возвращают в норму специализированной операцией. Проводится хирургическое вмешательство для организации альтернативного сосудистого пути. Процедура названа в соответствии с применяемыми анастомозами – шунтами, которые ставит врач.
Показания к аортокоронарному шунтированию в Ассуте
Операция проводится при следующих нарушениях:
- У пациентов с ишемизированным миокардом и неблагополучным опытом применения медикаментозного лечения.
- У больных с ярко проявленной рефракторной стенокардией, где показания к АКШ рассчитаны на улучшение отдаленного прогноза.
- У людей, которым будет проводиться операция на сердечной мышце. Здесь АКШ показано для дополнительной поддержки сердца.
По методу проведения различают 3 вида вмешательства:
- Операцию с применением аппарата, поддерживающего искусственное кровообращение. В ходе процедуры хирург получает доступ к сердечной мышце, рабочий функционал которой выполняет оборудование. Сосудистому хирургу удобно проводить манипуляции на несокращающемся сердце. После вмешательства орган запускается в стандартном режиме, чтобы врач имел возможность отключить используемый аппарат.
- Когда аортокоронарное шунтирование показано без остановки сердца. Для проведения операции применяется стабилизатор тканей миокарда.
- Вмешательство врача с минимальными хирургическими травмами (миниинвазивный доступ), в том числе с использованием эндоскопии.
Конечный выбор стратегии проведения операции определяется на основании результатов коронарографического исследования, а также оценки экспертного мнения профильных врачей. В учет берется тяжесть патологии коронарных артерий, возраст больного, наличие сопутствующих заболеваний, рисков осложнения и другие факторы.
Проводится аортокоронарное шунтирование по показаниям в клинике Ассута:
- Стенокардия высокого функционального класса – в этом состоянии больной не справляется с элементарными бытовыми нуждами, малейшие нагрузки вызывают серьезное ухудшение самочувствия. Выполняется, если стентирование не способно обеспечить благоприятный результат.
- Прогрессирующая стенокардия – обычная нагрузка дает более интенсивные, продолжительные и частые приступы.
- При поражении 3-х коронарных артерий (помогает определить закупорку сосудов коронарография).
- Аневризма сердца – когда растянутая стенка вены или сердечной мышцы выпячивается. Состояние отягощено атеросклерозом коронарных артерий.
АКШ показания включают закупорку левой венечной артерии в случае ее поражения более чем на 50%, массовое сужение коронарных сосудов свыше 70%, значимые стенозы артерий.
Многоочаговое поражение артерий, осложненное аномалией сердечной мышцы (порок, аневризма) требует операбельного вмешательства с использованием искусственного кровообращения. Операция на бьющемся сердце проводится у лиц с болезнями сосудов, при тяжелых бляшках в аорте. Рекомендуется не останавливать работу сердечной мышцы при стенозе сонной артерии, почечной недостаточности, транзиторной ишемической атаке, осложненных функциях дыхательной системы. На долю таких вмешательств приходится 20% от общего количества.
Малоинвазивный эндоскопический метод хорошо себя показал при левой трансплантации внутренней грудной артерии к передней нисходящей. В лечебных учреждениях Израиля, наработавших большой опыт проведения операций на сердечной мышце, применяется роботизированное хирургическое вмешательство, когда высокоточная техника выполняет АКШ в закрытой груди через минимальные разрезы тканей. В ходе операции делаются небольшие разрезы грудной клетки. Восстановительный период проходит быстрее, остаются незначительные следы. Риск инфицирования ран незначителен, наблюдается меньшая кровопотеря. Срок пребывания в клинике непродолжителен. При благоприятном самочувствии больной отпускается домой через 3 дня.
Пациенты часто задают вопрос по поводу АКШ – можно ли при гипотиреозе проводить операцию. В пожилом возрасте комбинация тиреоидной и кардиологической патологии встречается часто. При сочетании ИБС и гипотиреоза сложно применять заместительную терапию. Принятое во врачебной практике лечение тироксином влечет обострение ишемии миокарда из-за стеноза коронарных артерий. Подтвержденный коронарографией диагноз требует использования аортокоронарного шунтирования.
Противопоказания к АКШ
Существует ряд противопоказаний, при которых проведение операции невозможно. В числе отмеченных факторов:
- Тяжелое состояние больного человека, преклонный возраст, когда прогноз на хирургическое вмешательство неблагоприятен из-за опасности осложнения ситуации и возможности летального исхода.
- Неизлечимые заболевания в анамнезе. Критическую оценку получают новообразования онкологического характера, аномальное развитие легких, поражение почек и печени, неконтролируемая артериальная гипертензия.
- Недавно перенесенный инсульт, способный вызвать рецидив при проведении операции.
- Многоочаговые и протяженные стенозы, поражающие крупные артерии и мелкую сосудистую сетку.
- Крайне низкая способность к сокращению миокарда левого желудочка.
В недавнем прошлом острый инфаркт миокарда считался абсолютным противопоказанием к АКШ, сегодня ситуация изменилась. Во внимание берется оценка врача, направляющего на операцию. Кроме перечисленных состояний аортокоронарное шунтирование противопоказания имеет относительного типа. К ним причислены сахарный диабет некомпенсированного вида, ожирение.
Проведение операбельного вмешательства в зарекомендовавшей себя клинике – залог успешного исхода событий. Состояние больных после операции освобождения артерий от застоев и тяжелых бляшек улучшается, в дальнейшем остается стабильным. В случае наличия атеросклероза повторная операция рекомендована при ухудшении ситуации. По данным медицинской статистики межоперационный период в этих случаях составляет от 5 до 12 лет.
В Ассуте обследование и лечение ведут опытные врачи, успехи которых известны всему миру. Современное оборудование, квалифицированный персонал, передовые методики терапии, — эти факторы сводят риск нежелательного прогноза к минимуму. Тщательное обследование перед операцией позволяет сделать заключение о необходимости или запрете хирургического вмешательства. В определенных случаях относительные противопоказания не являются препятствием на пути к здоровью.
Важно понимать, что АКШ облегчает состояние пациента, дает ему длительный период ремиссии, однако не избавляет полностью от ИБС. После операции врач выдает больному детализированный план предписаний, соблюдение которых строго обязательно. Индивидуальная программа реабилитации помогает дольше сохранять эффект от пройденного лечения.
Показания для операции аорто-коронарного шунтирования
Показания для операции аорто-коронарного шунтирования
Лечение больных с ИБС основывается на следующих положениях:
— проксимальная тромботическая окклюзия коронарной артерии является причиной инфаркта миокарда (ИМ);
— после внезапной и продолжительной окклюзии коронарной артерии развивается необратимый некроз зоны миокарда (в большинстве случаев этот процесс завершается в течение 3-4 часов, максимум 6 часов);
— размер ИМ является критической детерминантой функции левого желудочка (ЛЖ);
— функция ЛЖ в свою очередь является наиболее важной детерминантой ранней (внутригоспитальной) и отдаленной (после выписки) летальности.
Если чрезкожное вмешательство невыполнимо (выраженный стеноз ствола левой коронарной артерии, диффузное многососудистое поражение или кальциноз коронарных артерий) или ангиопластика и стентирование оказались неуспешными (невозможность пройти стеноз, внутристентовый рестеноз), показана операция в следующих случаях:
I группа показаний к операции.
Пациенты с рафрактерной стенокардией или большим объемом ишемизированного миокарда:
— cтенокардия III-IV ФК, рефрактерная к медикаментозной терапии;
— нестабильная стенокардия, рефрактерная к медикаментозной терапии (Термин «острый коронарный синдром» применим к различным вариантам нестабильной стенокардии и ИМ. Определение уровней тропонина помогает дифференцировать нестабильную стенокардию без ИМ от ИМ без подъема сегмента ST).
— острая ишемия или нестабильность гемодинамики после попытки ангиопластики или стентирования (особенно при диссекции и нарушении кровотока по артерии);
— развивающийся ИМ в течение 4-6 часов от начала грудной боли или позже при наличии продолжающейся ишемии (ранняя постинфарктная ишемия);
— резко положительный стресс тест перед плановой абдоминальной или сосудистой операцией;
— ишемический отек легких (частый эквивалент стенокардии у женщин пожилого возраста).
II группа показаний к операции.
Пациенты с выраженной стенокардией или рефрактерной ишемией, у которых операция улучшит отдаленный прогноз (выраженная степень индуцированной при стрес-тесте ишемии, значимое коронарное поражение и состояние сократительной функции ЛЖ). Такой результат достигается предотвращением ИМ и сохранением насосной функции ЛЖ. Операция показана пациентам с нарушенной функцией ЛЖ и индуцируемой ишемией у которых прогноз при консервативной терапии неблагоприятный:
— стеноз ствола левой коронарной артерии >50%;
— трехсосудистое поражение с ФВ <50%;
— трехсосудистое поражение с ФВ >50% и выраженной индуцируемой ишемией;
— одно и двухсосудистое поражение с большим объемом миокарда под риском, при этом ангиопластика невозможна из-за анатомических особенностей поражения.
III группа показаний к операции
Пациентам, которым планируется операция на сердце, аортокоронарное шунтирование выполняется как сопутствующее вмешательство:
— операции на клапанах, миосептэктомия и т.д.;
— сопутствующее вмешательство при операциях по поводу механических осложнений ИМ (аневризма ЛЖ, постинфарктный ДМЖП, острая МН);
— аномалии коронарных артерий с риском внезапной смерти (сосуд проходит между аортой и легочной артерией);
— Американская Ассоциация Сердца и Американский Колледж кардиологов распределяют показания для операции в соответствие с классами доказанности их эффективности I-III. При этом показания устанавливаются в первую очередь на основании клинических данных и во вторую на данных коронарной анатомии.
Показания к аортокоронарному шунтированию

автор: врач Калашников Н.А.
Выделяют основные показания к шунтированию сосудов сердца и те состояния, при которых рекомендовано проведение аортокоронарного шунтирования. Основный показаний всего три и каждый кардиолог должен либо исключить эти критерии либо выявить их и направить пациента на операцию:
— непроходимость левой венечной артерии более чем 50%;
— сужение всех коронарных сосудов более чем на 70%;
— значимый стеноз передней межжелудочковой артерии в проксимальном отделе (т.е. ближе к месту его отхождения от основного ствола) в сочетании с двумя другими значимыми стенозами коронарных артерий;
Эти критерии относятся к так называемым прогностическим показаниям, т.е. те ситуации, в которых безоперационное лечение не приводит к серьезному изменению ситуации.
Есть симптоматические показания к аортокоронарному шунтированию (АКШ) – это прежде всего симптомы стенокардии. Медикаментозное лечение способно устранить симптоматические показания, но в отдаленном периоде, особенно если это хроническая стенокардия, вероятность повторных приступов стенокардии выше, нежели АКШ.
АКШ также рекомендовано пациентом со сниженной сократительной способностью левого желудочка или с кардиомиопатией ишемического типа.
Коронарное шунтирование – это золотой стандарт в лечении многих кардиопациентов и всегда обсуждается индивидуальная возможность к ее проведению, если нет абсолютных показаний к операции, но кардиолог рекомендует данную процедуру из-за неудобств длительной медикаментозной терапии и ее сниженных эффектов в отдаленных периодах, таких как летальность и осложнения аортокоронарного шунтирования .
Если рассматривать с точки зрения летальности, то по сравнению с симптоматической антиангинальной терапией смертность после АКШ в три раза ниже и в два раза ниже чем после длительной противоишемической сердечной терапии. Сама летальность в абсолютных цифрах равна примерно 2-3% от всех больных.
Сопутствующие заболевания способны пересмотреть необходимость проведения аортокоронарного шунтирования в сторону его проведения. Особенно если эта патология сердечного генеза (например пороки сердца) или так или иначе ухудшающее поступление кислорода к тканям сердца.
Шунтирование сосудов сердца показано пожилым и ослабленным больным, так как операция не требует большого операционного поля и решение о его проведении обосновывается жизненными показаниями.
Аортокоронарное шунтирование (АКШ)
Аортокоронарное шунтирование (АКШ) или коронарное шунтирование (КШ) – операция, позволяющая восстановить кровоток в артериях сердца (коронарных артериях) путём обхода места сужения коронарного сосуда с помощью шунтов.
АКШ относится к Хирургическим методам лечения ишемической болезни сердца (ИБС). которые имеют цель прямое увеличение коронарного кровотока, т.е. реваскуляризацию миокарда .
2) прогностически неблагоприятное поражение коронарного русла – проксимальные гемодинамически значимые поражения ствола ЛКА и основных коронарных артерий с сужениями на 75% и более и проходимым дистальным руслом,
3) сохранная сократительная функция миокарда с ФВ левого желудочка 40% и выше.
Показания к реваскуляризации миокарда при хронической ИБС базируются на трех основных критериях: тяжести клинической картины заболевания, характере поражения коронарного русла, состоянии сократительной функции миокарда.
Основным клиническим показанием к реваскуляризации миокарда является тяжелая стенокардия резистентная к медикаментозной терапии. Тяжесть стенокардии оценивается по субъективным показателям (функциональный класс), а также по объективным критериям – толерантность к физической нагрузке, определяемая по данным велоэргометрии или тредмил-теста. Следует учитывать, что степень клинических проявлений заболевания не всегда отражает тяжесть поражения коронарного русла. Существует группа больных, у которых при относительно скудной клинической картине заболевания отмечаются выраженные изменения ЭКГ покоя в виде так называемой безболевой ишемии по данным Холтеровского мониторирования. Эффективность медикаментозной терапии зависит от качества препаратов, правильно подобранных дозировок, и в большинстве случаев современная медикаментозная терапия весьма эффективна в смысле устранения болевого синдрома и ишемии миокарда. Однако следует помнить, что катастрофы в течении ИБС связаны обычно с нарушением целостности атеросклеротической бляшки и поэтому степень и характер поражения коронарного русла по данным коронарографии являются наиболее важными факторами при определении показаний к операции АКШ. Селективная коронарография остается на сегодняшний день наиболее информативным методом диагностики, позволяющим верифицировать диагноз ИБС, определить точную локализацию, степень поражения коронарных артерий и состояние дистального русла, а также прогнозировать течение ИБС и ставить показания к хирургическому лечению.
Накопленный огромный опыт коронарографических исследований подтвердил известный еще по патологоанатомическим данным факт преимущественно сегментарного характера поражения коронарных артерий при атеросклерозе, хотя нередко встречаются и диффузные формы поражения. Ангиографические показания к реваскуляризации миокарда можно сформулировать следующим образом: проксимально расположенные, гемодинамически значимые обструкции основных коронарных артерий с проходимым дистальным руслом. Гемодинамически значимыми считаются поражения, приводящие к сужению просвета коронарного сосуда на 75% и более, а для поражений ствола ЛКА – 50% и более. Чем проксимальнее расположен стеноз, и чем выше степень стеноза, тем более выражен дефицит коронарного кровообращения, и тем в большей степени показано вмешательство. Наиболее прогностически неблагоприятно поражение ствола ЛКА, особенно при левом типе коронарного кровообращения. Крайне опасно проксимальное сужение (выше 1 септальной ветви) передней межжелудочковой артерии, которое может привести к развитию обширного инфаркта миокарда передней стенки левого желудочка. Показанием к хирургическому лечению является также проксимальное гемодинамически значимое поражение всех трех основных коронарных артерий.
Одним из важнейших условий выполнения прямой реваскуляризации миокарда является наличие проходимого русла дистальнее гемодинамически значимого стеноза. Принято различать хорошее, удовлетворительное и плохое дистальное русло. Под хорошим дистальным руслом подразумевают проходимый до концевых отделов, без неровности контуров, удовлетворительного диаметра участок сосуда ниже последнего гемодинамически значимого стеноза. Об удовлетворительном дистальном русле говорят при наличии неровности контуров или гемодинамически незначимых стенозов в дистальных отделах коронарной артерии. Под плохим дистальным руслом понимают резкие диффузные изменения сосуда на всем протяжении или отсутствие контрастирования его дистальных отделов.
Коронарограмма: диффузное поражение коронарных артерий с вовлечением дистального русла
Важнейшим фактором успеха операции считается сохранная сократительная функция, интегральным показателем которой является фракция выброса (ФВ) левого желудочка (ЛЖ), определяемая по эхокардиографии или по рентгеноконтрастной вентрикулографии. Принято считать, что нормальное значение ФВ составляет 60-70%. При снижении ФВ менее 40% риск операции значительно возрастает. Снижение ФВ может быть как результатом рубцового поражения, так и ишемической дисфункции. В последнем случае оно обусловлено «гибернацией» миокарда, представляющей собой приспособительный механизм в условиях хронического дефицита кровоснабжения. При определении показаний к АКШ в этой группе больных важнейшим является дифференциация необратимой рубцовой и смешанной рубцово-ишемической дисфункции. Стресс-эхокардиография с добутамином позволяет выявить локальные нарушения сократимости в зонах миокарда и их обратимость. Ишемическая дисфункция потенциально обратима и может регрессировать при успешной реваскуляризации, что дает основания рекомендовать этим больным хирургическое лечение.
Противопоказаниями к аортокоронарному шунтированию традиционно считаются: диффузное поражение всех коронарных артерий, резкое снижение ФВ левого желудочка до 30% и менее в результате рубцового поражения, клинические признаки застойной сердечной недостаточности. Существуют и общие противопоказания в виде тяжелых сопутствующих заболеваний, в частности, хронических неспецифических заболеваний легких (ХНЗЛ), почечной недостаточности, онкологических заболеваний. Все эти противопоказания носят относительный характер. Преклонный возраст также не является абсолютным противопоказанием к выполнению реваскуляризации миокарда, то есть более правильно говорить не о противопоказаниях к АКШ, а о факторах операционного риска.
Техника операции реваскуляризации миокарда
Операция АКШ заключается в создании обходного пути для крови минуя пораженный (стенозированный или окклюзированный) проксимальный сегмент коронарной артерии.
Существует два основных метода создания обходного пути: маммарокоронарный анастомоз и обходное аортокоронарное шунтирование аутовенозным (собственной веной) или аутоартериальным (собственной артерией) трансплантатом (кондуитом).
Маммарокоронарное шунтирование.
Схематическое изображение наложения маммарно-коронарного анастомоза (шунта между внутренней грудной артерией и коронарной артерией)
При маммарокоронарном шунтировании используют внутреннюю грудную артерию (ВГА), ее обычно «переключают» на коронарное русло путем анастомозирования с коронарной артерией ниже стеноза последней. ВГА заполняется естественным путем из левой подключичной артерии, от которой она отходит.
Аортокоронарное шунтирование.
Схематическое изображение наложения аорто-коронарного анастомоза (шунта между аортой и коронарной артерией)
При аортокоронарном шунтировании используют так называемые «свободные» кондуиты (из большой подкожной вены, лучевой артерии или ВГА) дистальный конец анастомозируют с коронарной артерией ниже стеноза, а проксимальный – с восходящей аортой.
Прежде всего, важно подчеркнуть, что АКШ – это микрохирургическая операция, поскольку хирург работает на артериях диаметром 1,5-2,5 мм. Именно осознание данного факта и внедрение прецизионной микрохирургической техники обеспечило тот успех, который был достигнут в конце 70-х – начале 80-х гг. прошлого века. Операцию проводят с использованием хирургических бинокулярных луп (увеличение х3-х6), а некоторые хирурги оперируют с применением операционного микроскопа, позволяющего достичь увеличения х10 – х25. Специальный микрохирургический инструментарий и тончайшие атравматические нити (6/0 – 8/0) дают возможность максимально прецизионно сформировать дистальные и проксимальные анастомозы.
Операцию проводят под общим многокомпонентным обезболиванием. а в ряде случаев, особенно при выполнении операций на бьющемся сердце дополнительно используют высокую эпидуральную анестезию.
Техника аортокоронарного шунтирования.
Операцию осуществляют в несколько этапов:
1) доступ к сердцу, осуществляемый обычно путем срединной стернотомии;
2) выделение ВГА; забор аутовенозных трансплантатов, выполняемый другой бригадой хирургов одновременно с производством стернотомии;
3) канюляция восходящей части аорты и полых вен и подключение ИК;
4) пережатие восходящей части аорты с кардиоплегической остановкой сердца;
5) наложение дистальных анастомозов с коронарными артериями;
6) снятие зажима с восходящей части аорты;
7) профилактика воздушной эмболии;
8) восстановление сердечной деятельности;
9) наложение проксимальных анастомозов;
10) отключение ИК;
11) деканюляция;
12) ушивание стернотомического разреза с дренированием полости перикарда.
Доступ к сердцу осуществляют путем полной срединной стернотомии. Выделяют ВГА до места ее отхождения от подключичной артерии. Параллельно выполняют забор аутовенозных (большая подкожная вена голени) и аутоартериальных (лучевая артерия) кондуитов. Вскрывают перикард. Проводят полную гепаринизацию. Аппарат искусственного кровообращения (АИК) подключают по схеме: полые вены – восходящая аорта. Искуственное кровообращение (ИК) проводят в условиях нормотермии или умеренной гипотермии (32-28˚С). Для остановки сердца и защиты миокарда используют кардиоплегию: восходящую аорту пережимают между аортальной канюлей АИК и устьями коронарных артерий, после чего в корень аорты ниже зажима вводят кардиоплегический раствор.
Многочисленные исследования убедительно доказали, что операции прямой реваскуляризации миокарда увеличивают продолжительность жизни, снижают риск развития инфаркта миокарда и улучшают качество жизни по сравнению с медикаментозной терапией, особенно в группах больных с прогностически неблагоприятным поражением коронарного русла.
