Противопоказания к пересадке роговицы
Ведущие специалисты в области офтальмологии:

проф. Круглов Сергей Владимирович (слева), Кутенко Владимир Сергеевич (справа)
Автор проекта: Круглов Сергей Владимирович, профессор, заслуженный врач России, доктор медицинских наук, врач высшей квалификационной категории
Подробнее
Редактор страницы: Кутенко Владимир Сергеевич
Подробнее

Темиров Николай Эдуардович
Темиров Николай Эдуардович, Профессор, Доктор Медицинских наук, Член Европейского общества катарактальных и рефракционных хирургов, Член правления Всероссийского общества офтальмологов, более 25 лет — председатель Ростовского областного общества офтальмологов
Подробнее

БастриковНиколайИванович
Бастриков Николай Иванович, Профессор Российской Академии Естествознания, Кандидат медицинских наук, Доцент кафедры глазных болезней, Автор 5 изобретений и 100 печатных работ, Врач высшей квалификационной категории
Подробнее

АкуловСергейНиколаевич
Акулов Сергей Николаевич, Заведующий офтальмологическим отделением РОКБ№1, Главный внештатный офтальмолог МЗ Ростовской области, Врач высшей квалификационной категории
Подробнее
ГЛАВА II. ПРОТИВОПОКАЗАНИЯ К ПЕРЕСАДКЕ РОГОВИЦЫ КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА БЕЛЬМ
Для решения вопроса о применении той или иной операции в каждом отдельном случае необходимо тщательно изучать общее состояние организма реципиента и оперируемого глаза.
Общее состояние организма. Опыт последних десятилетий позволяет считать, что возраст больного не оказывает существенного влияния на результаты кератопластики. В институте эти операции производят одинаково успешно и детям раннего возраста, и пожилым больным.
Общее состояние здоровья организма больного имеет большое значение для успешного исхода пересадки роговой оболочки. Авитаминозы, нарушения обмена веществ, инфекционные заболевания, беременность, психические расстройства, болезни почек, зубов, носоглотки, придаточных полостей носа и другие служат противопоказанием к операции. Операция пересадки роговицы не противопоказана при компенсированном фиброзном закрытом процессе туберкулеза в легких. При врожденном сифилисе необходимо до операции провести предварительно не менее 2-3 курсов специфической терапии в сочетании с лечением тканевыми препаратами и пенициллинотерапией.
Состояние оперируемого глаза. Противопоказанием для пересадки роговой оболочки являются заболевания кожи век и окружающих глазницу частей, поражения краев век, мейбомиевых желез, конъюнктивы век, слезного мешка. При этих заболеваниях назначают консервативное лечение. В равной мере должны быть подвергнуты оперативному лечению перед кератопластикой заворот век, трихиазис, неполное смыкание глазной щели или опущение верхнего века, косоглазие, сращение век между собой и с глазным яблоком.
Трахоматозный процесс конъюнктивы век при отсутствии отделяемого не может служить противопоказанием к пересадке роговицы. Лучше оперировать больных, у которых имеется законченная трахома (трахома IV).
При отсутствии светоощущения, при зрении, равном нулю, операцию с оптической целью производить нет смысла. Сложнее решать вопрос о показаниях к операции в тех случаях, когда у больного имеется светоощущение с неправильной проекцией света. Еще недавно глаза с неправильной проекцией света считались непоказанными к пересадке роговицы. Клинические наблюдения показали, однако, что ври наличии бельма, возникшего у больного в раннем детстве, и отсутствии признаков атрофии глазного яблока или глаукомы можно рассчитывать на благоприятный в оптическом отношении эффект операции.
Следует отметить, что часто неправильные ответы больных при определении проекции света связаны с несовершенством методики исследования. Подробное изложение применяемых в институте методик для определения проекция света представлено в III главе.
В тех случаях, когда у больного один глаз здоров, пересадка роговицы на втором пораженном бельмом глазу возможна даже при зрении на этом глазу, равном 0,1—0,2. Показания к кератопластике на единственном глазу, обладающем форменным зрением, значительно суживаются. В институте придерживаются положения, согласно которому при зрении на единственном глазу в пределах 0,02—0,03 операция пересадки роговицы не производится.
До последнего времени является спорным вопрос о том, следует ли производить пересадку роговой оболочки на глазах с бельмами и амблиопией при хорошем зрении другого глаза.
В. П. Филатов (1945) указывал, что в этих случаях предпочтительней прибегать к иридэктомии, которая «без больших оптических шансов может быть показана как операция подготовительная (устранение синехин) и как «пробная» — в тех случаях, когда состояние проекции света Я сомнительно: в этих случаях отсутствие ощутительного увеличения зрения может дать основание отказаться от пересадки».
В. П. Петруня на основании анализа 50 операций частичной сквозной Ц пересадки роговицы считает, что показания к кератопластике на глазах с бельмами, с амблиопией при наличии другого здорового глаза должны быть ограничены.
Наблюдения, проведенные в институте (Д. Г. Бушмич, 1956; В. П. Миловаяова, И. В. Клюка, 1965), свидетельствуют о целесообразности производства пересадки роговицы на глазах с амблиопией вследствие бельм, так как у значительного числа таких больных после операции наблюдается повышение остроты зрения.
Противопоказанием к операции пересадки роговицы является глаукома. На таких глазах трансплантат обычно мутнеет. Кератопластика возможна только после устранения глаукомы, если в течение года после гипотензивной операции удерживается нормальное внутриглазное давление.
При воспалительных процессах в склере, в сосудистом тракте, заболеваниях сетчатой оболочки (отслойка сетчатки) также необходимо предварительное лечение до пересадки роговицы. Исход кератопластических операций зависит также от характера бельма.
Пересадка роговицы возможна при полных груборубцовых бельмах, а также при бельмах, занимающих почти всю роговицу. В таких случаях рекомендуется предварительная мелиорация бельма для улучшения почвы для пересадки.
Незначительные уплощения или эктазии бельма не служат противопоказанием к частичной сквозной пересадке роговицы. Доказательством этому могут служить благоприятные исходы операции, полученные нами у ряда больных с такими бельмами (см. гл. VI).

Пересадка роговицы
При резко выпяченных бельмах, стафиломах показана почти полная пересадка роговицы по разработанной Н. А. Пучковской технике операции.
Нерезко выраженная васкуляризация бельма не является противопоказанием к частичной сквозной кератопластике.
Интенсивная васкуляризация бельм создает неблагоприятные условия для операции. На таких глазах следует производить предварительную мелиорацию. Для деваскуляризации бельма отдельные авторы рекомендуют операцию Денига, рентгенотерапию, диатермию, прижигание гальванокаутером, аппликацию β-лучами, кортизонотерапию. Указанные методы не всегда дают хорошие результаты.
Поверхностные бельма, занимающие более или менее ограниченные участки роговицы, представляют благоприятную почву для частичной послойной и периферической послойной пересадки роговицы. Хорошей почвой для сквозной кератопластики являются бельма, образовавшиеся после перенесенного паренхиматозного кератита. Неинтенсивные ограниченные помутнения роговой оболочки часто рассасываются после проведения нескольких курсов тканевой терапии, после субконъюнктивальных инъекций торфота или электрофореза алоэ. При выборе оптической операции при помутнениях роговицы следует отдать предпочтение частичной сквозной или частичной, или полной послойной пересадке роговицы. Операция иридэктомии в этих случаях менее эффективна.
Значительные успехи в разработке проблемы кератопластики способствовали все большему расширению показаний к этой операции.
Классификация бельм с точки зрения показаний к частичной сквозной пересадке роговицы.
В. П. Филатов всегда подчеркивал значение состояния глаза реципиента в исходе пересадки роговой оболочки. Наблюдения показали, что исходное состояние бельм в значительной мере определяет результат оперативного вмешательства. Вот почему классификация бельм по их клиническим признакам имеет большое практическое значение.
Предложенные разными авторами классификации бельм не нашли широкого признания. Многие из них в настоящее время представляют лишь исторический интерес.
В 1947 г. В. П. Филатов и Д. Г. Бушмич предложили классификацию бельм, которой в настоящее время пользуются окулисты Советского Союза в своей практической работе.
Клинические особенности бельм и сопутствующие ему изменения в переднем отрезке глаза, а также состояние глаза в целом позволяют установить правильные показания к операции частичной сквозной пере-садки роговой оболочки.
При разработке классификации авторы стремились: а) по мере возможности охватить ею все клинические формы бельм; б) дать возможность окулисту легко и безошибочно по определенным особенностям бельма относить последние к той или иной группе.
Бельма по степени пригодности их к трансплантации распределялись на пять больших групп, из них первые четыре группы показаны к операции пересадки роговицы. В 5-ю группу включены больные с бельмами, которым не показана операция.
Рассмотрим отдельные группы бельм.
К 1-й группе относились бессосудистые, сквозные, неинтенсивные, центрально расположенные бельма от 4 до 6 мм в диаметре. В глазах этой группы бельм сохранена передняя камера, отсутствуют синехии, кривизна роговицы не изменена, внутриглазное давление нормальное.
Ко 2-й группе относились бессосудистые бельма различной интенсивности с диаметром, превышающим 6 мм, передняя камера сохранена, передние синехии отсутствуют либо захватывают ограниченный участок, кривизна роговицы нормальна, тензия глаза не изменена.
К 3-й группе относились сосудистые бельма различной интенсивности и различной протяженности. Передняя камера сохранена, синехии либо отсутствуют, либо захватывают ограниченный участок; отсутствие или наличие хрусталика, кривизна роговицы нормальна. Тензия глаза не изменена.
К 4-й группе относились бельма различной интенсивности и протяженности, сосудистые и бессосудистые, с незначительным уплощением или ограниченной эктазией роговицы. Наличие передних синехий, камера отсутствует либо неравномерна. Тензия глаза нормальна. Сюда также относятся бельма различной интенсивности и протяженности, сосудистые и бессосудистые, с синехиями или без них, при нормальной тензии глаза, но с наличием афакии. В эту же группу включены глаза с наращением на роговицу конъюнктивы глазного яблока, захватывающим более половины площади роговой оболочки.
К 5-й группе относятся бельма на глазах с глаукомой, с наращением на роговицу конъюнктивы, распространяющейся больше чем на 1/2 площади роговицы. Сюда же относятся бельма после ожогов кислотами и щелочами, после ксероза, а также глаза с буфтальмом, со стафиломой, с фистулой роговицы и с дистрофическими процессами в роговице.
Приведенная классификация значительно расширила показания к применению операций частичной сквозной пересадки роговой оболочки. Она быстро внедрилась в практику, и в течение почти 20 лет ею пользуются окулисты, занимающиеся пересадкой роговицы. Вместе с тем в связи с накопившимся опытом она в настоящее время требует некоторых дополнений.
Так, наблюдения показали, что при определении категории бельма необходимо учитывать степень амблиопии, возраст больного, давность возникновения бельма. При большой давности бельма шансы на возвращение зрения после операции уменьшаются. У больных, у которых бельма образовались на обоих глазах до 6-летнего возраста, операция может оказаться эффективной в тех случаях, когда ее производили через короткий срок после образования бельма. В более позднем возрасте операция малоэффективна. Если бельмо в раннем детском возрасте возникло только на одном глазу, то операцией пересадки роговицы можно еще вернуть зрение, если ее произвести до 30—35 лет. И в этих случаях чем раньше сделана операция, тем она эффективней. Позже указанного срока операция может дать только косметический эффект, поэтому на глазах с глубокой амблиопией бельма следует относить в 5-ю группу — непоказанных к проведению операции частичной сквозной пересадки роговой оболочки.
При определении категории бельма следует учитывать и этиологические моменты. Многочисленными наблюдениями установлено, что бельма после ожогов, особенно химических, не показаны для частичной сквозной кератопластики. Тем не менее, если такое бельмо ограничено и занимает площадь не больше 6 мм в диаметре, его можно иссечь полностью и получить в ряде случаев хороший оптический эффект.
Пересадка роговицы на бельмах, возникших вследствие нейротрофических кератитов, обычно в послеоперационном периоде дает осложнения, заканчивающиеся часто помутнением трансплантата. Поэтому такие бельма следует отнести к 4-й категории.
Наблюдения последних лет показали, что операция частичной сквозной пересадки роговицы дает благоприятные результаты при кератоконусах. Поэтому, несмотря на наличие резких изменений кривизны роговицы и наличие дистрофических процессов, глаза с кератоконусом должны быть отнесены к 3-й категории.
Ниже мы приводим видоизмененную классификацию бельм для частичной сквозной пересадки роговицы.
К 1-й категории относятся центрально расположенные, сквозные любой интенсивности бессосудистые бельма не больше 6 мм в диаметре, любой этиологии, кроме бельм, возникших вследствие ожогов, нейротрофических кератитов, дистрофий. Наличие нормальной передней камеры. Нормальная тензия, правильная сферичность роговицы.
Ко 2-й категории относятся бессосудистые сквозные бельма любой интенсивности, больше 6 мм в диаметре, расположенные центрально и парацентрально, любой этиологии, кроме бельм, возникших вследствие ожогов, нейротрофических кератитов и дистрофий. Наличие нормальной передней камеры, отсутствие синехий. Нормальная тензия глаза. Правильная сферичность роговицы. К этой категории относятся также бессосудистые бельма различной протяженности, но с наличием единичных передних синехий, при нормальной тензии и при правильной кривизне роговицы.
К 3-й категории относятся нерезко выраженные сосудистые различной интенсивности бельма — сквозные несращенные и сращенные, любой протяженности, при нормальной тензии глаза и при правильной кривизне роговицы. Сюда относятся также тотальные умеренно васкуляризированные несращенные или сращенные бельма, возникшие вследствие паренхиматозного кератита, скрофулеза и язв роговицы, с нормальной кривизной ее. В эту категорию отнесены глаза с кератоконусом.
К 4-й категории относятся уплощенные или эктазированные в умеренной степени бельма, сращенные или несращенные, резко васкуляризированные бельма любой этиологии, занимающие не более 4/5 окружности, за исключением бельм, возникших вследствие дистрофий, бельма, возникшие вследствие ожогов, диаметром не более 5 мм, и вследствие нейротрофических кератитов. Тензия глаза нормальна. В эту группу отнесены бельма с частичными наращениями конъюнктивы (не более площади роговицы), а также глаза с афакией.
К 5-й категории относятся бельма различной интенсивности и различной протяженности, с глубокой амблиопией, при возрасте больных свыше 35 лет. Резко выраженные васкуляризированные сращенные, уплощенные или выпяченные бельма различной этиологии. Бельма вследствие ожогов, занимающие площадь свыше 6—7 мм, бельма после ксероза, сочетание бельма с глаукомой, наличие фистул роговой оболочки, стафиломы, буфтальм, наращение конъюнктивы более чем на 1/2 площади роговицы, дистрофические процессы в роговице, наличие значительных изменений на глазном дне, отслойка сетчатки.
Запись на прием к микрохирургу
Уважаемые пациенты, Мы предоставляем возможность записаться напрямую на прием к доктору, к которому вы хотите попасть на консультацию. Позвоните по номеру ,указанному вверху сайта, вы получите ответы на все вопросы. Предварительно, рекомендуем Вам изучить раздел О Нас.
Как записаться на консультацию врача?
1)Позвонить по номеру 8-863-322-03-16.
1.1) Или воспользуйтесь звонком с сайта:
1.2) Или воспользуйтесь контактной формой:
2)Вам ответит дежурный врач.
3) Расскажите о том, что вас беспокоит. Будьте готовы, что доктор попросит Вас рассказать максимально подробно о своих жалобах с целью определения специалиста, требующегося для консультации. Под руками держите все имеющиеся анализы, особенно, недавно сделанные!
4) Вас свяжут с вашим будущим лечащим доктором (профессором, доктором, кандидатом медицинских наук). Далее, непосредственно с ним вы будете обговаривать место и дату консультации – с тем человеком, кто и будет Вас лечить.
ВК. 03.12.2016г.

Статьи на тему:
- Близорукость
- Глаукома
- Дальнозоркость
- Катаракта
- Конъюнктивит
- Офтальмология
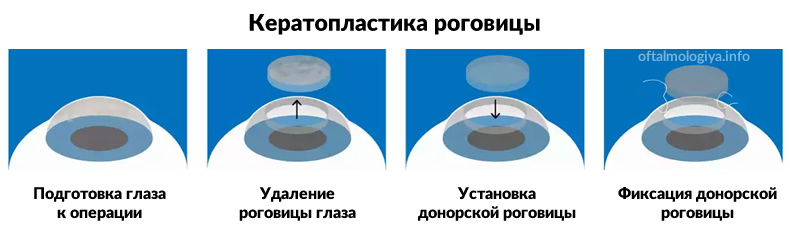
Кератопластика роговицы – это операция на глазах, с помощью которой можно заменить поврежденную роговицу и частично восстановить зрение. Кератопластика относится к разряду микрохирургических операций в области офтальмологии.
При кератопластике роговицу полностью или частично заменяют трансплантатом. Могут заменяться абсолютно все клетки роговицы глаза, или же только поврежденные.
Такая операция помогает многим людям вернуться к активному образу жизни, если острота зрения была частично или полностью утрачена.
Для проведения процедуры кератопластики используется как донорская роговица, так и искусственная, максимально приближенная к натуральной.
Показания и противопоказания
В каких случаях назначается операция по замене роговицы?
- Врожденные или приобретенные нарушения в работе роговицы.
- Рубцы и бельма на глазах, которые возникли по причине травм, ожогов, неудачно проведенных операций.
- Дистрофия роговицы.
- Деформации и наросты в области глаза.
- Быстро прогрессирующие болезни глаз.
Врачи отказываются от проведения такой операции в следующих случаях:
- Высока вероятность отторжения материала.
- При наличии вросших кровеносных сосудов операция тоже не проводится.

Виды кератопластики роговицы
Кератопластика подразделяется на несколько разновидностей. В первой классификации учитывается толщина пересаживаемого материала. Согласно этому показателю кератопластика бывает:
- Сквозная. При такой операции нездоровую роговицу полностью меняют на донорскую.
- Послойная. Вмешательство проводится в том случае, когда поражена на вся роговица, а только ее часть. То есть, замене подвергаются только больные участки роговицы.
Также есть классификация, основой которой является цель операции:
- Оптическая. Делается тогда, когда роговица или ее часть заметно мутнеют. Это ведет к тому, что глаз перестает правильно воспринимать световые лучи, человек постепенно теряет зрение. Если роговица вовремя меняется на прозрачную, то ситуация нормализовывается.
- Лечебная. Требуется в том случае, если больному не помогает консервативное лечение.
- Пластическая. Если под воздействием каких-либо факторов роговица глаза истончилась или подверглась дистрофии, ее можно заменить на здоровую.
- Косметическая. Выполняется в том случае, когда роговица мутнеет на полностью слепом глазу, чтобы орган визуально казался здоровым.
Подготовка к операции
От того, правильно ли пациента готовили к операции кератопластике роговицы, будет зависеть ее исход и выздоровление человека.
Комплекс подготовительных процедур обычно выглядит следующим образом:
- Пациенту необходимо обратиться в специализированную офтальмологическую клинику, в прайсе услуг которой есть кератопластика.
- Врач тщательно обследует глаза пациента на наличие инфекционных заболеваний или других заражений.
- Если врач обнаруживает инфекции или другие недуги, то проводится комплексное консервативное лечение по их устранению.
- После лечения проводится повторный осмотр пациента, врач обязан убедиться, что инфекции были вылечены полностью.
- Врач направляет пациента на лабораторные анализы, с целью узнать общее состояние его здоровья и исключить возможные противопоказания.
- Если состояние здоровья пациента в норме, то ему назначается дата операции. Накануне хирургического вмешательства пациент должен воздержаться от приема пищи.
- В день операции пациент должен явиться в больницу и четко следовать всем указаниям медицинского персонала.
Что касается материала для пересадки, то существуют специальные банки роговицы, там же есть и документы, фиксирующие время ожидания пациента.
Донорский материал забирается у мертвых людей в течение 24 часов после смерти. Донорами роговицы не могут быть умершие по неизвестным причинам, больные СПИДом, сифилисом, недугами головного мозга, а также младенцы и глубоко пожилые люди, после 70 лет. После забора донорского материала, он хранится в течение 5-7 дней в растворе, за это время он проходит тесты на пригодность. Используется как для частичной, так и для полной замены роговицы.
Ход операции
Хирургическое вмешательство по замене роговицы производится в следующем порядке:
- Операция кератопластика роговицы проводится под наркозом, поэтому больному будет введена местная или общая анестезия.
- Пациент укладывается на специальную кушетку с подушкой, где его голова и глаза фиксируются в таком положении, которое исключает подвижность.
- Происходит сама операция. При вмешательстве используют либо специальные инструменты для микрохирургии глаза, либо современное лазерное оборудование. Сегодня многие пациенты отдают предпочтение именно лазерной операции, так как от такого воздействия не остается шрамов, вероятность развития деформации роговицы и других послеоперационных осложнений значительно уменьшается, как и риск попадания в область глаза инфекции во время хирургического вмешательства.
- Еще раз максимально подробно изучаются поврежденные места. Затем при помощи специальных приборов нежизнеспособная роговица удаляется (либо вся, либо больные ее части). Глаза обрабатываются лекарственным раствором для защиты зрачка.
- На глаза накладывается донорская или искусственная роговица.
- Трансплантат фиксируется на глазах пациента. Обычно это делается при помощи непрерывных швов. Для накладывания швов используется специальная, очень тонкая нить, которая состоит из шелка или нейлона. Сам шов по форме напоминает звезду. В редких случаях – при помощи специализированных линз.
- После проведения операции в область конъюнктивы вводится физраствор, содержащий антибиотики. Это нужно для того, чтобы пациент избежал возможного заражения.
- Операция заканчивается, через некоторое время пациент возвращается в сознание.

Реабилитация после операции
После операции каждый пациент должен будет пройти довольно длительную реабилитацию. Сроки ее будут зависеть от того, какова была площадь изначально удаленной роговицы. Успешная реабилитация – путь к полному выздоровлению пациента.
После операции больной должен находиться в стационаре 12 дней. Если у него наблюдаются какие-либо осложнения, то лечащий врач продлевает этот срок. Период полной реабилитации займет около года.
В первые 5-7 дней после операции больному нужно будет сохранять определенное положение головы во время сна. То есть, нельзя будет спать на животе и на том боку, где расположен глаз, подвергшийся операции. Первые 1-2 дня после операции пациенту полагается полный покой и постельный режим.
Первые несколько недель после операции больному противопоказано поднятие тяжестей, физическая активность. Глаза нужно максимально беречь от травм, попадания пыли и грязи. То есть, на улице нужно будет появляться только в солнечных очках, даже если операция проводилась в холодное время года. В летнее время нужно будет избегать яркого света.
Кроме того, нельзя тереть глаза и нажимать на них, если в них что-то попало. Если глаза чешутся, то это нужно перетерпеть, так как идет процесс их заживления.
В течение года после операции нужно с особым вниманием относиться к своему здоровью, не контактировать с больными людьми, не посещать места возможного скопления больных людей. Иммунитет больного в течение некоторого времени будет ослаблен, поэтому нужно стараться не заболеть.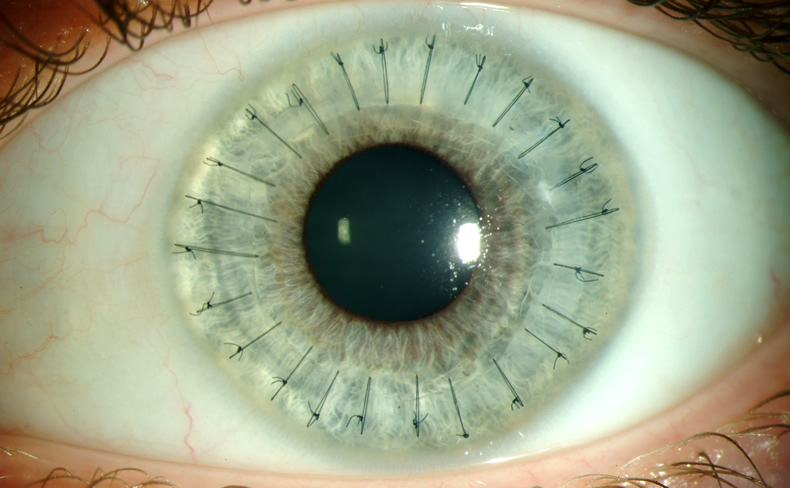
После операции в течение года нельзя будет париться в бане, посещать сауны и общественные бассейны, купаться в открытых водоемах. Все это может привести к попаданию в глаза инфекции и дальнейшим осложнениям.
В доме и в местах частого пребывания нужно будет поддерживать порядок, не допускать запыленности помещения и грязи в нем. Если врач назначает какие-то капли для скорейшей реабилитации, то инструкцию по их применению требуется соблюдать максимально четко.
Некоторым пациентам показана стероидная терапия. Это требуется для того, чтобы свести к минимуму риск отторжения донорской роговицы, а также для более быстрого ее заживления.
Первое время после операции сам больной замечает, что у него значительно ухудшилось зрение. Глаза как будто бы закрывает пелена, контуры предметов, находящихся в поле зрения, не четкие. Для того, чтобы что-то рассмотреть нужно как следует проморгаться. Переживать по этому поводу не нужно, это – совершенно нормальное явление. Врачи объясняют это тем, что после операции некоторое время наблюдается отек глаза, что и приводит к временному ухудшению зрения. Обычно зрение улучшается после того, как снимут швы. Но спешить со снятием швов тоже не нужно, рекомендуется проводить такую процедуру не менее чем через полгода после операции.
Внимание! Если поторопиться со снятием швов, то в дальнейшем это может привести к астигматизму.
Со временем острота зрения может восстановиться на 70-80%, конечно, если человек ставил такую цель и делал специальные процедуры и упражнения.
После выписки из больницы раз в месяц нужно будет посещать врача, чтобы он отслеживал динамику восстановления. После того, как пройдет год, посещать врача нужно будет не менее одного раза в три месяца.
Возможные осложнения
Кератопластика роговицы может приводить к некоторым осложнениям. На раннем этапе возможно:
- Трудное заживление области глаза, подвергшейся операции.
- От наложенных швов может возникнуть раздражение.
- Через швы может начать выделяться внутриглазная жидкость.
- Редко, но случается выпадение радужки глаза.
- Увеит или по-другому воспаление сосудов в области глаза.
- Значительное повышение внутриглазного давления.
- Попадание в область глаза инфекции и следующее за этим воспаление.
На более поздних стадиях больной может пожаловаться на другие, более серьезные осложнения:
- Астигматизм или искривление области роговицы.
- Глаукома – это группа заболеваний, которая характеризуется повышением давления внутри глаза. В дальнейшем это может привести к ослаблению глазного нерва, и, как следствие, к понижению остроты зрения.
- Отсутствие заживления глаза на протяжении длительного времени.
- Трансплантат может успешно прижиться, но его может поразить та же проблема, для устранения которой и проводилась операция.
- Отторжение донорской роговицы. Процент риска отторжения небольшой, 5-25%, но все же такие случаи были зарегистрированы. Отторжение может произойти на ранней стадии, буквально через несколько дней после операции. Свидетельство того, что роговица была отторгнута – это сильное ее помутнение.
Примерно через полгода после операции возрастает вероятность отторжения донорского материала, она составляет 50%. Очень редко, но все-таки возможно отторжение роговицы после нескольких лет со дня проведения операции. Отторжение различают эпителиальное и эндотелиальное.
Эпителиальное отторжение более благоприятно, начинается с верхних слоев роговицы. Его легко заметить на самых первых стадиях, хорошо поддается медикаментозному лечению.
Эндотелиальное отторжение не дает такого благоприятного прогноза. Заметить его крайне тяжело, эндотелий не поддается регенерации совсем. О таком виде отторжения может свидетельствовать постоянная боль в области глаза, снижение остроты зрения, покраснение белков, повышенная чувствительность к источникам света.
Если происходит отторжение роговицы, то пациенту могут назначить повторную кератопластику или процедуру кератопротезирования.
Кератопластика – это уникальная процедура, которая позволила многим пациентам вернуть зрение и буквально заново увидеть свет. Отзывы о таких операциях, в целом, положительные. Некоторые люди настороженно относятся к процедуре, так как есть вероятность осложнений. При этом, о возможных осложнениях квалифицированный врач предупреждает заранее с сводит риски к минимуму.
