Противопоказания к внутривенной инъекции

01 05 2019
Senior Nurse
2 комментария
Внутривенная инъекция с грамотной венепункцией — один из основных навыков, которыми должна владеть медицинская сестра. Введение лекарственных веществ парентеральным способом — надежный и быстрый метод доставки лекарственного вещества в организм человека. Профессиональное владение техникой внутривенных инъекций позволяет добиться положительных сдвигов в течение лечебного процесса. Оглавление
Оглавление
- Показания к процедуре, места венепункции
- Подготовка к внутривенной инъекции
- Оснащение
- Алгоритм проведения процедуры
- Выполнение и окончание процедуры
- Осложнения
- Видео
Показания и места пункции
Внутривенное струйное введение лекарственных веществ проводят однократно либо курсом лечения:
- при оказании неотложной помощи
- при необходимости быстрого введения лекарственного средства в кровяное русло
Показания для внутривенных инъекций определяются исключительно врачом. Медицинская сестра выполняет процедуру по врачебному назначению.
Для введения препарата в венозный просвет необходима венепункция (от латинского vena — вена, punctio — колоть). Пунктировать легче хорошо выраженные вены. Места, где вены находятся близко под кожей:
- локтевые сгибы
- тыльная сторона кисти
- предплечье
- височные вены — у новорожденных
Внутривенная инъекция: подготовка к процедуре
Перед инъекцией проводится подготовка:
- пациента
- медицинского работника
- рабочего пространства
Подготовка пациента
Медицинская сестра должна представиться пациенту, объяснить ему, что врачом назначена манипуляция, получить согласие на ее проведение. У пациента следует поинтересоваться о наличии в анамнезе аллергических реакций и об опыте подобных манипуляций. Также следует выяснить, как давно пациент принимал пищу.
Большинство препаратов нельзя вводить внутривенно струйно натощак. В некоторых ситуациях, наоборот, не следует принимать пищу перед инъекцией. Пациент должен дать согласие на проведение медицинского вмешательства «внутривенная инъекция».

Подготовка медицинской сестры
Медицинская сестра проверяет наличие всего оснащения, необходимого для внутривенной инъекции. Инструментарий, медикаменты, расходные материалы, дезинфекционные растворы — все следует проконтролировать на наличие и по срокам годности.
Медработник моет руки гигиеническим способом, высушивает одноразовым полотенцем. Затем чистыми руками надевается маска, защитные очки, клеенчатый или полиэтиленовый фартук. Кожа рук обрабатывается кожным антисептиком. Следует подождать, пока руки обсохнут, затем надеть нестерильные перчатки.
Подготовка рабочего пространства
Для проведения процедуры понадобятся:
- Мыло для мытья рук
- Кожный антисептик для рук
- Манипуляционный столик
- Кушетка
- Кресло для внутривенных манипуляций. При его отсутствии — подушка для подкладывания под локтевой сгиб или другое место инъекции.
- Стерильный лоток для шприца с лекарственным средством
- Нестерильный лоток для израсходованных материалов
- Ножницы или пинцет (нестерильные) для открывания флаконов
- Пилка для открывания ампулы
- Спиртовые салфетки или стерильные ватные шарики + антисептик для обработки ампул, флаконов и кожи пациента (спирт 70% или другой)
- Нестерильные перчатки
- Стерильные перчатки
- Контейнер для сбора колющих отходов класса Б
- Контейнеры для сбора отходов классов А и Б
Подготовка к проведению инъекции
- Взять флакон или ампулу с лекарственным средством, проверить срок годности, сверить название с назначением врача, убедиться в отсутствие внешних повреждений, оценить прозрачность раствора.
- Взять шприц необходимого объема с достаточной длиной и толщиной иглы, проверить срок годности и целостность упаковки, вскрыть шприц.
Набрать лекарственное средство в шприц.
- При наборе препарата из ампулы: проверить название, внешний вид, дозировку и срок годности лекарственного средства. Встряхнуть ампулу, чтобы раствор оказался в ее широкой части, надпилить шейку, протереть шейку салфеткой с антисептиком, надломить горлышко, набрать препарат.
- При наборе лекарственного средства из флакона: проверить название, внешний вид, дозировку и срок годности лекарственного средства. Ножницами или пинцетом отогнуть часть крышки, закрывающую резиновую пробку, протереть пробку салфеткой с антисептиком, поместить иглу через пробку во флакон под углом 90 градусов, чтобы срез находился внутри флакона. Перевернуть флакон вверх донышком, набрать раствор в шприц.
Для внутривенной инъекции чаще всего используется действующее лекарственное вещество в малом количестве (в среднем от 1 до 10 мл) и физиологический раствор для разведения. Дозировку как основного действующего вещества, так и раствора для разведения, определяет врач.
- Заменить иглу шприца на стерильную, выпустить из шприца воздух, не снимая колпачка с иглы, положить шприц в стерильный лоток. В тот же лоток положить салфетки для обработки инъекционного поля.
- В случае наличия у пациента только мелких просматриваемых вен, а также для детей, пользуются иглой-бабочкой различных размеров — от 21G до 27G.
Внутривенная инъекция: алгоритм проведения процедуры
- Предложить пациенту занять удобное положение лежа на кушетке или на койке в палате.
- Снять нестерильные перчатки, поместить их в емкость для отходов класса Б.
- Обработать кожу рук антисептиком.
- Надеть стерильные перчатки для проведения внутривенной инъекции.
- Выбрать конкретное место венепункции. Осмотреть и пропальпировать его на наличие признаков воспаления, повреждений, инфильтрации. При их наличии поменять место инъекции, сообщить лечащему врачу.
- Наложить пациенту жгут выше места инъекции. В случае пунктирования локтевой (кубитальной) вены — на среднюю треть плеча. Жгут накладывается не на кожу, а поверх одежды или пеленки. При этом на ближайшей артерии должен пальпироваться пульс.
- При инъекции в кубитальную вену пациент максимально разгибает руку в локтевом суставе. С этой целью по локоть подкладывается специальная подушка.
- Попросить пациента несколько раз сжать и разжать кулак. Для облегчения этого действия применяются резиновые мячи небольших размеров. Пациент сдавливает мяч, затем раскрывает ладонь — так несколько раз.
- Непосредственно перед пункцией вены попросить пациента сжать кулак и держать его в этом положении.
- Осмотреть и пропальпировать вену, которая будет пунктирована.
- Кожу на месте предполагаемой венепункции обработать стерильными салфетками с антисептиком. Используются минимум 2 салфетки, при необходимости — больше. Кожа протирается от центра к периферии круговыми движениями. Первая салфетка — обширное поле площадью около 20*10 см. Вторая салфетка — непосредственно место венепункции площадью около 3*3см.
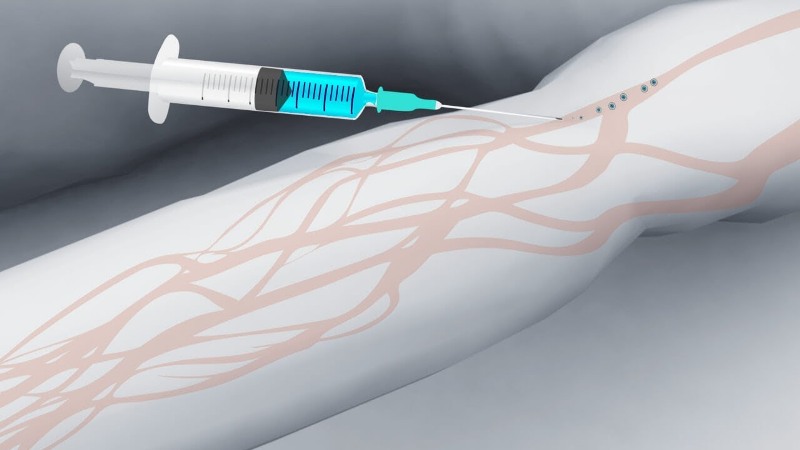
Венепункция
- В правую руку взять шприц, защитный колпачок снять. Указательным пальцем придерживать канюлю иглы. Игла находится срезом вверх!
- Левой рукой зафиксировать вену пациента, натянув кожу вниз большим пальцем. При этом палец находится ниже места инъекции на 4-5 см.
- Держа иглу срезом вверх, проколоть кожу почти параллельно ее поверхности, под углом 15º. Далее пунктируется вена — игла вводится не больше, чем на половину своей длины. При попадании иглы в вену появляется ощущение попадания «в пустоту».
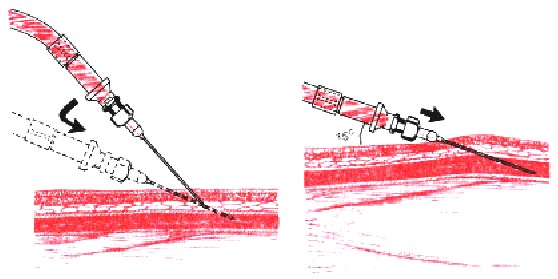
- Чтобы убедиться, что игла находится в вене, проводится контроль. Зафиксировав шприц одной рукой, другой оттянуть поршень шприца на себя. Если кровь поступает в полость шприца — игла в вене.
- Снять (ослабить) жгут, попросить пациента разжать кулак. Повторно провести контроль нахождения иглы в вене.
Введение лекарственного вещества и завершение инъекции
Придерживая в фиксированном положении одной рукой цилиндр и канюлю шприца, другой рукой медленно нажимать на поршень, вводя раствор в кровеносное русло. Около 0,5 мл раствора оставляется в шприце.
Время введения препарата прописывается врачом. В процессе процедуры медицинская сестра должна контактировать с пациентом, справляться о его самочувствии. При ухудшении состояния пациента срочно сообщить врачу через нарочного.
- Прижав к месту прокола салфетку с антисептиком, быстро, но аккуратно извлечь иглу. Не следует выдергивать резко, это вызывает боль.
- Попросить пациента придержать салфетку.
- Использованный шприц поместить на время в нестерильный лоток.
- Салфетку с антисептиком у пациента заменить на сухую стерильную салфетку, наложить поверх нее давящую повязку.
- Снять иглу в емкость-контейнер для острых предметов — отходов класса Б.
- Шприц поместить в другую емкость для отходов класса Б.
- Снять перчатки.
- Отработанный расходный материал поместить в емкость для отходов класса Б.
- Вымыть руки гигиеническим способом и обсушить.
- Справиться у пациента о его самочувствии.
- Сделать необходимые отметки в медицинской документации на бумажных и электронных носителях.
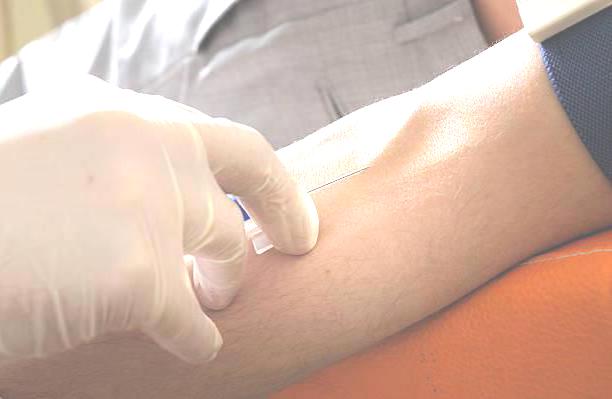
Осложнения внутривенных инъекций
Внутривенная инъекция — очень ответственная процедура. Ниже приводятся возможные осложнения данной манипуляции. В скобках обозначены наиболее частые причины их возникновения.
- Подкожная гематома (прокол стенок вены насквозь, недостаточное прижатие вены после инъекции)
- Подкожный инфильтрат (попадание под кожу лекарственного вещества)
- Флебит, тромбофлебит (раздражающее действие раствора, частые инъекции в область одной вены)
- Отрыв тромба (венепункция в месте образования тромба)
- Некроз мягких тканей (попадание под кожу лекарственных веществ, вызывающих ожог тканей)
- Пирогенная реакция (использование просроченных растворов)
- Обморок, коллапс (быстрое введение лекарственного раствора, инъекция натощак)
- Аллергические реакции — крапивница, отек Квинке, анафилактический шок (разные причины)
- Воздушная эмболия (введение пузырьков воздуха в вену)
- Масляная эмболия (ошибочное введение масляных растворов в вену)
- Остановка сердца (струйное введение лекарственных препаратов, предназначенных только для капельного вливания)
Медицинская сестра должна осознавать серьезность такого метода лечения, как внутривенная инъекция. Чтобы с наибольшей вероятностью предупредить возникновения осложнений, следует соблюдать:
- все правила асептики и антисептики
- предписания нормативных документов, регламентирующих проведение процедуры
Предлагаем посмотреть видео наших коллег по рассматриваемой теме.
© 2020 Медицинская сестра · Копирование материалов сайта без разрешения запрещено
Политика конфиденциальности
На чтение 5 мин. Просмотров 624
Внутривенная инъекция — способ введения лекарственных средств, при котором действующие компоненты моментально попадают в кровь и уже через 3-5 минут оказывают лечебное действие. Существует множество препаратов, применяемых при таком типе введения. Нельзя заниматься самолечением, уколы должен назначить врач.
Для чего делают укол в вену
Укол в вену обеспечивает:
- быстрое проникновение средства в кровоток для достижения положительного эффекта;
- устранение состояния, угрожающего жизни и здоровью человека, например, гипертонического криза, инфаркта, ишемической болезни, инсульта, анафилактического шока;
- необходимость поступления в кровоток полного объема лекарства без перемещения через физиологические барьеры, например, кишечник;
- отсутствие осложнений при заболеваниях ЖКТ, при которых нежелательно употребление пероральных форм лекарственных препаратов.

Инъекция внутривенно более эффективна, чем пероральное употребление препаратов, несмотря на болевые ощущения при проколе кожи.
Противопоказания к внутривенным инъекциям
Инъекция в вену имеет следующие противопоказания:
- воспаление сосудистой стенки, приводящее к риску образования тромбов и закупорки органов;
- атрофия мышечной ткани;
- воспаление, эрозии, язвы, аллергические реакции в месте введения препарата;
- психоэмоциональные нарушения, при которых внутривенный укол может привести к буйному, агрессивному поведению пациента (возникнет травма у самого человека и медицинского персонала);
- гемофилия — нарушенная свертываемость крови, укол внутривенно может привести к сильному кровотечению.

Большинство из этих противопоказаний временные, при их устранении можно применять внутривенные уколы.
Как правильно сделать
Если назначаются внутривенные инъекции, алгоритм их введения должен соблюдаться по всем пунктам. Нарушение правил приведет к побочным реакциям, повреждению кожных тканей, подкожно-жировой клетчатки, эндотелия сосуда. Также возникает риск инфекции с высокой вероятностью развития сепсиса.

Колоть внутривенно препарат рекомендуется медицинской сестре или врачу. Можно и самостоятельно поставить укол, но при этом высок риск повреждения тканей. Поэтому предварительно рекомендуется пройти курс по введению лекарств инъекционным путем, и только затем делать уколы в вену.
Струйное вливание
Вводить струйно препарат можно и самому себе, но человек должен правильно делать укол, изучив алгоритм проведения манипуляции.

Если нет опыта в технике выполнения инъекций, лучше обратиться к медицинской сестре.
Инъекция
При внутривенной инъекции техника выполнения включает несколько этапов:
Какие по Вашему мнению наиболее важные факторы при выборе медицинского учреждения?
- Подготовка инструмента. Необходимо положить 2 лотка: в одном — стерильные инструменты, другом — израсходованные материалы.
- Тщательно вымыть руки с бактерицидным мылом, использовать перчатки (ставим укол только в стерильных условиях).
- Выбрать место для прокола вены. Чаще всего это локтевая ямка, кисть руки. Если выбрана локтевая ямка, на предплечье поместить жгут. Пациент должен поработать кулаком.
- Вскрыть ампулы и упаковку с одноразовым шприцем.
- Набрать лекарство из ампулы. Для этого следует набрать необходимое количество средства в шприц, перевернуть его вертикально иглой вверх. По шприцу слегка постучать, чтобы все пузырьки воздуха вышли вверх. На поршень надавливать до тех пор, пока не покажется струя из лекарства. Это предотвращает переход пузырьков воздуха в вену и дальнейшую эмболизацию сосудов.
- Сначала обильно простерилизовать поверхность кожи, затем только в области прокола.
- Медленно ввести иглу в вену под углом 15° срезом вверх. Слегка подтянуть шприц, чтобы в цилиндре появилась кровь. Этот говорит том, что игла попала в вену.
- Вводится игла на глубину не более 1 см, т. к. существует риск прокола сосуда через заднюю стенку.
- Снять жгут, медленно ввести лекарство. Его часть может не вводиться и остаться в шприце.
- Извлечь шприц и наложить на область прокола ватный тампон, смоченный в спирте. Сжать руку в локте, чтобы восстановить кровоток. Можно приложить холодный компресс для полного исключения образования гематомы.

Занятия по технике внутривенных инъекций на медицинских курсах помогут легко научиться делать уколы самостоятельно без посторонней помощи.
Капельное введение
Капельницу самому себе делать неудобно, т. к. следует регулировать скорость поступления препарата в кровоток. Капельницы в домашних условиях могут ставиться, если пациент приглашает медицинского специалиста на дом при отсутствии возможности посещения лечебного учреждения.

Подготовительный этап происходит по тем же пунктам, что и инъекционное введение. После прокола кожи и введения иглы ее фиксируют пластырем, чтобы не выскочила.
На капельнице имеется регулятор, который устанавливают с соответствующей скоростью попадания лекарственного вещества в кровеносную систему.
За пациентом следит врач, т. к. есть риск внезапного ухудшения самочувствия и может потребоваться оказание первой помощи.
Через катетер в вене кисти
Существуют категории больных, которым необходимо поставить катетер, обеспечивающий регулярное инъекционное введение лекарств без травмы для кожи. Врачу нет необходимости постоянно делать уколы, он вставляет шприц с лекарством в катетер, находящийся на кисти.

Техника выполнения для катетера та же, что и при внутривенном введении. Только вместо шприца устанавливается приспособление. Катетер используется и в случаях, если не получается найти вену с первого раза, чтобы сделать укол. Он исключает риск образования гематом.
Типичные ошибки и возможные последствия
Если назначаются внутривенные инъекции, нельзя допускать следующих ошибок во время проведения манипуляции:
- использовать нестерильные инструменты;
- вводить лекарство до или после вены;
- осуществлять инъекции многоразовым шприцем;
- быстро вводить препарат;
- неправильна выбирать места для введения;
- делать уколы в локтевую ямку без применения жгута;
- не выпускать воздух из шприца перед введением лекарства в венозные сосуды.
Чтобы делать укол в вену, необходимо соблюдать все правила. Иначе возникнут следующие осложнения:
- эмболизация сосудов с последующим риском некроза органов;
- подкожная гематома;
- бактериальная инфекция;
- введение лекарства человеку не в сосуды, а окружающие ткани;
- приступ, развивающийся при быстром введении лекарственного средства.
Если человек предварительно подготовится и узнает, как правильно делать укол, этих последствий можно избежать.
Виды внутривенных вливаний. Лекарственные средства использованные для капельного введения, требования к ним. Организацию работы к проведению инфузий. Техника монтажа капельной системы. Подготовка медицинской сестры и пациента к внутривенным вливаниям. Техника внутривенных капельных вливаний. Скорость и температура введения капельных растворов. Контроль за процедурой и состоянием пациента. Возможные постинъекционные осложнения. Профилактика и лечение.
Для выполнения внутривенных капельных инфузий применяют специальные системы разового использования. Их подключают к игле или катетеру специальным трехходовым краном, удобным при введении в случае необходимости новых лекарств наряду с плановой инфузией растворов.
При подготовке системы медицинская сестра должна выполнить ряд правил:
■ дважды проверить название раствора или лекарства, которое будет введено внутривенно;
■ открыв пробку флакона, обязательно продезинфицировать ее ватным тампоном или марлевой салфеткой, смоченными спиртом;
■ собрать трансфузионную систему таким образом, чтобы в ней не было воздуха (профилактика воздушной эмболии);
■ сохранить герметичность и стерильность трансфузионной системы;
■ проводить внутривенную инфузию со скоростью, назначенной врачом.
Технические принадлежности:
■ разовая система для переливания с фильтром-капельницей;
■ зажим; регулятор скорости введения препарата; анатомический пинцет;
■лоток со стерильными иглами, ватными шариками, смоченными спиртом;
■флакон с жидкостью, которую предполагается вводить;
■штатив;
■лейкопластырь.
Подготовка системыдля внутривеннойинфузий.
• Медицинская сестра дезинфицирует руки и надевает стерильные перчатки.
• Открывает и дезинфицирует пробку сосуда с жидкостью.
• Прокалывает пробку сосуда иглой или вводит свободный конец фильтра-капельницы, а на трубу накладывает зажим, затем сосуд переворачивает вверх дном и устанав
ливает на штативе, иногда фиксируя его лейкопластырем.
• Снимает зажим, при этом наполовину заполняется фильтр-капельница, а затем постепенно — вся система по принципу сообщающихся сосудов; медицинская сестра
обращает особое внимание на наличие воздушных пузырьков в трубках.
• Когда жидкость заполнила всю систему трубок и вытекает ровной струей, зажим накладывается вновь.
• Соединяет систему с иглой или катетером, стоящим в вене, и аккуратно регулирует количество капель введения.
• Для смены флакона вновь накладывает зажим или закрывает фильтр-капельницу, не удаляя иглу из вены.
• По окончании инфузий извлекает катетер из вены, дезинфицирует место укола и накладывает ватный шарик, смоченный спиртом.
Опытная медицинская сестра должна уметь очень быстро собрать систему для инфузий. Это достигается в первые годы обучения путем тренировок на использованных нестерильных системах до тех пор, пока не выработаются быстрота и ловкость при выполнении данного процесса.
Проведение инъекций является одной из основных функций в работе медицинских сестер, при этом Практически все вливания отрабатываются сначала в тренировочной комнате, затем проводятся под руководством опытной медицинской сестры во время практических занятий.
Осложнения лекарственной терапии и тактика медицинской сестры. Анафилактический шок
Постинъекционные осложнения могут быть местными и общими.
Местные осложнения.Инфильтрат — это реактивное размножение клеток ткани вокруг места механической травмы в результате прокола тупой иглой или химического раздражения лекарствами, особенно масляными или взвесями. Инфильтраты также могут образовываться у тяжелобольных пациентов, так как у них замедляется всасывание лекарств, введенных парентерально. Чтобы ускорить рассасывание инфильтратов, применяют местные согревающие компрессы, теплые грелки, наносят йодную сетку.
Кровоподтек образуется от грубого повреждения тканей и сосудов тупой иглой. Его образование способствует развитию нагноений. Если нагноение отсутствует, то для рассасывания кровоподтеков можно поставить местный согревающий компресс, положить теплую грелку, нанести йодную сетку.
Абсцесс {флегмона) — это инфекционное осложнение, сопровождающееся гнойным расплавлением мягких тканей. При абсцессе проводится хирургическое лечение.
Из-за резкого сокращения мышц во время прокола тупой иглой или быстрого введения сильнораздражающего лекарства, а также при выполнении инъекций изношенными иглами они могут сломаться и их обломок — остаться в мягких тканях. Резкое сокращение мышц может произойти при выполнении внутримышечных инъекций при положении пациентов стоя.
Боль возникает из-за перерастяжения мышц вследствие быстрого введения больших количеств лекарств или сильнораздражающих лекарств. Перерастяжение тканей и химическое раздражение тканей могут стать причиной инфильтратов.
Повреждение нервных стволов (седалищного нерва и других нервных ветвей) может быть механическим (при неправильном выборе места инъекции) и химическим (от раздражающего действия лекарства, депо которого находится вблизи нерва). Оно часто бывает причиной невритов, парезов, параличей. Для профилактики осложнений такого рода очень важно правильно выбрать место инъекции.
Медикаментозная эмболия — это закупорка сосуда лекарственным раствором, например, при введении масляных растворов. Она часто бывает в тех случаях, когда делают инъекцию в инфильтрат, возникший на месте предыдущих инъекций. Медикаментозная эмболия может привести к гибели пациента. Чтобы ее предотвратить, необходимо правильно выбрать место подкожных и внутримышечных инъекций.
Липодистрофия — это одно из осложнений инсулинотерапии. Она проявляется исчезновением, реже гипертрофией подкожной жировой клетчатки на месте подкожных введений инсулина. В профилактике липодистрофий большое значение имеет постоянная смена мест инъекций инсулина, а также введение инсулина, подогретого до комнатной температуры.
Ошибочное введение другого вещества вместо назначенного может вызвать разные явления в зависимости от химических свойств введенного вещества. Например, подкожное или внутримышечное введение 10 % раствора кальция хлорида вызывает некроз тканей в месте введения. Чтобы не допустить этого осложнения, необходимо несколько раз проверить надпись на ампуле и флаконе.
Если же ошибка все-таки произошла, то выше места прокола следует наложить жгут, а в место ошибочного введения лекарств ввести препарат-антагонист. Если же ошибочно введенное лекарство неизвестно, то в место его введения и вокруг него следует ввести примерно 50 мл 0,9 % раствора натрия хлорида, чтобы снизить концентрацию ошибочно введенного средства и тем самым уменьшить его нежелательное действие.
Кровоизлияние {гематома) чаще возникает при венепункциях, когда прокалывают обе стенки вены, но может быть и при внутримышечном введении при несоблюдении техники прокола и неправильном выборе места инъекции. В месте прокола образуется припухлость, оно становится болезненным. Стенки вены могут воспалиться, а ее просвет будет закрыт тромбом — возникает тромбофлебит. Для профилактики кровоизлияний необходимо строго контролировать как прокол вены, так и введение лекарственного
раствора. При возникновении кровоизлияний можно поставить согревающий компресс для их рассасывания или нанести йодную сетку.
Воздушная эмболия — попадание воздуха в вену — может привести к различным расстройствам вплоть до гибели пациента.
Общие осложнения.Сепсис — это генерализованная инфекция, обусловленная бактериальным заражением крови. Сепсис возникает, как правило, при внутривенном введении лекарств нестерильными инструментами (шприцами, системами).
Аллергические реакции могут возникать при применении большинства лекарственных препаратов. Они проявляются в виде зуда кожи, различных кожных высыпаний, отека Квинке. Наиболее опасной формой является анафилактический шок, сопровождающийся одышкой, тошнотой, зудом и посинением кожи (цианозом).
При появлении у пациента любого из указанных симптомов следует немедленно прекратить введение лекарства и сообщить о случившемся врачу.
Пирогенные реакции проявляются сильнейшим ознобом, резким повышением температуры. К их возникновению может привести парентеральное введение лекарственных средств с истекшим сроком годности, некачественно приготовленных растворов. У пациентов с тяжелыми заболеваниями сердечно-сосудистой системы такое осложнение может закончиться смертельным исходом.
Помощь при анафилактическом шоке.При подозрении на анафилактический шок срочно:
• вызывают врача через дежурный персонал;
• укладывают пациента и приподнимают нижние конечности;
• в случае подкожной инъекции — накладывают жгут на ко
нечность выше места инъекции и немедленно вводят в место инъ
екции 0,15 — 0,50 мл 0,1 % раствора адреналина или 2 мл корди
амина;
• внутримышечно вводят 2,0 мл 2,5 % раствора пипольфена,
2 мл 2 % раствора супрастина или 2,0 мл 1 % раствора димедрола;
• при внутривенном введении лекарственного средства срочно
прекращают манипуляцию и в эту же иглу другим шприцем вво
дят 2 — 3 мл разведенного физиологическим раствором пипольфе
на, супрастина или димедрола;
• обкладывают пациента грелками;
• измеряют АД;
• дают кислород;
• постоянно наблюдают за пациентом до прихода врача;
• контролируют пульс.
Так как при парентеральном введении лекарственных средств может возникать большое количество осложнений, медицинская сестра должна прилагать максимум усилий для их профилактики.
Рекомендуемые страницы:
Читайте также:
- Альфа-адреноблокаторы: классификация, основные показания и противопоказания, побочные эффекты
- Антиагреганты: классификация, основные показания и противопоказания, побочные эффекты
- Антидепрессанты. Классификация и механизм действия. Тактика назначения антидепрессантов. Показания к применению в психиатрии и соматической медицине.
- Бета-адреноблокаторы: классификация, основные показания и противопоказания, побочные эффекты
- Диуретики: классификация, основные показания и противопоказания, побочные эффекты
- Для канистерапии существуют определённые противопоказания к проведению занятий.
- Нейролептики. Основные препараты, показания к применению, побочные действия.
- О недопустимости некоторых способов воздействия на показания доверителя
- По медицинским показаниям независимо от возраста и наличия детей.
- Показания для направления в стационар
- Показания для проведения наркоза при вправлении вывиха нижней челюсти
- Показания и противопоказания для проведения сухого лечебного голодания