Противопоказания при факоэмульсификации катаракты
Факоэмульсификация — это один из основных способов лечения катаракты, позволяющий заменить помутневший хрусталик интраокулярной линзой. Однако, как и любая другая операция, она имеет определенные противопоказания. О них мы и поговорим в данной статье.
На сегодняшний день существует несколько методик коррекции катаракты, среди которых:
- интракапсулярная экстракция, осуществляемая с помощью криоэкстрактора;
- экстракапсулярная экстракция, позволяющая сохранить заднюю стенку капсулы;
- лазерная факоэмульсификации, подразумевающая удаление хрусталика ирригационно-аспирационным методом.

Наиболее передовым и малоинвазивным способом имплантации интраокулярной линзы является лазерная факоэмульсификация. Этот способ подходит для большинства пациентов, благодаря своей малой травматичности. Несомненным преимуществом данного метода является то, что факоэмульсификация катаракты может быть проведена на любой стадии заболевания, однако врачи-офтальмологи все же рекомендуют проводить данную операцию именно при незрелой катаракте.
Несмотря на множество достоинств, которыми отличается от других методов лазерная факоэмульсификация катаракты, она имеет определенные противопоказания, среди которых:
- дистрофия роговицы;
- декомпенсированная глаукома;
- нарушение цветовосприятия;
- онкологические заболевания глаз;
- подвывих хрусталика.

Список противопоказаний может быть и расширен. Все зависит от результатов обследования как врача-офтальмолога, так и других специалистов. Каждый врач должен будет дать свое заключение, эти документы необходимо будет предоставить в клинику, в которой Вы планируете провести факоэмульсификацию катаракты. Перечисленные выше противопоказания являются основными, о каждом из них мы расскажем более подробно.
Дистрофия роговицы
Дистрофия роговой оболочки глаза — это одно из противопоказаний к проведению факоэмульсификации. Она представляет собой прогрессирующую патологию невоспалительного генеза, при которой роговица мутнеет. Визуально данное заболевание напоминает катаракту. Разница заключается в том, что при катаракте мутным становится хрусталик, а при описываемой нами патологии — роговая оболочка. Опасность данного заболевания кроется в том, что обычно оно поражает оба глаза одновременно и прогрессирует довольно уверенно, если, конечно, не посещать врача офтальмолога. Дистрофия сетчатки очень часто сочетается с развитием старческой катаракты. Противопоказанием для проведения лазерной факоэмульсификации она является потому, что зрение улучшается незначительно, и, в целом, по мнению врачей такая операция скорее является стрессом для организма, нежели панацеей.
Декомпенсированная глаукома
По данным ВОЗ, именно катаракта и глаукома становятся главными причинами полной потери зрения. Декомпенсированная глаукома — это, проще говоря, острый приступ данного заболевания, при котором внутриглазное давление достигает максимальных отметок. Также могут повреждаться нервные и сосудистые образования в глазах. Все эти симптомы сопровождаются острой болью, которую невозможно снять с помощью обезболивающих препаратов, а также общим недомоганием, тошнотой или рвотой.
При параллельном наличии катаракты факоэмульсификация не сможет быть проведена пациенту, так как глазное яблоко при остром приступе глаукомы становится очень твердым, и применение лазера в таком случае недопустимо. Проведение факоэмульсификации может стать причиной дополнительного стресса для пациента.
Нарушение цветовосприятия
Несмотря на то, что нарушение цветовосприятия кажется не таким серьезным отклонением в сравнении с остальными перечисленными патологиями, оно также препятствует проведению факоэмульсификации катаракты. Во время проведения этой операции офтальмохирург просит пациента смотреть на определенную световую точку. Это необходимо для того, чтобы глаз оставался в неподвижном состоянии, и специалист мог лазером провести необходимые действия. В том случае, если пациент страдает катарактой, провести операцию по замене помутневшего хрусталика на интраокулярную линзу, будет весьма затруднительно. Это объясняется тем, что пациент не сможет сконцентрировать внимание на одной точке, так как попросту не сумеет отличить ее от других.

Онкологические заболевания глаз
Под онкологическими заболеваниями глаз подразумевается рак глаза. Однако это определение включает в себя целую группу злокачественных новообразований, которые могут формироваться в слезных железах, на веке, тканях глазного яблока и т. п. Онкологические заболевания сегодня довольно распространены, однако, выяснить основные причины рака глаза ученым пока что так и не удалось. Существует список определенных обстоятельств, при которых он, по мнению специалистов, и развивается, например, негативное воздействие ультрафиолетовых лучей, наличие ВИЧ-инфекции, а также генетическая предрасположенность. Ввиду недостаточной изученности онкологии зрительных органов врачи настоятельно не рекомендуют проводить лазерную факоэмульсификацию катаракты, так как последствия оперативного вмешательства сложно предугадать и гарантировать, что операция не ухудшит состояние пациента. Именно поэтому данное заболевание входит в список противопоказаний.
Подвывих хрусталика
Название данной патологии говорит само за себя. Как уверяют врачи-офтальмологи, при катаракте подвывих хрусталика встречается довольно часто. Кстати, именно он, зачастую и является причиной ее развития. Сложность проведения факоэмульсификации, в таком случае, заключается в том, что с максимальной точностью определить, на сколько именно смещен хрусталик, даже высококвалифицированному специалисту довольно трудно.
При этом подвывих хрусталика можно назвать скорее относительным, чем абсолютным противопоказанием к лечению катаракты. Если данную патологию своевременно вылечить, то проведение факоэмульсификация катаракты в дальнейшем более чем реально. Главное своевременно посещать врача-офтальмолога и следить за состоянием зрительных органов.
 Учитывая постоянный прогресс в области операционных методик и совершенствования аппаратуры, показания к факоэмульсификации постоянно расширяются, а противопоказания становятся не такими существенными. Сегодня данная техника применима для большинства пациентов с катарактой.
Учитывая постоянный прогресс в области операционных методик и совершенствования аппаратуры, показания к факоэмульсификации постоянно расширяются, а противопоказания становятся не такими существенными. Сегодня данная техника применима для большинства пациентов с катарактой.
Так же многое зависит от мастерства хирурга и от того, какой набор для факоэмульсификации он использует.
Показания и противопоказания к факоэмульсификации при использовании современной техники
Показания к факоэмульсификации
- возрастные незрелые и зрелые катаракты;
- полные и неполные осложненные катаракты;
- некоторые формы врожденных и травматических катаракт.
Противопоказания к факоэмульсификации
- пленчатая катаракта;
- эндотелиально-эпительная дистрофия роговой оболочки;
- выраженная сублюксация и люксация хрусталика.
«Большие» факторы
Однако знания показаний и противопоказаний недостаточно для подбора пациента на факоэмульсификацию.
Исходя из нашего опыта, мы выделяем так называемые «большие» факторы, на которые следует обращать особое внимание при обследовании.
К этим факторам относятся:
- диаметр зрачка;
- состояние капсулы хрусталика;
- плотность ядра.
Показания и противопоказания, сложившиеся исторически

Исторически определяются следующие факторы
- преимущественно возрастная катаракта;
- катаракта у пациентов, у которых наблюдалось выпадение стекловидного тела при криоэкстракции на другом глазу;
- катаракта у пациентов с заболеваниями сетчатки;
- катаракта у молодых пациентов, имеющих сращения задней капсулы хрусталика с передней гиалоидной мембраной;
- катаракта у активных пациентов;
- катаракта у «одиноких пожилых пациентов, за которыми некому ухаживать». Такие пациенты часто пытаются лечиться народными средствами, а уже потом идут к офтальмологу.
Противопоказания
- мелкая передняя камера;
- эндотелиально-эпителиальная дистрофия роговицы;
- узкий (диаметром менее 6 мм) зрачок;
- бурая катаракта у пациентов старше 60 лет;
- подвывих хрусталика у пациентов старше 25 лет.
Подбор клинических случаев должен осуществляться в соответствии с опытом, мастерством хирурга и набором для факоэмульсификации, которым он распологает. Посмотрите видео, как проходит факоэмульсификация.
Неблагоприятные факторы проведения факоэмульсификации
Отметим, что наряду с т.н. «большими» факторами есть и «малые» неблагоприятные факторы. К ним относятся:
- стромальные помутнения роговицы, затрудняющие визуализацию инструментов во время операции;
- миопия высокой степени (при этом размеры глаза увеличены, профиль разреза должен быть более вертикальным);
- гиперметропия высокой степени (интраокулярные пространства меньше, факоигла работает вблизи эндотелия; часто хрусталик больших размеров)
- последствия травм и контузий глазного яблока (наличие синехий, различных рубцов и сращений);
- последствия отслойки сетчатки (глаза гипотоничны, передняя камера глубокая, ресничная связка слабая).
Некоторые наши коллеги к неблагоприятным факторам относят также выраженные костные выступы лица (например, надбровные дуги, переносицу), которые могут мешать манипулировать наконечниками. Темпоральный доступ, обычно применяемый, позволяет не придавать этому фактору большого значения. Возраст больного также важен. Оптимальным для выполнения факоэмульсификации возрастом мы считаем 50±10 лет. Рекомендуем «начинающим» не начинать оперировать с пожилых пациентов, как часто советуют некоторые «коллеги»: «Мол, возьми старую бабку да прооперируй». Это будет ошибкой. У очень пожилых пациентов обычно зрачок узкий и ригидный, капсула тонкая и хрупкая, ядро чаще плотное и объемное, кортикальный слой небольшой, нередко ослаблены волокна цинновой связки.
Итак, оптимальными условиями для «начинающих» считаются:
- хороший доступ к глазному яблоку;
- прозрачная роговица, плотность эндотелиальных клеток 2000-3000 кл/мм2;
- радужка нормальной трофики;
- широкий зрачок;
- передняя камера средней глубины;
- красный рефлекс с глазного дна;
- неизмененная передняя капсула;
- ядро хрусталика средней плотности;
- сохраненные волокна цинновой связки;
- возраст пациента 50±10 лет.
По мере накопления опыта хирург будет расширять показания к факоэмульсификации, начнет оперировать более плотные катаракты, при узком зрачке и др.
Категории офтальмохирургов, оперирующих методом факоэмульсификации.

По-нашему мнению, существует 3 категории офтальмохирургов, оперирующих методом факоэмульсификации:
- «начинающий» — хирург, выполняющий свои первые факоэмульсификации, владеющий основными интраокулярными манипуляциями (капсулорексис, мобилизация ядра, вырезание бороздок, разлом ядра, аспирация кортикальных масс). Безусловно, что «начинающий» хирург должен уверенно выполнять обычную экстракапсулярную экстракцию катаракты, иметь навыки профилактики и борьбы с осложнениями. Кроме того, желательно, чтобы первый опыт выполнения факоэмульсификаций хирург получил на занятиях в тренажерном зале «Wetlab» на глазах экспериментальных животных.
- «продвинутый» хирург, имеющий большой опыт выполнения факоэмульсификаций, свободно владеющий современными эндокапсулярными техниками.
- «мастер» хирург, имеющий самую высокую офтальмохирургическую квалификацию, значительный опыт и высочайшее мастерство выполнения факоэмульсификаций.
Мы считаем, что «начинающий» хирург должен подобрать пациента со всеми 3 «большими» благоприятными факторами. «Продвинутый» хирург может оперировать с одним «большим» неблагоприятным фактором, «мастер» — с двумя. Но взять на факоэмульсификацию пациента с 3 «большими» неблагоприятными факторами, даже при большом опыте и мастерстве хирурга, — весьма рискованное мероприятие.
Катаракта — офтальмологическое заболевание, которое очень часто встречается в пожилом возрасте и характеризуется помутнением хрусталика. Несмотря на распространенность недуга, лекарственных средств, которые бы полностью устраняли причину и последствия его возникновения, пока не существует, поэтому единственным выходом остается операция, при которой хрусталик изымают, а на его место ставят искусственную интраокулярную линзу.
У этого метода достаточное количество противопоказаний, поэтому способов лечения заболеваний хирургическим путем становится все больше.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Общие сведения о хирургии катаракты
Катаракта на начальных этапах практически никак себя не проявляет, хотя именно в этот период у пациента есть возможность замедлить прогрессирование заболевания и избежать хирургического вмешательства. Со временем хрусталик мутнеет, приводя к образованию оптических явлений и стойкому снижению зрения.
Единственный способ вернуть зрение больному — полностью удалить помутневший хрусталик и заменить его на искусственный. Эта операция называется экстракция, и известная она еще с древнейших времен. Однако в прошлом удаление хрусталика было показано только тем, у кого он значительно помутнел. Сейчас операция проводится даже при средней степени заболевания, т.е. выжидать созревания катаракты не нужно.
В последние десятилетия на смену хирургическому методу пришел микрохирургический — малоинвазивный, безболезненный способ, который не требует длительного периода восстановления и характеризуется меньшим риском осложнений.
Замена хрусталика при катаракте может быть показана по медицинским или профессионально-бытовым причинам. К профессионально-бытовым относят те, которые связаны с работой или деятельностью, требующими напряжения глаз (шитье, вождение автомобиля).
К медицинским показаниям относятся:
- перезрелая катаракта;
- набухающая катаракта;
- вывих или подвывих хрусталика;
- необходимость исследования глазного дна перед проведением лазерной операции или при других заболеваниях глаз;
- присоединение вторичной глаукомы.
При установлении необходимости хирургического вмешательства врач определяет подходящую методику и назначает дату операции, проведя предварительные исследования и подготовку.
Методики
Разнообразные методики замены хрусталика были созданы в связи с появлением нового оборудования (например, лазера), а так же для того, чтобы возможность избавиться от катаракты была у всех пациентов, в том числе — у тех, кому по каким-либо причинам стандартная операция противопоказана.
Лазерная факоэмульсификация
Самая современная и одна из самых распространенных в настоящее время методика, которую стали практиковать с середины 90-х годов. Сейчас по популярности она уступает только ультразвуковому методу, поскольку последний финансово доступнее для пожилых людей.
Лазерная факоэмульсификация проводится с использованием фемтосекундного лазера, который не повреждает здоровые ткани, а аккуратно расслаивает хрусталик. Это позволяет вернуть зрение людям, у которых хрусталик не чувствителен к ультразвуку, людям со сложной формой катаракты (сопряженной с глаукомой или подвывихом хрусталика), сократить длительность восстановительного периода и свести риск осложнений до минимального уровня.
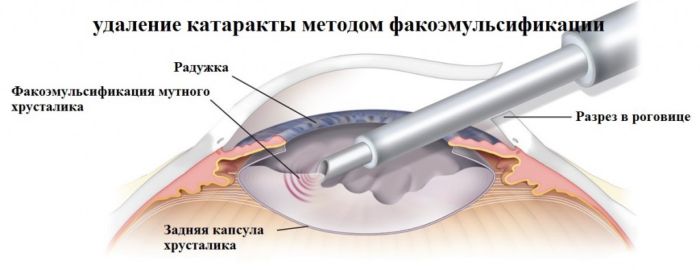
После бесконтактного лазерного воздействия хирург вставляет линзу на место поврежденного хрусталика, и уже через несколько часов пациент может идти домой. Зрение при этом возвращается моментально.
Ультразвуковая факоэмульсификация
Ультразвуковая факоэмульсификация занимает промежуточное положение между стандартной хирургической процедурой и лазерным вмешательством. Ее можно проводить на любой стадии катаракты.
Ультразвуковой метод очень малотравматичен: после операции не остается рубцов, практически не возникает осложнений, реабилитационный период не превышает 2 месяцев. Через пару часов после завершения операции к человеку полностью восстанавливается зрение, если оно не было снижено из-за других заболеваний.
Процедура проводится в точности так же, как при лазерной факоэмульсификации. Разница лишь в том, что помутневший хрусталик удаляется не лазером, а ультразвуком. Эта операция намного дешевле, чем лазерная, но подходит не всем.
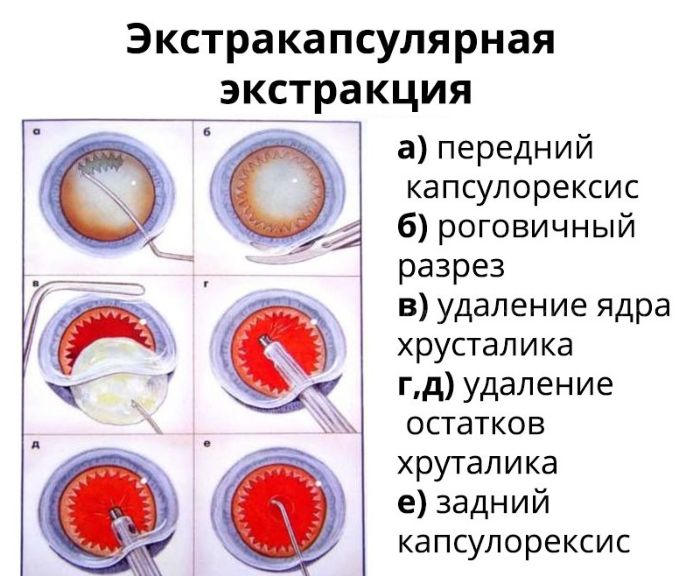
Экстракапсулярная экстракция
Экстракапсулярная экстракция (ЭЭК) — традиционный хирургический способ удаления хрусталика без капсулы, который отличается дешевизной, долгим и сложным реабилитационным периодом и накладыванием швов после процедуры.
Операция проводится под анестезией и обязательно с применением векорасширителя. Разрез проводится с помощью скальпеля, после чего хрусталик полностью изымают и вставляют на его место интраокулярную линзу. На место разреза накладывают шов, который и становится самым уязвимым местом глаза. При травмах, механическом воздействии и резких движениях он может повредиться.

Так же рубец часто приводит к образованию послеоперационного астигматизма, т.е. снижению зрения. Заболевание может появиться из-за низкой квалификации врача, несоблюдения рекомендаций хирурга после операции или из-за индивидуальных особенностей, поэтому об этом пациента предупреждают заранее.
Интракапсулярная экстракция
При интракапсулярной экстракции врач осуществляет те же манипуляции, что и при экстракапсулярной, однако в этом случае хрусталик удаляется вместе с капсулой.
Такой подход исключает вероятность того, что поврежденные ткани окажутся в глубоких структурах глаза и приведут к повторному развитию катаракты. Но вероятность присоединения астигматизма при этой операции сохраняется.
Подготовка
Подготовка к любой операции осуществляется в несколько этапов. Иногда она может занимать до нескольких месяцев, поскольку офтальмологу необходимо убедиться, что у пациента нет противопоказаний со стороны всех систем органов.
Какие обследования необходимо пройти?
Перед назначением даты операции врач назначает ряд стандартных процедур:
- сдача крови на гепатит;
- сдача крови на сифилис;
- общий анализ крови (тромбоциты, фибриноген, уровень сахара и пр.);
- общий анализ мочи.
К инструментальным методам диагностики, необходимым перед проведением операции, относят:
- флюорографию;
- ЭКГ.
Также перед операцией нужно посетить терапевта и получить заключение о возможности хирургического (ультразвукового, лазерного) вмешательства. Обязательно выяснить об отсутствии противопоказаний со стороны других систем органов, поэтому потребуется консультация кардиолога, эндокринолога, ЛОРа, стоматолога, гинеколога и уролога (женщинам и мужчинам соответственно), анестезиолога.
За несколько дней до операции пациент получает индивидуальные рекомендации: об отмене приема лекарств, о питании накануне вмешательства и другие.
Кому нельзя делать процедуру?
Операция по удалению катаракты имеет ряд противопоказаний. Они бывают временные и постоянные. К временным относят те, которые предполагают откладывание операции на определенный срок. Это может быть ангина, цистит, кариес или беременность.
СПРАВКА. Постоянные (абсолютные) противопоказания делают невозможным удаление катаракты либо одним, либо всеми способами.
Возрастные ограничения
Многие клиники не проводят операции пациентам моложе 18 лет. Однако в некоторых случаях, если речь идет о значительной потере зрения, врачи решаются прооперировать пациента и в более раннем возрасте, предварительно заполучив разрешение родителей и проведя все необходимые обследования.
Хирургическое вмешательство в пожилом возрасте тоже ограничивается каждой клиникой, но, как правило, многие медицинские учреждения придерживаются возраста 65 лет. В этом возрасте у людей обычно уже присутствуют другие заболевания (сахарный диабет, патологии сердечно-сосудистой системы), поэтому наркоз нанесет слишком сильный урон и может быть опасен.
Ультразвуковое и лазерное вмешательство возможны в любом возрасте от 18 лет.
Заболевания сердца
Перед операцией все пациенты должны посетить кардиолога, чтобы убедиться в нормальной работе сердца. При некоторых хронических заболеваниях (при сердечной недостаточности в частности), а так же в течение 6 месяцев после перенесенного инсульта или инфаркта операцию по удалению катаракты не проводят.
Заболевания глаз
Основные противопоказания связаны с офтальмологическими заболеваниями. Операцию не проводят при:
- инфекционных поражениях глаз (конъюнктивит, воспаление сосудистой оболочки или радужки);
- декомпенсированной глаукоме (показатели внутриглазного давления превышают норму);
- отсутствии светоощущения.
Инфекционные заболевания нужно будет сначала полностью вылечить, и уже после этого можно проводить обследование для последующей операции по удалению катаракты. В остальных случаях операция абсолютно противопоказана, поскольку вероятность развития осложнений очень высока, а терапевтический эффект не превосходит возможные негативные последствия.
Сахарный диабет
Течение катаракты при сахарном диабете особенное.
Во-первых, заболевание развивается стремительно, поэтому оперативное вмешательство, с одной стороны, необходимо осуществить незамедлительно.
Во-вторых, у диабетиков часто развивается сопутствующее поражение сетчатки, а его отсутствие не говорит о том, что его никогда не будет. Зачастую у больных сахарным диабетом после операции по удалению катаракты развивается диабетическое поражение сетчатки.
Несмотря на все это, операция по удалению катаракты у людей с сахарным диабетом проводится только в том случае, если уровень сахара в крови стабилен и держится на одном уровне.
Сахарный диабет не является абсолютным противопоказанием к оперативному вмешательству, однако к пациентам с этим диагнозам предъявляются особые требования. Если удается достичь стабильного уровня сахара в крови, можно проводить операцию, в ходе которой обязательно нужно следить за этим показателем.
Кроме того, при сахарном диабете более успешных результатов можно достичь, если провести операцию на ранней стадии катаракты.
Результат процедуры
В результате процедуры, проведенной ультразвуковым или лазерным методом, полностью восстанавливается зрение уже через несколько часов после операции. Вероятность развития осложнений при этом минимальна.
При традиционных хирургических методах восстановительный период может длиться до 3 месяцев, в течение которых пациенту нужно соблюдать ряд ограничений, постоянно посещать офтальмолога и не бояться, если зрение не восстановилось полностью. Если реабилитация проходит, как нужно, примерно через 3 месяца рубец перестанет препятствовать нормальному зрению и оно вернется.
Мнение эксперта
Данилова Елена Федоровна
Врач-офтальмолог высшей квалификационной категории, доктор медицинских наук. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей.
Однако нужно понимать, что любой метод удаления катаракты возвращает только то зрение, которое было утеряно в результате катаракты. Например, если у пациента была близорукость и он носил очки с оптической силой 2 диоптрии, но потом развилась катаракта и он практически полностью лишился зрения, после операции его зрение будет не 100%-ным, а иметь значение -2. При операции замещается лишь хрусталик, но другие структуры глаза (сетчатка, например) не затрагиваются.
Вероятность повторного развития катаракты наиболее высока при ЭЭК. Поврежденные ткани хрусталика из глубоких слоев тканей глаза могут начать разрастаться и препятствовать прохождению световых лучей сквозь линзу. В этом случае может быть назначена повторная процедура, но уже по методике ИЭК, т.е. с полным удалением капсулы.
Полезное видео
Операция при катаракте: показания, противопоказания, возраст:
Заключение
Катаракта относится к распространенным офтальмологическим заболеваниям, которые встречаются преимущественно в пожилом возрасте. Консервативными методами вылечить пациента нельзя: пока фармацевтика дает лишь возможность частично замедлить помутнение хрусталика.
Хирургия дает возможность заменить помутневший хрусталик на искусственную интраокулярную линзу 4-мя способами, начиная традиционными и заканчивая современными методами с применением лазера или ультразвука.
У каждой методики есть свои противопоказания, которые необходимо выявить на этапе подготовке к операции заблаговременно. При наличии противопоказаний операция либо откладывается, либо заменяется другим методом, либо не проводится вообще, и тогда один глаз «выключается» из зрительного процесса.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
