Побочные действия антипсихотические средства

Антипсихотические препараты, известные как нейролептики – это лекарства, которые назначают для подавления нервной возбудимости. Они устраняют бред, галлюцинации, агрессивность, а также маниакальные состояния, депрессию и другие проявления психоза. Антипсихотики применяют для лечения шизофрении у детей и взрослых. В небольших дозах лекарства избавляют от икоты, сильной тревоги.
Влияние нейролептиков на организм
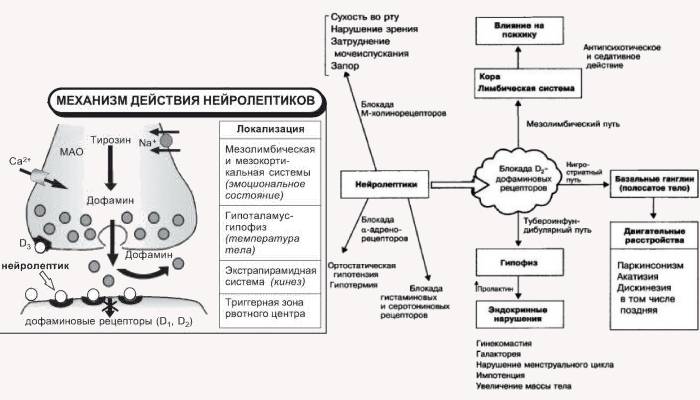
- Препараты блокируют нейромедиатор дофамин. Это вещество передает сообщения от головного мозга нервным клеткам. Оно отвечает за чувство удовольствия, любви, переключение внимания с одной познавательной деятельности на другую. Повышенное количество дофамина вызывает сильное возбуждение, психоз. Блокировка нейромедиатора снижает большой поток сообщений между клетками, что позволяет успокоить нервы.
- Антипсихотики действуют на другие химические вещества, которые вырабатывает мозг. Многие лекарства подавляют серотонин и норадреналин, регулирующие настроение.
- Препараты вызывают паркинсонизм. Они блокируют психоз, поэтому больные лишаются эмоций, теряют интерес к какой-либо деятельности. Побочные эффекты нейролептиков: тремор, повышенный тонус мышц, неспособность удерживать равновесие. Все это – признаки болезни Паркинсона.
Что лечат антипсихотические препараты
Болезни, при которых нейролептики – основа терапии:
- Шизофрения. Это психическое расстройство, при котором человек теряет интерес к вещам, чувствует себя отстраненным, видит галлюцинации.
- Шизоаффективный психоз. Болезнь сочетает признаки шизофрении и расстройства настроения. Среди симптомов – бред, галлюцинации, неупорядоченная речь.
- Некоторые формы маниакально-депрессивного психоза (биполярного расстройства).
- Тяжелые депрессии.
В сочетании с другими препаратами (например, нейроблокаторами) антипсихотики применяют для терапии:
- Синдрома дефицита внимания с гиперактивностью. Для болезни характерны постоянные проявления рассеянности и / или импульсивности, которые мешают нормальной жизни.
- Анорексии, булимии, потери контроля над количеством употребляемой еды.
- Посттравматического стрессового расстройства.
- Обсессивно-компульсивного нарушения. Это состояние, когда у человека возникают неконтролируемые, навязчивые идеи и ощущения, которые он хочет повторять.
- Генерализованного тревожного расстройства. При таком состоянии больной постоянно ощущает беспокойство, и это чувство усугубляется.
Какие симптомы снимают нейролептики
- Бред и галлюцинации (паранойя, голоса).
- Беспокойство, сильное возбуждение.
- Несвязная речь, запутанное мышление.
- Агрессивность.
- Мания.
Виды нейролептиков
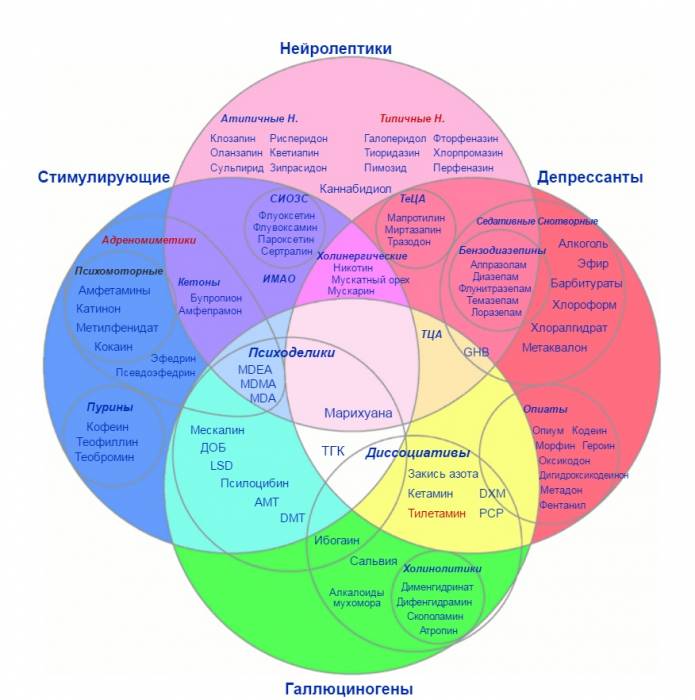
Антипсихотические средства делят на группы: по поколениям, воздействию на нервную систему, химическому строению и длительности лечебного эффекта. По общей классификации нейролептики бывают двух видов – типичные (препараты 1-го поколения) и атипичные (2-го поколения).
Антипсихотики могут действовать на нервную систему глобально или убирать отдельные симптомы болезни, успокаивать больного или растормаживать его.
Действие одних нейролептиков быстро прекращается, поэтому их принимают часто. Другие препараты употребляют 1 раз в несколько недель. По химическому строению среди антипсихотиков выделяют: фенотиазины, производные тиоксантена, замещенные бензамиды и др. Каждое вещество блокирует дофаминовые рецепторы в разных структурах мозга, поэтому их подбирают в зависимости от симптомов.
По длительности воздействия
- Нейролептические препараты короткого действия. Большинство антипсихотиков работают недолго, поскольку быстро выводятся из организма. Их выпускают в форме таблеток, капель для перорального приема (путем проглатывания).
- Нейролептики пролонгированного действия (Галоперидол, Зуклопентиксол, Рисперидон, Палиперидон). Это растворы для внутримышечного введения. Лекарство всасывается медленно, и концентрация его в крови остается постоянной в течение 2-4 недель. Это удобно больным, которые вынуждены принимать лекарства большую часть жизни. Они могут 1 раз в месяц сделать укол у врача, а не пить таблетки каждый день. Отсюда – меньше побочных эффектов.
Типичные
Нейролептики первого поколения разработаны в 50-х гг. ХХ века. Они блокируют дофамин, поэтому эффективно снимают бред, галлюцинации, успокаивают нервы.
Минус типичных нейролептиков в том, что они вызывают серьезные нервно-мышечные осложнения, проявление которых зависит от конкретного препарата.
Типы нейролептиков по влиянию активного вещества на организм:
- Седативные (Тизерцин, Аминазин, Промазин). Останавливают психозы, вызывая затормаживающий эффект.
- Инцизивные (Галоперидол, Клопиксол, Гипотиазид) – отличаются очень мощным, глобальным антипсихотическим действием. Они равномерно влияют на структуры, которые отвечают за возбужденное состояние, и устраняют его.
- Стимулирующие (Сульпирид). Повышают психическую активность больного, общительность, ускоряют процесс мышления, снимают усталость.
Атипичные
Нейролептики нового поколения разработаны в 90-х гг. ХХ века. Они влияют не только на дофамин, но и на другие вещества, с помощью которых мозг управляет организмом (серотонин, норадреналин, ацетилхолин). Препараты вызывают меньше осложнений, убирают симптомы, которые не снимают типичные нейролептики – отсутствие интереса к любимым занятиям, низкую мотивацию.
Минусы антипсихотиков второго поколения: они нарушают обмен веществ, способствуют увеличению веса.
Атипичные препараты сильно отличаются по принципу действия, эффективности, осложнениям. Их влияние на организм зависит от активного вещества. Популярные лекарства:
- Клозапин. Один из самых эффективных препаратов для лечения психозов. Он снижает количество суицидальных мыслей у шизофреников, не вызывает дрожания и других мышечных расстройств. Минус – препарат снижает количество лейкоцитов, из-за чего больной подвержен различным инфекциям.
- Рисперидон. Влияет на серотониновые, дофаминовые, гистаминовые и адреналиновые рецепторы. Лекарство устраняет психотическую симптоматику в два раза быстрее аналогов, но не так сильно подавляет моторную активность, как другие нейролептики.
- Кветиапин. Влияет на рецепторы многих нейромедиаторов головного мозга. Оказывает сильное успокаивающее действие, вызывает сонливость.
Побочные эффекты антипсихотиков
Частые осложнения от приема нейролептических препаратов:
- атеросклероз, низкое кровяное давление;
- головокружение, туман перед глазами;
- сонливость или неугомонность; тики, тремор;
- набор веса; запор, тошнота, рвота;
- сухость во рту, диабет;
- ослабление иммунитета;
- пневмония (у пожилых);
- сексуальная дисфункция.
Снижение дозы препарата приводит к исчезновению побочных эффектов. Сильно ее уменьшать нельзя, поскольку лекарство не сможет глушить симптомы. Для снятия осложнений врач назначает совместимые препараты. Иногда лекарства не нужны. Например, убрать спазмы глаз, шеи и мышц рта помогает крепкий кофе.
Синдром привыкания
Антипсихотики вызывают зависимость. Организм к ним привыкает, и резкая отмена может спровоцировать абстинентный синдром (в народе – ломка). Чем дольше больной принимает препарат, тем тяжелей от него отвыкнуть. Сразу бросить почти невозможно, и это не рекомендуют делать. Прекращать прием лекарства нужно постепенно.
Симптомы при резком отказе от нейролептиков:
- тошнота;
- рвота;
- понос;
- боль в животе;
- головокружение;
- дрожь.
Увеличение веса
Все антипсихотические препараты повышают вес в той или иной степени. Причина – нарушение обмена веществ. Увеличение массы тела может составлять от 20 до 80% от первоначальных цифр. Чаще от ожирения страдают больные, которые принимают атипичные нейролептики, прежде всего – Оланзапин и Клозапин. Через 10 недель после начала лечения больные поправляются на 4-4,5 кг. Меньше вероятность ожирения при приеме Арипризола.
Повышение холестерина и риск диабета

Антипсихотики нарушают обмен веществ. Из-за этого возникают атеросклероз (отложение холестерина на стенках сосудов) и диабет. Нейролептики увеличивают рост количества триглицеридов, которые откладываются в жировых тканях, и понижают уровень липопротеинов высокой плотности. Они выводят холестерин из сосудов в печень на утилизацию.
Избыток жиров наносит вред. Развивается атеросклероз, повышается артериальное давление, возникают другие болезни сердечно-сосудистой системы. Возрастает риск диабета 2-го типа. У многих больных количество глюкозы в крови натощак вырастает до максимальных показателей нормы – 5,6 ммоль/л, и даже превышает ее.
Чтобы избежать диабета, во время приема антипсихотиков больным рекомендуют постоянно контролировать уровень глюкозы в крови, придерживаться диеты.
Что нужно знать, принимая нейролептики
Длительность лечения зависит от болезни. Если было больше 3 приступов шизофрении, лекарство нужно пить большую часть жизни. При единичном эпизоде препарат принимают 1-2 года после выздоровления. Если приступ повторился, курс лечения длится 5 лет, чтобы предупредить рецидив. В легких случаях врач выписывает таблетки, капли. Если они не помогают, назначают инъекции.
На подбор действенного лекарства и дозировки может уйти время.
- Применяйте препараты только после консультации с врачом, точно соблюдая дозировку.
- Не отказывайтесь от нейролептика самостоятельно, тем более резко.
- Принимайте лекарство в одно и то же время.
- Менять антипсихотик на другой без консультации с врачом нельзя.
- Если появились побочные эффекты, сразу сообщите психиатру.
- Принимая средство, контролируйте свой вес, сдавайте анализы крови на сахар и холестерин. Сначала проверки надо проводить каждые 2-3 месяца, затем раз в год.
- Если нейролептик не помогает, сообщите врачу. Причинами могут быть: нерегулярный прием средства, неправильная дозировка, проблемы со здоровьем. На результат влияет употребление других лекарств, наркотиков, алкоголя. Если причина неясна, психиатр назначит иное средство.
Видео
Была ли эта статья полезной?
Да
Нет
7 человек ответили
Спасибо, за Ваш отзыв!
человек ответили
Что-то пошло не так и Ваш голос не был учтен.
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Побочные эффекты антипсихотических препаратов и их профилактика
а И. М. Рыженко д.м.н., проф., А. В. Зайченко к.м.н., доц., А. В. Кудина, ас. Национальный фармацевтический университет

В современных условиях психофармакология как одно из направлений терапии психических заболеваний занимает важное место в медицинской практике. Сегодня количество психотропных препаратов насчитывает много сотен наименований. Среди них наиболее распространенной фармакологической группой являются антипсихотические препараты.
Антипсихотические препараты (нейролептики) — лекарственные средства, применяемые для лечения психозов, а также других эндогенных (психогенных, органических) психотических расстройств, которые протекают с явлениями ажитации, бреда, галлюцинаций и другой продуктивной симптоматики [2].
Первым препаратом, для которого была установлена специфическая психотерапевтическая активность, был хлорпромазин (аминазин, торазин), используемый в клинике с 1951–1952 г. Delay J. et al. По данным Kaplan H. J., Sadock B. J., использование антипсихотических препаратов в последующие годы позволило резко снизить количество госпитализированных психиатриических больных в США с 500 тыс. в 1950 г. до 100 тыс. человек в 1985 г [цит. 1].
В настоящее время на мировом фармацевтическом рынке насчитывается приблизительно 70 оригинальных (INN) антипсихотических лекарственных препаратов, на основе которых созданы приблизительно 900 торговых марок лекарственных средств. За последние 5 лет эта фармакологическая группа обновилась в среднем на 13 %. Появились такие новые препараты, как Зуклопентиксол (Клопиксол), Кветиапин (Сероквель), которые в отличие от традиционных имеют улучшенный фармакокинетический профиль и менее токсичны (см. таблицу).
Известно, что практически все лекарственные средства с выраженной фармакологической активностью, к числу которых относятся антипсихотики, оказывая лечебное действие, в тоже время могут вызывать нежелательные реакции, приводящие в ряде случаев к тяжелым осложнениям и даже летальному исходу. Исходя из этого, современное состояние проблемы комбинированной терапии психозов требует проведения тщательного анализа их негативных фармакологических свойств и осложнений, которые они вызывают.
В данной работе приведены механизмы развития основных побочных эффектов антипсихотических препаратов и акцентировано внимание на факторах, способствующих усилению или уменьшению интенсивности их проявления, что важно знать врачу и провизору при проведении рациональной фармакотерапии.
Среди антипсихотиков выделяют так называемые «типичные» и «атипичные» нейролептики. Т акое разделение препаратов зависит от их способности вызывать или исключать те или иные побочные эффекты. В процессе терапии типичными антипсихотиками довольно часто наблюдается развитие экстрапирамидных неврологических побочных эффектов (паркинсонизм, дискинезия, гиперкинезы), которые делят на 4 синдрома: акинето-гипертонический, гиперкинето-гипертонический, гиперкинетический и дискинетический (Delay J., Deniker P., 1961). Механизм их возникновения связан с блокадой дофаминовых Д2-рецепторов в подкорковых образованиях (черная субстанция, полосатое тело, межлимбическая и мезокортикальная области) [6].
Атипичные нейролептики представлены клозапином, сульпиридом, кветиапином и др. (см. таблицу). Как правило, они не вызывают развитие экстрапирамидных побочных эффектов и не приводят к существенному повышению пролактина в плазме крови, но могут вызывать увеличение массы тела и развитие отеков.
Побочные эффекты антипсихотических препаратов со стороны психики проявляются в виде нейролептических депрессий. Формирование депрессивных состояний обусловлено тем, что нейролептики, оказывая специфическое успокаивающее, общее и избирательное антипсихотическое действие, приводят к редукции бреда, галлюцинаций, психиче-ских автоматизмов, аффектов страха, тревоги, маниакального аффекта при полной интактности депрессии, на которую они не только не действуют, но и могут даже усиливать. В результате как бы «прикрытые» другой симптоматикой признаки депрессии начинают выступать на первый план, определяя клиническую картину заболевания [4].
| АТС | Производные | Препараты |
|---|---|---|
N05A A | Фенотиазины с алифатической боковой цепью | Хлорпромазин (Аминазин) |
N05A B | Пиперазиновые производные фенотиазина | Флуфеназин (Модитен депо) |
N05A С | Пиперидиновые производные фенотиазина | Перициазин (Неулептил) |
N05A D | Производные бутирофенона | Галоперидол (Галоприл, Галопер, Галоперидола деканоат, |
N05A Е | Производные индола | Зипразидон (Зелдокс) |
N05A F | Производные тиоксантена | Флупентиксол (Флюанксол Н, Флюанксол депо Н) |
N05A H | Дибензодиазепины, оксазепины и тиазепины | Клозапин (Азалептол, Азалептин, Азапин, Лепонекс, |
N05A L | Бензамиды | Сульпирид (Рестфул, Эглонил)** |
N05A N | Препараты лития | Литий (Глюталит, Контемнол, Лития карбонат, Литосан СР) |
N05A X | Прочие антипсихотические средства | Рисперидон (Нейриспин-Здоровье, Рисперон, Рисполепт, |
* — в таблице приведены лекарственные препараты, которые зарегистрированы в Украине; | ||
** — атипичные нейролептики. | ||
К соматическим побочным эффектам антипсихотиков относятся вегетативные нарушения, которые обусловлены центральной адренолитической и холинолитической активностью препаратов. Со стороны вегетативной нервной системы они вызывают бледность, слезо- и слюнотечение, потливость, приливы крови, головокружение, атропиноподобные явления (сухость во рту, расстройство аккомодации, тахикардия, запоры, затрудненное мочеиспускание).
Обменные и эндокринные нарушения (метаболические) связаны с блокадой центральных дофаминовых рецепторов гипофиза и гипоталамуса. Влияние на гипофиз приводит к усилению секреции пролактина, развитию гинекомастии у мужчин. С влиянием на гипоталамус связаны нарушение терморегуляции, торможение секреции АКТГ и СТГ (адренокортикотропного гормона и соматотропного гормона) (лакторея, аменорея, дисменорея, усиление либидо, увеличение массы тела). Гипергликемия связана с угнетением секреции инсулина. Пигментные нарушения вызваны нарушением обмена мелатонина.
Токсикоаллергические реакции наблюдаются в виде аллергических реакций, поражения печени, гематологических осложнений. Развитие гепатитов связано с явлениями аллергического воспаления желчных канальцев, вызывающих закупорку желчных протоков с нарушением оттока желчи, разрывом желчных канальцев, приводящими к некрозу гепатоцитов из-за токсического действия желчи.
В развитии гематологических осложнений, в частности, лекарственного агранулоцитоза, важное значение придается аллергическим и токсическим механизмам действия антипсихотиков на клетки крови.
Антипсихотические препараты в зависимости от выраженности фармакологических свойств и побочных эффектов можно ранжировать следующим образом:
- сила антипсихотического действия и проявления экстрапирамидных расстройств убывают в следующем порядке: Пипотиазин > Фторфеназин > Галоперидол > Т рифлуоперазин > Метеразин > Клозапин > Х лорпромазин > Х лорпротиксен > Левомепромазин > Перициазин > Тиоридазин;
- сила седативного и затормаживающего действия и проявления холинолитических и адренолитических побочных эффектов уменьшаются: Левомепромазин > Хлорпромазин > Клозапин > Хлорпротиксен > Перициазин > Т иоридазин;
- сила растормаживающего и активирующего действия и частота возникновения гиперкинетических и дискинетических нарушений убывают [Пипотиазин > Галоперидол > Трифлуоперазин > Тиоридазин[4].
Факторы, которые усиливают побочное действие антипсихотиков [3]
Депримирующее действие Хлорпротиксена усиливается при одновременном приеме с анестетиками, опиоидными анальгетиками, седативными, снотворными средствами (вплоть до угнетения дыхания). Атропин усиливает антихолинергическое действие хлорпротиксена.
Ингибиторы МАО замедляют инактивацию левомепромазина в печени и повышается риск развития экстрапирамидных нарушений во время лечения. При комбинации с антигипертензивными препаратами повышается риск развития ортостатической гипотензии.
При назначении Флуфеназина совместно с трициклическими антидепрессантами, мапротилином или ингибиторами МАО повышается риск развития злокачественного нейролептического синдрома; с препаратами для лечения тиреотоксикоза — повышается риск развития агранулоцитоза; с гипотензивными препаратами — усиливается выраженность ортостатического коллапса; гепатотоксичными веществами — повышается риск развития гепатотоксичности.
Ингибиторы Мао могут усиливать или пролонгировать седативное и антимускариновое действие Тиоридазина. Одновременный прием препаратов лития способствует развитию экстрапирамидных симптомов и усилению нейролептических свойств Т иоридазина. β-адреноблокаторы вызывают повышение его концентрации в плазме крови. Хинидин при совместном применении с Т иоридазином усиливает хинидиноподобное действие тиоридазина и отрицательное инотропное влияние его на сердце.
Угнетающее психотропное действие Пипотиазина усиливается при одновременном применении его с опиоидными анальгетиками, барбитуратами, бензодиазепинами, противокашлевыми средствами, антигистаминными препаратами, клонидином.
Совместное применение Дроперидола с производными бензодиазепина усиливает нейролептический эффект дроперидола.
Применение Флупентиксола вместе с метоклопрамидом и пиперазином повышает риск развития экстрапирамидных симптомов.
Циметидин, Фамотидин, Эритромицин приводят к повышению концентрации Клозапина в плазме крови и развитию побочных эффектов.
Следует соблюдать осторожность при одновременном применении Кветиапина и ингибиторов СYРЗА4 (Кетоконазола или Эритромицина).
Этанол усиливает действие всех нейролептиков.
Факторы, которые уменьшают побочное действие антипсихотиков [3]
Левопромазин принимают во внутрь за 1 час или через 4 часа после приема антацидных средств, содержащих соединения алюминия, магния или кальция.
Применение противопаркинсонических средств (Тригексифенидил) уменьшает экстрапирамидные расстройства, а кофеин-бензоата натрия купирует дискинезию, вызванную трифлуоперазином.
При одновременном применении Галоперидола и чая или кофе эффект его может снижаться.
Антациды и антидиарейные препараты нарушают всасывание тиоридазина.
Одновременный прием Оланзапина с активированным углем уменьшает его биодоступность и побочные эффекты на 50–60 %.
Леводопа снижает терапевтическую эффективность Сульпирида.
Индукторы печеночных ферментов, в частности Карбамазепин, снижают концентрацию антипсихотической фракции Рисперидона в плазме, что приводит к уменьшению побочных эффектов.
Снижение дозы Зипразидона позволяет уменьшить появление признаков дискинезии.
Вальпроат натрия в низких дозах уменьшает побочные эффекты нейролептиков.
Значительно уменьшить число или степень проявления побочных эффектов антипсихотических препаратов возможно также на основании знаний и тщательного учета основных противопоказаний к их применению. К числу последних относятся: болезнь Паркинсона и синдром паркинсонизма, органические заболевания сердечно-сосудистой системы, тяжелые нарушения функции почек и печени, заболевания крови (токсический агранулоцитоз), интоксикация веществами, угнетающими ЦНС, аллергические реакции, аденома предстательной железы, закрытоугольная форма глаукомы, беременность (алифатические фенотиазины) [5].
Таким образом, рациональное использование антипсихотических препаратов с учетом факторов, которые могут уменьшить или усилить их побочное действие, позволит повысить эффективность и безопасность терапии психотропными лекарственными средствами.
ЛИТЕРАТУРА
1. Губский Ю. И., Шаповалова В. А., Кутько И. И. и др. Лекарственные средства в психофармакологии.— К.: Здоровье, Харьков: Торсинг, 1997.— 282 с.
2. Дроговоз С. М. Фармакологія на допомогу лікарю, провізору та студенту: Підручник-довідник.— Х.: Видавничий центр ХАІ, 2002. — 478 с.
3. Компендиум 2006 – лекарственные препараты: В 2 т. / Под. ред. Коваленко В. Н., Викторова А. П. — К.: МОРИОН, 2006. — 2063 с.
4. Малин Д. И. Побочное действие психотропных средств. — М.: Вузовская книга, 2000. — 270 с.
www.provisor.com.ua
© Провизор 1998–2017
