Противопоказания детям с пороком сердца
Что такое врожденные пороки сердца (ВПС)?
Дефекты сердца могут встречаться изолированно или в сочетании друг с другом. Врожденный порок сердца может проявляться сразу после рождения ребенка или протекать скрыто. Врожденные пороки сердца встречаются с частотой 6-8 случаев на каждую тысячу родов, что составляет 30% от всех пороков развития. Они занимают первое место по смертности новорожденных и детей первого года жизни. После первого года жизни смертность резко снижается, и в период от 1 года до 15 лет погибают не более 5% детей. Понятно, что это большая и серьезная проблема.
Лечение врожденных сердечных аномалий возможно только хирургическим путем. Благодаря успехам кардиохирургии стали возможны сложные реконструктивные операции при ранее неоперабельных ВПС. В этих условиях основной задачей в организации помощи детям с ВПС является своевременная диагностика и оказание квалифицированной помощи в хирургической клинике.
Сердце это как бы внутренний насос, состоящий из мышц, который постоянно перекачивает кровь по сложной сети сосудов в нашем организме. Сердце состоит из четырех камер. Две верхних называют предсердиями, а две нижних камеры желудочками. Кровь последовательно поступает из предсердий в желудочки, а затем в магистральные артерии благодаря четырем сердечным клапанам. Клапаны открываются и закрываются, пропуская кровь только в одном направлении. Поэтому, правильная и надежная работа сердца обусловлена правильным строением.
Причины возникновения врожденных пороков сердца
В небольшой части случаев врожденные пороки имеют генетическую природу, основными же причинами их развития считают внешние воздействия на формирование организма ребенка преимущественно в первом триместре беременности (вирусные, напр., краснуха, и другие заболевания матери, алкоголизм, наркомания, применение некоторых лекарственных средств, воздействие ионизирующего излучения радиации и др.).
Одним из немаловажных факторов является также здоровье отца.
Выделяют также факторы риска рождения ребенка с ВПС. К ним относятся: возраст матери, эндокринные заболевания супругов, токсикоз и угроза прерывания I триместра беременности, мертворожденные в анамнезе, наличие детей с врожденными пороками развития у ближайших родственников. Количественно оценить риск рождения ребенка с ВПС в семье может только генетик, но дать предварительный прогноз и направить родителей на медико-биологическую консультацию может каждый врач.
Проявления врожденных пороков сердца
При большом количестве разнообразных ВПС семь из них встречаются наиболее часто: дефект межжелудочковой перегородки (ДМЖП) – составляет около 20% всех случаев врождённых пороков сердца, а дефект межпредсердной перегородки (ДМПП), открытый артериальный проток (ОАП), коарктация аорты, стеноз аорты, стеноз легочной артерии и транспозиция крупных магистральных сосудов (ТКС) по 10-15% каждый. Существует более 100 различных врожденных пороков сердца. Классификаций их очень много, последняя классификация, использующаяся в России, соответствует Международной классификации болезней.
Часто используется разделение пороков на синие, сопровождающиеся синюшностью кожи, и белые, при которых кожные покровы бледной окраски. К порокам синего типа относится тетрада Фалло, транспозиция магистральных сосудов, атрезия легочной артерии, к порокам белого типа дефект межпредсердной перегородки, дефект межжелудочковой перегородки и другие.
Чем раньше выявлен врожденный порок сердца, тем больше надежды на своевременное его лечение.
Врач может заподозрить наличие у ребенка порока сердца по нескольким признакам:
- Ребенок при рождении или вскоре после рождения имеет голубой или синюшный цвет кожи, губ, ушных раковин. Или синюшность появляется при кормлении грудью, крике малыша.
- При белых пороках сердца может возникнуть побледнение кожи и похолодание конечностей.
- Врач при прослушивании сердца выявляет шумы. Шум у ребенка не обязательный признак порока сердца, однако, он заставляет подробнее обследовать сердце.
- У ребенка обнаруживают признаки сердечной недостаточности. Обычно это очень неблагоприятная ситуация. Обнаруживаются изменения на электрокардиограмме, рентгеновских снимках, при эхокардиографическом исследовании.
Даже имея врожденный порок сердца, некоторое время после рождения ребёнок может выглядеть внешне вполне здоровым в течение первых десяти лет жизни. Однако в дальнейшем порок сердца начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи.
Для установки истинного диагноза необходимо комплексное обследование сердца с применением современного высокотехнологичного дорогостоящего оборудования.
Осложнения
Врожденные пороки могут осложняться сердечной недостаточностью, бактериальным эндокардитом, ранними затяжными пневмониями на фоне застоя в малом круге кровообращения, высокой легочной гипертензией, синкопэ (кратковременная потеря сознания), стенокардитическим синдромом и инфарктом миокарда (наиболее характерны для стенозов аорты, аномального отхождения левой коронарной артерии), одышечно-цианотическими приступами.
Профилактика
Так как причины возникновения врождённых пороков сердца до сих пор мало изучены, сложно определить необходимые профилактические мероприятия, которые гарантировали бы предотвращение развития врождённых пороков сердца. Однако забота родителей о своем здоровье может значительно снизить риск появления врожденных заболеваний у ребенка.
Прогноз
При раннем выявлении и возможности радикального лечения прогноз относительно благоприятный. При отсутствии такой возможности сомнительный или неблагоприятный.
Что может сделать ваш врач?
Лечение ВПС принципиально можно поделить на хирургическое (в большинстве случаев оно единственное является радикальным) и терапевтическое (чаще является вспомогательным). Чаще всего вопрос о хирургическом лечении ставиться еще до рождения ребенка, если это касается «синих пороков». Поэтому в таких случаях роды должны протекать в роддомах при кардиохирургических больницах. Терапевтическое лечение необходимо, если сроки операции можно перенести на более поздний срок.
Если вопрос касается «бледных пороков», то лечение будет зависеть от того, как будет себя вести порок по мере роста ребенка. Скорее всего, все лечение будет терапевтическим.
Что можете сделать вы?
Нужно предельно внимательно отнестись к своему здоровью и здоровью своего будущего ребенка. Прийти обдуманно к вопросу о продолжение рода. Если вы знаете, что в вашей семье или семье супруга/супруги есть родственники с пороками сердца, то есть вероятность того, что может родиться ребенок с пороком сердца. Для того, чтобы не упустить такие моменты, беременной необходимо предупредить своего доктора об этом, проходить все УЗИ во время беременности.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Порок сердца — это смертельно опасное заболевание, причем развивается оно в период внутриутробного созревания. То есть человек рождается с маленьким дефектом в виде отверстия сердечной ткани. Такое явление рано или поздно способно привести к смерти человека, поэтому врачи сразу предпринимают меры по устранению такого отверстия. До изобретения окклюдера пациенту проводилась операция открытого типа, в ходе которой края отверстия ушивались непосредственно на работающем сердце. Исход такой операции предугадать было невозможно, смертность составляла довольно высокий процент. С появлением окклюдеров для сердца ситуация кардинально изменилась, теперь не требуется сложная операция, а эффективность метода составляет 100 %.
Порок сердца
Для понимания проблемы необходимо представлять себе, насколько это опасное состояние — порок сердца, и как часто оно встречается среди взрослых людей и новорожденных.
10 % пороков — это врожденная патология, доставшаяся ребенку на генном уровне от родителей.
90 % пороков имеют приобретенный характер. Развиваются они на фоне инфекционных заболеваний, чаще всего — ревматизма. Кстати, приобрести его плод может еще в утробе матери, если она как раз и болеет ревматизмом или другой сильной инфекцией.
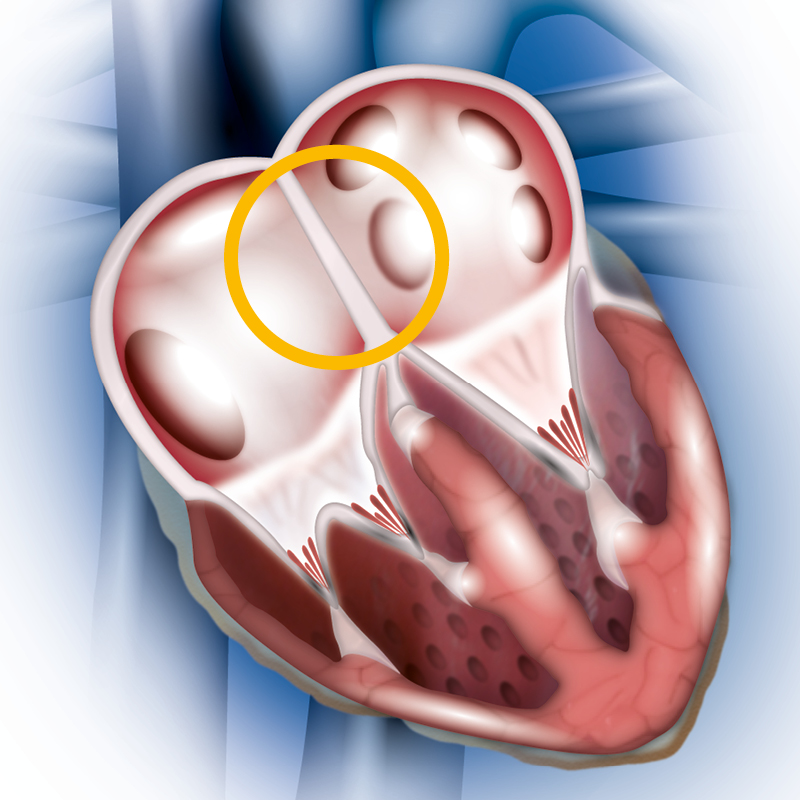
Порок может возникнуть на любом участке сердца — в желудочках, предсердии, клапанах аорты и перегородках. Он может быть как одиночным отверстием, так и множественным. Такое состояние называется перфорацией перегородки.
Опасность врожденного порока заключается в том, что при внешне здоровом виде ребенок из-за нарушенного кровотока постепенно отстает в физическом и умственном развитии от сверстников.
В дальнейшем у человека возникают такие симптомы как одышка, синюшность кожного покрова, головокружение, боль в голове, за грудиной, в животе. Лечение порока осуществляется только хирургическим путем.
Диагностика порока сердца

Порок сердца диагностируется в раннем возрасте, а в некоторых случаях еще на этапе внутриутробного развития плода. Это происходит если врач слышит в сердцебиении ребенка посторонние шумы. После рождения малыша проводится полное обследование с использованием инструментальной диагностики.
В первую очередь выполняется исследование с помощью ультразвукового оборудования, оно позволяет визуализировать отверстия в камерах и перегородках сердца.
Обязательно проводится ЭхоКГ, причем несколько раз в различное время для получения полной картины патологии. Рекомендуется проходить обследование с применением магниторезонансной томографии.
Только после полного обследования врач может принимать решение о необходимости и срочности операции. Он же выбирает метод введения и размеры устройства. Детский окклюдер для сердца гораздо меньше и тоньше, чем для взрослого человека. Но подобрать необходимый размер не составляет труда, так как аппараты выпускаются в широком ассортименте.
В каких случаях применяется окклюдер

Окклюдер для сердца оказался универсальным методом лечения самых разных пороков сердца. Еще 20 лет назад такие заболевания диагностировались сразу после рождения ребенка или спустя годы обнаруживались случайно в ходе планового медицинского осмотра. Они требовали немедленной хирургической операции на открытом сердце, и не всегда врач мог качественно зашить отверстие из-за его расположения на органе.
Окклюдер для сердца способен устранить проблему практически на любом участке органа, причем без вскрытия грудной клетки. Устанавливать его можно в любом возрасте и в любом состоянии пациента, а главное, тем, кто по ряду медицинских показателей не смог бы пережить открытую операцию на сердце.
Что представляет собой окклюдер
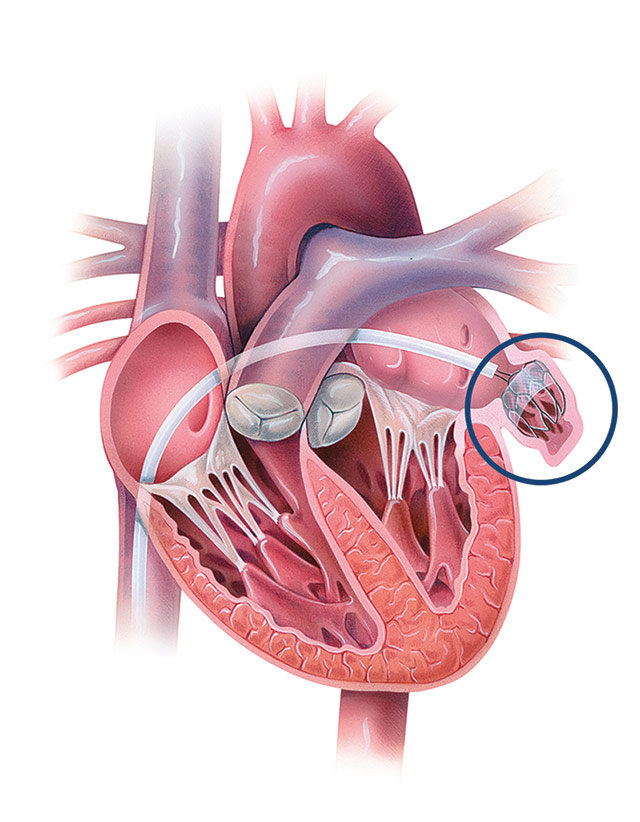
Окклюдер — это устройство, внешне напоминающее два зонтика, соединенные между собой широкими частями. В сложенном состоянии оно не превышает 3 мм в диаметре, а при раскрытии способно расшириться и закрыть собой отверстие в тканях сердца, не препятствуя потоку крови из-за сетчатой структуры.
Устройство изготавливается из титано-никелиевого сплава. Именно поэтому иммунная система воспринимает его нейтрально, и организм человека не отторгает его.
Установка окклюдера на сердце осуществляется через крупный сосуд, без обширной операции с рассечением грудной клетки. Размещается в нужном месте окклюдер с помощью специального катетера.
Противопоказания к установке устройства
Окклюдер для сердца устанавливается в следующих ситуациях:
- При образовании тромбов в одной из камер сердца, что затрудняет кровоток.
- При нарушении свертываемости крови.
- При индивидуальной непереносимости препаратов, нормализующих свертываемость крови.
- При несоответствии калибров сосудов с размерами сердца.
- Окклюдер для сердца не способен перекрыть несколько отверстий в перегородке.
- Любое инфекционное заболевание. Операция проводится только после полного излечения пациента от инфекции.
- Высокое артериальное давление. Процедура проводится только после снижения и стабилизации давления.
Преимущества метода
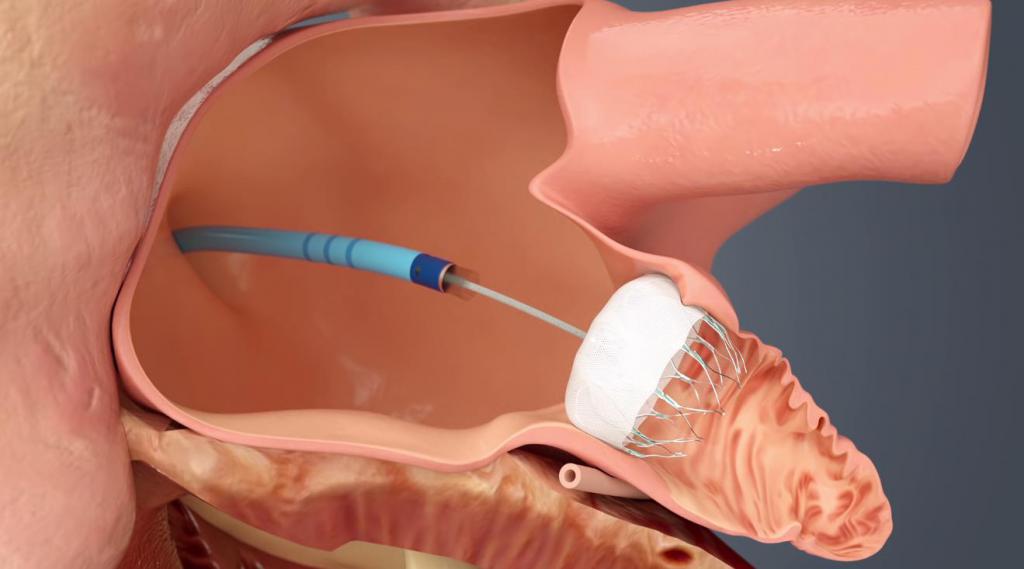
Операция окклюдером на сердце ребенка или взрослого человека не предполагает раскрытия грудной клетки для доступа к сердцу. Не требуется его остановка с последующим подключением пациента к аппаратам искусственной вентиляции легких и жизнеобеспечения.
Соответственно, после операции не требуется ряд реанимационных мероприятий по запуску сердца, сопровождаемых риском неудачных попыток.
Окклюдер на сердце после операции приживается достаточно быстро. Сразу выполняя свои функции.
Послеоперационный период, по сравнению с открытой операцией, значительно сокращается.
Ход операции
Операция на сердце с окклюдером проводится в несколько этапов. Они описаны ниже.
- Пациент располагается в операционной под рентгентелевизионной установкой, отражающей работу сердца и крупных сосудов.
- Перед процедурой пациенту вводится обезболивающее либо он погружается под общий наркоз. Метод обезболивания выбирается исходя из общего состояния человека и особенностей его организма.
- Для отслеживания работы сердца в некоторых случаях в желудок пациента вводится трансэзофагиальный эхокардиограф.
- Окклюдер с помощью специального катетера вводится в большую артерию бедра, шеи или руки — в зависимости от того, в какое место в сердце он должен попасть в итоге.
- После установки устройства в заданное место врач визуально убеждается в его правильном расположении и извлекает катетер.
На всю операцию обычно уходит не более 1 часа.
Послеоперационный период
После операции пациент еще 2-3 дня находится в стационаре. В это время врачи проверяют работоспособность его сердца и контролируют общее состояние больного.
Параллельно обрабатывается рана в сосуде, через которую вводилось устройство.
Еще в стационаре больной начинает принимать ряд препаратов. Это антикоагулянты, нормализующие состояние крови и предотвращающие тромбообразование. Также необходимы антибиотики, препятствующие развитию воспаления. Такая мера носит профилактический характер.
После выписки еще какое-то время пациент находится под наблюдением кардиолога. Срок зависит от тяжести порока. В целом же послеоперационный период занимает до 1 месяца.
Возможные осложнения после установки устройства
С помощью окклюдера на сердце ребенка осуществляется спасение его жизни. Но бывает так, что после процедуры установки устройства возникают осложнения.
Самым опасным является сдвиг окклюдера относительно отверстия, к которому он должен прикрепиться. Если это произошло, необходимо немедленно извлечь устройство из сердца пациента. Более того, чтобы спасти в такой ситуации жизнь человеку, приходится проводить обширную открытую операцию на сердце по ушиванию отверстия. Сердце при этом останавливается, а пациент подключается к аппаратуре жизнеобеспечения. К счастью, таких случаев зарегистрировано единицы.
Другое осложнение — это образование тромбов на сетчатом диске устройства. В такой ситуации нарушается кровоток в сосудах. В этом случае проблема решается курсом препаратов, регулирующих свертываемость крови. Случаев образования тромбов после операции зарегистрировано меньше 1 процента.
К малым осложнениям относится возникновение обширной гематомы в месте введения устройства в большой сосуд. Развитие кратковременной фибрилляции предсердия, что быстро регулируется с помощью соответствующих препаратов.
В целом метод настолько безопасный, что всех зарегистрированных осложнений составило едва 1 процент от общего количества прооперированных пациентов.
Заключение
Окклюдер может стать спасением для малыша. Это устройство позволяет жить дальше даже с серьезными патологиями сердца. Современный подход к лечению заболеваний делает их не такими страшными. Осложнения после лечения порока сердца окклюдером возникают крайне редко.
Вывод после изучения методики борьбы с пороком сердца методом установки окклюдера можно сделать однозначный – на сегодняшний день это самый безопасный и эффективный метод борьбы с патологией. Уже сейчас он спас тысячи жизней маленьких пациентов, и еще больше спасет в будущем.
Выхаживание детей с врожденными пороками сердца
Нормальное строение сердца ребенка
Сердце – это мышечный орган, который постоянно перекачивает кровь по организму, посылая насыщенную кислородом и питательными веществами кровь ко всем клеткам тела. Сердце состоит из двух верхних камер (предсердий, правого и левого) и двух нижних (желудочков, правого и левого). Из правого предсердия кровь через трехстворчатый клапан попадает в правый желудочек, затем в легочный ствол ( один из двух основных сосудов сердца ), а оттуда в легкие. В легких кровь обогащается кислородом и по легочным венам поступает в левое предсердие. Затем через митральный клапан – в левый желудочек, потом в аорту (главный сосуд сердца) и распределяется по всему организму. Кровь, бедная кислородом оттекает по венам от всех органов и тканей и поступает в правое предсердие
Коарктация аорты
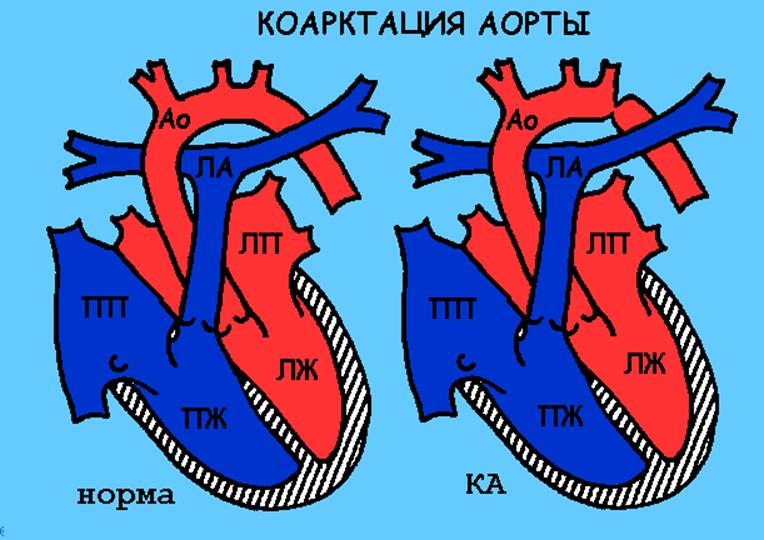
Описание порока
При данном виде порока имеется сужение (коарктация, КА) основного сосуда сердца – аорты. Это приводит к повышению нагрузки на левый желудочек сердца, который вынужден перекачивать большой объем крови через узкое отверстие. Сердце начинает быстро увеличиваться в размерах, не справляется с такой нагрузкой и у ребенка развивается недостаточность кровообращения. При резком сужении аорты кровоснабжение нижней половины туловища возможно только за счет функционирующего открытого артериального протока.
Каковы последствия
- при небольшом сужении аорты детей наблюдает кардиолог, контролируя состояние ребенка и размеры сердца. Операция выполняется в течение первых лет жизни.
- при выраженном сужении оперативное вмешательство показано в кратчайшие сроки.
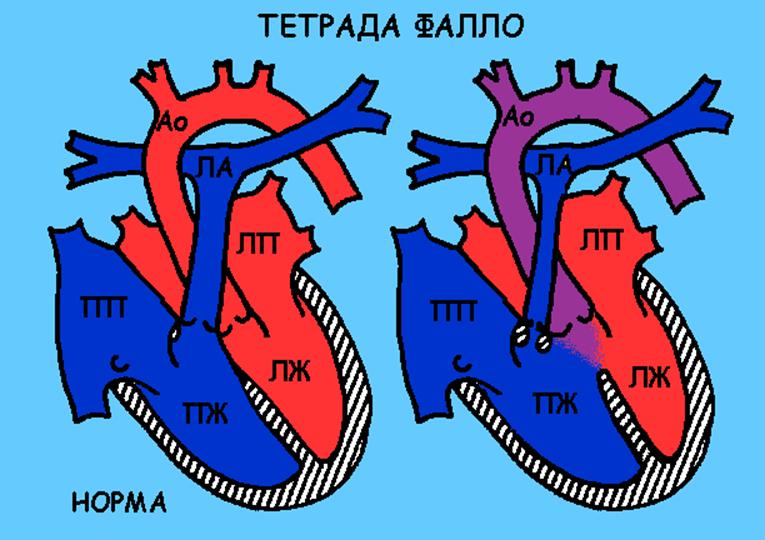
Тетрада фалло

Описание порока
В данном случае сужено место отхождения легочной артерии в результате избыточного развития (гипертрофии) мышцы правого желудочка, сама артерия уменьшена в размерах, кроме того, обязательно имеется сообщение между двумя желудочками. То есть с одной стороны создается препятствие для выхода крови из правых отделов сердца, а с другой стороны избыточное количество крови поступает в правый желудочек.
В результате этого возникает двойная перегрузка правых отделов сердца, которая со временем приводит к необратимым изменениям сердечной мышцы. Кожа ребенка имеет синюшный цвет.
К 4-6 месяцам у ребенка могут появиться приступы нехватки воздуха из-за выраженного сужения выходной части правого желудочка (то есть из-за недостатка крови в легких).
Лечение
Таким пациентам обязательно надо будет делать операцию для восстановления проходимости легочной артерии, и закрывать дефект межжелудочковой перегородки. Операция выполняется на первом году жизни.
Общий артериальный ствол
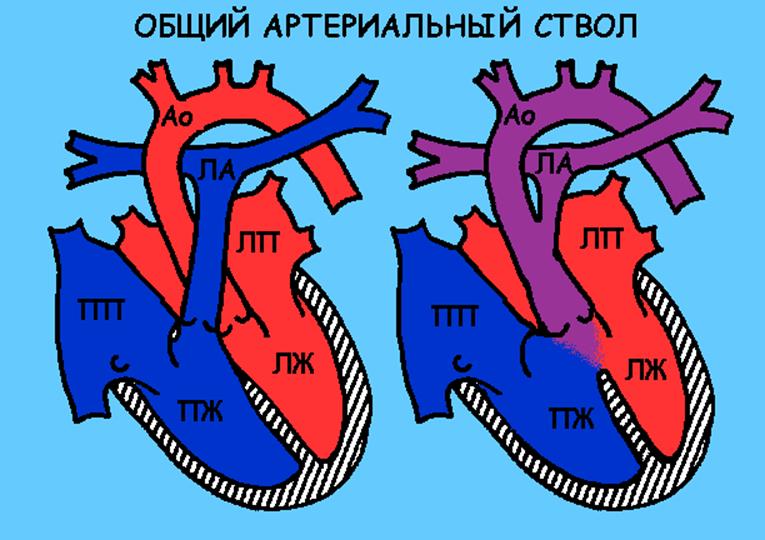
Описание порока
Общий артериальный ствол (ОАС) – порок сердца «синего типа». В данном случае от обоих желудочков сердца отходит один сосуд, по которому течет смешанная (артериальная + венозная) кровь. Обязательно существует отверстие в межжелудочковой перегородке, чтобы кровь из обоих желудочков могла попасть в общий сосуд. Этот сосуд затем делится на аорту и легочную артерию. Наличие смешанной крови в легочной артерии приводит к плохому насыщению крови кислородом в легких, что в свою очередь определяет кислородное голодание мозга и других органов. Очень часто клапан общего сосуда работает неправильно (недостаточно хорошо закрывается или имеется сужение) и это также осложняет работу сердца. Размеры сердца резко увеличены с рождения.
Лечение
С первых дней жизни при данном виде порока развивается выраженная недостаточность кровообращения, состояние ребенка прогрессивно ухудшается, несмотря на проводимое лечение. Операция требуется в течение 1-го месяца жизни. Очень велика вероятность внезапной смерти.
Аномалия Эбштейна
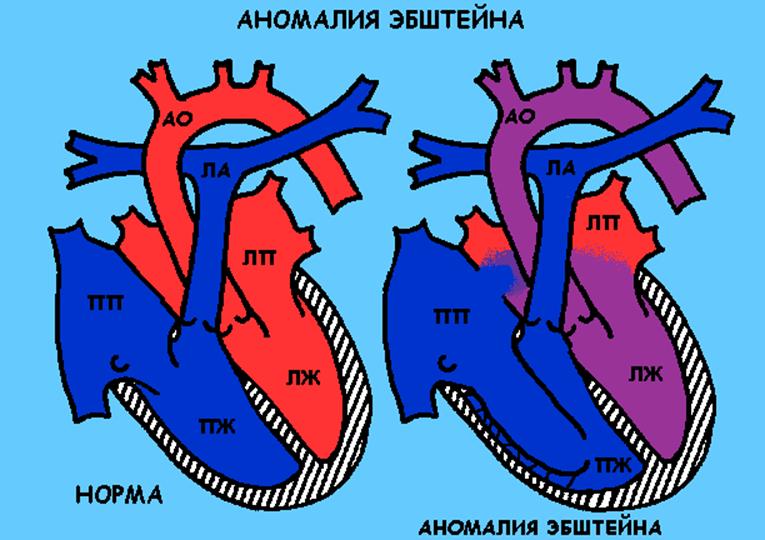
Описание порока
Трехстворчатый клапан смещен в полость правого желудочка, за счет чего размер правого желудочка резко уменьшен. Большая часть правого желудочка образует с правым предсердием гигантскую полость. В результате этого порока правый желудочек не справляется со своей функцией перекачивания крови в легкие, работает с большой нагрузкой, растягивается, что, в конечном счете, приводит к развитию недостаточности кровообращения, выраженному ограничению физических нагрузок.
Лечение
В зависимости от степени смещения створок клапана операция может выполняться как в раннем возрасте, так и после 1 года.
Дефект межжелудочковой перегородки
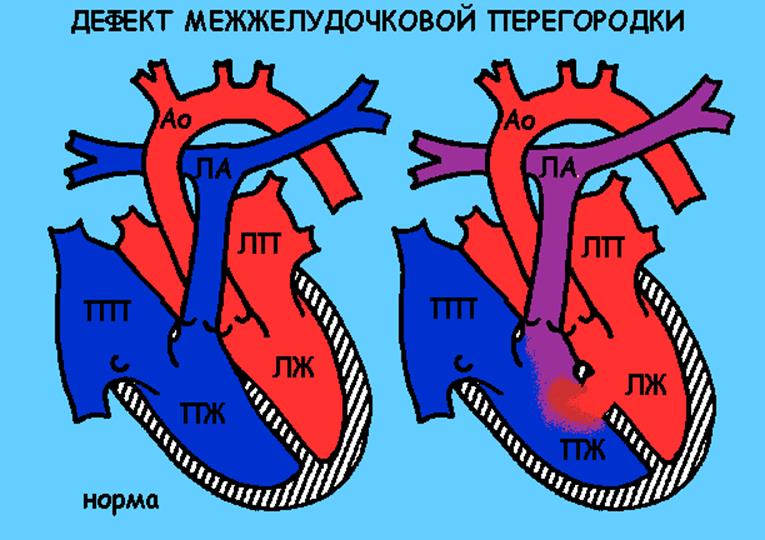
Описание порока
В норме не существует сообщения между двумя желудочками. При данном виде порока кровь в силу разницы давлений между желудочками поступает из левой камеры в правую. В результате этого правый желудочек переполняется кровью, избыточное количество которой затем поступает в легкие (легкие «заливаются» кровью). Следствием этого является уменьшение количества кислорода, который поступает к различным органам, т.е. ребенок начинает испытывать кислородное голодание. Кроме того, очень велика вероятность развития воспаления легких.
КАКОВЫ ПОСЛЕДСТВИЯ?
- если дефект небольшой и нет признаков недостаточности кровообращения, то ребенку потребуется длительное наблюдение врача-кардиолога
- даже если дефект небольшой может развиться недостаточность кровообращения. В этом случае требуется обязательное лечение, т.к. сердце перестает справляться с нагрузкой.
- при большом дефекте, при отсутствии эффекта от лечения ребенку со временем потребуется операция для закрытия отверстия.
Атрезия трехстворчатого клапана (АТК)
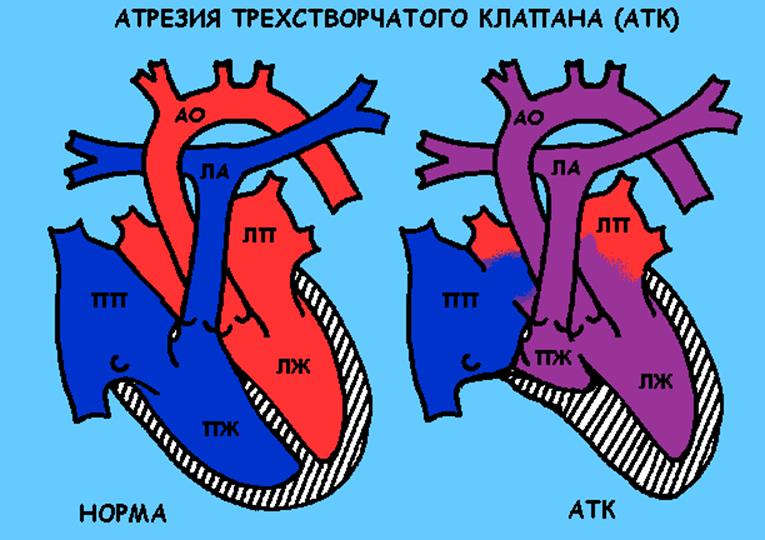
Описание порока
Врожденный порок сердца «синего типа». В данном случае отсутствует сообщение между правым предсердием и правым желудочком. Кровь из правого предсердия через овальное окно попадает в левое предсердие (таким образом в левых отделах сердца появляется смешанная кровь), затем в левый желудочек. Из левого желудочка смешанная кровь идет в аорту и частично через дефект в межжелудочковой перегородке в правый желудочек, а оттуда в легочную артерию. Наличие дефектов (отверстий) в межпредсердной и межжелудочковой перегородке является принципиальным, чем меньше их размеры, тем хуже состояние ребенка и больше выражен цианоз (синий цвет кожи).
Лечение
Операция требуется в кратчайшие сроки при выраженном цианозе, в противном случае операция выполняется в течение первого года жизни.
Транспозиция магистральных сосудов
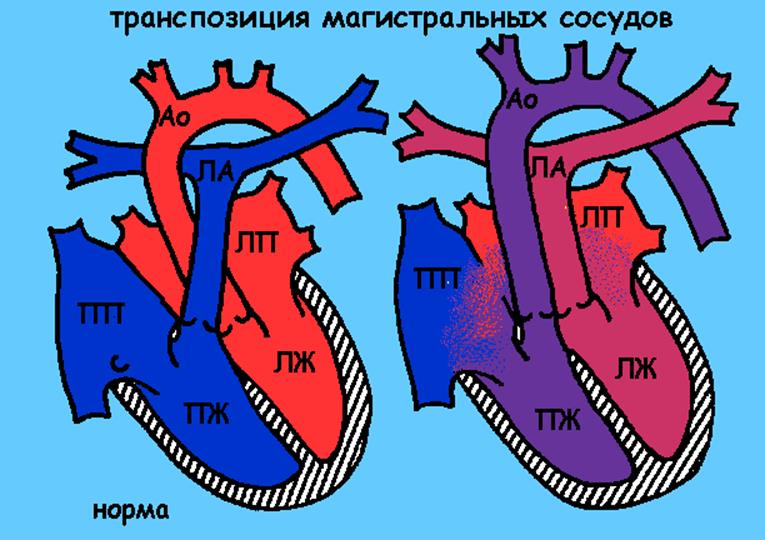
Описание порока
В норме о левого желудочка отходит аорта и несет богатую кислородом кровь ко всем органам и тканям, а от правого желудочка отходит легочная артерия, по которой кровь бедная кислородом попадает в легкие.
При ТМС – от левого желудочка отходит легочная артерия, и богатая кислородом кровь попадает в легкие, аорта отходит от правого желудочка и по ней течет кровь бедная кислородом. Жизнь в такой ситуации зависит от наличия и размеров открытого овального окна и открытого артериального протока. При отсутствии или закрытии этих отверстий организм ребенка не получает кислорода и очень быстро погибает. В результате нарушения кровообращения кожа ребенка приобретает синий цвет.
Лечение
При данном виде порока очень важно быстро поставить диагноз и направить ребенка к кардиохирургам. Без операции такие дети обречены на смерть в 100% случаев.
Атриовентрикулярный канал
Описание порока
Сложный врожденный порок сердца, при котором имеются отверстия в межпредсердной и межжелудочковой перегородке. Помимо этого, вместо 2-х атриовентрикулярных клапанов ( митрального и трехстворчатого), существует только 1 клапан в центре сердца. Результатом такого порока является смешивание крови, как в предсердиях, так и в желудочках сердца. Вследствие особенностей кровообращения, избыточное количество смешанной крови попадает в легкие (легкие «заливаются» кровью). У таких детей очень рано развивается недостаточность кровообращения и очень высок риск развития воспаления легких.
Лечение
Недостаточность кровообращения часто с трудом поддается терапевтическому лечению, дети плохо набирают вес. Радикальная операция выполняется в 3-4 месяца жизни. Если недостаточность кровообращения не удается контролировать лекарствами, а возраст ребенка и его вес не позволяют сделать радикальную операцию, то делают паллиативную (помогающую дожить до необходимого срока) коррекцию.
ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК (ОАП)
В норме у плода имеется сосуд (артериальный проток), который соединяет аорту и легочный ствол. Через этот проток кровь плода минует легкие (которые во время беременности у ребенка не работают) и поступает в нижнюю половину туловища.
Описание порока
После рождения артериальный проток должен зарасти, если этого не происходит, то говорят о наличии у ребенка открытого артериального протока. Если проток открыт, то избыточное количество крови поступает через него в легочную артерию (так как давление в аорте выше чем в легочной артерии) , а оттуда в легкие. Таким образом резко увеличивается нагрузка на правые отделы сердца и легкие. Длительное существование ОАП приводит к необратимым изменениям в легких.
КАКОВЫ ПОСЛЕДСТВИЯ:
- Проток небольшой, недостаточности кровообращения нет, но ребенок обязательно должен находиться под наблюдением кардиолога. В данном случае существует вероятность самостоятельного закрытия сосуда.
Проток большой, сердце не справляется с нагрузкой, развивается недостаточность кровообращения, которая требует лечения. Со временем ребенку может потребоваться операция для перевязывания протока.
